抄録
小児甲状腺癌は稀な疾患とされているが思春期若年成人では決して稀ではない疾患である。その超音波所見につき解説する。小児若年者の甲状腺癌の大半は乳頭癌であり,なかでも多くが古典型と言われる通常型である。浸潤型が多く境界不明瞭でリンパ節転移が多い。さらに特殊型のびまん性硬化型乳頭癌類似の腺内散布像を認める。特殊型もあることを念頭に置くが,通常の乳頭癌の術前診断が重要であり,ドプラ法,エラストグラフィも組み合わせ診断する。術前術後のリンパ節の評価には超音波診断が重要である。小児若年者甲状腺癌に関しては術前術後の超音波検査は極めて重要である。
はじめに
小児甲状腺癌は比較的稀なものとされているが,一方,15歳未満の小児ではなく,15歳~30歳前後の思春期・若年成人(Adolescent and Young Adult,以下AYA)の患者さんに発症する「癌」としては,甲状腺癌はむしろ少なくない[1]。またチェルノブイリや福島の小児若年者の超音波による検診が実施され多くの小児甲状腺癌が発見されている[2~7]。甲状腺癌の超音波所見につき自験例をもとに解説する。
小児甲状腺癌の超音波所見について
1)術前診断
小児の甲状腺超音波診断の中では,びまん性疾患や先天性疾患そして結節性疾患があり,小児甲状腺超音波検診のデータから,結節は約0.8%に認め小児癌はさらに少なく0.03~4%とされている[4,5,8]。小児甲状腺癌は国内外いずれも乳頭癌が圧倒的に多い[1,5~13]。濾胞癌も成人では5~10%に認められているが,小児では稀である。また髄様癌については遺伝性であれば小児期に理論上罹患しているはずであるが,多くは発端者が成人の子供についての遺伝子検査などで発見される。
2)乳頭癌
i)乳頭癌(古典型)
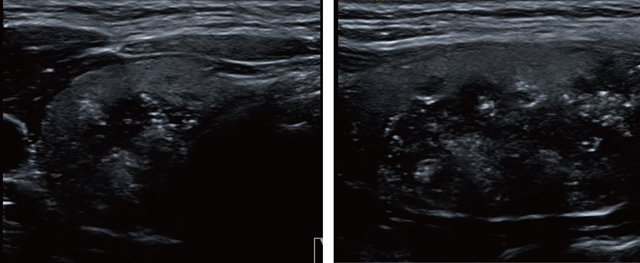
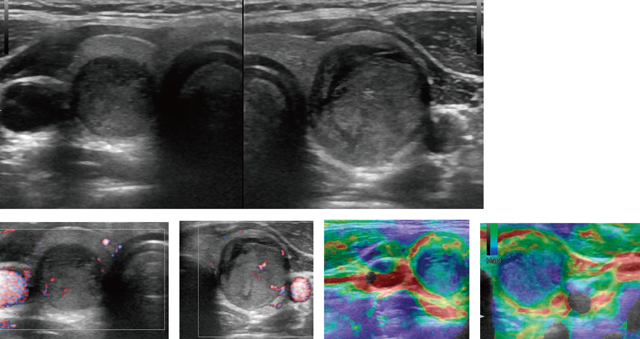
古典型(通常型)が多く認められる(図1-7)。原発腫瘍は低エコー,形状不正,境界不明瞭粗雑,内部エコー低で不均質,内部微細高エコー多発,境界部低エコー帯なしないし不整が特徴的である。
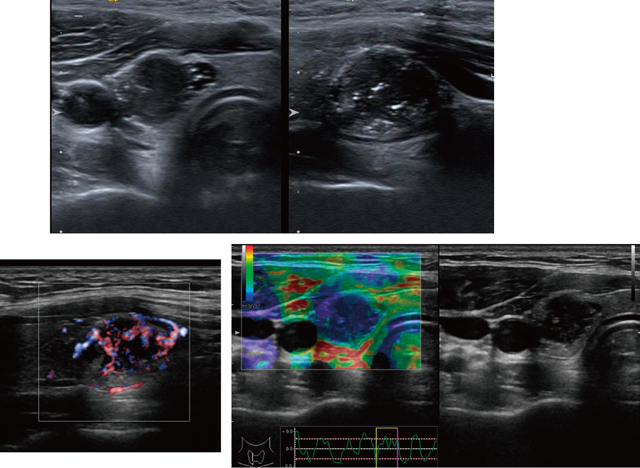
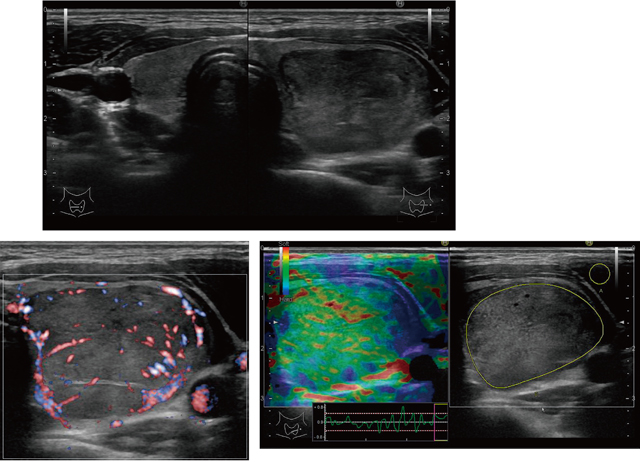
小児甲状腺癌検診では甲状腺超音波ガイドブックの超音波による細胞診の精査基準に準拠している[3,5,14]ので,10mm以下の場合,超音波の精査基準で絞り込みがなされているためか,術後浸潤型が大半を占め,被胞型の微小癌はほとんど認めていない[8]。他の報告でも浸潤型の乳頭癌が多い[6,7]。従って,境界部低エコー帯を認めないものか不整なものが多い。さらに,腺内散布像が多く砂粒主体などの石灰化があり[8],超音波像としてはリンパ管内侵襲による砂粒小体を反映し,主腫瘍内(図2)だけでなく腫瘍外にも点状高エコースポットの散布像が見られる(図8下)。図3ではBモードでの悪性所見,ドプラでの内部血流の増加,エラストグラフィでの歪みを認めず,硬いという情報がすべて悪性所見を呈している。小児若年乳頭癌では図1-3が典型例といえる。図4のように一見良性に見えることもある。しかし,エコーレベルが極めて低く,エラストグラフィでも硬く悪性を示唆されている。現行の精査基準[14]では細胞診が勧められ乳頭癌と判明し治療がなされている。図5のように,境界が不明瞭であり,腫瘍径の測定は難しく,このような症例を経時的に見ていく場合注意を要する。すなわち,主腫瘍径が精査基準の一つのよりどころになっているが,周囲へのリンパ管侵襲のための高エコースポットの散在があるとなおさら判定が難しくなる。粗大石灰化は,良性,悪性どちらにも認められる所見であるが,図6は乳頭癌症例の縦断像を位置をかえて撮像したものである。辺縁は高エコー点状スポットの多発を認め中心部は被膜の石灰化,その中間は微細高エコー多発と後方エコーの消失と,それぞれ異なっている。実際は動画で判定するが,総合的な判定が要求される。この症例では実際術中反回神経浸潤を認めている。
ii)微小乳頭癌
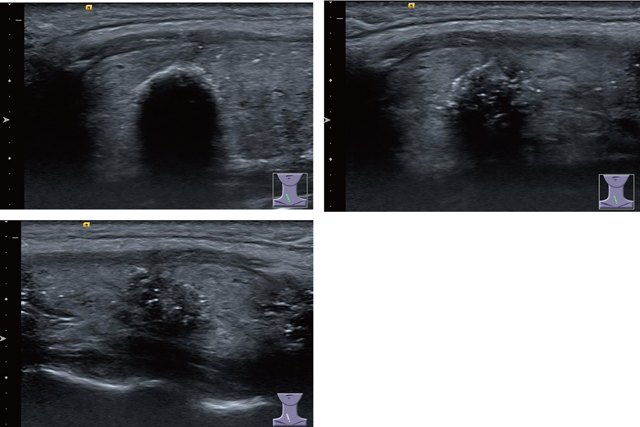
成人では微小癌は最近,浸潤転移がなければ充分なインフォームドコンセントをとり経過観察が一部施設で実施され良好な経過を認めている[15,16]。図7上のように被胞型の微小癌の場合経過観察が可能な場合がある。しかし,経過観察例では若年成人では増大傾向を示すものが多く,必ずしも推奨されていない。従って,小児若年者ではまだ確立されていないのが現状である。小児甲状腺癌検診では超音波ガイドブックに準拠している[3,5]ので,微小癌では成人で経過観察が勧められるようないわゆる被胞型は(図7左上),一見境界明瞭で良性に見え,細胞診を施行しないので,小児の検診や臨床では認められていない。実際,われわれが使用している精査基準では,5mmまでは細胞診を勧めていない。また5~10mmでも悪性を強く疑うということから,結果として浸潤型のみが捉えられ,被胞型は細胞診の対象となっていないので10mmをこえるまでは経過観察となっている。小児若年者では実際図7下のような浸潤型で細胞診が施行され,本邦の手術ガイドラインから[17]浸潤を認めるため手術適応となり実施し,術後でもEX1は確認されている。
海外でも成人ではあるが経過観察をしない例として挙げられているものに合致している[18]。今後は小児若年者は成人と同じ判断でいいのかコンセンサスが必要となる。
術前診断が浸潤例に見えても病理結果が浸潤していなければ即対応するが,浸潤があるとなると再発の重要な予後因子となっているため充分な検討が必要である。
iii)びまん性硬化型乳頭癌
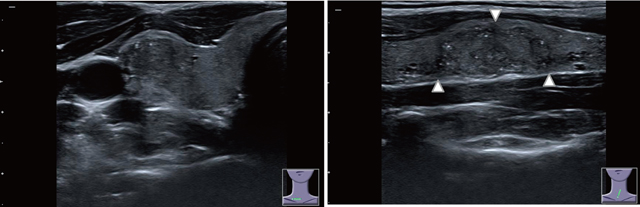
乳頭癌の特殊型の一つであるびまん性硬化型乳頭癌に関しては,甲状腺がびまん性に腫大し,明らかな結節を示唆するような低エコー領域を認めず,点状高エコーがびまん性に片葉ないし両葉に広範囲にわたり認める(図8上)。自己抗体陽性であることが多く,リンパ節転移もあるが,橋本病などのリンパ節腫脹も伴うことから良悪性の鑑別が重要である。比較的若年者に認め,もともと腺内を広範にリンパ管侵襲した結果生じているためリンパ節転移もあってもおかしくない。また周囲への浸潤も認められることが多く,けっして早期癌ではない。しかし大きな腫瘍を伴わないので点状高エコーのあたりを穿刺吸引細胞診して診断するが,病変が小さいので偽陰性になりやすく注意を要する。小児若年者乳頭癌で最も多く認められるのが,前述したように一見本疾患のように見える点状高エコーの広範な散布像が認められるものの,超音波上明らかな低エコー部分を認める場合がある(図8下)。低エコー部分は小さく10mmにみたなくともすでに両葉に散布像を認め,腫瘍のEX1も認めており,けっして早期の状態ではないので慎重な判断を要する。このような症例は古典的(通常型)乳頭癌に分類される。
iv)濾胞型乳頭癌
病理組織的に乳頭癌の核所見を有するものの乳頭構造を認めず濾胞構造をとることから,濾胞癌や濾胞腺腫との鑑別になる。濾胞癌を疑っても細胞診を実施するのは,本疾患を否定するためである。小児若年者にも比較的よく認められる特殊型である。図9のようにBモードでもやや悪性を疑い,ドプラ,エラストからさらに悪性を疑う。細胞診が重要である。術前の超音波像では浸潤型濾胞癌に見えながら,術後病理診断で本疾患と判明するものも少なくないが術前診断で悪性は容易である。
v)充実型乳頭癌
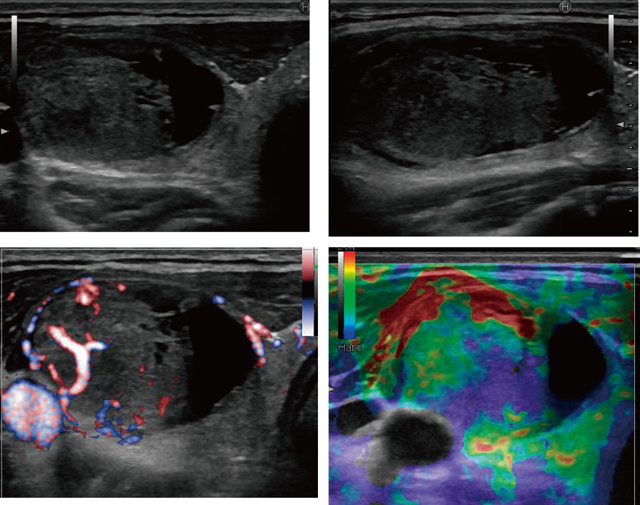
チェルノブイリの小児甲状腺癌症例でよく認められたのが充実型である。福島ではほとんど認められていなかった[8]。以前に第6版甲状腺癌取扱い規約では低分化癌と判断されていたものが7版では充実型亜型として再評価されている(図10)。本邦の小児例でも珍しくない[11]とされているが,福島での手術例では現時点では極めて少ない。図10は囊胞内乳頭癌として診断されたものである。術後経過は良好。
vi)篩型乳頭癌
篩型ないし篩型・モルラ型乳頭癌で,家族性大腸腺腫症の一部分症として認められる。若年女性に多く,両側性で一見悪性度が高いように見えるがリンパ節転移もないことが多い。散発性も存在するが遺伝性の場合にはAPC遺伝子の胚細胞性変異を認める。結節はいずれも縦横比が高いものの,形状整で境界明瞭,境界部低エコー帯も整であるが,低エコーで内部不均質さらにドプラで貫通血管,エラストで硬い所見があり,10mm以上の結節であれば細胞診を実施され,乳頭癌と判断されるか,細胞診レベルでも本疾患と特定されることもある(図11)。福島の検診でも篩型モルラ型が発見されている[8]。
3)低分化癌
甲状腺癌取扱い規約第7版からは独立した疾患となった。従来の予後のいいものは乳頭癌の充実型に再分類される。従って小児でも本疾患を認めた場合には,補完全摘術やアブレーションなどが想定される。しかし,後者についてはもともと分化癌ほどエビデンスがなく特に小児に勧めるにはさらなる検討が必要である。現時点では施行もやむを得ない状況になることも考えられる。図12のように一見おとなしい濾胞性腫瘍に見え,どんどん増大し,手術後本疾患と確定している。エラストはそれほど硬くなくとも1年間に4cmをこえる増大は慎重に対応する必要がある。
4)リンパ節転移
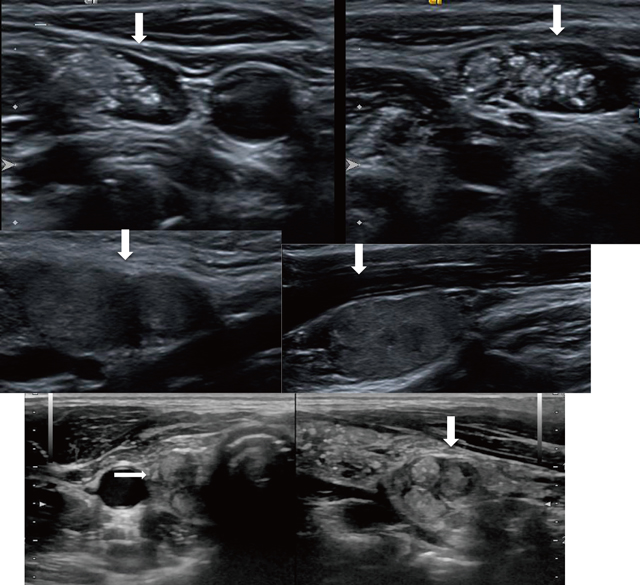
小児若年者はもともと生理的なリンパ節が腫大しており,超音波検査での良悪性の鑑別が重要である。特に細胞診は小児では心理的にも慎重に適応を考えるべきであり,なおさら超音波検査の意義は大きい。多くが乳頭癌であり,正常のリンパ門の高エコー領域の圧排,変形,欠損を認める。さらに充実性の内部エコー(図13中)や内部血流を認めたり,微細高エコー多発を認める(図13上)。囊胞変性もときに認められる。
気管周囲のリンパ節転移は術前に発見されないことが多い[8]が,図13下のように広範に認める場合もある。注意を要するのは橋本病の自己抗体が陽性の場合気管前,喉頭前リンパ節の腫脹を認めることがあるが,乳頭癌の場合患側気管周囲は予防的に郭清を実施しているので,大半が当初からの郭清範囲であり術前から細胞診をしなくてすむことが多い。一方,外側領域リンパ節に関しては超音波検査での発見は容易である[8]。ただし,鑑別には難渋することがあり,細胞診だけでなく,穿刺液のサイログロブリン測定まで実施することもある。
5)術中迅速診断
小児の場合,細胞診が限定的になりやすく,主腫瘍の診断はしても,周囲への診断をすべて細胞診で行うことが困難な年代もある。実際小学生以前の子供が対象となることは極めて少ないが,小学生になると細胞診や手術対象例が出てくる。この際に,保護者と充分に連携をとり,いきなりの細胞診はせず,超音波検査のみにとどめ,次回来院時までに保護者からも話をしてもらい実施する。場合によっては,麻酔終了後に執刀直前に迅速細胞診を実施するのも重要である,小学生で全摘D3郭清の可能性のあるような場合には,特に有用である。また細胞診ではっきりしないところは当然であるが術中迅速診断をおく。
6)術後サーベイランス
小児甲状腺の場合乳頭癌が多いことと,リンパ節転移が高頻度に認められることから[1~13],また,本邦では全摘例が少なく,当科でも片葉切除が圧倒的に多いことから,超音波によるサーべイランスを重視している。触診所見や血液所見に異常がない場合には1年ごとの超音波検査を実施している。切除部位の気管周囲所見,患側外側頸部リンパ節腫脹の有無,対側甲状腺所見と対側の気管周囲,外側のリンパ節を観察する。Bモードが基本で,リンパ門の高エコーが見えない場合にはドプラ法を併用し内部血流の有無を見る。さらにエラストグラフィまで行い,疑わしい場合同時または次回に穿刺吸引細胞診検査を実施する。全摘例は血液中のサイログロブリン測定ももちろんであるが,同様に超音波でのサーベイランスを実施している。生理的リンパ節腫脹と転移リンパ節を鑑別診断していく。
おわりに
小児甲状腺癌の超音波検査所見を自験例をもとに解説をした。
特徴をまとめると
1)乳頭癌(通常型)が多い
2)浸潤型が多く境界不明瞭
3)リンパ節転移が多い
4)びまん性硬化型乳頭癌類似の腺内散布像を認める
5)特殊型もあることを念頭に置くが,乳頭癌の術前診断が重要
6)ドプラ法,エラストグラフィも有用
7)術前術後のリンパ節の超音波診断が重要
となる。今後も小児若年者の甲状腺癌に関しては術前術後の超音波検査は極めて重要である。
【文 献】
- 1. Rivkees SA, Mazzaferri EL, Verburg FA, et al.: The treatment of differentiated thyroid cancer in children: emphasis on surgical approach and radioactive iodine therapy. Endocr Rev 32: 798-826, 2011
- 2. Radiation Medical Science Center for the Fukushima Health Management Survey, Fukushima Medical University Office of International Cooperation: Proceedings of the 23rd Prefectural Oversight Committee Meeting for Fukushima Health Management Survey. http://fmu-glob
al.jp/2016/06/07/proceedings-of-the-23rd-prefectural-over
sight-committee-meeting-for-fukushima-health-manage
ment-survey/ Accessed 2017 Jan 17
- 3. Suzuki S, Yamashita S, Fukushima T, et al.: The protocol and preliminary baseline survey results of the thyroid ultrasound examination in Fukushima [Rapid Communication]. Endocr J 63: 315-321, 2016
- 4. Suzuki S, Suzuki S, Fukushima T, et al.: Comprehensive Survey Results of Childhood Thyroid Ultrasound Examinations in Fukushima in the First Four Years After the Fukushima Daiichi Nuclear Power Plant Accident. Thyroid 26: 843-851, 2016
- 5. Suzuki S: Childhood and Adolescent Thyroid Cancer in Fukushima after the Fukushima Daiichi Nuclear Power Plant Accident:5 Years On. Clin Oncol (R CollRadiol) 28: 263-271, 2016
- 6. Shirahige Y, Ito M, Ashizawa K, et al.: Childhood thyroid cancer:comparison of Japan and Belarus. Endocr J 45: 203-209, 1998
- 7. Demidchik YE, Demidchik EP, Reiners C, et al.: Comprehensive clinical assessment of 740 cases of surgically treated thyroid cancer in children of Belarus. Ann Surg 243: 525-532, 2006
- 8. Suzuki S: The feature of childhood and adolescent thyroid cancer after Fukushima nuclear power plant accident. Thyroid cancer and nuclear accidents- log term after effects of Chernobyl and Fukushima Yamashita S, Thomas G(eds), Elsevier, London, 2017 [in press]
- 9. Enomoto Y, Enomoto K, Uchino S, et al.: Clinical features, treatment, and long-term outcome of papillary thyroid cancer in children and adolescents without radiation exposure. World J Surg 36: 1241-1246, 2012
- 10. 伊藤 康弘, 宮内 昭, 木原 実他:小児乳頭癌の臨床.日内分泌・甲状腺外科学会誌 30:294-298,2013
- 11. 菅間 博:小児甲状腺癌の病理組織学的特徴,特にびまん性硬化型乳頭癌に着目して 日内分泌・甲状腺外科学会誌 30:281-286,2013
- 12. Grigsby PW, Gal-or A, Michalski JM, et al.: Childhood and adolescent hyroid carcinoma. Cancer 95: 724-729, 2002
- 13. Alzahrani AS, Alkhafaji D, Tuli M, et al.: Comparison of differentiated thyroid cancer in children and adolescents (≤20 years) with young adults. Clin Endocrinol (Oxf) 84: 571-577, 2016
- 14. 日本乳腺甲状腺超音波医学会編:診断の進め方.甲状腺超音波ガイドブック改訂第2版 南江堂,東京,2012,p28-29.
- 15. Ito Y, Miyauchi A, Inoue H, et al.: An observation trial for papillary thyroid microcarcinoma in Japanese patients. World J Surg 34: 28-35, 2010
- 16. Sugitani I, Toda K, Yamada K, et al.: Three distinctly different kinds of papillary thyroid microcarcinoma should be recognized:our treatment strategies and outcomes. World J Surg 34: 1222-1231, 2010
- 17. 日本内分泌外科学会・日本甲状腺外科学会(編):甲状腺腫瘍診療ガイドライン2010年版 金原出版,東京,2010.
- 18. Leboulleux S, Tuttle RM, Pacini F, et al.: Papillary thyroid microcarcinoma:time to shift from surgery to active surveillance? Lancet Diabetes Endocrinol 4: 933-942, 2016