2021 年 38 巻 3 号 p. 168-174
2021 年 38 巻 3 号 p. 168-174
小児・若年者(20歳以下)を主体に発生する甲状腺癌は,成人以降に発生する通常型甲状腺癌とは異なる組織所見を示すものがあり,それらは臨床経過も特徴的であることが知られている。最も頻度が高いのは通常型の乳頭癌であるが,小児・若年者ではいわゆる“若年型乳頭癌”といえる特徴的組織所見を示す亜型群が発生する。その中には充実亜型,びまん性硬化亜型,篩状・モルレ亜型などが含まれる。乳頭癌以外では,家族性髄様癌や多発性内分泌腫瘍症2型に伴う髄様癌も若年者に多く認められる。一方,小児・若年者では低分化癌や未分化癌は極めて例外的といってよい。若年者甲状腺癌は特徴的な病理組織像と臨床像を示すため,正確な病理診断と治療が肝要である。
若年者に発生する甲状腺癌は稀な腫瘍といえる。2002~2012年における国立がんセンターの集計をみると,0~19歳の頻度は人口10万人あたり0~1.4人である[1]。一方,ヨーロッパやアメリカでの報告(14歳以下)では,人口100 万人あたり0.5~1.2人である[2]。
2005~2018年の間に伊藤病院で初回手術された甲状腺癌症例(14,812例)をみると,20歳以下患者の症例は134例(0.9%)であった。年齢別分布では,10歳以下は7例(3.5%)のみで,20歳に近づくほど急速に数が増加する(図1)。甲状腺分化癌の増殖能が極めて低いことを考慮すると,腫瘍が発生してから臨床癌(顕性癌)になるまでには少なくとも数年以上の歳月を要すると考えられるので,若年者甲状腺癌の多くは小児期にすでに発生していたことが推察できる。一方,成人以降に発生する甲状腺癌では,圧倒的に女性に多く発生するが,若年者甲状腺癌では性差が少ないとされている(男女比が1:1.2)[3]。しかしながら,われわれの施設で手術された若年者甲状腺癌の結果では,男女比は1:9で女性多く発生し,15歳以下の症例でもやはり女性に頻度が明らかに多かったので,性比と年齢の関係は不明といえるだろう(図1)。
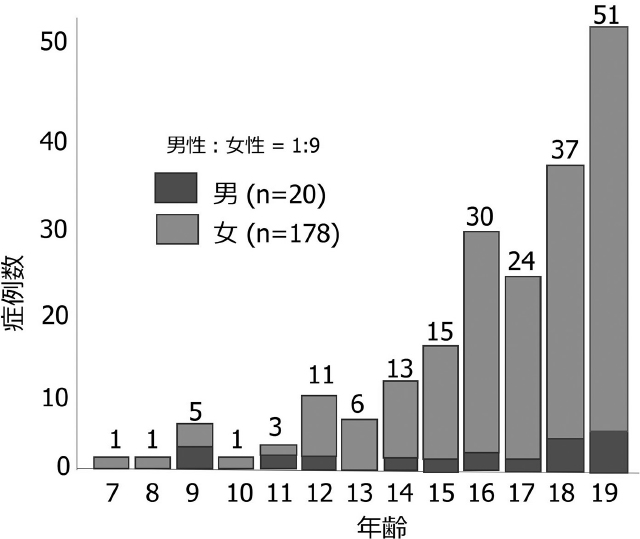
初回手術を受けた若年者甲状腺癌患者(198例)の年齢分布と性比
若年者に発生する甲状腺癌は,特徴的な組織像や臨床像に加えてフォローアップ期間が長くなることや再発などのリスクが増加するので,成人以降の甲状腺癌とは別の治療基準をもうける必要があるといわれている[4,5]。
若年者に発生する甲状腺腫瘍は成人以降にもみられる通常型とおもに若年者に発生する若年型に分けることができる。通常型には濾胞腺腫,濾胞癌,好酸性細胞腫瘍,通常型乳頭癌が入り,若年者を主体に発生する若年型甲状腺癌には乳頭癌の亜型(充実亜型,びまん性硬化型亜型,篩状・モルレ亜型)や家族発生の髄様癌(多発性内分泌腫瘍症2型,家族性髄様癌)が入る(表1)。

小児・若年期に発生する甲状腺腫瘍の組織型
伊藤病院で初回手術された若年者(20歳以下)甲状腺癌の組織型を見ると,乳頭癌が全体の85%を占め,次いで濾胞癌が12%,髄様癌は3%であった(図2)。
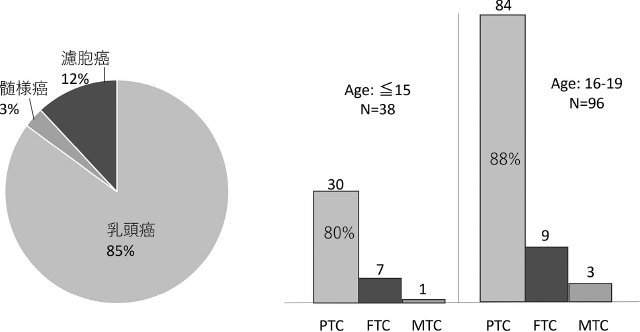
若年者甲状腺癌の組織型
若年者乳頭癌では,若年者を中心に発生する若年亜型(びまん性硬化型,充実型,篩状・モルレ型)が知られている。1979年から2019年までに伊藤病院で初回手術を行った18歳以下の甲状腺乳頭癌を通常型と亜型に分けると,通常型が80%で最も多くを占め,亜型の割合は約20%であった。乳頭癌亜型の内訳は,充実型が10%,びまん性硬化型と濾胞型がそれぞれ4%,篩状・モルレ型が2%であった(図3)。それぞれの亜型について以下に解説していくことにする。
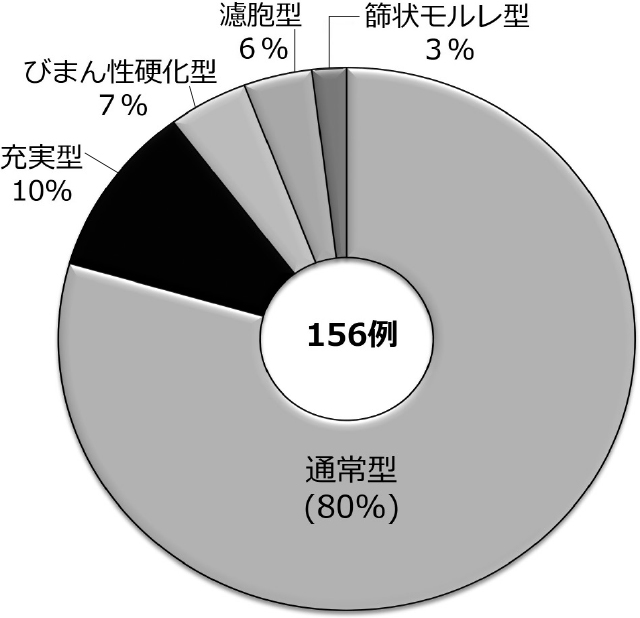
若年者甲状腺乳頭癌の組織亜型
<充実型乳頭癌 Papillary carcinoma, solid/trabecular variant>
HarachとWilliamsは英国の15歳未満の小児甲状腺癌を解析し,充実性構造と濾胞構造が混在する乳頭癌を独立した腫瘍概念とみなし,小児型(Childhood type)の乳頭癌として記載した。この小児型乳頭癌は,現在では充実型乳頭癌としてWHO分類(2017)に記載されている。本腫瘍は充実性構造を特徴とするので,日本では低分化癌に含まれていたが,現行の甲状腺癌取り扱い規約では乳頭癌の1亜型となっている。
充実型乳頭癌の頻度は若年者甲状腺癌の約20~30%に認められるが,チェルノブイリ原発事故関連の小児甲状腺癌の調査(ベラルーシ,ウクライナ)では70%以上の高値を示した(表2)。この結果は放射線被爆との関連で注目されたが,現在では食事性因子とくにヨード摂取量の不足との関係がより重要視されている。本腫瘍の生命予後は極めて良好で,通常型との間に有意な差がないとされている。一方,Vuongらのメタ解析研究によると,通常型よりも血管浸潤像,甲状腺外浸潤,遠隔転移がより多く,再発,腫瘍死率もより高いとされている[6]。
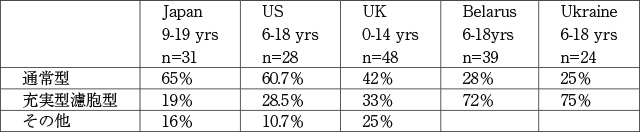
甲状腺充実型乳頭癌の頻度
組織学的に充実型乳頭癌では,腫瘍細胞が充実性構造を呈して増殖し,腫瘍細胞の核には乳頭癌の特徴である核の溝,すりガラス状核,核内細胞質封入体などが認められる(図4)。また,索状構造や島状構造を示すこともある。この型の乳頭癌では乳頭状構造よりも濾胞構造を同時に有することが多く,いわゆる充実濾胞構造 solid-follicular patternからなる。腫瘍細胞の核分裂像はほとんど認められず,壊死も伴わない。

充実型乳頭癌 Papillary thyroid carcinoma, solid/trabecular variant
腫瘍は充実性の胞巣を形成し,浸潤性の増殖を示す。拡大写真(写真右)では,核縁不整,すりガラス状核,核内細胞質封入体など乳頭癌細胞の特徴が認められる。
充実型乳頭癌の診断における充実性構造の割合について,WHO分類(2017年)では腫瘍組織の大部分が充実性構造からなると記載されているが,本邦の甲状腺癌取り扱い規約(第7版)では,充実性構造が面積的に優位(50%以上)なものと定義されている(文献)。
鑑別診断としては低分化癌が挙げられる。低分化癌は中年以降の成人に発生し,低分化構造(充実性構造,索状構造,島状構造)を特徴とするが,乳頭癌の核所見がないこと,増殖能が高いこと(核分裂像),壊死がみられることなどから鑑別することができる。
通常型乳頭癌では,RET遺伝子とH1遺伝子が再構成によるRET/PTC1が多いが,本亜型でRET遺伝子とEle1遺伝子の再構成によるRET/PTC3が特徴的である[7]。ちなみにチェルノブイリ原発事故後に見つかった本亜型の80%がRET/PTC3が検出された[8]。BRAF600Eの突然変異は認められない。
<びまん性硬化型乳頭癌 Papillary carcinoma, diffuse sclerosing variant>
1985年にVickeryらにより報告された稀な腫瘍である[9]。本亜型は乳頭癌の1~2%に認められ,小児から若年成人に好発し,とくに10~20代で最も頻度が高い。男性よりも女性に多く発生する。通常,甲状腺の片葉ないしは両葉をびまん性に浸潤しながら増殖するので,びまん性甲状腺腫として認められ,腫瘤形成が不明瞭であることも多い(羊の皮を着た狼)。臨床的に嗄声,嚥下障害,ときに呼吸困難などの症状を示し,硬いびまん性甲状腺腫のために橋本病と見誤れることもある。
びまん性硬化型乳頭癌の臨床経過は通常型乳頭癌よりもアグレッシブで,リンパ節転移はほほ必発で,ほとんどの例で左右両側のリンパ節に広範な転移を形成する[10]。リンパ節転移率は高度(80.3%)で,甲状腺外浸潤率や遠隔転移率のそれぞれ50.4%,11.6%と高い[11]。一方,Akaishiらの報告でも,DFS(Disease free survival)は通常型乳頭癌の88.6%に対してびまん性硬化型乳頭癌では60.5%とより低値であった[12]。
びまん性硬化型乳頭癌症例では,甲状腺は両葉ないし片葉がびまん性に硬く腫大し,割面は炎症細胞浸潤と線維化により一様に灰白色にみえる。腫瘍結節は認識できる例もあるが,境界が不明瞭で原発巣の場所が不明瞭なこともある。組織学的に腫瘍は,充実性,乳頭状,濾胞状の構造からなり,部分的に高細胞(tall cell)が出現する(図5)。腫瘍細胞はリンパ洞内に腫瘍塞栓を形成し,その分布は側葉全体から両葉におよぶ(癌性リンパ管症)。リンパ洞内の腫瘍細胞はしばしば扁平上皮化生を示し,細胞間には多数の砂粒体(小さな石灰化小体)の出現を伴っている。腫瘍塞栓がみられるリンパ洞周囲の甲状腺組織では,濾胞の萎縮,消失とともに,リンパ球浸潤と線維化が認められる。
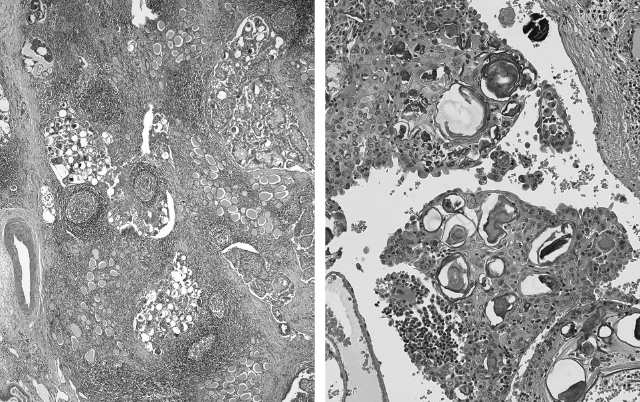
びまん性硬化型乳頭癌 Papillary thyroid carcinoma, diffuse sclerosing variant
甲状腺全体に腫瘍塞栓を伴ったリンパ洞の拡張が認められ,その周囲にリンパ球浸潤と線維化を認める。拡大写真(右)では,リンパ管内の腫瘍細胞は扁平上皮化生を示し,大小多数の砂粒体を伴っている。
RET/PTC遺伝子再構成の頻度が高い(60%)。RET/PTC遺伝子再構成はパートナー遺伝子の種類により10種類以上が知られている。びまん性硬化型乳頭癌ではRET/PTC1を有るものに比べて,RET/PTC3ではより悪性度が高いことが報告されている[11]。一方,BRAF遺伝子の突然変異は0~24%で,通常型乳頭癌に比較して低い。
<篩状・モルレ型乳頭癌 Papillary carcinoma,Cribriform-Morular variant>
本亜型は稀な腫瘍で,乳頭癌の0.2%に認められる。報告例はすべて女性で,若年成人に発生する[13]。本亜型の約半数に家族性大腸ポリポーシスやガードナー症候群の合併あるいはAPC遺伝子の生殖細胞系列変異(germline mutation)が認められる。
典型的な所見は,境界明瞭,被包性の結節が多発し,結節内部は篩状,索状,充実性,濾胞状の構造が種々の程度に混在する。ところどころで,円形~類円形で結節状のモルレと呼ばれる細胞集団が散在性に認められる(図6)。篩状構造や濾胞状構造の腔内にはコロイドを欠くことは特徴的所見で,増殖細胞は立法状から円柱状で,卵円形の核を有する。核には乳頭癌を示唆する核所見(核の溝,核内細胞質封入体など)を認めるが,局所的であることがあるので注意を要する。また,モルレ部では白く抜けた核(ビオチン集積による)も認められる。通常の乳頭癌に出現する砂粒体(psammoma body)は極めて稀である。免疫組織学的に,甲状腺ホルモン合成能をあらわす甲状腺転写因子(TTF-1)やサイログロブリンは,局所的に弱く認められる。特徴的なのは,β-cateninと女性ホルモン受容体(ER,PgR)の核内陽性所見である。とくにβ-cateninの核陽性所見は,APC遺伝子の不活化とCTNNB1遺伝子の活性化の結果,β-cateninが分解が阻害され,核内に移行したものと解釈される。
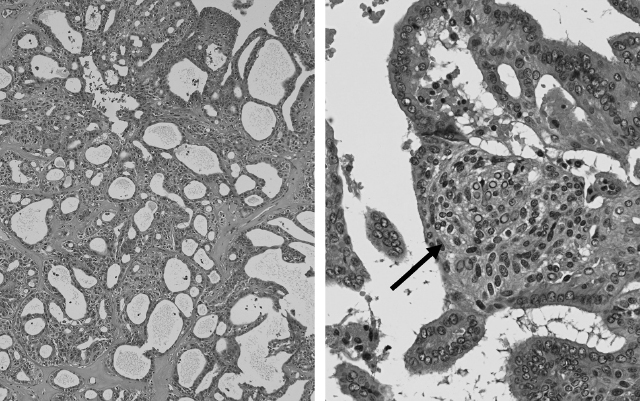
篩状・モルレ型乳頭癌 Papillary thyroid carcinoma, cribriform-morular variant
腫瘍組織の濾胞はコロイドを欠き,いわゆる篩状構造を示す。腫瘍組織の所々で写真右に示す充実性の構造(→:morule)を認める。
小児・若年者期の濾胞癌に関しての臨床病理学的研究は少ない。われわれは20歳以下の若年者濾胞癌(41例)を解析したが,すべてが微少浸潤型で,広汎浸潤型濾胞癌は含まれていなかった[14]。若年者に発生する濾胞癌には特徴的な組織亜型はないが,好酸性細胞腫瘍の頻度は大人に比べて少ないようである。小児・若年者の濾胞癌は,成人例よりも腫瘍径が大きく,また遠隔転移や再発も少なく,予後が極めて良い。また,RAS遺伝子変異やPAX8-PPARG融合遺伝子の頻度は成人例よりも低いことを報告している。一方,小児・若年者に発生する濾胞癌は再発の危険性が高いという報告もある[15]。
3)髄様癌 Medullary thyroid carcinoma甲状腺随様癌はC細胞に由来する神経内分泌腫瘍である。小児若年者に発生する甲状腺随様癌は大部分が遺伝性(家族性)である。そのうちの80%以上は多発性内分泌腫瘍症2A型(MEN2A)の一部分症として出現する。MEN2Aでは甲状腺随様癌の他に副腎褐色細胞腫,副甲状腺の過形成ないし腺腫,ときに皮膚アミロイド苔癬を伴うことが知られている。一方,多発性内分泌腫瘍症の2B型(MEN2B)は遺伝性甲状腺随様癌の5%程度で,副腎の褐色細胞腫,多発性粘膜神経腫,腸管神経節腫などを特徴とする。また,しばしばマルファン様体型を示すことでも知られている。甲状腺随様癌のみが発生するものを家族性(遺伝性)髄様癌と呼ぶが,MENの1亜型の可能性も否定できない。
MENないしは遺伝性髄様癌は,甲状腺両側葉に多発するのが特徴である。また,髄様癌の周囲には“C細胞過形成 C cell hyperplasia”と呼ばれるC細胞の増殖巣を認める。このC細胞過形成は非腫瘍性を意味する過形成という名前が付けられているが,実際は早期(浸潤する前)の髄様癌で多発性を意味する所見と考えた方が自然である。
小児・若年者に発生する髄様癌は,腫瘍細胞は多角形ないし紡錘形で,髄様に増殖し,種々の程度にアミロイド物質の沈着を認める(図7)。成人以降にみられるものと組織学的に大きな違いはない。通常,小児・若年者に発生する髄様癌では細胞異型性が少なく,成人以降の髄様癌でときに認められる小細胞や多形細胞,巨細胞などは稀である。免疫組織学的に髄様癌細胞にはC細胞由来を示すカルシトニンが陽性となり,腺癌マーカーとして知られる癌胎児性抗原(CEA)が染色される(図7)。なお,濾胞上皮細胞から発生する腫瘍で陽性となるサイログロブリンは髄様癌では陰性であるが,甲状腺転写因子(TTF-1)は,髄様癌細胞の核にも陽性となる。

多発性内分泌腫瘍症2型(髄様癌) Multiple endocrine neoplasms 2(medullary carcinoma)
髄様の増殖を示す腫瘍細胞。免疫組織化学的にカルシトニン(calcitonin)を染色すると,腫瘍細胞の細胞質に陽性所見を認める(写真下左)。腫瘍周囲の甲状腺組織内には“C細胞過形成”を認める(写真下右)。
本稿では小児・若年者の甲状腺癌を分類し,それぞれの組織型について解説した。小児・若年者甲状腺癌は稀なので一般的な診療の場で遭遇することは稀である。しかしながら,小児や若年者ということから,成人よりもより長いフォローアップが必要とするなど,臨床的な対応も必然的に異なる。さらに,遺伝性疾患や若年亜型と呼ばれる腫瘍も多く含むことから正確な細胞,組織診がより重要になることは自明であろう。