2013 年 46 巻 5 号 p. 393-399
2013 年 46 巻 5 号 p. 393-399
根治切除不能進行食道癌に対する化学放射線療法後に,狭窄や瘻孔を認めた際の経口摂取の一手段として食道バイパス手術がある.当科で経験した食道バイパス手術症例における臨床学的特徴および治療成績を検討した.2001年~2009年に根治切除不能進行食道癌に対し化学放射線療法を施行し,バイパス手術を施行した10例を対象とした.バイパス臓器は胃管8例,結腸2例だった.腫瘍の状況は,狭窄/瘻孔/狭窄および瘻孔がそれぞれ5例/4例/1例だった.術後合併症は5例(50%)に発生したが,保存的治療で軽快した.また,全例術後経口摂可能となった.術後の経口摂取までの期間の中央値は20日(9~90日)で,経口摂取開始後の生存期間の中央値は130日(48~293日)だった.食道バイパス手術は,適切な患者において適応されれば,重篤な合併症もなく,経口摂取の改善には有効な手段の一つであると考えられた.
根治切除が不可能な高度進行食道癌には,化学放射線療法(chemoradiotherapy;以下,CRTと略記)が行われ,その治療成績は向上したものの,狭窄や瘻孔形成症例では経口摂取は不可能で,QOLが低下する.このような症例の経口摂取の手段として食道バイパス手術1)~6),食道ステント留置術7)~11)がある.食道バイパス手術は,食道ステントの出現前には広く行われてきた術式だが,手術侵襲が大きく合併症が少なくなかったことから,次第に施行される機会が少なくなった.一方で,食道ステント留置術は,1990年以降,自己拡張型金属製ステント(self-expandable metallic stent)が使用されるようになり,1996年には本邦でも保険適応となり,簡便性かつ低侵襲性の点から食道バイパス手術に代わって,広く施行されるようになった8)~10).しかしながら,食道ステント留置術でも,穿孔,出血,肺合併症,敗血症などの重篤な合併症を認める場合もあり12)~16),食道ステント留置術を希望しない症例,食道完全狭窄症例や食道ステント留置術が困難な位置に腫瘍がある症例には食道バイパス手術が選択されることもある.今回,当科で経験した食道バイパス手術症例の背景因子および治療成績を検討し,その有効性について考察した.
2001年1月より2009年12 月までに,食道癌に対してCRTもしくは放射線療法(radiotherapy;以下,RTと略記)を施行し,のちに食道バイパス手術を施行した10例を対象とし,これらの背景因子,経口摂取状況,予後に関して検討した.
食道バイパス手術適応:Performance Status(以下,PSと略記)が0~2で全身麻酔可能な症例で,予後がおおむね3か月以上期待でき,さらに食道バイパス手術を希望した症例.
方法:全例胸壁前再建を施行し,再建臓器として8例(Postlethwait法1) 4例,Kirschner法17) 3例,食道胃管吻合・肛門側食道外瘻1例)に胃管を,2例に結腸(動静脈血管吻合付加)を使用した.食道口側断端は全例自動縫合器で閉鎖し盲端として,頸部より盲端部にペンローズを留置した.
Postlethwait法(Fig. 1A)は,食道を頸部食道で離断する.胃管作製は,小彎側の処理は行わず(左右胃動静脈は温存),胃の大彎側のみを遊離し(右胃大網動静脈は温存),前庭部の小彎と大彎の中心よりやや小彎よりで胃前後壁に2本の糸を貫通させ,あいだの胃壁を電気メスで貫通し小孔を開け,小孔から自動縫合器を挿入して噴門部の左側まで切離し,大彎側胃管を作製する.胸壁前で胃管を頸部まで挙上し,器械吻合にて頸部食道–胃管吻合を行う.さらに,空腸瘻を造設する.
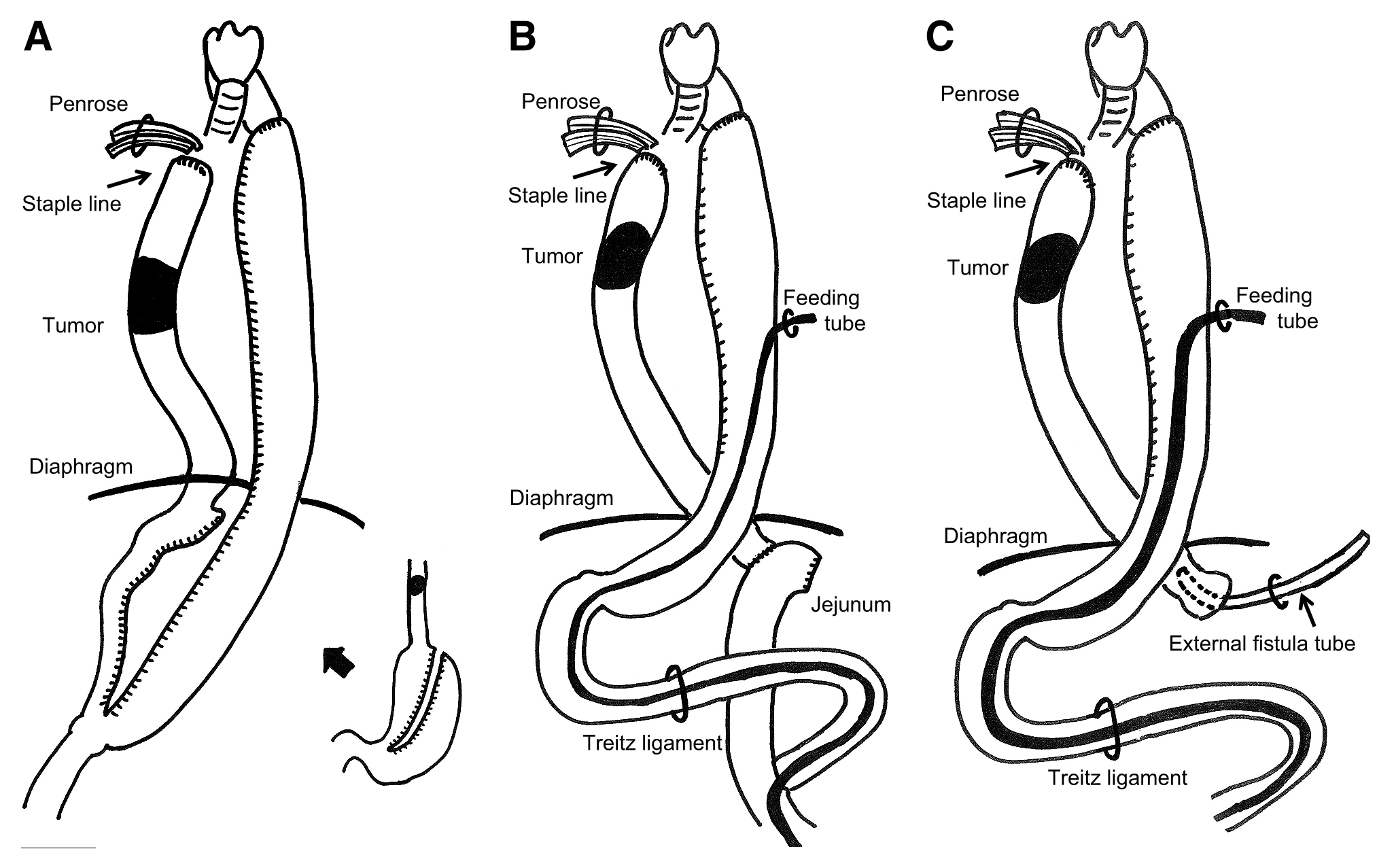
Gastric tube reconstruction. A: Postlethwait method; B: Kirschner method; C: External fistula of distal esophagus.
Kirschner法(Fig. 1B)は,食道を頸部食道および食道胃接合部直上で離断する.右胃動静脈,右胃大網動静脈を温存し,亜全胃管を作製する.胸壁前で胃管を頸部まで挙上し,器械吻合にて頸部食道–胃管吻合を行う.空腸をTreitz靭帯より約10~15 cmのところで離断し,離断部より肛門側の空腸を挙上し,Roux-en-Y法で食道断端と肛門側の空腸を吻合し,離断口側の空腸は端側で空腸に吻合する.胸壁前再建胃管より胃瘻を造設する(tubeの先端は空腸–空腸吻合の肛門側に留置).
食道–胃管吻合・肛門側食道外瘻(Fig. 1C)法は,胃管の作製および頸部食道–胃管吻合はKirschner法と同様に行い,肛門側食道断端は,ネラトンカテーテルを入れて外瘻とする.胸壁前再建胃管より胃瘻を造設する.
結腸再建法(Fig. 2)は,右側結腸から横行結腸を使用し,頸部食道–右側結腸吻合および結腸–空腸吻合を行う.さらに,右結腸動脈を頸横動脈,右結腸静脈を外頸静脈に吻合する.胸壁前再建結腸を介しての栄養チューブを挿入する(チューブの先端は空腸内に留置).
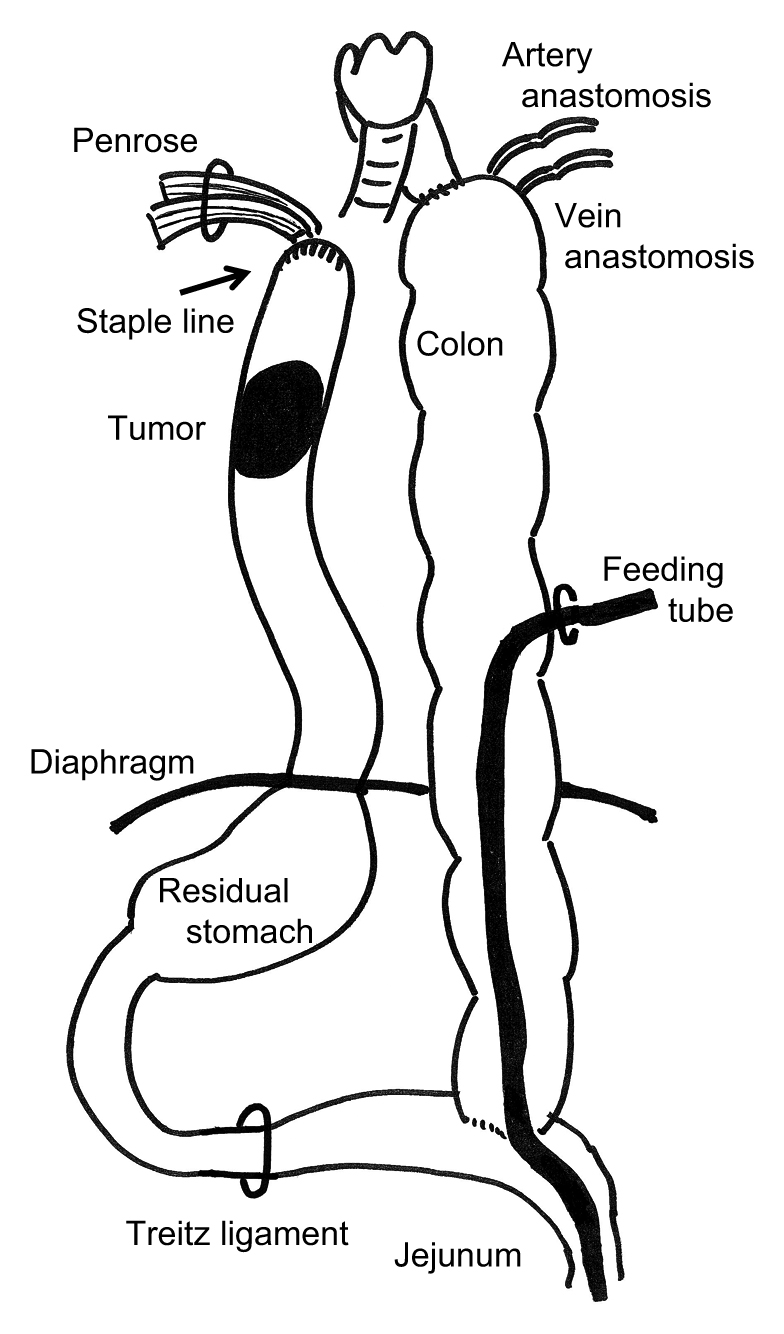
Colon reconstruction.
年齢,性別,主腫瘍の占居部位,病期(cStage),初回治療方法および治療効果などをTable 1に示す.
| Age (y.o.) | Median (range) | 61.5 (42–74) |
| Sex | Male/Female | 10/0 |
| Location of main tumor | Ut/Mt/Lt | 2/6/2 |
| Clinical stage before treatment | ||
| T | T4 | 10 |
| N | N1/N2/N3/N4 | 1/6/1/2 |
| M | M0/M1 (lung/liver) | 9/1 (1/0) |
| Stage | IVa/IVb | 9/1 |
| Initial treatment | CRT/RT | 9/1 |
| Dose of radiation (Gy) | RT<40 Gy/RT≧40 Gy | 5/5 |
| average±standard deviation | 48.9±14.72 | |
| Response evaluation criteria for primary lesion | CR/IR/SD/PD | 0/1/8/1 |
| Overall response | CR/PR/SD/PD | 0/1/8/1 |
| Performance status | PS0/PS1/PS2/PS3/PS4 | 0/10/0/0/0 |
| Cause of bypass surgery | stenosis/fistula/both | 5/4/1 |
| Inflammatory examination | WBC (/μl) (average) | 6,900 |
| CRP (mg/dl) (average) | 3.22 | |
| Nourishment status | TP (g/dl) (average) | 6.91 |
| Alb (g/dl) (average) | 3.34 | |
| Bypass viscus | Gastric tube/Colon | 8/2 |
| Operation time (min) | Gastric tube (average) | 360 |
| Colon (average) | 702 | |
| Early complication | (+)/(–) | 5/5 |
| Prognosis | Alive/Dead | 0/10 |
| Cause of death | Cancer | 10 |
| Bleeding | 0 | |
| Respiratory | 3 |
CRT: chemoradiotherapy, RT: radiotherapy, CR: complete response, IR: incomplete response, PR: partial response, SD: stable disease, PD: progressive disease
PS,腫瘍の状況(狭窄・瘻孔形成の有無),栄養状態(血清蛋白・アルブミン値)および炎症所見(WBC・CRP値)などをTable 1に示す.
腫瘍の状況は,狭窄のみが5例,瘻孔形成のみが4例,狭窄と瘻孔形成の両方を伴った症例が1例だった. また,食道ステント留置術ではなく食道バイパス手術を選択した理由は,患者の希望が7例,完全狭窄が2例,腫瘍が頸胸境界部に及んでいる症例が2例(うち1例は完全狭窄を重複した症例)だった.
食道癌診断時から食道バイパス手術までの期間の中央値は,90.5日(71~293日)だった.
3. 食道バイパス手術の成績術後の経口摂取までの期間の中央値は,20日(9~90日)だった.
経口摂取状況は,全例で改善を認め,全粥程度が経口摂取可能となった.
術後合併症は5例(50%)に発生し,内訳は縫合不全(頸部食道–胃管吻合部)3例,上部食道断端の感染2例で全例保存的治療にて軽快した.
経口摂取開始後および術後の生存期間の中央値は,各々129.5日(48~293日),161日(67~304日)だった.
死因は全例癌死だったが,癌による気道閉塞で死亡した症例を3例(30%)認めた.そのうち1例は腫瘍からの出血で窒息死している.
食道癌診断時よりの生存期間の中央値は,310日(178~395日)だった.
切除不能高度進行食道癌に対するCRT後に,食道狭窄や食道気道瘻を伴い嚥下障害のため著しくQOLを損なう症例も少なくない.このような症例の経口摂取の手段として,食道バイパス手術,食道ステント留置術がある.1980年代までは食道バイパス手術が姑息治療として主に施行されていたが,手術侵襲が大きいこと,合併症が少なくなく,かえってQOLの向上が十分得られない症例も多かった1)~5).一方,食道ステント留置術は,1990年以降に形状記憶合金製のself-expandable metallic stentが使用可能となり,本邦で1996年に保険適応となったため,挿入手技が簡便で内腔維持が比較的良好なことから,食道バイパス手術に代わり広く施行されるようになった8)~10).しかしながら,食道の完全狭窄や腫瘍占居部位によっては,食道ステント留置術が困難な場合もあり,食道バイパス手術が必要となることもある.そこで当科で経験した食道バイパス手術症例の背景因子および治療成績を検討し,その有効性について考察した.食道バイパス手術の施行に対して渡辺ら18)は,「食道バイパス手術の成績は決して良くはないのでその適応は厳密であらねばならない.不適応例としては,①反回神経麻痺を認める症例,②広範囲な肺炎を認める症例,③腹部に広範囲の癌進展を認める症例としており,逆に適応症例としては,①食道気道瘻を併発した症例,②Esophageal prothesisを実施できない強度狭窄症例,③経口摂取を強く希望する症例である.とにかく本術式の実施に当たっては,上記の不適応,適応の状況を十分確認することが重要である」と述べている.当科における食道バイパス手術の適応は,まずは患者が食道バイパス手術を強く希望する場合である.そのうえで,全身麻酔可能なPSが0~2の患者で,予後がおおむね3か月以上期待できる場合と考えている.さらに,ステント留置術が施行しがたい頸胸境界部に腫瘍が及んでいる場合や食道の完全狭窄の場合は特に適応と考えている.
当科では術後3か月以上生存できなかった症例を2例(各々67日と71日)認めたが,術後10日目には経口摂取可能となり,自宅での生活が可能となった.死因はともに癌死だった(1例は腫瘍からの出血による窒息死).また,腫瘍が頸胸境界部に及んでいる症例は2例(うち1例は完全狭窄を重複),完全狭窄のみの症例は1例で,これら3例中2例に合併症(縫合不全,食道断端部の感染各々1例ずつ)を併発したが,保存的に改善し,術後の経口摂取の改善は得られた.
以前は,食道バイパス手術成績に関する論文は多数報告されていたが,食道ステント留置術が普及して以来少ないのが現状である.平井ら5)の文献集積によれば,合併症として縫合不全および肺合併症の割合が多く,各々の発生率は5.6~60.0%および7.3~53.5%である.当科の成績では,縫合不全は3例(30%)で,呼吸器合併症は認めなかった.その他の合併症として上部食道断端の感染が2例(20%)で,全合併症としては,5例(50%)であったが,重篤な合併症の発生はなく,全症例が保存的治療で軽快し,経口摂取が可能となった.術後生存期間中央値は157日で,諸家の報告1)4)と同様の期間であった.術後生存期間に関しては,合併症を除けば原疾患の進行度に左右されるため生存期間が長いかどうかを評価するのは難しいと考えられる.肝心なことは,術後にいかに生死にかかわる合併症を起こさず,早い時期に経口摂取が可能となり,残された予後をいかに有意義に過ごせたかが重要と思われる.当科の症例においてはこれらの目的は達成できたと思われる.
術式に関して当科では,再建経路は全例胸壁前経路としている.再建臓器として胃管を使用する場合は,以前はKirschner法を施行していたが,現在は術式が簡便であるPostlethwait法を主に施行している.前者では胸壁前再建胃管を介して経腸栄養チューブを空腸まで挿入し,後者では空腸瘻を造設し,ともに術後の栄養管理に備えている.後者で胸壁前再建胃管より胃瘻を挿入しない理由としては,幽門部はY字となり亜全胃管よりは若干狭く,栄養チューブによる通過障害を防ぐためである.このように経腸栄養チューブを留置することは,癌が増悪し経口摂取が不十分となった場合も,経腸栄養による在宅療養が可能となりうると思われる.
一方,食道再建術において結腸を使用した場合は,胃管よりも縫合不全が併発しやすく術死や在院死が高いと報告4)されている.そのため長時間手術とはなるが,縫合不全の発生のリスクを軽減させる19)ために,動静脈の血管吻合を付加している.さらに,再建結腸においても再建結腸を介しての栄養チューブを挿入している.
食道口側の断端に関しては,全例自動縫合器で閉鎖し盲端として,頸部より盲端部にペンローズを留置している.問題なければペンローズを抜去し閉鎖しているが,断端が感染・破裂した場合はそのまま外瘻としている.ただし,外瘻としても保存的に閉鎖されるため大きな心配は必要ない.
食道バイパス手術はCRTあるいはRT後の無効例や再発・再増殖による狭窄・瘻孔形成例に対して,PSのよい症例においては経口摂取の改善目的に有効な選択肢の一つとして考えられると思われる.
食道バイパス手術と食道ステント留置術を比較した報告20)~24)は数少ないが,各々の条件も異なるため簡単に比較はできず,これらの結果からどちらが優れているという結論は得られないのが現状と思われる.
食道バイパス手術は,大きな侵襲の割には合併症も多く,余命が限られた症例においては,その適応には慎重にならざるをえない姑息的手段の一つであるが,胃管が使用できない症例においても,適応があえば結腸再建も選択肢の一つと考えてよいと思われる.
食道バイパス手術は,症例の全身状態,予後を考慮し,その利点欠点を十分勘案したうえで,姑息手術の一手段として選択する必要がある.
検索は,医学中央雑誌(1983年~2011年末)およびPubMed(1950年~2011年末)で「食道バイパス術」,「esophageal bypass」,「食道ステント」,「esophageal stent」をキーワードとして行った.
利益相反:なし