2023 Volume 43 Issue 4 Pages 285-292
2023 Volume 43 Issue 4 Pages 285-292
乳児血管腫は自然退縮をきたすが,消失は不完全で,経過中の合併症や後遺症が多いことが問題となる.従来治療はステロイド内服または局注,レーザー治療,圧迫療法などが行われてきたがいずれも効果の満足度は高くなかった.2008年にプロプラノロール治療効果が報告されて以降,プロプラノロール内服治療が乳児血管腫の第一選択肢となってきた.一方,色素レーザー治療は腫瘤の早期縮小効果は少ないが,皮膚表面の血管を破壊し退色効果が得られるため,隆起の少ない局面型や,プロプラノロールが副作用や合併症のために内服できない場合など,現在も頻繁に選択されている.さらに,プロプラノロール内服とレーザー治療の併用も多くの施設で行われており,特に巨大な重症例や,露出部にあり整容的問題が大きい場合などには相乗効果を期待して併用されている.当科での治療経験を供覧しながら乳児血管腫治療の変遷を振り返り,プロプラノロール・レーザー併用療法の適応と意義,今後の課題について考える.
Although infantile hemangioma regresses spontaneously, disappearance is incomplete, and there are many complications and sequelae during the course of the disease. Since the efficacy of propranolol treatment was reported in 2008, oral propranolol treatment has become the first choice for infantile hemangioma. On the other hand, dye laser treatment has little effect on early shrinkage of the tumor, but it destroys the blood vessels on the skin surface and produces a discoloration effect. In addition, oral propranolol and laser therapy are also used in combination at many facilities, and are used together with the expectation of a synergistic effect, especially in large, severe cases, or in cases of exposed areas that pose major cosmetic problems. We look back on the history of infantile hemangioma treatment while viewing the treatment experience at our department, and consider the indications and significance of propranolol and laser combination therapy, as well as future issues.
乳児血管腫は,生後1ヵ月以内に現れ,1歳近くまで増大した後に自然退縮をきたすが,消失は不完全で,経過中の合併症や後遺症が多いことが問題となる.頻度の高い合併症として潰瘍形成,疼痛,出血,感染,摂食障害,視覚障害,気道閉塞,睡眠障害などがあげられる.後遺症としては,血管拡張,萎縮性瘢痕,皮下線維脂肪組織遺残,皮膚のたるみなどの醜形を残す(Fig.1, 2).
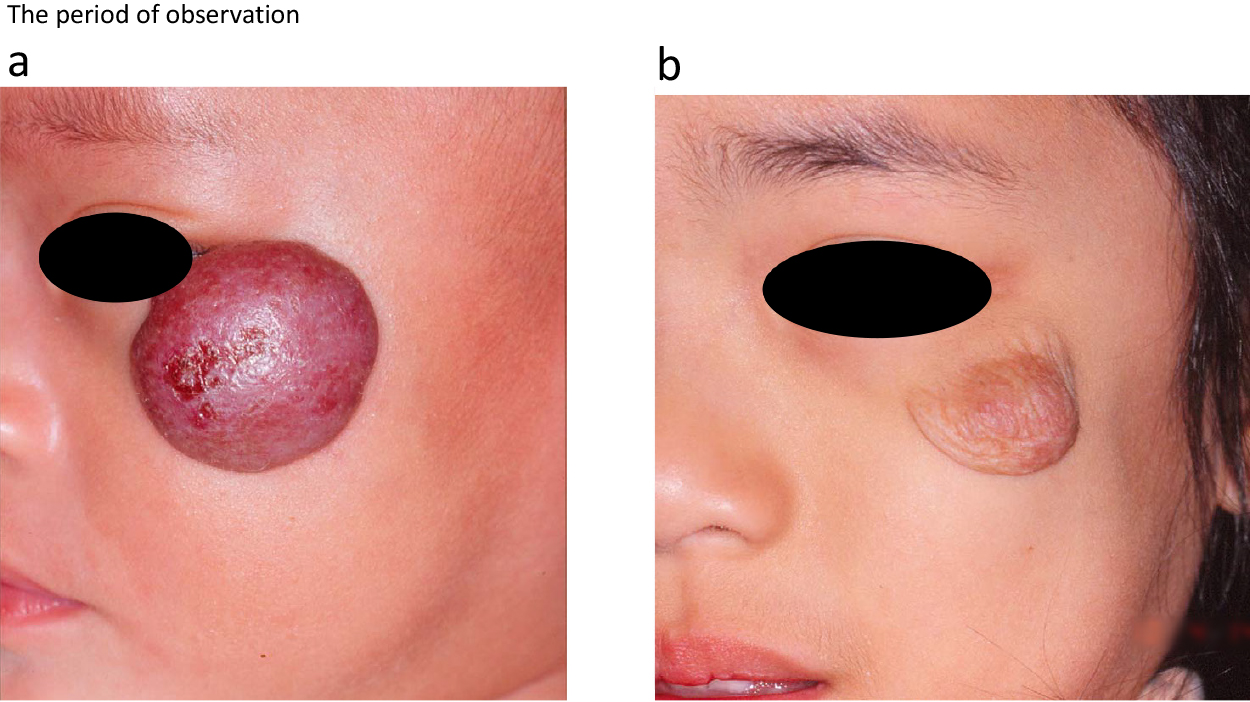
a) The period of observation. 11 months infant hemangioma (mixed type). b) The period of observation. 6 years old. Her cheeks had sagging skin, wrinkles and scars, so she underwent excision and suture surgery.

a) The period of observation. 6 months infant hemangioma (mixed type). b) The period of observation. 6 years later. Her arms were left with telangiectasias, depigmentation, sagging skin, wrinkles and hypertrophic scars. c) The period of observation. She had scars removed and sutured at age 10, leaving scars and surgical scars.
従来治療はステロイド内服または局注,レーザー治療,圧迫療法などが行われてきたがいずれも効果の満足度は高くなかった.2008年にプロプラノロール治療効果が報告され,わが国でも2016年からプロプラノロール(ヘマンジオルR)シロップ剤が承認発売されて以降,プロプラノロール内服治療が乳児血管腫の第一選択肢となってきた.増殖期の乳児血管腫で,瞼裂,鼻腔,口腔,外耳道の狭小化などの機能的問題や,顔面の巨大例などの整容的問題がある場合,潰瘍形成があり易出血性がある場合などに,生後1~5ヵ月から内服開始させると,非常に有用な治療法である.ただし本剤は非選択的βブロッカーであるため,循環器系,呼吸器系,糖代謝系,中枢神経系などへの副作用の懸念もあるため安易に使うことなく,リスク・ベネフィットをよく検討し適応を厳選した上で,バイタルチェックを行いながら慎重に投薬することが大前提となる.
一方,色素レーザー治療は腫瘤の早期縮小効果は乏しいが,皮膚表面の血管を破壊することによる退色効果が得られるため,隆起の少ない局面型や,プロプラノロールが副作用や合併症のために内服できない場合など,現在も頻繁に選択されている.
さらに,プロプラノロール内服とレーザー治療の併用も多くの施設で行われており,特に巨大な重症例や,露出部にありできる限り早期に体積・色調共に退縮させたい場合などには相乗効果を期待して併用されている.
幸いわが国では諸外国と異なり,両者の併用療法が症状を詳記すれば保険診療でも許されており恵まれていると思われる.
当科での治療経験を供覧しながら乳児血管腫治療の変遷を振り返り,その行きついた先であるプロプラノロール・レーザー併用療法の適応と意義,今後の課題について考えてみたい.
当科では,色素レーザー治療が導入される以前は,瞼裂,鼻腔,口腔の狭小化などの機能的問題や,顔面の巨大例などの整容的問題がある場合に限って,ステロイド内服治療を行っていた.
Fig.3に代表的なステロイド内服治療を行った症例を提示する.出生時は何もなかったが生後5日目から左下眼瞼~頬部に広範囲に赤色斑があらわれ,急速に拡大隆起し,瞼裂が狭小化,閉鎖し開かなくなった.整容的問題に加えて,眼科診察でこのままでは視神経の廃用性萎縮が起こり弱視となる可能性が高いとのこともあり,生後2ヵ月からプレドニソロン1 mg/kg/day内服開始した.血管腫の増大は停止し,血管腫の中央部が壊死に陥り縮小傾向を示したが,moon face,ざ瘡など,ステロイドの副作用がみられたため漸減し,4か月間の内服で中止した.5歳の時点で,弱視となることは免れたが,壊死部位は萎縮性瘢痕となり,毛細血管拡張,皮膚のたるみ,皺が残っており,整容的な問題が残った.
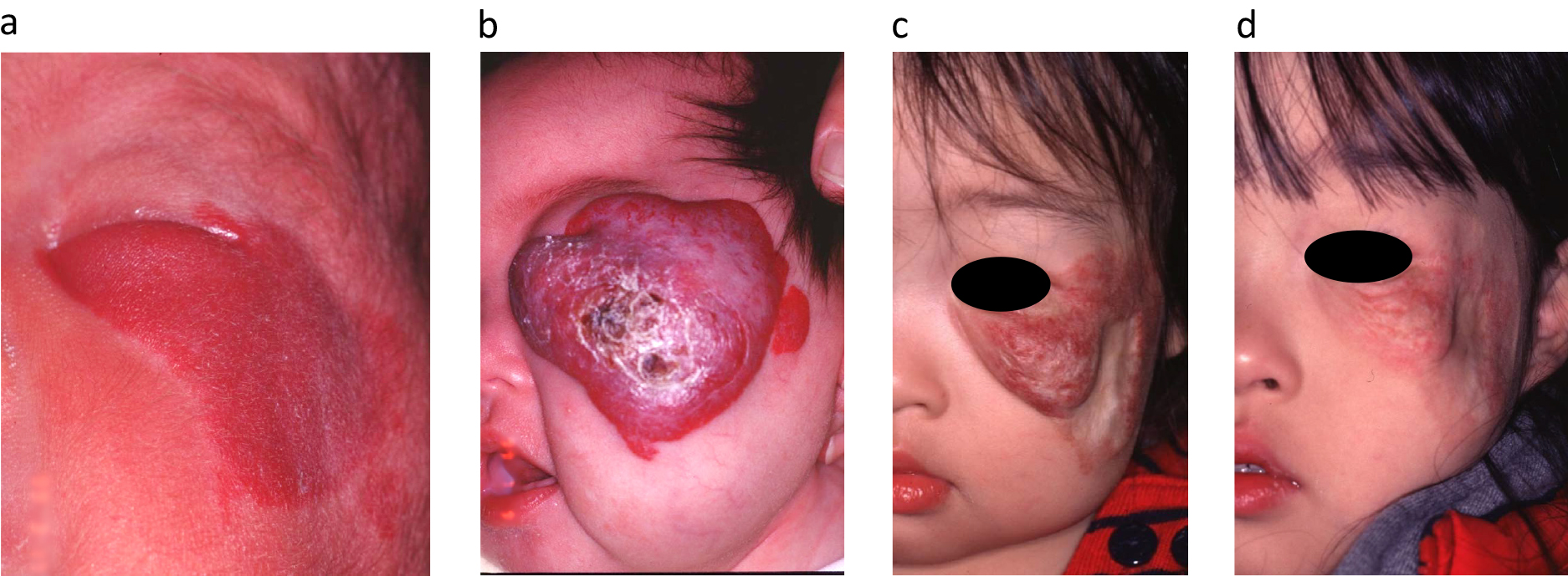
a) Infantile hemangioma in a premature infant born at 32 weeks. From the 5th day after her birth, a wide range of red spots appeared on her left lower eyelid to cheek area, which rapidly enlarged and raised. b) She started oral steroids at 2 months of age. When she was 4 months old, the hemangioma stopped growing, and necrosis was observed in the central part of it. c) 1 year and 6 months old. She discontinued oral steroid treatment after 4 months. Her hemangiomas shrank, but her skin remained loose, wrinkled, and telangiectatic, and her necrotic areas became atrophic scars. d) 5 years old. The remaining scars and telangiectatica tend to disappear, but atrophic scars and skin depressions remain.
この例のように眼瞼に病変があり視機能に障害をきたすリスクのある場合や,顔面の広範囲にあるなど整容面での問題がある場合にステロイド内服治療が行われてきたが,効果は不十分で最終的にはかなりの瘢痕を残してしまう点,moon face,感染症などの副作用のリスクもあることより,ステロイド内服治療は限られた症例にしか行われてこなかった.
1990年代後半頃からは色素レーザー治療が毛細血管奇形に対してだけでなく,乳児血管腫に対しても行われるようになってきた.多くの症例に適用されてみると,症例によってはかなり改善効果がみられることがわかり,血管腫・血管奇形診療ガイドライン2013では治療の第一選択肢となっていた.
当科においても色素レーザーを導入した1994年頃から次第に乳児血管腫に対するレーザー治療の数が増えてきた.
例えば,Fig.4,5に示したような,生後1~2か月未満の,隆起する前の早期乳児血管腫で,顔・手などの,外観上目立つ部位や,肛門周囲などの刺激されやすく出血や潰瘍のリスクがある部位に,色素レーザー治療で早期消退をはかることができる場合があることを複数経験し,積極的に早期治療を行うようになった.しかし症例を重ねるうちに,レーザー治療には限界があることも分かってきた.
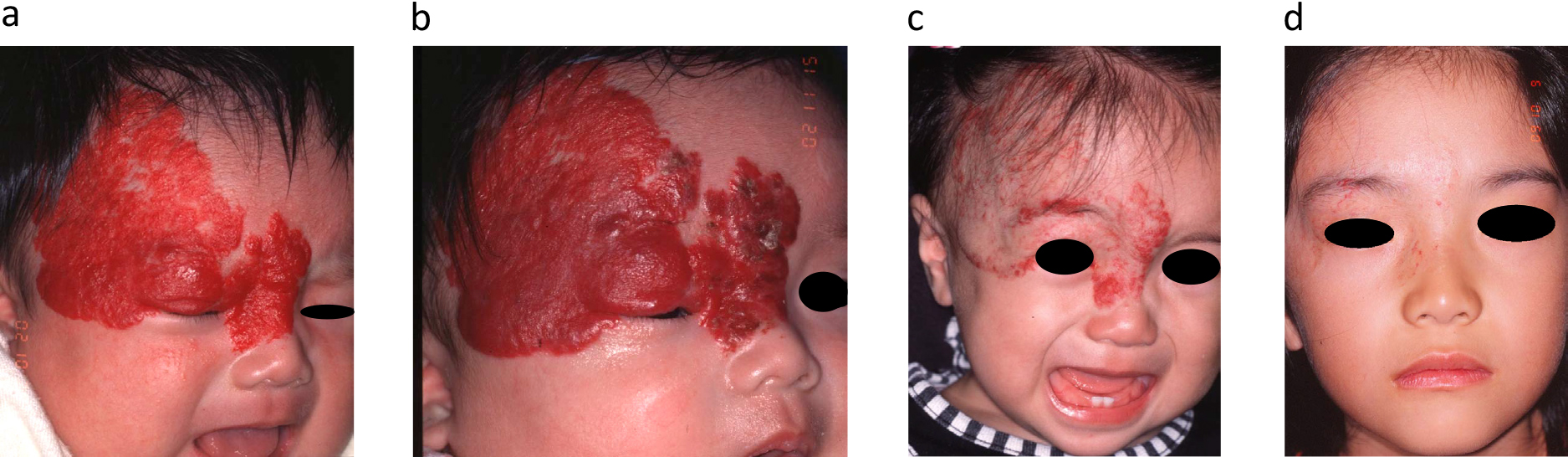
a) 1 month after birth. Infantile hemangioma. Shortly after her birth, a wide range of bright red patches appeared on her upper right eyelid, between the eyebrows, on the back of her nose, and on her forehead, which rapidly thickened. She immediately underwent dye laser irradiation treatment. b) 2 months old. One month after dye laser irradiation. Purpura and crusted areas were observed due to laser irradiation, and the overall color tone became dull, but the thickness increased. c) 1 year old. After 6 times of dye laser irradiation. More than 90% of the hemangiomas have disappeared, leaving only mild swelling and vasodilatation limited to the marginal area. d) 6 years old. After 7 times of dye laser irradiation. The hemangioma disappeared almost completely, becoming flat without elevation, and only a small portion of telangiectasia remained.
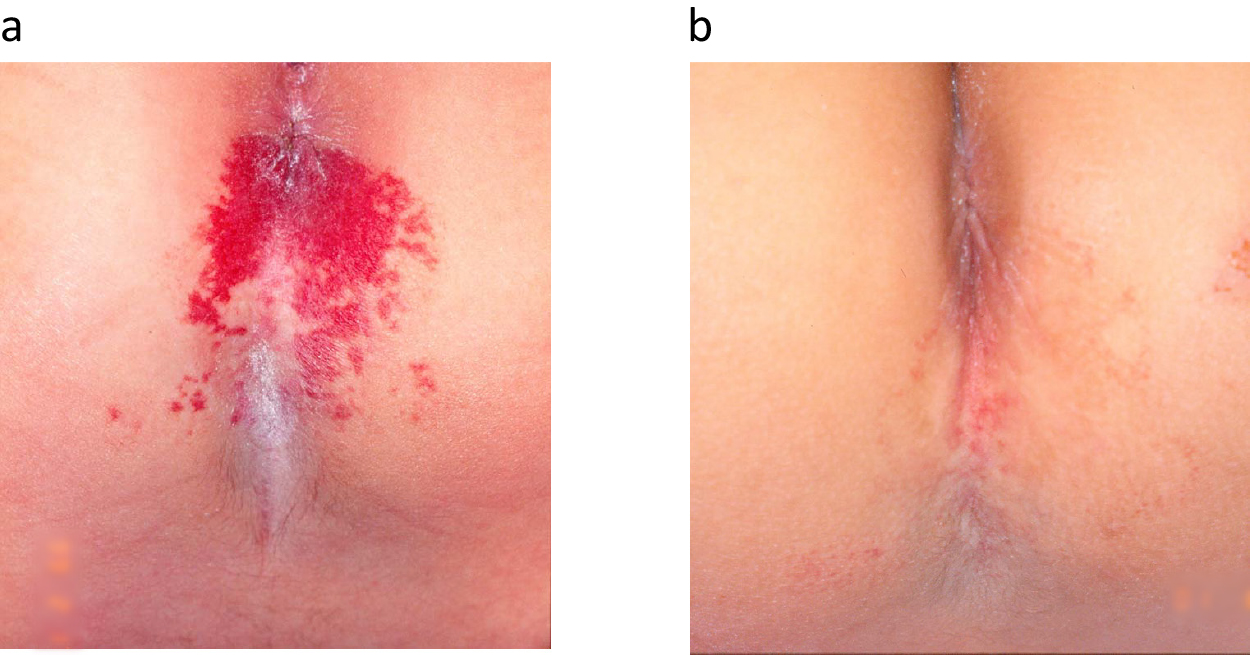
a) 1 month old. Infantile hemangioma. Immediately after birth, a bright red patch appeared around the anus and became thicker. Dye laser irradiation was performed at the first visit. b) 6 months after birth, after one dye laser irradiation. After the first irradiation, the hemangioma disappeared immediately, and no bleeding or ulceration was observed.
例えばFig.6のように,生後4カ月で初診した乳児血管腫の場合,すでに増殖期の半ばを過ぎておりかなり隆起してしまっている.そこからレーザー照射を開始しても,最終的に隆起性の後遺症が残ってしまう.
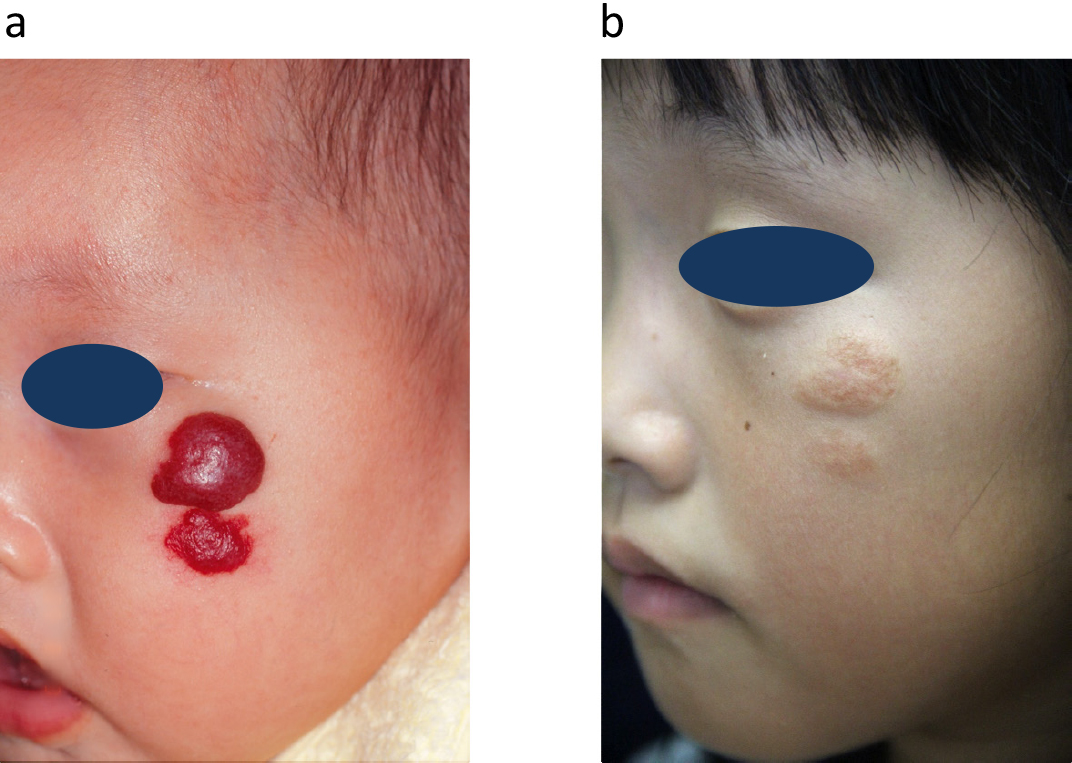
a) 4 months old. Infantile hemangioma. On the third day after birth, bright red spots appeared on the left cheek and became elevated. Dye laser irradiation was performed immediately. b) 7 years old. After 6 times of dye laser irradiation. The redness disappeared, but a scar and a 2-3 mm raised fibro-fatty tissue remained.
また,Fig.7のように,生後1か月の初診時には局面型だと思ってレーザー照射したものの,その後急速に皮下腫瘤が現れてくる場合があり,このような症例では表皮の血管腫だけ消滅させても皮下の深い層まではレーザー光が届かないため隆起を抑えることはできず,結果的に線維脂肪組織からなる隆起性瘢痕が残ってしまう.

a) 1 month old. Infantile hemangioma. Two days after birth, a red spot appeared on the right cheek and expanded. Dye laser irradiation was performed immediately on the day of the first visit. b) 4 months after birth, after one laser treatment. The laser-irradiated surface showed a reduction in color tone, but a wide range of subcutaneous protuberances appeared. c) 1 year old. After 4 laser irradiations. The color tone of the red spots on the skin surface had faded and decreased to about half, but the subcutaneous mass had further increased, and the lower eyelid and nasal alar were also compressed, resulting in a distorted outline. d) 5 years old. After 6 laser irradiations. The redness on the skin surface almost disappeared, but the subcutaneous fibrofatty tissue remained and a mass scar remained.
このようにレーザー治療だけでは腫瘤型の乳児血管腫に対しては満足できる治療はできず,課題は残されていた.
2008年フランスにおいて,閉塞型肥厚性心筋症と顔面鼻部の巨大乳児血管腫を併発した新生児において,心疾患治療のために降圧薬のβブロッカー(プロプラノロール)が投与され,意外にも乳児血管腫が急速に退縮したというserendipityが経験されたことをきっかけに,乳児血管腫に対するプロプラノロールの有効性が明らかにされた1).その後,βブロッカー内服治療が広く行われるようになり,乳児用液剤が開発され,わが国でも2016年ヘマンジオルRシロップが乳児血管腫に対して保険承認が得られ使用可能となった.
2017年に改訂された血管腫・血管奇形・リンパ管奇形診療ガイドライン20172)において,乳児血管腫 に対するプロプラノロール内服療法は推奨度1,エビデンスレベルAとして,第1選択となる可能性のある薬剤であると位置づけられるに至った.
プロプラノロール内服治療では,内服開始後直ちに腫瘍そのものの増大を止め,まだ増大期であるにも関わらず消退傾向に向かわせ腫瘍縮小効果が得られる(Fig.8, 9).内服治療を生後1~5カ月のもっとも急激に増大する時期に開始すれば,ピーク時の大きさを抑制でき,残る瘢痕を最小限にすることが可能となる.また眼瞼,鼻腔,口腔,外陰部にあり,機能障害をきたす恐れがある場合や,潰瘍や出血をきたしている血管腫に対しても内服するだけで改善効果が得られる(Fig.8, 9).また多発型で内臓病変を伴う場合や,潰瘍,出血などのリスクがある場合にも,本剤の内服により全身の血管腫を一度に縮小させ,生命にもかかわる重篤な合併症を未然に防ぐことが期待できる.
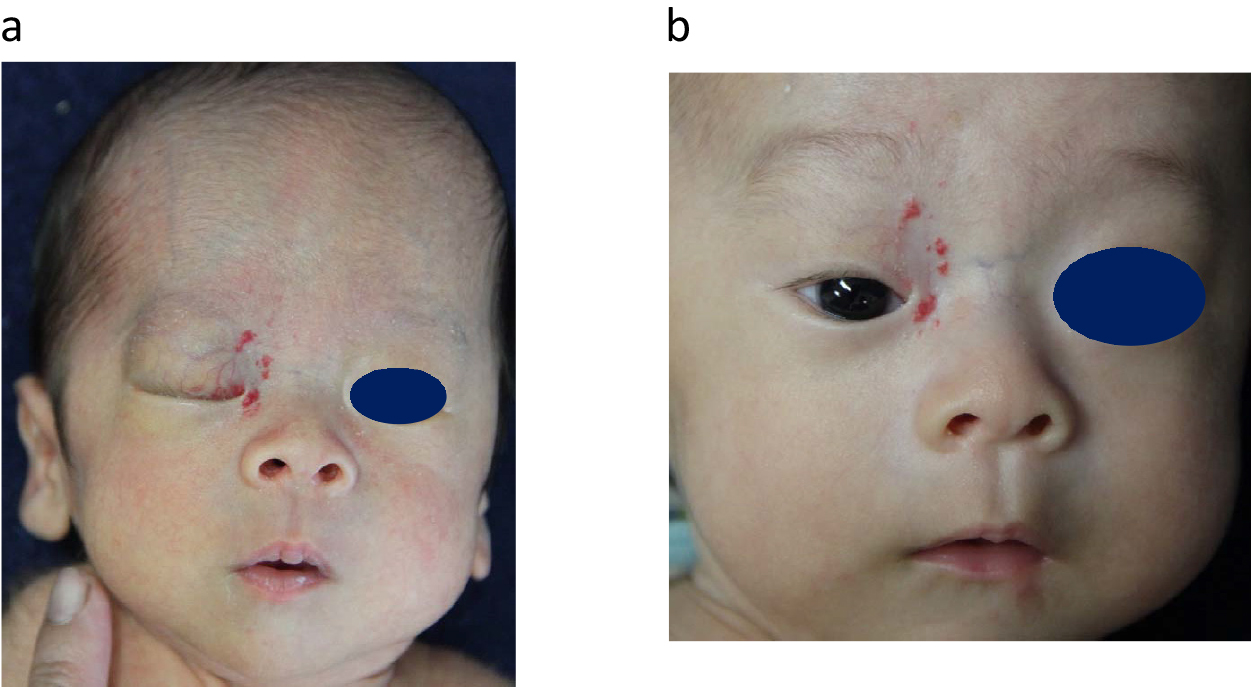
a) 1 month old. Subcutaneous infantile hemangioma. About a week after birth, a subcutaneous mass appeared on the upper right eyelid and enlarged, making it impossible to open the eyelid. Oral administration of propranolol was started at 1 mg/kg/day, and the maintenance dose was gradually increased to 3 mg/kg/day. b) 3 months old. Two months after starting propranolol oral administration, the subcutaneous mass shrank and the bilateral palpebral fissures disappeared. Oral propranolol was continued for 6 months and then terminated. She became possible to open the eyelid, and no cosmetic problems remained.

a) 2 months old Premature baby: Corrected 0 months. Infantile hemangioma in right eyelid. The hemangioma narrowed the visual field. Started introduction of propranolol. b) 3 days after starting propranolol. A reduction in size was already observed, and a trend toward fading of color tone was also observed. c) 12 weeks after oral administration. The hemangioma had shrunk by about 90% and no longer obstructed the field of vision. d) 24 weeks after oral administration. It disappeared almost completely, and the bilateral difference in the palpebral fissure disappeared.
しかし一方で,プロプラノロールは非選択的βブロッカーであるため,血圧低下,徐脈,低血糖,下痢,手足の冷感,気管支痙攣,高カリウム血症,不眠など様々な副作用が予想される.
海外臨床試験において,安全性評価症例435例中166例(38.2%)に副作用が認められた.主な副作用は末梢冷感7.4%,下痢5.3%,不眠症5.1%,睡眠障害5.1%,悪夢4.6%などであった3).
国内臨床試験において,総症例32例中10例(31.1%)に副作用が認められた.主な副作用は下痢(12.5%),AST増加(6.3%),ALT増加(6.3%),血圧低下(6.3%)等であった4).国内におけるシロップ発売後,20名程度のけいれんを伴う重篤な低血糖症状が報告されている5).乳児血管腫は早産児に多く発症するが,修正5週に満たない早産児に投与する場合は特に低血糖をきたしやすいので,リスクベネフィットを十分考慮した上で,どうしても投与する必要があると判断した場合でも通常容量の1/2~1/4で投与開始するなど慎重に行うべきと考える6).
プロプラノロール内服治療の登場は,乳児血管腫の治療において大きなパラダイムシフトがもたらされたわけであるが,それでレーザー治療が不要となったかといえばそうでもない.前述したように非選択的βブロッカーであるがゆえの全身的な副作用のリスクがあり,それに比べて副作用の心配の少ないレーザー治療が腫瘤を形成しない局面型などでは選択されている.
また,巨大な血管腫や,顔面,四肢など露出部にあり整容的にできる限り早く消退させたい場合などには,併用療法が選択される.当科で併用療法を選択する場合は,ヘマンジオル内服治療を終えた後に残った血管拡張による赤みが気になる場合が最も多い(Fig.10).内服終了後に残存する紅斑に対してレーザー治療を行うと,ほとんどの症例で改善がみられ保護者に満足してもらえる.
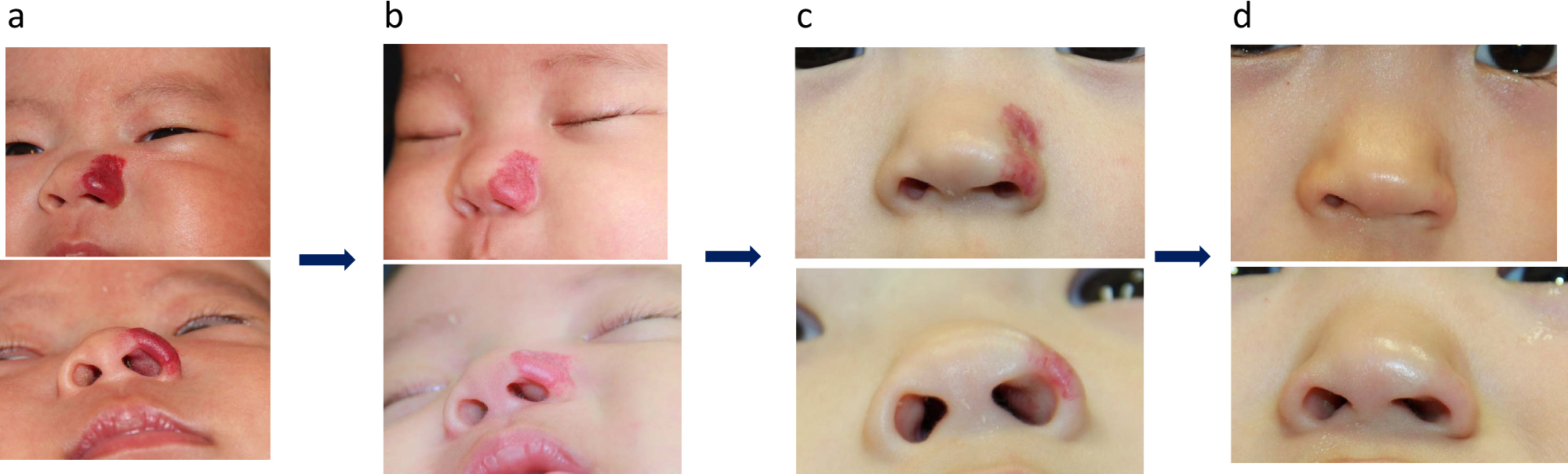
a) 1 month old Infant hemangioma on the left nasal wing. A mass in the nasal cavity, nasal congestion, nighttime dyspnea, and insomnia. Introduced propranolol immediately. b) 6 days after medication. The tumor was reduced, discolored, and flattened, nasal congestion was improved, and both parent and child were able to sleep well. c) 8months after starting madication. Treatment was terminated because the mass flattened. However, the erythema on the surface still remained and was very conspicuous in the central part of the face. d) 1 year after starting treatment. After 3 courses of dye laser irradiation, both the tumor and erythema disappeared almost completely.
さらに巨大な重症例においては,最初から2者を同時併用する場合もある(Fig.11).それならば最初から同時併用すればよいという意見もあるが,そこは保険診療によって乳児に行う侵襲的な治療としては,コスト面も考慮して必要最小限にとどめるべきとも考えもあり,それももっともと思われる.

a) 2 months old. Infantile hemangioma. Immediately after birth, there was a wide red patch on the right neck, shoulder, and upper chest, which rapidly rose up. Oral administration of propranolol was started immediately, and dye laser treatment was also started in anticipation of a synergistic effect due to the size of the tumor. b) 1 month after the start of oral administration and one laser irradiation. The thickness of the hemangioma was halved, the color tone became dull, and a part of the normal skin color became visible. c) 2 months after the start of treatment. After 2 laser irradiations. Furthermore, 80% of the volume and surface color of the tumor disappeared. It was felt that the disappearance speed was much faster than that in the case of propranolol alone. d) 9 months after the start of treatment, 3 times after laser irradiation. Since it disappeared almost completely, the oral treatment was completed in 8 months and the laser irradiation was completed 3 times, but there was no recurrence and no scarring.
併用療法に関する研究報告では,血管腫病変がほぼ完全に消失するまでの期間が,プロプラノロールとレーザーの当初からの併用群で平均92日,プロプラノロール単独群で288日であり,併用群の方が早期に消失したという報告7)がある.併用療法によって,プロプラノロールの内服期間が短縮され,懸念される副作用のリスク軽減につながるであろうと考察されている.
こういった併用のメリットを頭においた上で,乳児血管腫治療においてどの治療法を選択するかを血管腫の部位,タイプ,大きさ,時期に応じて,保護者と話し合いながら決めるべきと考える.
乳児血管腫は自然消退傾向を示す疾患ではあるが,部位や大きさによっては生命や機能に関わる重篤な合併症や,瘢痕などの後遺症を残す.従来のステロイド治療やレーザー治療だけでは満足できる治療効果を得られないこともあったが,プロプラノロール内服治療という新たな治療選択肢の登場によって,これらを組み合わせて活用すれば後遺症をほとんど残さずに治すことが目指せるようになった.しかし一方でプロプラノロール内服によってもたらされる低血糖による痙攣などの重篤な副作用の報告も散見され,安全性を高めるために保護者への指導・注意を十分行うことがわれわれの責務だと思う.
乳児期に現れる血管腫・血管奇形として乳児血管腫以外にも,静脈奇形やリンパ管奇形,動静脈奇形,先天性血管腫(NICH),カポジ型血管内皮細胞腫など多くの疾患があり,これらに対してはまだまだ有効な治療法がほとんどないのが現状である.リンパ管奇形に対してはシロリムス投与などが現在治験進行中であり今後に期待したい.また,βブロッカーの点眼薬を乳児血管腫に外用することによって,腫瘍縮小効果がえられたという報告8)もみられ,内服するほどの重症でない病変に対して,βブロッカーの外用薬というものも使用可能となれば,低血糖などの副作用も起こさずにより安全に使えるようになるのではないかと期待している.
マルホ株式会社より講演料をいただいている.