2017 Volume 59 Issue 3 Pages 152-160
2017 Volume 59 Issue 3 Pages 152-160
重度慢性歯周炎においてスケーリング・ルートプレーニング(SRP)を行うことで良好な結果を得られることは日常臨床で多く経験する。しかし,SRPで歯周ポケットの改善が認められない場合や,歯肉の発赤・腫脹が改善しない場合もある。あるいは,メインテナンスに移行した後に歯周病が再発してしまうこともある。いわゆる難治性歯周炎に対しての治療,メインテナンスに苦慮することも経験するが,SRP時に抗菌療法を併用することで良好な結果が得られたという報告もある1,2)。
本症例は,慶應義塾大学医学部歯科・口腔外科初診時,限局型の重度慢性歯周炎であったが,他院にて歯周病治療を行ったものの改善を認めず,悪化傾向にあったこと,細菌検査によりPorphyromonas gingivalisが81%と非常に高い数値を示したことを総合的に判断してSRPの際に抗菌療法を併用して歯周基本治療を行った。動的治療終了後5年と中期的な経過ではあるが歯周病の再発はなく,歯周病原細菌も検出値以下にコントロールできている一例を報告する。
患者:38歳,女性
初診:2012年2月
主訴:下の前歯が腫れてぐらぐらしてきた
現病歴:2000年頃より歯肉の出血および歯の動揺を認めた。2005年頃症状が悪化したため歯科医院を受診したところ17,27は抜歯となった。2010年より下顎前歯部の動揺および歯肉の腫脹,出血を認めたため,近歯科医院にて歯周病治療を開始。2012年にメインテナンスとなったが,症状増悪してきたため当院受診となった。
全身既往歴:特記事項なし。
家族歴:母は30代より歯の喪失が起こり,現在は部分床義歯を使用している。弟は歯周病の診断にて他院にて加療中である。
喫煙歴:なし
上顎前歯部に捻転,下顎前歯部には叢生および挺出が認められた。下顎前歯部においては歯の病的移動があり舌側に位置していたためアンテリアガイダンスはなかった。17,27が欠損しているが,臼歯部の咬合関係は維持されている(図1)。
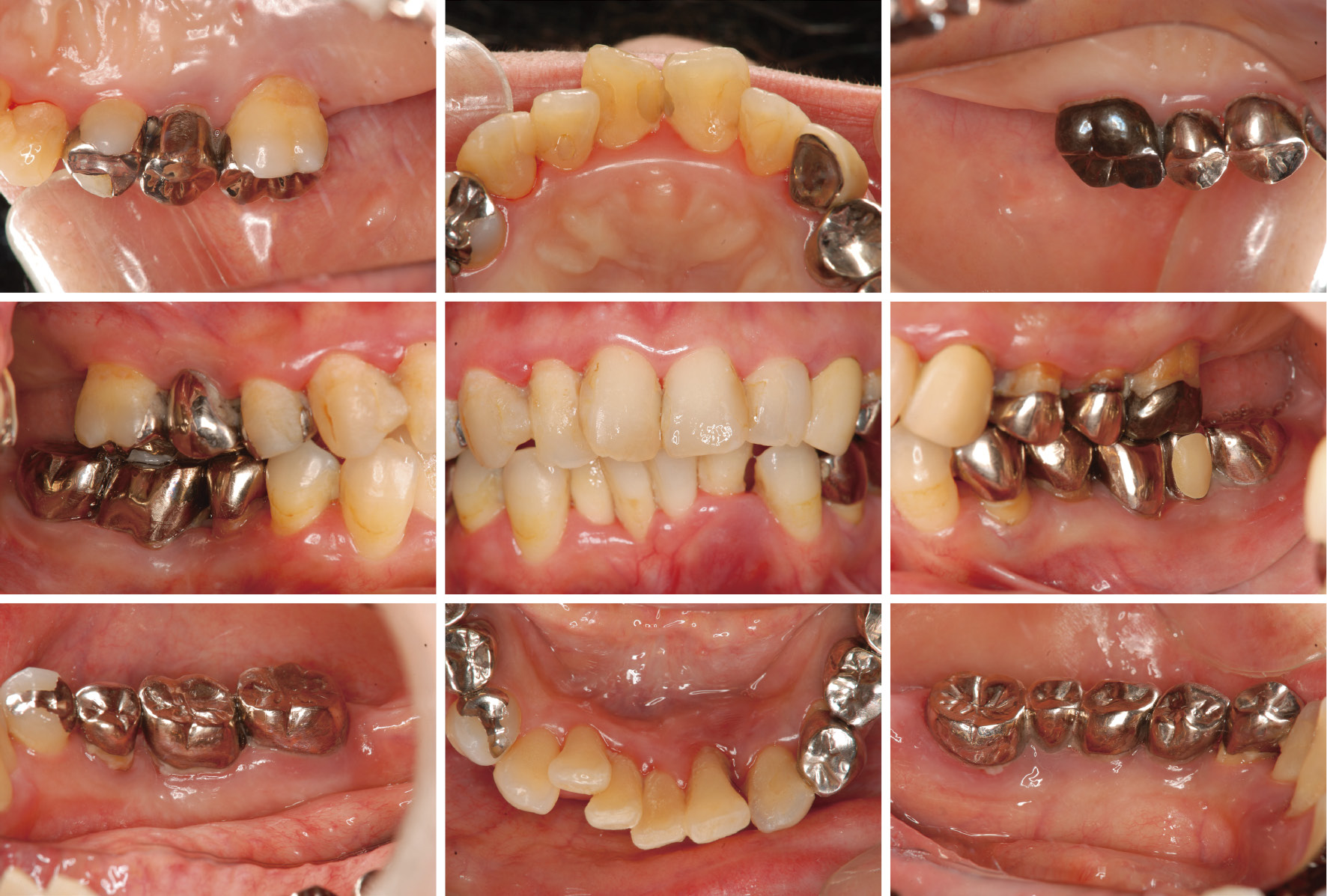
初診時,口腔内写真(2012年2月)
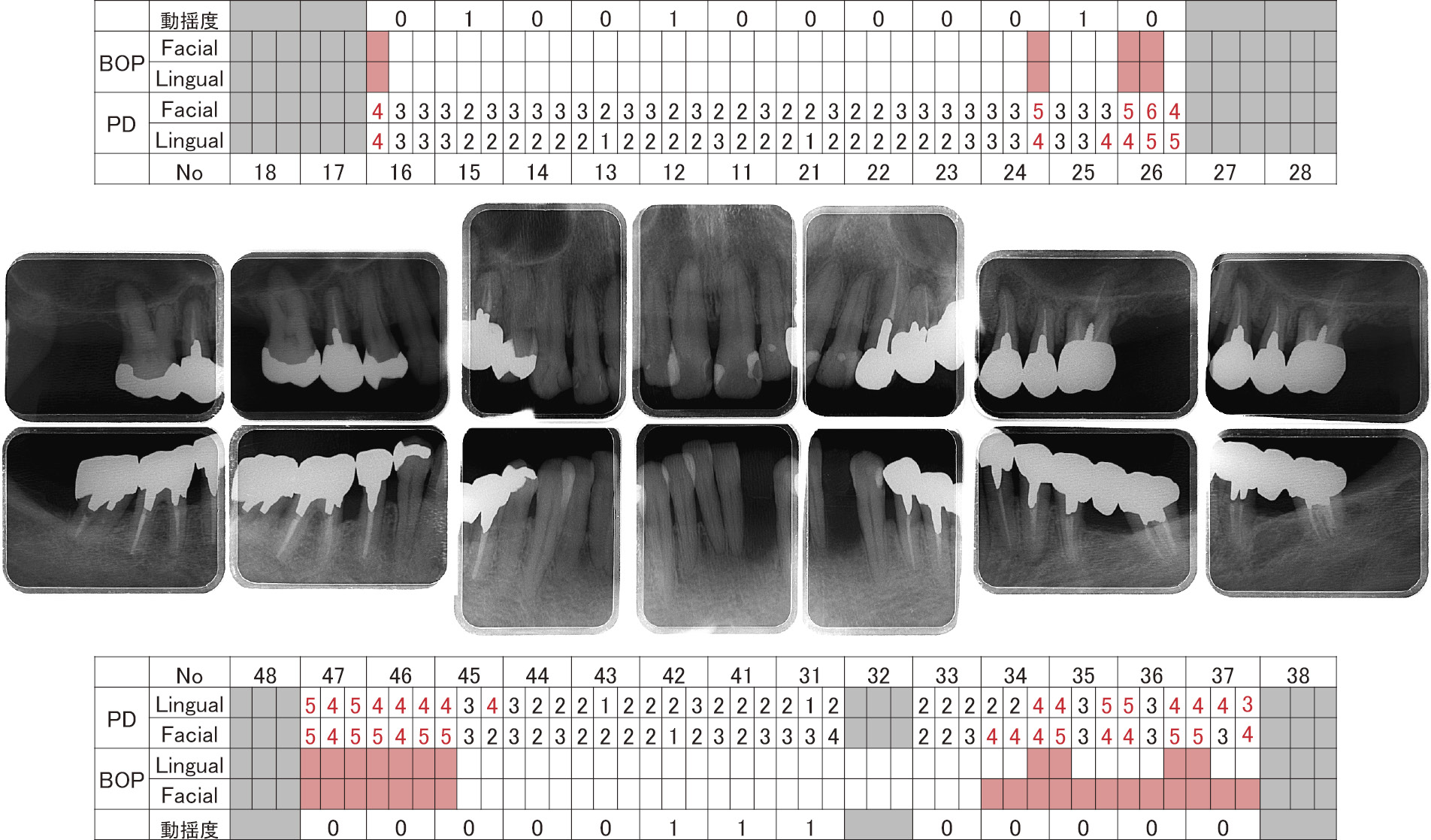
全顎的にプラークの付着を認め,歯肉の発赤・腫脹を認めた。口腔衛生状態は悪く,口蓋側および舌側のプラーク付着は顕著でO'Learyらのplaque control record(PCR)は100%であった。また,プロービング時の出血(BOP)は90%と高い数値であった。歯肉はthin scalloped typeで部分的に歯肉退縮があり,26は歯根が露出し,根分岐部病変を認めた。
エックス線所見全顎的に水平性骨吸収があり,26の近心根および32は根尖部にまで及ぶ骨吸収を認めた。また15,24の根尖にエックス線透過像を認めた(図2)。
初診時,歯周組織検査・デンタルエックス線写真(2012年2月)
病因 全身的因子:特記事項なし 局所因子:プラーク,ブラキシズム
限局型重度慢性歯周炎
治療計画1)歯周基本治療
口腔衛生指導,SRP,32抜歯,15,24,46根管治療
15,24~26,34~37,45~47プロビジョナルレストレーション
2)再評価
3)歯周外科治療
4)再評価
5)口腔機能回復治療
矯正治療13~23,33~43
補綴治療15,24~26,34~37,33~42,45~47
6)再評価
7)Supportive Periodontal Therapy(SPT)
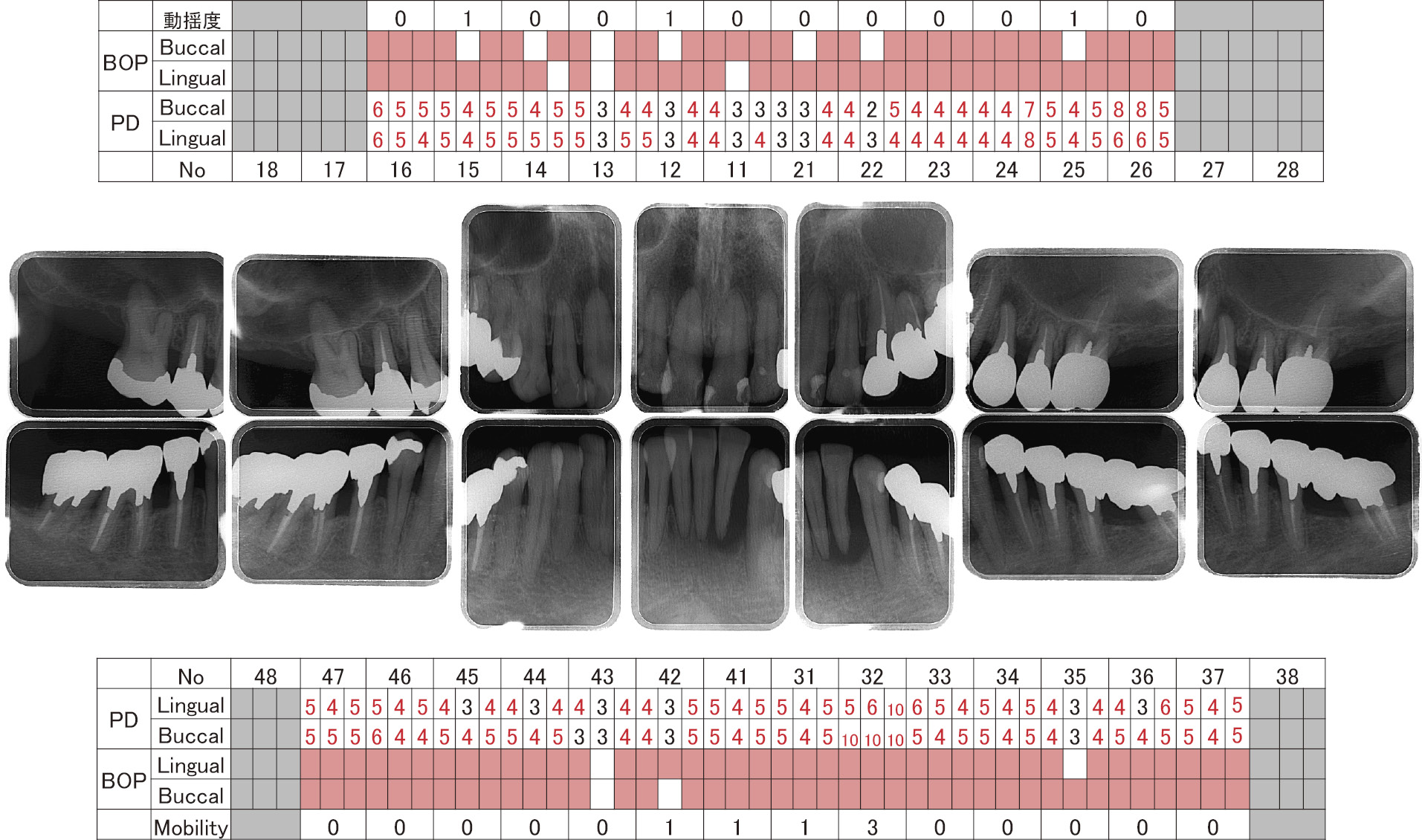
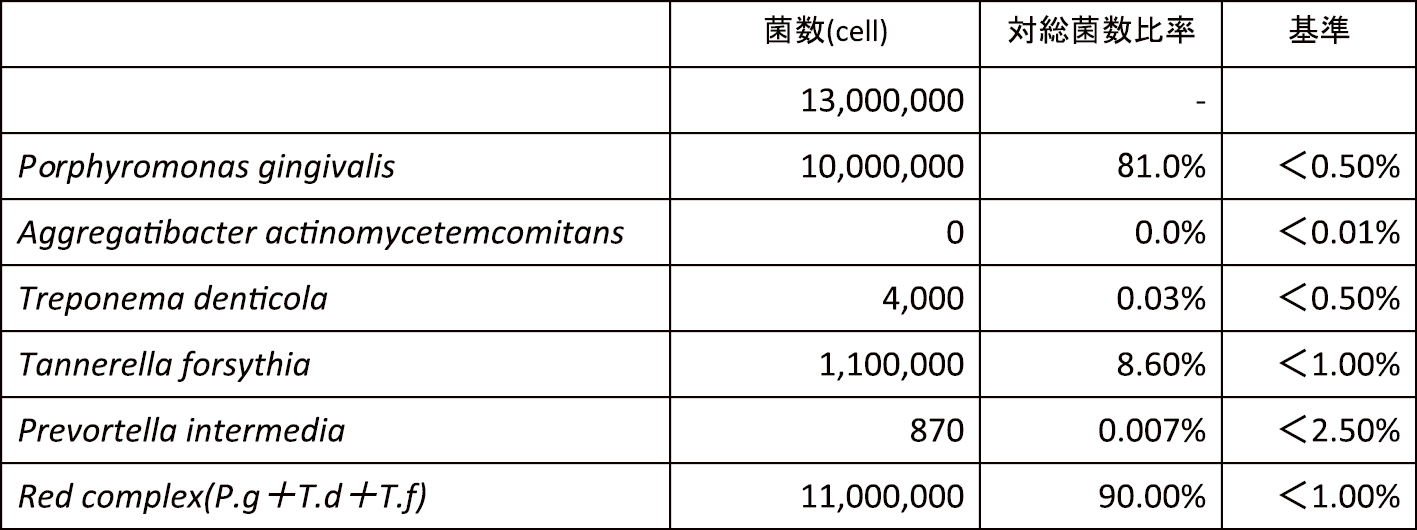
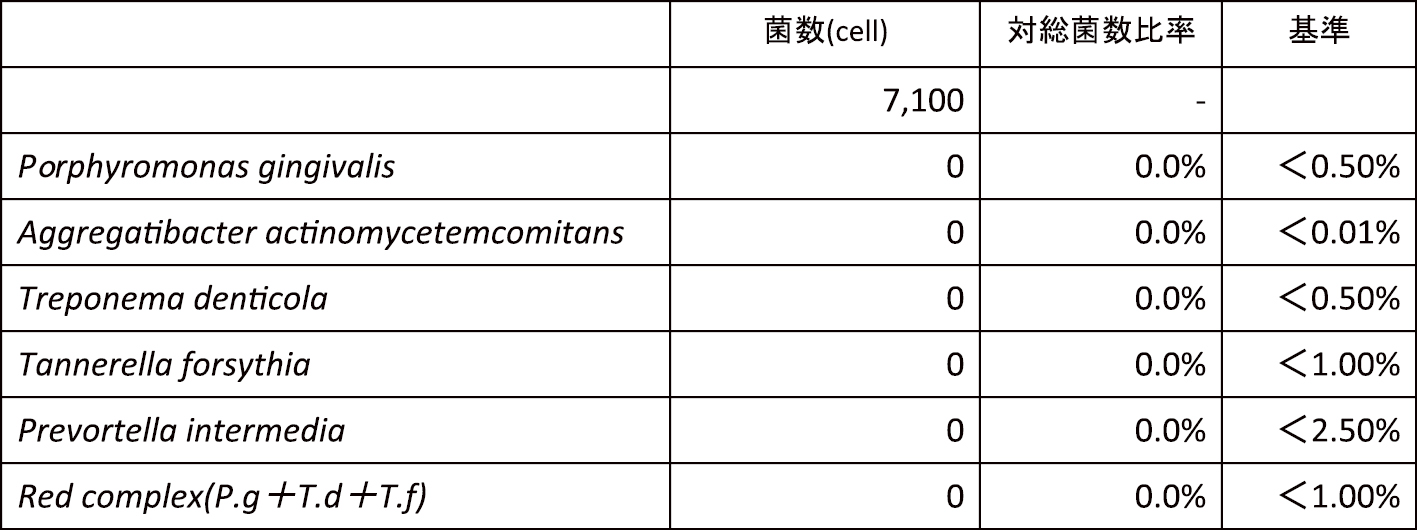
BOPは90%,PCRは100%でプラークコントロールの不良が認められたため,徹底的な口腔衛生指導と歯肉炎上のスケーリングを行った。その後,細菌検査を行うために,24歯周ポケットより歯肉溝滲出液を採取した(表1)。
特にP. gingivalisおよびTannerella forsythiaの検出量が多く,Red complexの割合は90%に達していた。侵襲性歯周炎および広汎型重度慢性歯周炎の診断はつかなかったが,前医での歯周病治療でも治癒しなかったこと,歯周病原細菌の割合が多かったことを鑑みて抗菌療法(アジスロマイシン500 mg 1日1回3日間)を併用した全顎SRPを行った。その後,根尖にまで及ぶ骨吸収が認められた32は抜歯を行い,根尖のエックス線透過像を認めた部位においては根管治療を行った。
初診時,歯周病細菌検査(2012年2月)
PCRは40.2%になったが,隣接面にプラークが少し残る状態であった。また,BOPは23.3%と著しく減少し,歯肉の発赤・腫脹は減少したが,臼歯部には4 mm以上の歯周ポケットが残存した(図3, 4)。また,細菌検査の結果はすべての歯周病原細菌が検出値以下であった(表2)。歯周ポケットの除去および歯肉縁下のデブライドメントを目的として歯周外科治療を計画した。
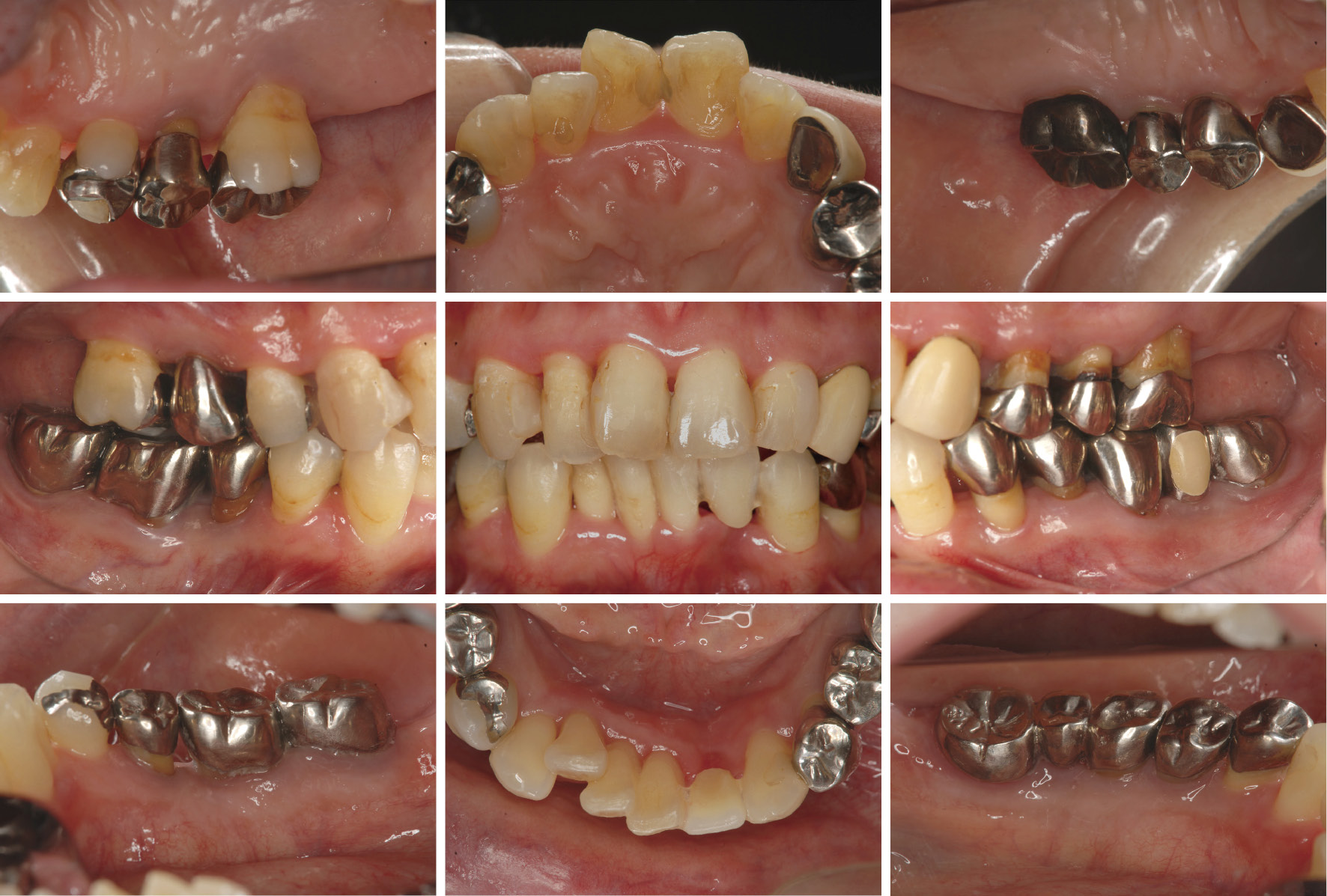
抗菌療法併用後,口腔内写真(2012年8月)
抗菌療法併用後,歯周組織検査・デンタルエックス線写真(2012年8月)
抗菌療法併用後,歯周病細菌検査(2012年8月)
26は根尖にまで及ぶ骨吸収を認めたため近心根の抜歯を行い,デブライドメントを行った(図5)。34-37は歯周ポケットの残存および付着歯肉の狭小を認めたため,歯肉弁根尖側移動術および遊離歯肉移植術を行った(図6)。45-47は付着歯肉の狭小は認めなかったため,歯周ポケットの除去およびデブライドメント目的に歯肉弁根尖側移動術を行った(図7)。
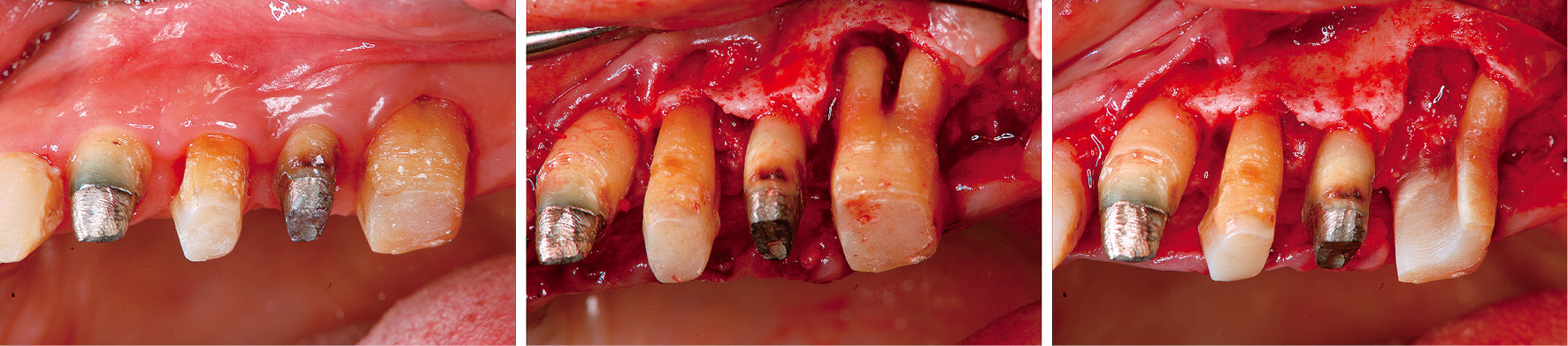
26近心根抜歯(2012年8月)
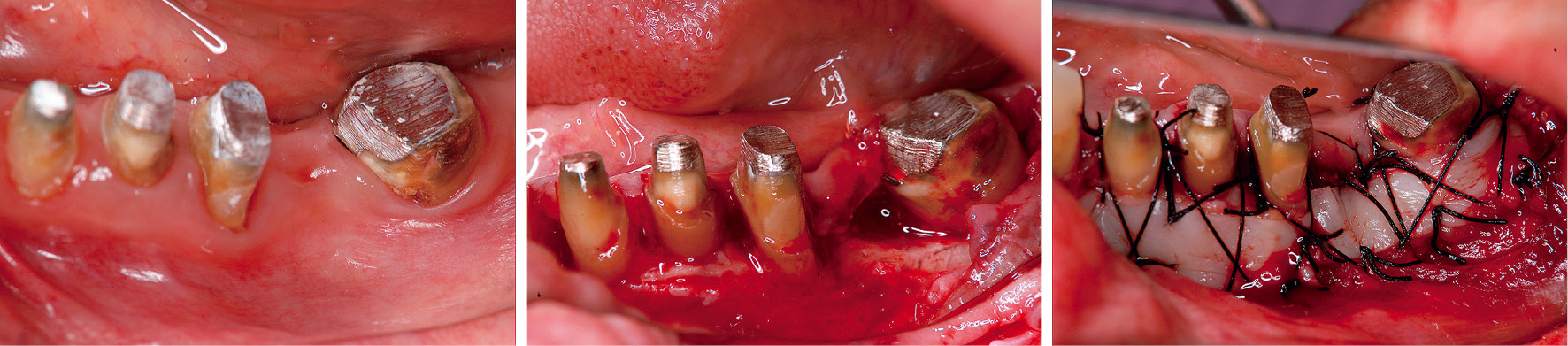
34-37歯肉弁根尖側移動術および遊離歯肉移植術(2012年9月)
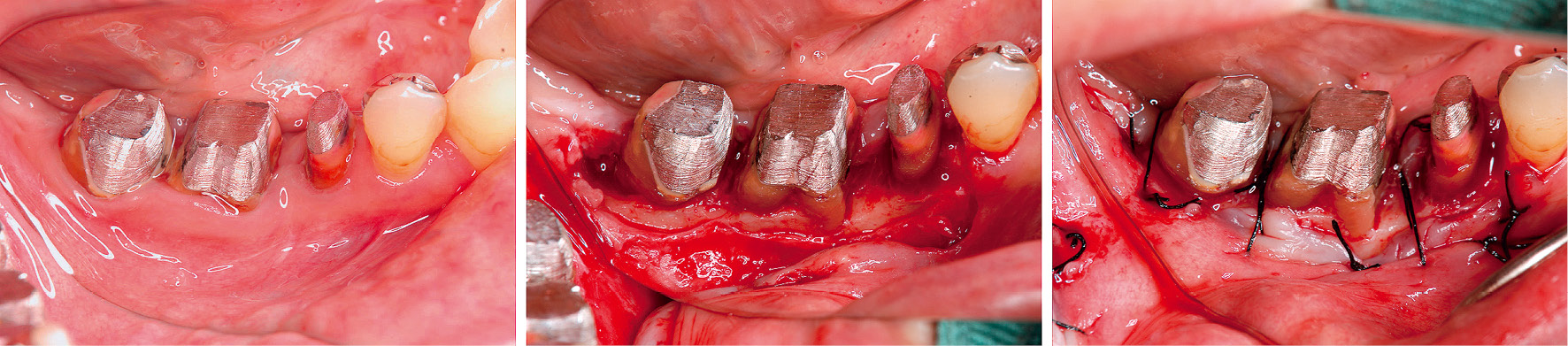
45-47歯肉弁根尖側移動術(2012年10月)
歯肉の発赤・腫脹はなく,歯周基本治療後に残存していた歯周ポケットもすべて3 mm以下になった。
5) 口腔機能回復治療 ・限局矯正(2013年1月~2013年4月)下顎前歯部の叢生および上顎前歯部の捻転がありアンテリアガイダンスの確立および清掃性の向上のために矯正治療を提案したが,上顎前歯部は審美的な問題で受け入れてもらえず,下顎のみの限局矯正となった(図8)。
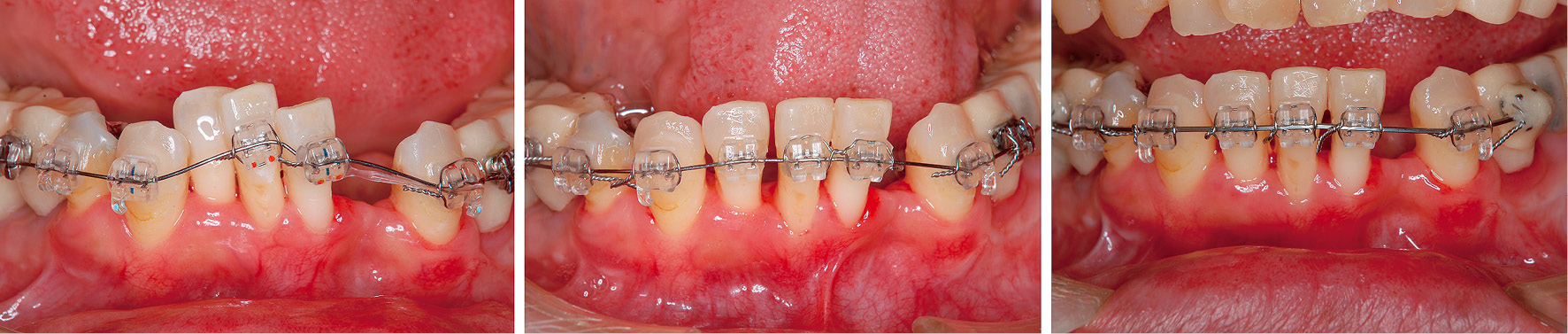
下顎前歯部の限局矯正(2013年1月~2013年4月)
プロビジョナルクラウンをすべて最終補綴へと置換した。また,下顎前歯部においては接着性ブリッジにて対応した。
6) 再評価(2013年11月)PCRは30.3%にまでコントロールできた。また,歯周ポケットは3 mm以下にコントロールされており,BOPは8.0%と良好であった(図9, 10)。また,歯周病原細菌も検出値以下でコントロールされていたためSPTへ移行した(表3)。
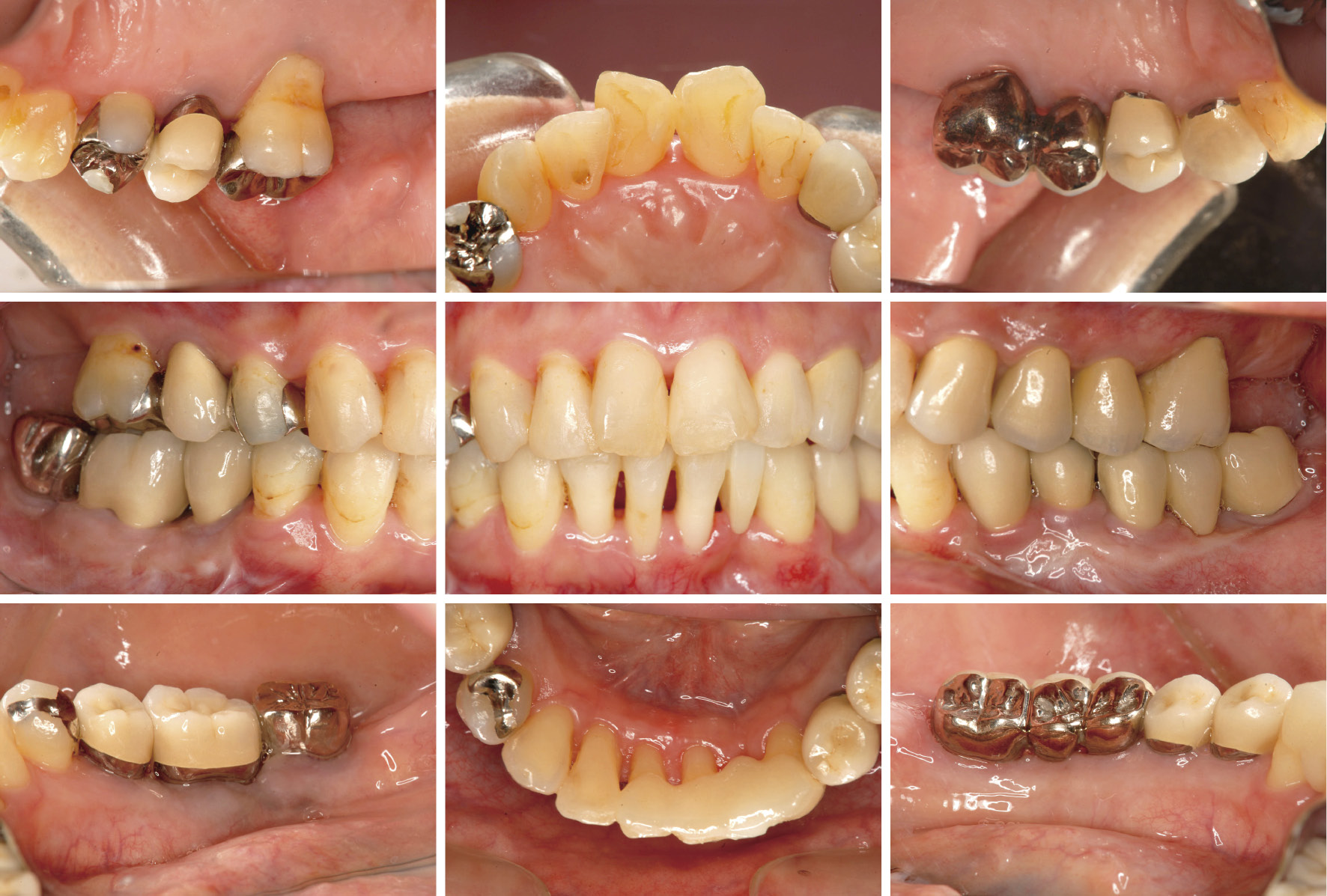
SPT移行時,口腔内写真(2013年11月)
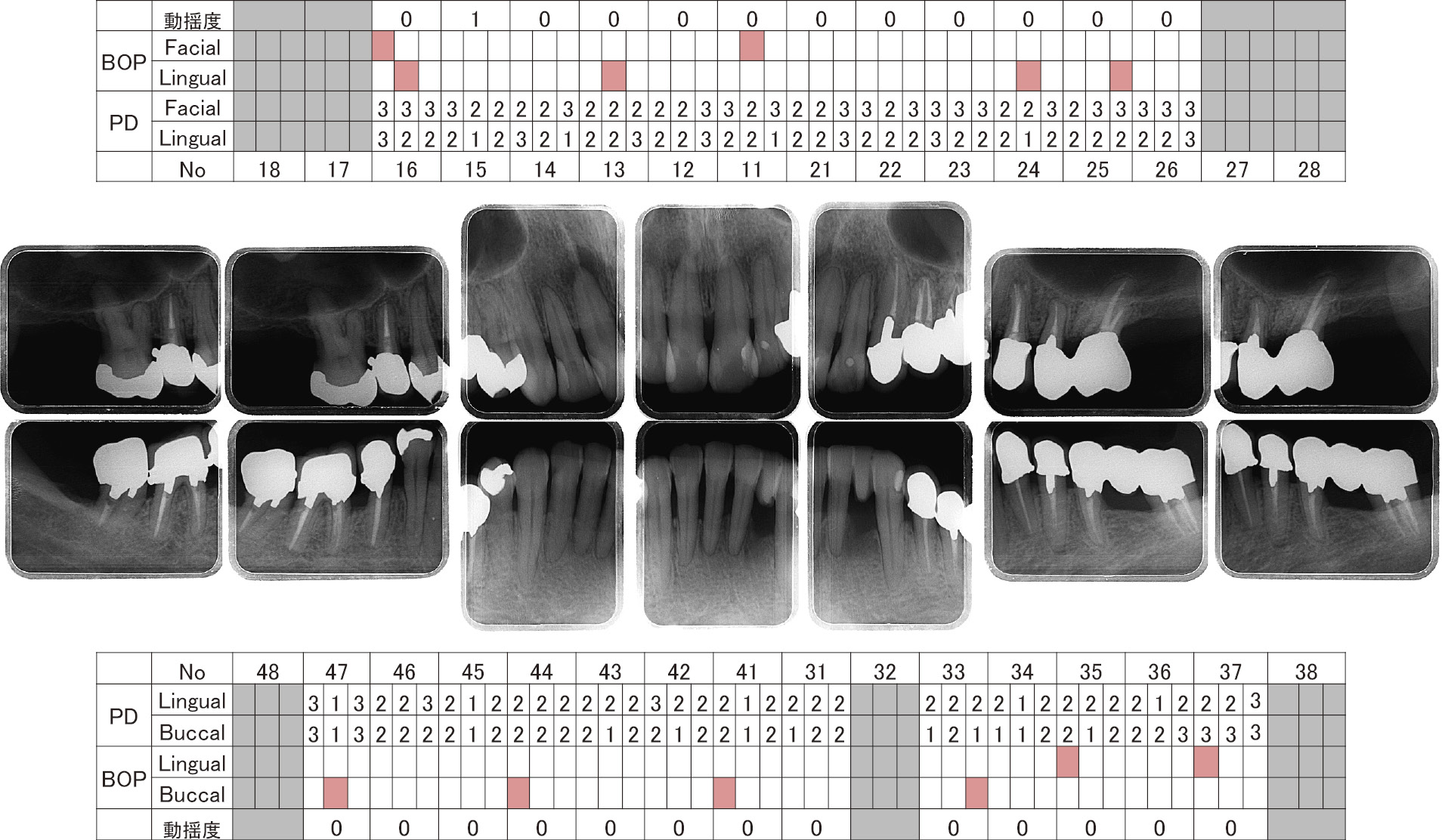
SPT移行時,歯周組織検査・デンタルエックス線写真(2013年11月)
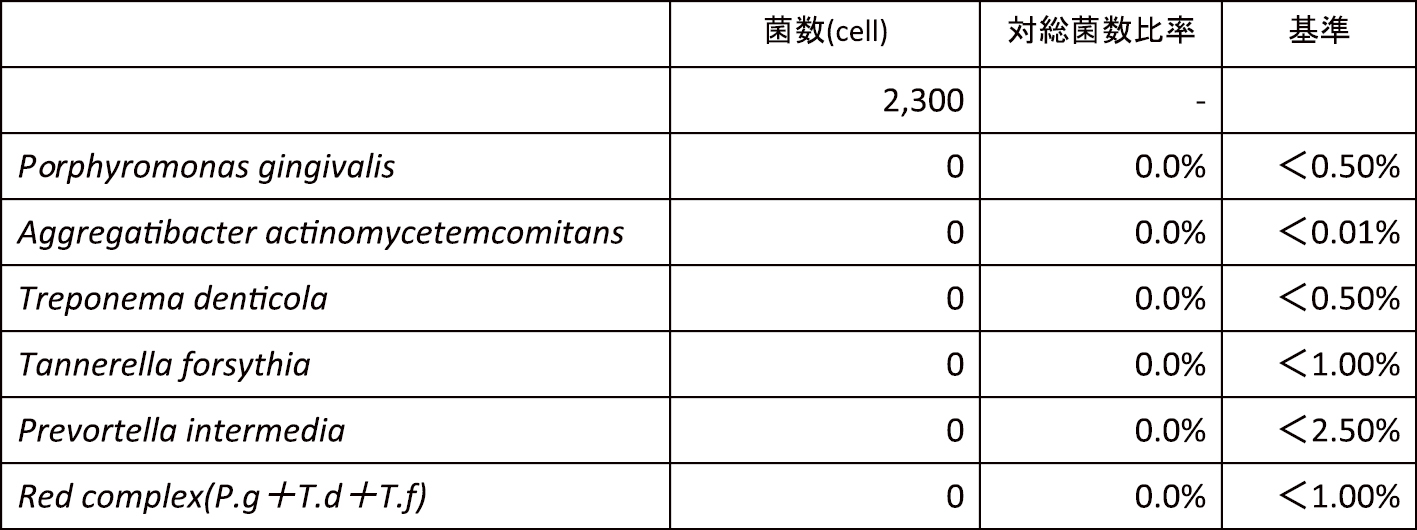
SPT移行時,歯周病細菌検査(2013年11月)
SPTに移行してから11,14の根尖付近に瘻孔を認めたため根管治療を行ったが,歯周ポケットの再発は認めておらず,歯肉の発赤・腫脹も認めていない(図11, 12)。プラークコントロールが不良になることもあるが3ヶ月に一度の来院はかかさず現在に至る。また,抗菌療法を併用したSRPを行って5年が経過するが,SPT時の細菌検査においても歯周病原細菌は検出値以下である(表4)。
夜間においてはスタビライゼーション型のスプリントの装着を行い,ブラキシズムに対応している。
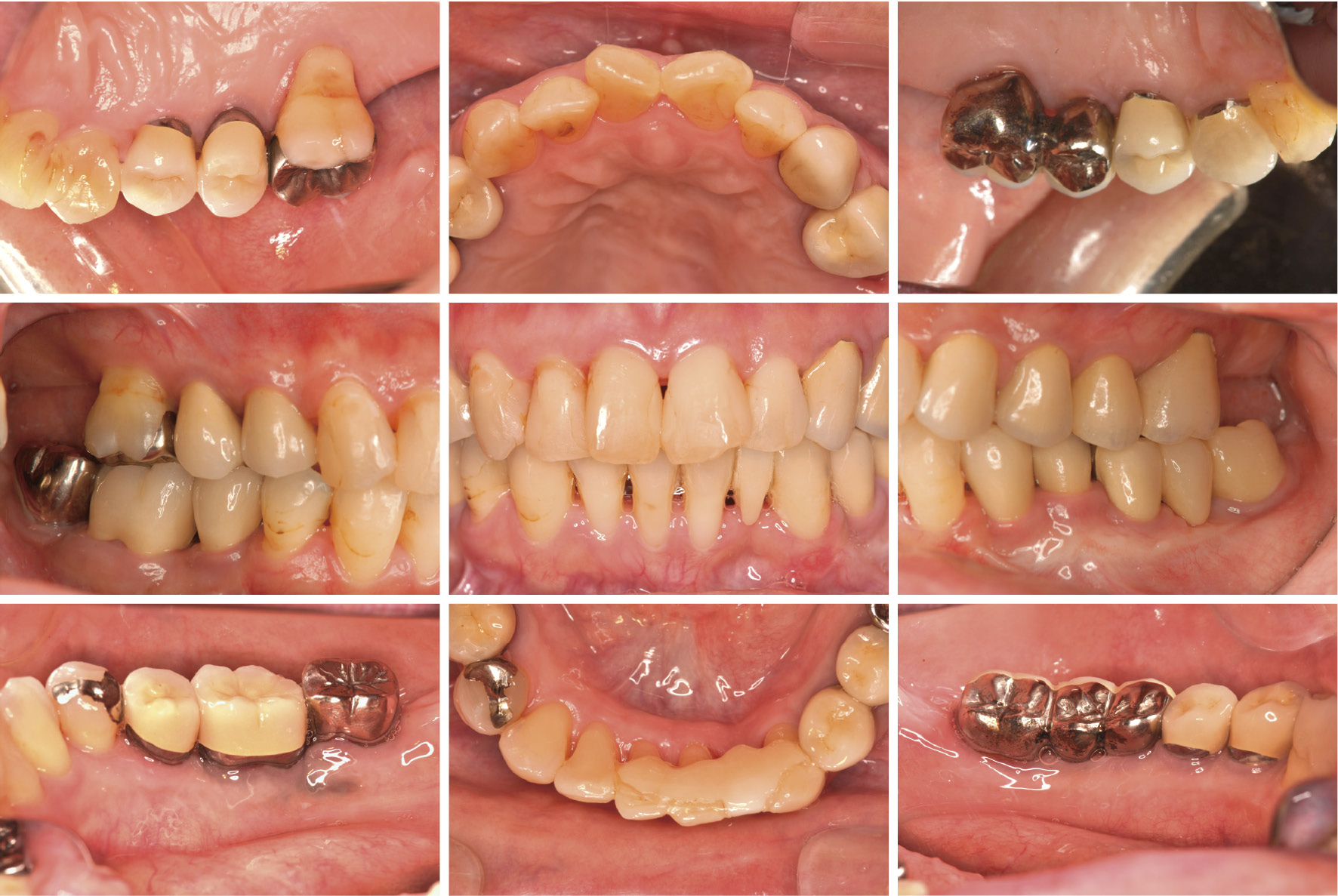
抗菌療法併用5年後,口腔内写真(2017年6月)
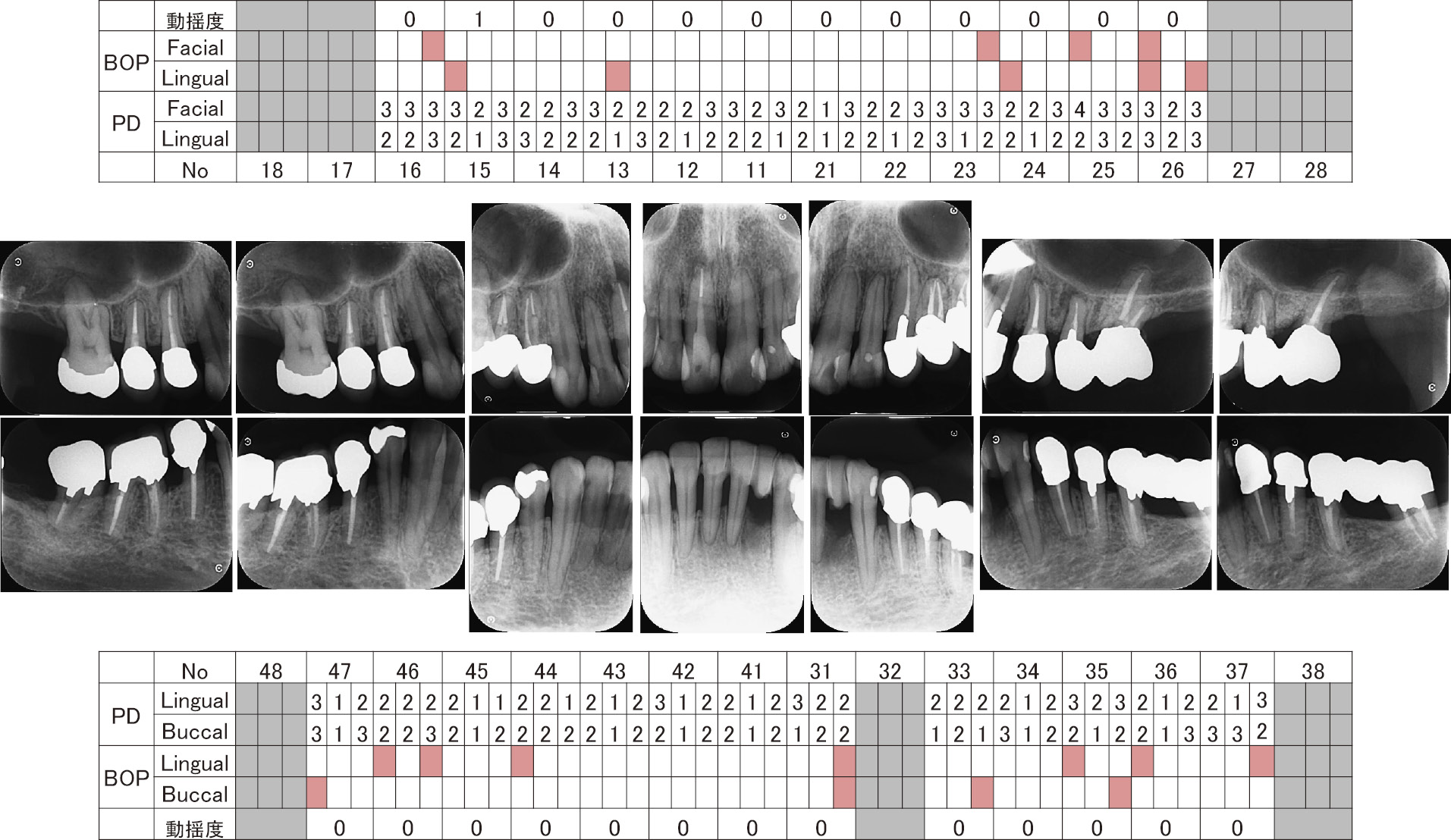
抗菌療法併用5年後,歯周組織検査・デンタルエックス線写真(2017年6月)
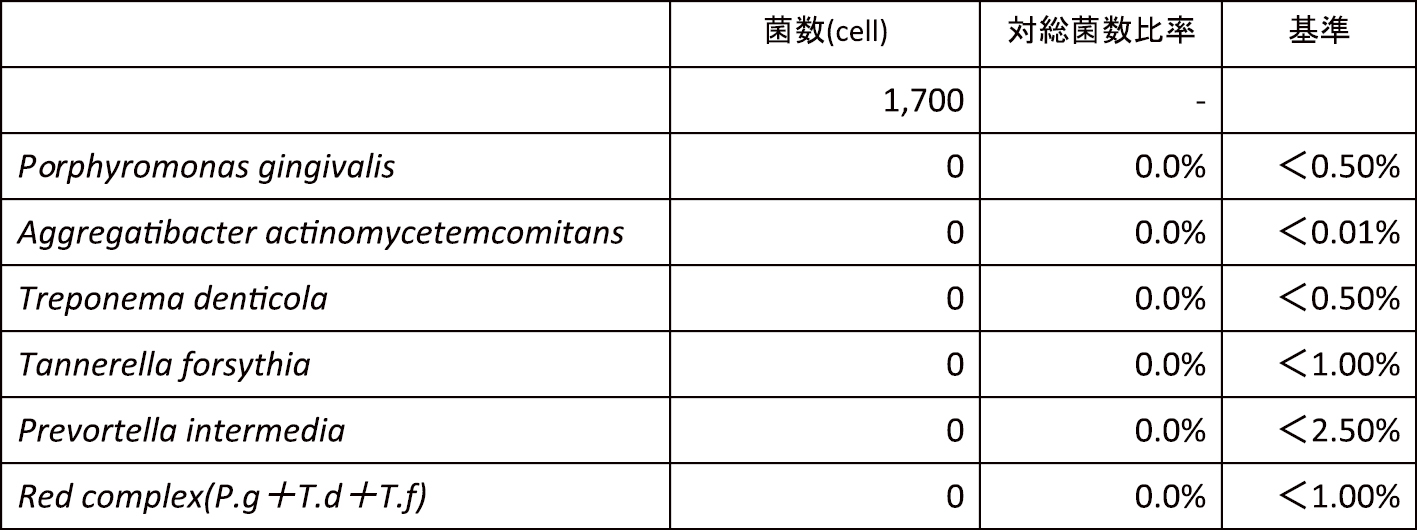
抗菌療法併用5年後,歯周病細菌検査(2017年6月)
本症例は,再発を繰り返し,難症例と考えられたケースにおいて,SRP時に抗菌薬を服用することで,Red complexを中心とした歯周病原細菌がコントロールされ,5年にわたり臨床的,細菌学的に良好にコントロールされることを示した。細菌検査を用いることで歯周病原細菌の質と量を把握することができ,また,抗菌療法を用いる際には検査結果をもとに有効な抗菌薬を選択できると考えられている3)。抗菌療法とSRPにて一時的に歯周病原細菌を減少できたとしても,深い歯周ポケットが残存した状態では,セルフケアが困難なこともあり歯周病原細菌の増加に繋がる可能性が高い4,5)。動的治療終了後5年と中期的な経過であるが本症例の結果が得られた理由は抗菌療法を併用した歯周基本治療で歯周病原細菌の減少を行ったこと,それに加えて歯周外科治療により確実な歯周ポケットの除去および清掃性の高い歯周組織の確立が得られたことが大きかったと考えている。
また,下顎前歯部の限局矯正にてアンテリアガイダンスの確立ができたことも咬合のコントロールを行っていくうえで大切である。しかし,臼歯部には失活歯が多く歯根破折のリスクが考えられるため今後治療介入が必要になる可能性もある。
今後は炎症のコントロールと同様に咬合のコントロールを継続していくことが長期安定性に繋がるのではないかと考えている。
なお,症例報告においては患者の同意を得た。
今回の論文に関連して,開示すべき利益相反状態はありません。