2013 年 55 巻 5 号 p. 154-164
2013 年 55 巻 5 号 p. 154-164
目的: 睡眠は単に睡眠時間のみで良好か不良かを判断できるものではなく,睡眠の導入や維持といった睡眠の質,就寝時刻や起床時刻といった規則性まで考慮しなければならない.しかしながら,それらすべてを一度に評価できる指標は現在のところ存在しない.本研究は睡眠の規則性・質・量の3要素を評価するための質問票を独自に開発し,その信頼性と妥当性の検証を行うことを目的とした. 対象と方法: 対象は製造業およびサービス業に従事する日勤労働者563名(男性370名,女性193名)で,平均年齢は40.4歳であった.先行研究および専門家との討議を参考に,規則性・質・量それぞれ7項目,計21項目からなる質問紙を作成・編集した.まず項目分析を行い,その後因子分析にかけて構成概念妥当性を検証した.信頼性はクロンバックα信頼性係数を算出して求めた.また,主成分分析およびクラスター分析にて標準化・分類を行い,生活習慣や日中の眠気,ストレス,持病の有無などを比較することにより,判別的妥当性の検証を行った. 結果: 項目分析および因子分析にて,21項目中6項目が除外対象となったが,予測通り規則性・質・量の3因子構造が得られた.α信頼性係数はそれぞれ0.744,0.757,0.548であった.量因子として作成した2項目が規則性因子として抽出されていたが,それ以外は予測通りの因子として抽出された.入眠困難,熟眠障害,中途覚醒,早朝覚醒はすべて質因子として一定の負荷量を示していた.判別的妥当性については,最も点数の高いグループで健康意識が高くストレスや日中の眠気を感じていない者の割合が有意に高かった.一方で,最も点数の低いグループではストレスや持病などの睡眠障害リスクファクターを有している者の割合が有意に高かった. 考察: 今回我々が開発した質問票にて,睡眠の規則性・質・量における構成概念妥当性が示された.しかしながら,分析過程にて不適切と判断され除外された項目や,予測していた因子とは異なる因子として抽出された項目が存在し,信頼性および内容的妥当性については課題が残った.今後これらの質問項目について再度編集・改訂し,より信頼性・妥当性を高めていく必要がある.また,年齢や性等による影響を除いたより詳細な判別的妥当性の検討も要する.
生活習慣と密接に関係のあるメタボリックシンドロームが社会的に注目されるようになった今日では,以前よりも増して食事や運動,嗜好品など様々な生活習慣が見直されてきている.その一方で,睡眠時間に関しては依然として減少傾向にあり 1 ) ,他のアジアの国や欧米諸国と比較しても日本人の睡眠時間は韓国に次いで少ない 2 ) .我が国では今や24時間労働体制がごく一般的な概念となっているが,睡眠習慣の乱れは食欲調節ホルモンのバランスを崩し肥満を招く 3 ) だけでなく,交感神経系の亢進や耐糖能の低下などあらゆるメタボリックシンドロームの病態を助長する 4 , 5 ) .新たに国民病の一つに追加されたうつ病についても睡眠は密接に関わっており 6 ) ,Fordらの報告によると,不眠症が1年続くとうつ病に罹患するリスクが40倍にまで上がるとされている 7 ) .これらの事実からも,健康増進の点において我が国の抱える睡眠問題には改善の必要性が求められるが,さらに睡眠が他の生活習慣と異なる重要な特徴として,不良な睡眠の及ぼす影響は個人の健康問題のみに留まらないという点にある.すなわち,日中の眠気や集中力の低下による交通事故や労働災害にも関連しており,労働分野において重要な問題である.実際に睡眠障害のある労働者では労働災害を起こすリスクが有意に増加するという報告もされている 8 ) .
一方で,生活習慣における睡眠(習慣) とは単に睡眠時間のみで判断できるものではない.林らは個人における睡眠習慣は位相(朝型と夜型),質(熟眠型と不眠型),量(長時間睡眠型と短時間睡眠型) の3次元による分類が可能であると述べている 9 ) .竹内らの調査 10 ) では,互いの関連性が指摘されている 11 ) 睡眠の位相と規則性に関する項目が,因子分析にて同一因子として抽出されたことを報告した.同時に,規則性(位相)・質・量の3要素で評価することにより,ASDA(American Sleep Disorder Association) にて定義されている睡眠障害の特徴と合致した睡眠習慣の分類にも成功している.我々は彼らの方法に則り大学生を対象に研究調査を行い,3要素の評価にて睡眠習慣を分類した上で,身体および精神の健康度を比較した 12 ).その結果,7時間程度の適切な睡眠時間が確保されていても,規則性が乱れて質の悪い睡眠習慣の者では内臓脂肪の増加や血圧の上昇,精神的健康度の低下があることを示した.このことから,睡眠とは単に睡眠時間(量)を確保すれば良いというのではなく,毎日の就寝時刻や起床時刻といった規則性,熟睡ができているかどうかという質も重要であるといえる.
しかしながら,簡易に睡眠の規則性・質・量の3要素を同時に評価することが可能な指標は存在せず,不良な睡眠によるリスクを抱えた労働者を健康診断で充分にスクリーニングすることができていない現状がある.そこで我々は,不良な睡眠習慣をスクリーニングするための質問票を作成し,試験を重ねて項目編集を行った.質問票の開発にあたっては,項目分析,信頼性・妥当性の検証,標準化等の手順が必要とされている 13 , 14 , 15 , 16 ) .本研究においては,我々の作成した質問票の信頼性,および規則性・質・量といった3因子構造をとり得るか(構成概念妥当性),生活習慣や身体・精神の問題等の睡眠障害リスクの高いタイプの睡眠を判別可能か(判別的妥当性)等の妥当性の検証を行うことを目的として,実際に労働者を対象に質問紙調査を行った.
本研究は計4社の企業に研究協力を依頼し承諾が得られた製造業およびサービス業に従事する日勤労働者666名を対象として,2012年6月に実施した.有効回答者数は563名(男性370名,女性193名)で平均年齢は40.4 ± 9.6歳(最高年齢60歳,最少年齢18歳)であった.
2. 項目の準備と回答方法筆者らが行った先行研究 12 ) にて都神研式生活習慣調査から規則性・質・量の因子として抽出された質問項目を参考に,今回の調査票を作成した.また,睡眠障害における定義 17 ) ,先行研究および睡眠外来を有する病院の専門家・スタッフの意見を導入して項目の作成・編集を行った.実際の調査票における質問項目を 表1 に示す.a1-c21までの21項目を因子分析の対象項目とした.
| -規則性に関する質問項目- | |
| a1 | 平日の就寝時刻は午前0時よりも早い |
| a2 | 平日の就寝時刻が2時間以上変動することがある |
| a3 | 平日の起床時刻は午前7時よりも早い |
| a4 | 平日の起床時刻が2時間以上変動することがある |
| a5 | 朝食は毎日きちんとした食事を摂っている |
| a6 | 「朝型」と「夜型」でいうと自分は「朝型」である |
| a7 | 平日・休日に関わらず,就寝時刻と起床時刻はほとんど変わらない |
| -質に関する質問項目- | |
| b8 | 寝る態勢に入ってから30分以上寝つけないことがある |
| b9 | 周りの環境が変わると寝つきが悪くなる |
| b10 | 眠りの深さは深く眠れている |
| b11 | 夜中に2回以上目覚めることがある |
| b12 | 朝の目覚めの気分は良いほうだ |
| b13 | 起床する予定の時刻よりも2時間以上早く目覚めて寝つけないことがある |
| b14 | 睡眠薬を服用することがある |
| -量に関する質問項目- | |
| c15 | 平日の睡眠時間は6時間未満である |
| c16 | 休日の睡眠時間は平日よりも2時間以上多い |
| c17 | 理想の睡眠時間は8時間以上である |
| c18 | 平日に9時間以上寝てしまうことがある |
| c19 | 睡眠時間を多くとるより,少しでも起きている時間を増やしたい |
| c20 | 通勤・通学に要する時間は1時間以内だ |
| c21 | 仕事・勉強・家事・育児などで,早く寝たくても寝られない |
| -その他の質問項目- | |
| 30分以上の運動を週に3回以上している | |
| 夜食や夕食後の間食を摂ることがある | |
| お酒は…飲まない→1,時々飲む→3,毎日飲む→5を選択 | |
| たばこは…吸わない→1,1日20本未満→3,1日20本以上→5を選択 | |
| 日中の作業中(仕事・授業・車の運転など)に眠気に襲われることが多い | |
| 過度のストレスを感じている | |
| 持病のために睡眠が妨げられている | |
規則性に関しては,就寝時刻・起床時刻およびそれらの変動性(a1,a2,a3,a4,a7),朝食習慣(a5),朝型・夜型(a6) に関する質問項目を設定した.就寝時刻および起床時刻の設定は,日本の一般成人において半数以上が就寝もしくは起床する時間に最も近い時間帯 1 ) を参照に設定した.就寝時刻および起床時刻の変動幅の設定については,2-4時間の範囲で変動するものを不規則型とするTaubの定義 18 ) を参照に2時間以上と設定した.
質に関しては入眠困難(b8),中途覚醒(b11),早朝覚醒(b13) については睡眠障害国際分類で定義されている不眠(質の良くない睡眠)の診断基準 17 ) を参照に作成した.熟眠障害(b10),朝の目覚めの気分(b12)については筆者が以前に行った研究調査の結果 12 ) を参考に作成した.性格特性(b9) については,Spielmanの3Pモデル 19 ) に基づき不眠脆弱性(不眠症の素因)を意図して作成した.睡眠薬の服用歴(b14) については,既に不眠症の治療を受けている者のリスク負荷量を高める目的で加えた.
量に関しては,平日の睡眠時間(c15),休日の睡眠時間(c16),自分自身がどれだけ寝たいかという内的制約(c17,c19),過眠症(c18),社会的束縛による外的制約(c20,c21) に関する質問項目を設定した.平日の睡眠時間に関する質問項目は,今回の対象者となったほとんどの年代では平日の平均睡眠時間が6時間台である 1 ) ことを参考に設定にした.内的制約および外的制約については,事前の研究調査 12 ) にて量因子として一定の負荷量を示していた生活習慣調査の質問項目を参考に設定した.過眠症についてはHartmannらの分類 20 ) を参照に9時間以上と設定した.
以上,規則性・質・量すべて7項目ずつ作成して項目数を揃え,それぞれが因子分析の結果同一因子として抽出されるという仮説を立てた.教示文としては「最近1ヶ月以内について最も当てはまるものを選択して下さい.特別な場合は考えず,平均的な日常について答えて下さい.」と記載した.回答方法は5(とても当てはまる),4(やや当てはまる),3(どちらともいえない),2(あまり当てはまらない),1(全く当てはまらない) の5件法とした.
3. 信頼性および内容的妥当性,構成概念妥当性はじめに尖度・歪度,天井効果・フロア効果および各項目の相関による項目分析を行い,因子分析の際に不適切となる項目の取捨選択を行った.信頼性に関してはクロンバックのα信頼性係数を算出することで確認した.構成概念妥当性の確認は因子分析を用いて行った.因子分析の方法は一般化された最小二乗法にて因子を抽出し,プロマックス回転を行った.因子数はKaiser-Guttman基準およびスクリープロットに基づき決定した.
4. 標準化と判別的妥当性標準化については各尺度の項目数が一致しなかったため,粗点による評価では解釈が困難となることが予測された.そこで今回は竹内らの方法 10 ) を参照し,より解釈し易いように加算法ではなく主成分分析による標準得点化にて行い,そのクラスター分析で得点による分類を行うこととした.主成分分析にて一つの尺度に対し複数の得点が得られた場合は,第1主成分得点を尺度得点とした.尺度得点に基づく対象者の分類方法にはクラスター分析を用い,分析方法はWard法を選択した.
睡眠障害の危険性が高い者を判別できているか否か(判別的妥当性)をみる方法として,因子分析対象項目以外に7つの質問項目を設けた.まず睡眠との関連性が指摘されている 21 ) 生活習慣に関する質問として,運動習慣,夜食・夕食後の間食,飲酒,喫煙についての質問を作成した.不良な睡眠状態による弊害をみるものとしては,日中の眠気に関する質問を作成した.また,身体や精神の問題による二次的な睡眠障害のリスクファクターとして,過度のストレス,および持病による睡眠の妨げの有無に関する質問を作成した.
分析時には夜食・夕食後の間食,日中の眠気,ストレスに関しては4(やや当てはまる)以上を有所見者とした.飲酒に関しては5(毎日飲む) を選択した者とそれ以外の者とで比較した.喫煙,持病による妨げに関しては1(吸わない,全く当てはまらない) を選択した者とそれ以外の者とで比較した.結果の表に記載する際には,運動習慣および持病による睡眠の妨げは「あり/なし」,夜食・夕食後の間食は「多い/少ないまたはなし」,飲酒は「毎日飲む/時々またはなし」,喫煙は「吸う/吸わない」,日中の眠気は「強い/弱いまたはなし」,ストレスは「多い/少ないまたはなし」と表記した.
5. 統計分析および統計ソフト解析ソフトはIBM SPSS Statistics20を使用し,両側検定に基づく p 値を示し有意水準5%未満とした.グループ間の割合の比較にはχ 2 検定を行い,有意差がみられた場合は残差分析にて調整済み残差の絶対値1.96を超えるものを有意に多いまたは少ないと判断した.
6. 倫理的配慮本研究は無記名で行い,質問紙に回答することで同意を得たものとした.この研究への不参加による個人の不利益および危険性が生じないよう,厳重に配慮を行った.対象者のプライバシー保護には十分配慮し,厳重なデータの管理,保管を行った.なお,本研究は久留米大学倫理委員会の承認を得て行った.
対象者の基本データを 表2 に示す.男女比は約6.5: 3.5であった.年齢は40代が最も多く,次いで30代,50代以上,20代以下の順であった.運動習慣,夜食・夕食後の間食,飲酒,喫煙については,あり(多い,毎日,吸う)と回答した者が約3割前後を占めていた.日中の眠気とストレスに関しては,強く感じている者の割合がいずれも4割前後であった.また,持病による睡眠の妨げのある者の割合は2割程度であった.
| 対象者数 (%) | ||
| 性別 | 男性 | 370 (65.7) |
| 女性 | 193 (34.3) | |
| 年齢 | 20代以下 | 86 (15.3) |
| 30代 | 166 (29.5) | |
| 40代 | 208 (36.9) | |
| 50代以上 | 103 (18.3) | |
| 運動習慣 | あり | 207 (36.8) |
| なし | 354 (63.2) | |
| 夜食・夕食後の間食 | 多い | 219 (38.9) |
| 少ないまたはなし | 344 (61.1) | |
| 飲酒 | 毎日 | 146 (25.9) |
| 時々またはなし | 416 (74.1) | |
| 喫煙 | 吸う | 188 (33.4) |
| 吸わない | 373 (66.6) | |
| 日中の眠気 | 強い | 219 (38.9) |
| 弱いまたはなし | 344 (61.1) | |
| ストレス | 多い | 240 (42.6) |
| 少ないまたはなし | 322 (57.4) | |
| 持病による睡眠の妨げ | あり | 120 (21.3) |
| なし | 427 (78.7) | |
1) 項目分析
表3 に各質問項目の天井・フロア効果および歪度・尖度を示す.歪度・尖度については津田ら 22 ) の方法に従い絶対値1.5を超えるか否かで判断した.天井・フロア効果および絶対値1.5を超える歪度・尖度がみられていた項目はa3「平日の起床時刻は午前7時よりも早い」,a4「平日の起床時刻が2時間以上変動することがある」,a5「朝食は毎日きちんとした食事を摂っている」,b14「睡眠薬を服用することがある」,c18「平日に9時間以上寝てしまうことがある」,c20「通勤・通学に要する時間は1時間以内だ」の6項目であった.このうち,極端な歪度・尖度がみられていたb14を除外項目とし,その他の5項目の適否については因子分析の結果を合わせて判断することとした. また,各項目の相関については,絶対値r>0.8となるような強い相関を持つ項目は存在しなかった.
| 天井 | フロア | 歪度 | 尖度 | |
| a1 | ― | ― | ― | ― |
| a2 | ― | ― | ― | ― |
| a3 | 5.569 | ― | –1.765 | 1.763 |
| a4 | ― | 0.634 | 1.552 | ― |
| a5 | 5.031 | ― | ― | ― |
| a6 | ― | ― | ― | ― |
| a7 | ― | ― | ― | ― |
| b8 | ― | ― | ― | ― |
| b9 | ― | ― | ― | ― |
| b10 | ― | ― | ― | ― |
| b11 | ― | ― | ― | ― |
| b12 | ― | ― | ― | ― |
| b13 | ― | ― | ― | ― |
| b14 | ― | 0.493 | 4.425 | 19.483 |
| c15 | ― | ― | ― | ― |
| c16 | ― | ― | ― | ― |
| c17 | ― | ― | ― | ― |
| c18 | ― | 0.672 | 1.652 | 2.18 |
| c19 | ― | ― | ― | ― |
| c20 | 5.715 | ― | –1.697 | ― |
| c21 | ― | ― | ― | ― |
2) 因子分析
a1~c21までの21項目のうち,項目分析にて除外対象と確定したb14を除く20項目を因子分析にかけた.Kaiser-meyer-Olkinの標本妥当性測度=0.742,Bartlettの球面性検定は p< 0.001であった.1回目の因子分析にて共通性の低い,もしくはいずれの因子に対しても負荷量が絶対値0.35未満であった5項目(a2,a4,c17,c19,c20) を除外した.残り15項目にて2回目の因子分析を行った.因子数はKaiser-Guttman基準(固有値=1.378) およびスクリープロットにより3因子に決定した.その結果,すべての項目がいずれかの因子に対して0.35以上の負荷量を示したため因子分析を終了した.累積寄与率は39.1%であった.各項目の因子負荷量を 表4 に示す.a1およびa3は第1因子のほかに第3因子に対しても一定の負荷量を示していたが,第3因子におけるα信頼性係数を低下させていたため,第1因子の負荷量のみを考慮するものとした.各因子のα信頼性係数はそれぞれ第1因子=0.744,第2因子=0.757,第3因子=0.548であった.
| 第1因子 | 第2因子 | 第3因子 | |
| a6 | 0.708 | –0.020 | 0.035 |
| a7 | 0.702 | 0.035 | –0.071 |
| b12 | 0.570 | 0.151 | 0.085 |
| c16* | 0.528 | –0.018 | –0.028 |
| a3 | 0.512 | –0.144 | –0.322 |
| a1 | 0.500 | –0.170 | 0.415 |
| a5 | 0.401 | 0.086 | –0.064 |
| b13* | –0.147 | 0.735 | 0.057 |
| b8* | 0.204 | 0.705 | –0.040 |
| b11* | –0.106 | 0.624 | –0.052 |
| b9* | 0.029 | 0.591 | 0.042 |
| b10 | 0.170 | 0.533 | 0.044 |
| c15* | 0.005 | 0.045 | 0.821 |
| c21* | –0.014 | 0.065 | 0.419 |
| c18 | –0.264 | –0.106 | 0.369 |
*; 分析時,回答項目を反転させた.
また,項目分析にて除外対象の候補となっていた項目(a3,a5,c18)のうち,a3,a5についてはα信頼性係数を増加させていたためそのまま残すこととした.c18については,除外するとα信頼性係数が若干(0.03)増加するものの,第3因子の項目数が少ないためそのまま残すこととした.
第1因子はa6「「朝型」と「夜型」でいうと自分は「朝型」である」,a7「平日・休日に関わらず,就寝時刻と起床時刻はほとんど変わらない」,b12「朝の目覚めの気分は良いほうだ」,c16「休日の睡眠時間は平日よりも2時間以上多い」,a3「平日の起床時刻は午前7時よりも早い」,a1「平日の就寝時刻は午前0時よりも早い」,a5「朝食は毎日きちんとした食事を摂っている」の7項目であった.このうち5項目は規則性に属する同一因子として予測していたものの,質に属すると予測して作成したb12および量に属すると予測して作成したc16も含まれる形となった.しかし,いずれも朝型および規則性とも捉えることのできる内容であったため,第1因子を「規則性因子」と名付けた.第2因子はb13「起床する予定の時刻よりも2時間以上早く目覚めて寝つけないことがある」,b8「寝る態勢に入ってから30分以上寝つけないことがある」,b11「夜中に2回以上目覚めることがある」,b9「周りの環境が変わると寝つきが悪くなる」,b10「眠りの深さは深く眠れている」の5項目であった.これらはすべて質に属する同一因子として作成したため,予測通りの因子構造が得られていた.従って第2因子を「質因子」と名付けた.第3因子はc15「平日の睡眠時間は6時間未満である」,c21「仕事・勉強・家事・育児などで,早く寝たくても寝られない」,c18「平日に9時間以上寝てしまうことがある」の3項目であった.これらはすべて量に属する同一因子として作成したため,予測通りの因子構造が得られていた.従ってこれらを「量因子」と名付けた.
3. 標準化1) 主成分分析
各因子に主成分分析を行うことによって,標準得点化された尺度得点が得られた.母集団における平均点を0として,規則性尺度は得点がプラスになるほど睡眠習慣が規則的かつ朝型であり,マイナスになるほど不規則かつ夜型であることを表している.質尺度は得点がプラスになるほど熟睡できており,マイナスになるほど不眠傾向にあることを表している.量得点は得点がプラスになるほど睡眠時間を多くとる(もしくはとれる)傾向にあり,マイナスになるほど睡眠時間をとらない(もしくはとれない) 傾向にあることを表している.
2) クラスター分析
作成した3つの尺度得点に基づき,対象者をクラスター分析にて分類した.群数はデンドログラムを参照に,対象者数に偏りが少なく解釈が最も明快であった6群に決定した.その結果を 図1 に示す.1群目は規則性,質,量すべてにおいて平均を上回りバランスがとれている睡眠型だったため,「良好型」と名付けた.2群目は規則性,量は平均を上回っているものの質がやや低下していたため,「質低下型」と名付けた.3群目は質,量は平均を上回っているものの規則性がやや低下していたため,「不規則型」と名付けた. 4群目は規則性,質は平均を上回っているものの量が低下していたため,「短眠型」と名付けた.5群目は質が平均を上回っているものの規則性と量が低下していたため,「不規則短眠型」と名付けた.6群目は規則性,質,量すべてにおいて平均を下回っており総合点が極端に低かったため,「不良型」と名付けた.
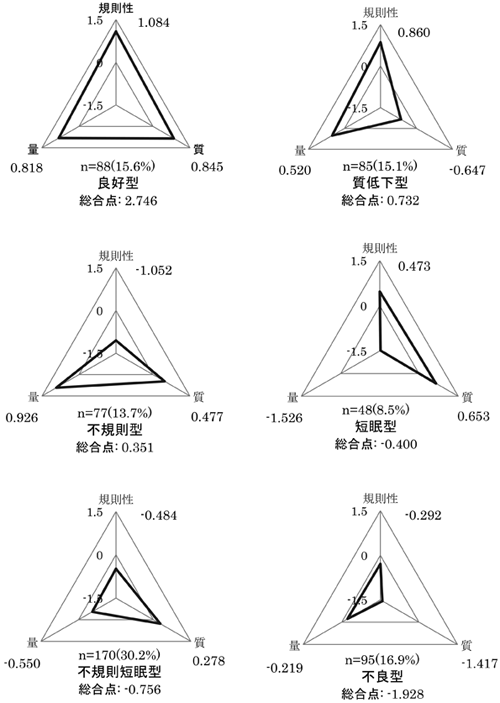
クラスター分析により得られた6種類の睡眠のタイプ.
表5 に性,年齢,生活習慣,ストレス,日中の眠気,持病による睡眠の妨げ別による各睡眠型の対象者数と割合,およびそれらの比較を示した.
| 対象者数 (%) | ||||||||
| 良好型 | 質低下型 | 不規則型 | 短眠型 | 不規則 短眠型 |
不良型 | p 値 | ||
| 性別 | 男性 | 61 (69.3) | 58 (68.2) | 50 (64.9) | 19 (39.6)* | 116 (68.2) | 66 (69.5) | 0.006 † |
| 女性 | 27 (30.7) | 27 (31.8) | 27 (35.1) | 29 (60.4)** | 54 (31.8) | 29 (30.5) | ||
| 年齢 | 20代以下 | 10 (11.4) | 6 (7.1)* | 25 (32.5)** | 4 (8.3) | 32 (18.8) | 9 (9.5) | <0.001 † |
| 30代 | 21 (23.9) | 24 (28.2) | 28 (36.4) | 15 (31.3) | 54 (31.8) | 24 (25.3) | ||
| 40代 | 30 (34.1) | 27 (31.8) | 22 (28.6) | 19 (39.6) | 62 (36.5) | 48 (50.5)** | ||
| 50代以上 | 27 (30.7) | 28 (32.9)** | 2 (2.6)* | 10 (20.8) | 22 (12.9)* | 14 (14.7) | ||
| 運動習慣 | あり | 34 (38.6) | 38 (44.7) | 30 (39.5) | 10 (20.8) | 59 (34.9) | 36 (37.9) | n.s. |
| なし | 54 (61.4) | 47 (55.3) | 46 (60.5) | 38 (79.2) | 110 (65.1) | 59 (62.1) | ||
| 夜食・夕食 後の間食 |
多い | 23 (26.1)* | 27 (31.8) | 39 (50.6)** | 17 (35.4) | 75 (44.1) | 38 (40.0) | 0.012 † |
| 少ないまたはなし | 65 (73.9)** | 58 (68.2) | 38 (49.4)* | 31 (64.6) | 95 (55.9) | 57 (60.0) | ||
| 飲酒 | 毎日 | 27 (30.7) | 29 (34.1) | 18 (23.7) | 13 (27.1) | 38 (22.4) | 21 (22.1) | n.s. |
| 時々またはなし | 61 (69.3) | 56 (65.9) | 58 (76.3) | 35 (72.9) | 132 (77.6) | 74 (77.9) | ||
| 喫煙 | 吸う | 21 (23.9)* | 24 (28.9) | 33 (42.9)** | 5 (10.4)* | 64 (37.6) | 41 (43.2)** | <0.001 † |
| 吸わない | 67 (76.1)** | 59 (71.1) | 44 (57.1)* | 43 (89.6)** | 106 (62.4) | 54 (56.8)* | ||
| 日中の眠気 | 強い | 24 (27.3)* | 29 (34.1) | 27 (35.1) | 27 (56.3)** | 71 (41.8) | 41 (43.2) | 0.018 † |
| 弱いまたはなし | 64 (72.7)** | 56 (65.9) | 50 (64.9) | 21 (43.8)* | 99 (58.2) | 54 (56.8) | ||
| ストレス | 多い | 27 (30.7)* | 38 (44.7) | 19 (24.7)* | 29 (60.4)** | 68 (40.2) | 59 (62.1)** | <0.001 † |
| 少ないまたはなし | 61 (69.3)** | 47 (55.3) | 58 (75.3)** | 19 (39.6)* | 101 (59.8) | 36 (37.9)* | ||
| 持病による 睡眠の妨げ |
あり | 14 (16.5) | 30 (35.3)** | 5 (6.8)* | 5 (10.9)* | 27 (16.1)* | 39 (43.8)** | <0.001 † |
| なし | 71 (83.5) | 55 (64.7)* | 69 (93.2)** | 41 (89.1)** | 141 (83.9)** | 50 (56.2)* | ||
† ; χ 2 検定にて有意差あり,n.s.; χ 2 検定にて有意差なし,*; 残差分析にて調整済み残差 < –1.96,**; 残差分析にて調整済み残差 >1.96.
性ではχ 2 検定後の残差分析にて,短眠型で女性の割合が有意に多かった(調整済み残差=4.0).年齢では質低下型で50代以上(調整済み残差=3.8),不規則型で20代以下(調整済み残差=4.5),不良型で40代(調整済み残差=3.0) が有意に多かった.また,質低下型では20代以下(調整済み残差=–2.3),不規則型では50代以上(調整済み残差=–3.8),不規則短眠型でも50代以上(調整済み残差=–2.2) が有意に少なかった.
その他の質問項目に関しては,χ 2 検定にて夜食・夕食後の間食,喫煙,日中の眠気,ストレス,持病による睡眠の妨げ有意差がみられ,運動習慣と飲酒で有意差がみられなかった.夜食・夕食後の間食では良好型が有意に少なく(調整済み残差=–2.7),不規則型が有意に多かった(調整済み残差=2.3).喫煙では良好型と短眠型で有意に少なく(調整済み残差=–2.1,–3.5),不規則型と不良型で有意に多かった(調整済み残差=2.0,2.2).日中の眠気では良好型が有意に少なく(調整済み残差=–2.4),短眠型が有意に多かった(調整済み残差=2.6).ストレスでは良好型と不規則型が有意に少なく(調整済み残差=–2.5,–3.4),短眠型と不良型で有意に多かった(調整済み残差=2.6,4.2).持病による睡眠の妨げでは不規則型,短眠型,不規則短眠型が有意に少なく(調整済み残差=–3.4,–2.0,–2.2),質低下型と不良型で有意に多かった(調整済み残差=3.2,5.5).
今回,我々は記載式よりも簡易な選択形式で,かつ比較的少ない項目数で規則性・質・量の3要素をスコアリングするための質問票を作成し,試験を重ねて項目編集を行った.本研究においてその信頼性・妥当性の検証を行うことを目的とし,563人の日勤労働者を対象に実施した.
我々の開発した調査票における,現行にない新しい点としては,簡易に睡眠の規則性・質・量の3要素を同時にスコアリングして評価するという点である.睡眠評価の指標として最もよく用いられているピッツバーグ睡眠質問票 23 ) では,睡眠の質および量の評価は可能であるが,規則性に関しては評価できない.被験者が毎日規則正しい睡眠習慣を営んでいることが前提条件であり,就寝時刻や起床時刻が不規則な場合にこの指標を用いるのは不適切である.アテネ不眠尺度 24 ) やOSA睡眠調査票 25 ) 等については,ピッツバーグ睡眠質問票よりも簡易ではあるものの質の評価が主であり,またOSA睡眠質問票に関しては起床直後に実施しなければならないという時間的制約も発生する.我々が大学生を対象に行った研究調査 12 ) では,質は良いものの不規則で短時間の睡眠習慣を営んでいる者では内臓脂肪の増加を示す所見が得られた.さらに,睡眠時間は適切であるものの不規則で質の悪い睡眠の者では交感神経系の亢進による血圧・心拍数の増加や精神的健康度が低下していることが明らかとなった.このことからも,睡眠の健康影響を考える上で,睡眠の規則性・質・量すべてを把握することが必要である.
1. 信頼性信頼性に関しては累積寄与率,α信頼性係数ともに充分な値が得られなかった.原因としては,第一に除外対象となった項目が多くなったため,結果として尺度を構成する項目数が少なくなったことが考えられる.第二に,除外対象とまではならなかったものの偏りの大きかった項目が複数存在していたことが考えられる.いずれの場合も質問内容に問題があったことが推測され,今回除外対象となった項目(a2,a4,b14,c17,c19,c20)および偏りの大きかった項目(a3,c18)については今後改訂していく必要がある.
2. 内容的妥当性今回の研究結果を踏まえ,我々の開発した質問票における21項目の質問内容について内容的妥当性を考察する.a1,a5,a6,a7,b8,b9,b10,b11,b13,c15,c21の11項目に関しては大きな偏りもなく,規則性・質・量のそれぞれ予測していた枠組み内に収まる形となった.従って,これらの質問項目については内容的妥当性が示されたと判断できるが,残りの10項目に関しては充分な内容的妥当性が得られなかったと考える.
a1-a7については規則性および朝型・夜型に関する質問項目である.特に夜型の者では睡眠が不規則な傾向にあり 11 ) ,先行研究においてはいずれも同一因子として抽出されていた.本研究においても予測通り同一因子として抽出される結果となった.自由時間の多い大学生を対象に行った調査結果 12 ) と異なっていた点として平日・休日間の就寝・起床時刻の変動が睡眠習慣の規則性に高い負荷量を示し,逆に平日における就寝・起床時刻の変動は除外対象となっていた.今回の対象者は労働者であり,社会的束縛が強いために平日の変動に乏しいことがa2,a4の除外対象の要因となり,むしろ平日と休日との違いを問うたa7の方が規則性因子として適切であったと考えられる.また, a3「平日の起床時刻は午前7時よりも早い」については午前7時以前に起床する方へ偏っていたため,起床時刻の設定を早い時間帯の方へ修正し直す必要があると考えられる.
b8-b14については,睡眠の質に関連した質問項目である.質の良い睡眠とは,深い眠りであるノンレム睡眠をとることで大脳に休息を与え,充分に疲労を回復させることである.このノンレム睡眠は特に睡眠の初期の段階が最も深く,その後レム睡眠とノンレム睡眠を一定の周期で繰り返す.従って,速やかに入眠しかつ睡眠を維持することが質の良い睡眠に繋がる.今回,不眠(質の良くない睡眠) の四大症状といわれているb8(入眠困難),b10(熟眠障害),b11(中途覚醒),b13(早朝覚醒) を同一因子として抽出できたことは評価すべき点である.特にOhayonの定義した不眠のカテゴリー 26 ) のうち,日本人を対象にした疫学調査の際に最も用いられているものがこれらの症状である 27 ) .また,Spielmanの3Pモデルの一つである不眠の素因・不眠脆弱性(性格特性) を表したb9も同一因子内に入ったことから,不眠の促進・遷延因子に関する質問項目を追加することにより信頼性・妥当性をさらに高めることが可能ではないかと考えられる.b12に関しては,大学生では質に対して一定の負荷量を示していたものの労働者では乏しく,質を表す項目としては不適切であると判断された.この原因としては,大学生の場合は起床時刻を比較的自由に設定できるため自然と目覚めたときに起床する,すなわち, すっきりと目覚めやすいレム睡眠時に覚醒するという調整が容易であり,起床時刻の束縛が強い労働者では朝の目覚めの気分が睡眠の質の良さを反映しにくい可能性が示唆された.
c15-c21については睡眠の量と関連した質問項目であったが,除外対象となった項目が最も多かった.しかしながら,c15(平日の睡眠時間) に集中して高い因子負荷量が認められており,これと同じような結果が他の研究 10 , 12 ) でも示されていた.従って,量因子に関しては項目数を増やすよりも平日の睡眠時間の重みを増やす方が信頼性・妥当性を高めるのではないかと考えられる.c17およびc19は,本人がどのくらい睡眠の確保に対して積極的かどうか,すなわち睡眠時間を規定する自者的因子(=内的制約) について問うている.また,c20およびc21は,社会的な束縛により睡眠が制限されている,すなわち睡眠時間を規定する他者的因子(=外的制約) について問うている.これら2種類の制約については,大学生を対象としたものではいずれも量の因子として抽出されたが,今回の調査ではc21以外は除外対象となった.自者的因子に関しては,すなわち短時間睡眠者もしくは長時間睡眠者を問う問題であるため,今回のような睡眠に対する価値観を問うよりも少ない睡眠で充分に満足ができるかどうか,もしくは眠気や疲労感といった覚醒時の障害に関する質問内容の方がより適切なのではないかと考えられる.他者的因子のうちc20に関しては,大学生に比し労働者ではより大きな地域差が出やすいことも考えられ,偏りが少なく一定の負荷量を示したc21の方が, より適切であると判断される.c16に関しては睡眠不足症候群の定義に従い 28 ) 作成した項目であったが,今回の結果より量因子を構成する質問としては不適切であることが明らかとなった.c18に関しては過眠症を意図した項目であったが,偏りが大きくフロア効果がみられていた.我が国では9時間以上睡眠をとっている者は男女ともに10%に満たない程度であることが原因として推測される 1 ) .睡眠時間は長い場合も短い場合も健康障害リスクが高まることが指摘されており 29 ) ,量因子を設定し測定することは3因子の中でも最も難しいといえる.より包括的に測定するためには具体的な数字を記した絶対的な量ではなく,上述したような睡眠充足感や覚醒時の障害といった相対的な量に目を向けた質問項目の設定が有効ではないかと考えられる.
3. 構成概念妥当性および判別的妥当性構成概念妥当性に関しては,因子分析を行うことで確認を行った.その結果,ほぼ予測していた通りの3因子構造が抽出されたため,構成概念妥当性が示されたといえる.
また,標準得点化を行いクラスター分析にて対象者を分類し比較することで判別的妥当性の確認を試みた.総合点が最も高く健康的な睡眠習慣を営んでいると考えられた良好型では,喫煙や夜食・夕食後の間食を行っている者の割合が有意に低い(すなわち健康意識が高い),日中の眠気を感じている者の割合が有意に低い,ストレスや持病といった睡眠障害の原因となる身体・精神の問題を抱えている者の割合が有意に低いという特徴を有していた.一方で,総合点が最も低く睡眠障害ハイリスク群と考えられた不良型では,喫煙者の割合が有意に高い(すなわち健康意識が低い) ,ストレスや持病といった睡眠障害の原因となる身体・精神の問題を抱えている者の割合が有意に高いといった特徴を有していた.これらの結果から良好な睡眠型と不良な睡眠型に関する判別的妥当性が示唆された.
その他の睡眠型においても判別的妥当性を考察していく.質低下型に関しては50代以上の割合が有意に多く,また持病による睡眠の妨げのある者の割合も有意に多かった.加齢に起因する,もしくは睡眠時無呼吸症候群・レストレッグス症候群といった身体疾患による睡眠の質の低下は従来から報告されており 30 , 31 ) ,身体の問題による睡眠障害の判別が可能なのではないかと推察される.不規則型に関しては,20代以下の割合が有意に多く,喫煙や夜食・夕食後の間食を行っている者の割合が有意に高い(すなわち健康意識が低い)一方で,ストレスや持病による睡眠の妨げのある者は有意に低かった.従って,身体や精神の問題よりもむしろ生活習慣の問題が考えられ,この知見も若年者における夜型傾向 32 ) と一致していた.短眠型に関しては,量因子の信頼性が不十分ではあったものの全睡眠型の中で唯一女性の割合が多く,男性に比べ女性の方が睡眠時間が短いという従来の報告 1 ) と一致していた.しかしながら,たとえば質得点に関してのみ見ると,質低下型よりも不良型の方が低いものの50代以上は少なく,上述した見解と一致しない.両者の規則性得点および量得点を見てみるといずれも不良型の方が低く,若年者の夜型傾向や40代における短時間睡眠 1 ) と重なった結果と推測される.このように3つの要素が互いに関わることで量反応関係についての解釈も複雑になっており,より詳細な判別的妥当性を証明するためには,年齢や性別等の他因子の影響を調整し検討する必要があると考えられる.
4. 本研究の限界と今後の展望本研究の限界としては,まず除外対象となった項目が多く, 信頼性および累積寄与率が充分に得られなかったことである.原因としては質問内容に問題があったために回答に偏りがみられたことが考えられ,加えて予測していた因子とは別の因子として抽出された質問項目があったことなどが考えられる.また,主成分分析による標準得点化では他集団でも同様の結果が得られるという確証はできないため,一般化するためには粗点による評価が可能な標準化が必要である.生活習慣・その他の比較ではχ 2 検定および残差分析による比較を行ったが,多重検定であることと年齢や性別等の調整を行えていないことによるバイアスの発生が考えられ得る.しかしながら,規則性・質・量それぞれの得点の違いにより有する特徴も異なっていたことから,従来の質問紙では不可能であったこれら3要素の把握が睡眠と健康問題とを考えていく上で必要であることも改めて示唆された.本研究結果を踏まえて,今後質問内容を改訂し信頼性の向上を試み,改訂した質問項目に関する各妥当性について検証していく必要がある.
睡眠の規則性・質・量の3要素を測る質問紙を独自に開発し,信頼性と妥当性の検討を行った.項目分析および因子分析の結果,除外対象となった項目が複数存在し,信頼性と内容的妥当性については改善が必要と判断された.しかしながら,規則性・質・量の因子構造に関する構成概念妥当性は良好な結果が得られ,特に質に関しては不眠の四大症状である入眠困難,熟眠障害,中途覚醒,早朝覚醒がすべて同一因子として抽出された.判別的妥当性については,良好な睡眠および不良な睡眠を識別する一定の能力が示されたものの,より細かな識別能力を判定するには更なる検討が必要とされる.