2019 Volume 61 Issue 9 Pages 1670-1682
2019 Volume 61 Issue 9 Pages 1670-1682
経皮経食道胃管挿入術percutaneous trans-esophageal gastro-tubing(PTEG/ピーテグ)1),2)は,経皮内視鏡的胃瘻造設術percutaneous endoscopic gastrostomy(PEG/ペグ) 3),4)の実施が不能もしくは困難な症例に対して,1994年に考案開発された代替法である.非破裂型穿刺用バルーンrupture-free balloon(RFB)を用いた超音波下穿刺による頸部食道瘻の造設術と,X線透視下に頸部食道瘻からのチューブの挿入留置術を組み合わせた簡便かつ安全で低侵襲な消化管のIVR手技であり,PEGと同様に経管経腸栄養法や腸管減圧法に主に用いられている.本稿では,PTEG実施時のコツについて述べる.
頸部食道は成人の約90%以上が左側に偏位し,甲状腺左葉の背側に位置しているので,本稿では頸部左側アプローチ症例における経皮経食道胃管挿入術percutaneous trans-esophageal gastro-tubing (PTEG/ピーテグ)の標準手技 5)を解説する(Figure 1).

経皮経食道胃管挿入術percutaneous trans-esophageal gastro-tubing(PTEG/ピーテグ)(住友ベークライト株式会社のカタログより引用).
①患者をX線透視台の右側を頭側とした臥位とし,枕等を使用せずに頸部を軽く後屈させて下顎を挙上させた体位とし,X線透視画像のモニターと超音波診断機器は患者の頭側へ配置し,術者は患者の左側に,助手は患者の頭側に立つ.まず頸部臓器の解剖学的位置関係を超音波下に確認する.
②ウログラフィン等の造影剤2mlを生食18mlで希釈し,同造影剤希釈液でrupture-free balloon(RFB)のバルーン内の気泡を排除するようにプライミングして,後の超音波下の操作画像がクリアに描出され易くした後に,バルーンを虚脱させておく.その際,普通にRFBのバルーンを虚脱させると,鼻孔から挿入した時に鼻粘膜を損傷する可能性があるため,PTEGの造設キット内に附属する器具を用いてバルーンが虚脱した際の翼状部分を小さくしておくと鼻出血を起こしにくくなる.
③リドカイン含有のゼリー等を鼻孔から注入し鼻粘膜を局所麻酔する.
①患者の気管内へ誤挿入しないように注意しながら,1stガイドワイヤーを鼻孔から挿入する.その際,もし気管に挿入すると咳嗽反射を生じるが,高齢者などでは明らかな咳嗽反射を呈さない場合もあり,X線透視下に気管分岐部を超えて抵抗なく挿入できることで,食道内に挿入できていることを確認する.
②留置した1stガイドワイヤーをRFBに通し,X線透視下に鼻腔から食道内へ挿入誘導留置する.その際,X線透視下に鎖骨を超えた食道内までRFBのバルーン部分を挿入誘導し,確実に食道入口部を超えて留置されていることを確認後,希釈した造影剤10mlでバルーンを拡張する(Figure 2-a).

①希釈した造影剤で拡張させたRFBを食道入口部に引っかけて,助手に口側へゆっくりと牽引させ,十分に頸部食道を引き出す(Figure 2-b,c).術者は体表より超音波下に頸部食道内のRFBを検索同定確認する.
②頸部食道内のRFBを超音波プローブと頸椎椎体との間に挟み込み強く圧迫することにより,RFBの前面に介在する頸部臓器の解剖学的位置関係を人為的に移動させて超音波下の穿刺ルートを確保する.具体的には甲状腺左葉を内側へ頸部動静脈を外側へ移動させ,その間から頸部食道内のRFBが体表に近接するように圧迫する(Figure 3).

穿刺経路の確保(RFB拡張と圧迫の前後像)(文献5)より引用).
①頸部の長い痩せた症例では,比較的簡単に頸部の頭側までRFBを牽引できてしまうことがあるが,あまり頭側で穿刺すると頸部食道ではなく咽頭梨状窩を穿刺してしまい咽頭梨状窩瘻となることにより,造設した瘻孔に常に咽頭内圧がかかり,難治性の唾液瘻となることがあるので,注意が必要である.これを予防するために,RFBは牽引しすぎずに,鎖骨上縁に超音波プローブを接する位置で,なるべく胸側に向けて穿刺ルートを確保することが望まれる.
②超音波プローブによる圧迫の強弱によって,甲状腺左葉や頸部動静脈が左右に移動するのをリアルタイムに観察するだけでなく,他臓器が介在していないかを確認することが重要である.甲状腺や頸動脈は圧迫しても臓器自体の形状が変形することはないが,頸静脈は強く圧迫すると内腔がつぶれてしまい,超音波下観察では同定されにくくなることに注意が必要である(Figure 4).特に頸静脈が頸動脈の前面を超えて内側にまで位置する症例では,頸静脈を介して穿刺してしまう可能性が否定できないため注意が必要である(Figure 5).それを予防するためには,超音波プローブの圧迫を強めたり弱めたり,axial画像だけでなくsagittal画像も含めた頸部食道の周囲臓器の観察が必要となる.場合によってはカラードプラを用いて血管の存在位置を確認する必要がある.同様に,強く圧迫することによって超音波下に同定しにくくなる臓器としては,前述した咽頭梨状窩や気管の輪状軟骨でさえ,内腔がつぶされると同様のリスクを伴うことになる.鎮静剤を併用した手技では,過剰な圧迫で気管がつぶされて気道閉塞となっても気付かず血液酸素飽和濃度の低下などで気付く場合もある.sagittal画像での観察をすると,気管の輪状軟骨の特徴的な点線様の画像が描出されるので気付き易い(Figure 6).

穿刺経路の確保(文献5)より引用).

穿刺経路の確保(文献5)より引用).

穿刺経路の確保(文献5)より引用).
③頸部では各臓器の解剖学的位置関係が,頭側になるほど隣接臓器と近接し,胸側になるほど臓器間の隙間が得られ易くなる.頭側で瘻孔を造設した場合,瘻孔内に留置されたチューブが慢性的に頸動脈に接することにより仮性動脈瘤を形成し,造設後しばらくしてから大出血を生じた症例も報告されており,なるべく胸側での瘻孔造設が望ましい.実際には鎖骨上縁に超音波プローブが当たってしまうため,axial画像で穿刺する際の胸側の限界は,鎖骨上縁から超音波プローブの厚さ分頭側となることが多い.またaxial画像における最適な穿刺部位は,胸鎖乳突筋の胸骨枝内側縁で穿刺し瘻孔を造設することにより,胸鎖乳突筋がバンパー代わりとなって,頸動脈への留置チューブの慢性的な接触を予防することが期待される.そのためには,患者の頸部を右側へ向けすぎずに,穿刺プローブも頸部を前面から圧迫するような位置でRFBを挟み込み,必要であれば圧迫したまま患者の頸部を若干左へ戻すことで至適な穿刺部位が得られることが多い.しかし,全例で胸鎖乳突筋の内側縁で穿刺できるわけではなく,胸鎖乳突筋を介した穿刺ルートしか得られない症例もある.その場合は頸動脈等との距離が十分に確保できていることを確認する必要がある.
④超音波プローブは多種多様であり実際の超音波下穿刺では,術者の使い慣れた超音波プローブによる穿刺が望まれる.また穿刺用アタッチメントを用いて穿刺する場合,中心静脈カテーテルの挿入等で用いられる短軸方向の穿刺ルートを設定できる体表超音波プローブと穿刺用アタッチメントであれば,axial画像で上述の画像が得られ易い.なお,PTCD等で用いられる一般的な長軸方向の超音波穿刺用アタッチメントでは,超音波画像の端もしくは外側から穿刺予定ラインが設定されるものが多く,axial画像ではブラインドとなるデルタゾーンが存在し,他臓器を誤穿刺するリスクを否定できない.その際には十分に周囲臓器を観察後,sagittal画像で穿刺することでリスクが低減するが,穿刺部位が頭側になり易くなるため,咽頭梨状窩瘻とならないように注意が必要である.
⑤それでも穿刺経路が得られない場合は,右側から穿刺が可能かを確認する.しかし頸部が短い肥満症例や,甲状腺左葉が大きく圧迫でも移動できない症例などでは,どうしても穿刺経路が得られない場合があり,無理な穿刺はせず中止すべきである.
①穿刺ルートが得られたら,下顎から鎖骨を超えた前胸部までの範囲を消毒する.その際,術中の判断で右側アプローチに変更になった場合に備え左右ともに消毒しておく.
②前述の穿刺ルートが再現できるかを再度確認し,穿刺部位に局所麻酔を実施する.この際,麻酔は皮下までの深度とし,深部まで注射針をすすめてRFBを穿刺してしまわないように注意する.
③超音波画像の穿刺予定ラインをRFB内腔のシャフト陰影に合わせ,外筒付き穿刺針で経皮的にRFBを穿刺する(Figure 7).その際,超音波画像上で穿刺針先端を連続的に観察しつつ,RFB内腔のシャフトに突き当たるまで穿刺針を進める.その際,術者の手にシャフトに突き当たった抵抗が触知されるのと,穿刺針の動きと同期してシャフトが揺れるのを超音波画像でも確認する(Figure 8).

超音波下穿刺(文献5)より引用).

超音波下穿刺(文献5)より引用).
④穿刺針の内筒を抜去すると,RFB内の希釈された造影剤が針基から噴出してくることで,穿刺針先端がRFB内に位置していることを確認する(Figure 9).その際,造影剤を噴出させすぎると,RFBが虚脱してしまう場合があるため,造影剤の噴出確認は出来るだけ少量とし,すぐに術者の指で穿刺針の針基を塞ぎ,RFBの虚脱を予防する.

超音波下穿刺(文献5)より引用).
①アングル型の2ndガイドワイヤーを穿刺針の針基からRFB内へ挿入する.その際,2ndガイドワイヤーの1つ目のマーカーは穿刺針長を示し,2つ目のマーカーまで挿入するとRFB内腔で2ndガイドワイヤーが5cmコイルアップするのを,X線透視下に確認する(Figure 10).

アングル型ガイドワイヤーの挿入(文献5)より引用).
②穿刺したRFBが裂けてしまわないように,RFBを牽引している助手に,牽引を若干緩めるように指示する.
③2ndガイドワイヤーをRFB内でコイルアップさせたまま穿刺針を抜去し,皮膚レベルでペアン鉗子等で2ndガイドワイヤーを固定する.
④助手にRFBの牽引をやめ,RFB内の希釈した造影剤を吸引するように指示し,X線透視下にRFBが虚脱するのを確認する.
⑤助手にRFBと1stガイドワイヤーを肛門側へ追加挿入するように指示し,X線透視下でRFBと1stガイドワイヤーの動きを連続的に注意深く観察する.その際,RFBが肛門側へ押し込まれて行くと,皮膚レベルで固定されている2ndガイドワイヤーの先端は,コイルアップされた状態から強制的に肛門側へ方向づけられて引き延ばされ,ついにはRFB内からリリースされて食道内へ留置される.具体的には,RFB内からリリースされる瞬間にアングル型の2ndガイドワイヤーの先端が,バネのように小さく跳ね上がるので,X線透視下にその動きを連続的に注意深く観察し確認する(Figure 11).

アングル型ガイドワイヤーの食道内留置(文献5)より引用).
⑥助手にRFBと1stガイドワイヤーを,ゆっくりと体外へ完全に引き抜く様に指示する.その際,2ndガイドワイヤーの先端が口側へ引き上げられることがないことをX線透視下に連続的に確認する.
⑦助手に口腔内の唾液等を吸引させ,呼吸状態を確認する.
⑧2ndガイドワイヤーの先端は食道内に5cmのみ挿入留置された状態であり,事故抜去を予防する意味と,この後の瘻孔拡張操作のために,X線透視下に肛門側へ追加挿入する.その際,2ndガイドワイヤーの先端を胃内もしくは吻合部を超えた腸管内まで挿入留置し,この後の瘻孔拡張操作時の粘膜損傷を予防する.
①刺入部周囲に局所麻酔を追加後,刺入部から内側へ約1cmの皮膚切開を加える.その際,切開は真皮までとするが,ダイレーターへの皮膚抵抗が最小となるように十分な切開長が必要であり,やや大きめの切開である方が,皮膚とチューブとの間に隙間ができ,浸出液等の排出ドレナージに有利である.その際,真皮が完全に切開されていないと,真皮の一部が架橋形成を生じていることがあり,ダイレーター挿入の際に強い抵抗となり,ダイレーターを挿入できないことがあるので,2ndガイドワイヤーを切開創の端から端まで動かして,真皮が完全に切開されていることを確認する.
②2ndガイドワイヤーをピールアウェイシース付き複合型ダイレーターに通し,刺入部へ挿入し瘻孔を拡張する.その際,食道と2ndガイドワイヤーおよびダイレーターが一直線状となる様にX線透視上で確認しつつ(Figure 12),ダイレーターの挿入抵抗を軽減する目的でダイレーターを回転させつつ尾側へ方向づけて傾けつつ挿入する(Figure 13).またその際に挿入抵抗が強いからと言って,頸部の筋層や組織をペアン鉗子等で広げるような操作は,臓器損傷のリスクがあるばかりか,チューブ留置後に圧迫止血がされにくく,死腔が形成されることにより瘻孔感染のリスクも高まるためすべきではない.頸部の筋層を何層も貫通するため,ダイレーターの挿入にはかなりの抵抗を触知するが,穿刺した一点を拡張することで,内側からの圧迫止血を期待し,死腔形成を予防する.

複合型ダイレーターの挿入(文献5)より引用).

複合型ダイレーターの挿入(文献5)より引用).
③ダイレーターが十分に挿入留置されたら,2ndガイドワイヤーが抵抗なく抜き差しできるかを確認し,2ndガイドワイヤーが折れ曲がっていないことを確認する.
④ピールアウェイシース付き複合型ダイレーターが刺入部に挿入留置されたままの状態でしばらく経過観察とし,刺入部組織を拡張することに加え,瘻孔を内側から圧迫することで圧迫止血を期待し,その間に留置チューブの準備を行う.
①刺入部に挿入留置されたピールアウェイシース付き複合型ダイレーターのピールアウェイシースのみを瘻孔内に残し,複合型ダイレーターと2ndガイドワイヤーを抜去する.
②ピールアウェイシースは16Frなので,15Fr以下の太さであれば,いかなるチューブも挿入留置可能である(Figure 14).経管栄養法目的であれば15Frのbutton型の留置チューブがあり,挿入留置する目的の臓器までの距離によって,30cm,45cm,70cm,90cmのいずれかが選択できる.腸管減圧法目的であれば,胃内の減圧であれば経鼻胃管に用いられる一般的な14Fr程度のサンプチューブや,小腸内まで挿入し減圧する場合は,14Frのイレウス管が選択される.

留置チューブの挿入(文献5)より引用).
③いずれのチューブ挿入留置も,X線透視下に他の通常のチューブ挿入と同様の手技で実施するが,その際PTEGでは腰の強いガイドワイヤーを用いて,ピールアウェイシースを瘻孔内に留置したままの状態で,チューブの挿入操作をするので,挿入操作による患者の嘔吐反射等が起こりにくいのも特徴である.
④チューブの先端留置予定の臓器まで到達したところで,ガストログラフィン等の造影剤を用いて消化管造影し,チューブ先端位置を確認することに加え,経腸栄養法では栄養剤の先進状態や逆流の有無も確認する.また腸管減圧法では,注入したガストログラフィン等の造影剤を吸引回収できるかどうか,減圧効果の良い部位を検索し排液効果を確認する.
⑤ピールアウェイシースをピールオフし,刺入部瘻孔に留置チューブのみの状態とし,ナイロン糸等で留置チューブやボタン型カテーテルを皮膚に縫合固定する(Figure 15).PTEGは頸部食道瘻であり,留置したチューブの先端は胃や十二指腸および小腸であるため,栄養剤や消化液が食道内へ逆流してこない限りは,造設した瘻孔に圧力がかかることはなく,瘻孔からの脇漏れなどは起こしにくいため,経管経腸栄養法でも腸管減圧法でも,チューブ留置の直後から使用可能である.
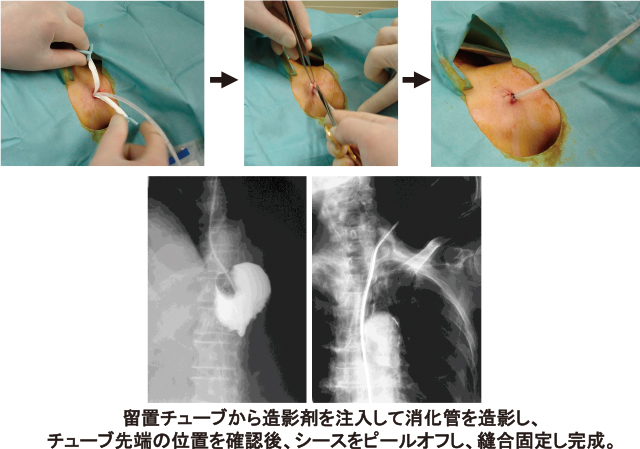
留置チューブの固定(文献5)より引用).
⑥瘻孔が完成すると思われる約2週間までは,縫合固定のままで管理し,2週間後に抜糸した後はバンド固定等に変更し管理すると低侵襲な管理が得られる.
本論文内容に関連する著者の利益相反:なし