要旨
肛門管癌は比較的まれな疾患で,進行癌の状態で発見されることが多い.近年,早期食道癌と同様にNBI併用拡大内視鏡が早期肛門管扁平上皮癌の診断に有用であるとの報告があり,粘膜内癌であると考えれば食道癌と同様にESD(内視鏡的粘膜下層剥離術)による一括切除した症例も報告されている.当院では,NBI併用拡大内視鏡を用いて早期肛門管扁平上皮癌と診断した症例に対してESDを施行した.病理診断は粘膜内癌で脈管侵襲は陰性であり,追加治療なしで現在のところ無再発生存である.肛門管扁平上皮癌の局在診断には,食道癌と同様にNBI併用拡大内視鏡が有用であると考えられ,粘膜内癌であると診断できればESDにより一括切除できる可能性がある.
Ⅰ 緒 言
肛門管癌は大腸癌全体の0.7-1.8%を占め,組織学的には腺癌,扁平上皮癌,腺扁平上皮癌,類基底細胞癌,その他の癌に分類されている.肛門管癌は進行癌として発見されることが多く,欧米では治療法として放射線化学療法が選択される.近年,下部消化管内視鏡検査が増加しており,早期の肛門管癌が指摘されることが増えつつあるが.早期肛門管扁平上皮癌は稀であるが,放射線化学療法が標準的治療とされているなかでESDを選択した症例も少数ながら報告されている.今回われわれは早期肛門管扁平上皮癌と術前診断を行い,治療としてESDを選択した1例を経験したので報告する.
Ⅱ 症 例
患者:88歳,女性.
主訴:血便.
現病歴:2014年2月に血便を認め,3月に近医を受診した.下部消化管内視鏡検査を施行し,肛門管直上に扁平隆起性病変を認め生検では扁平上皮癌と診断された.精査加療目的に当院を受診した.
入院時現症:身長152cm,体重47kg.眼瞼結膜に貧血なし.腹部は平坦軟で圧痛を認めず.直腸診では明らかな腫瘤を触れず,鮮血付着も認めず.
入院時検査所見:血液生化学検査,腫瘍マーカーは基準範囲内であった.
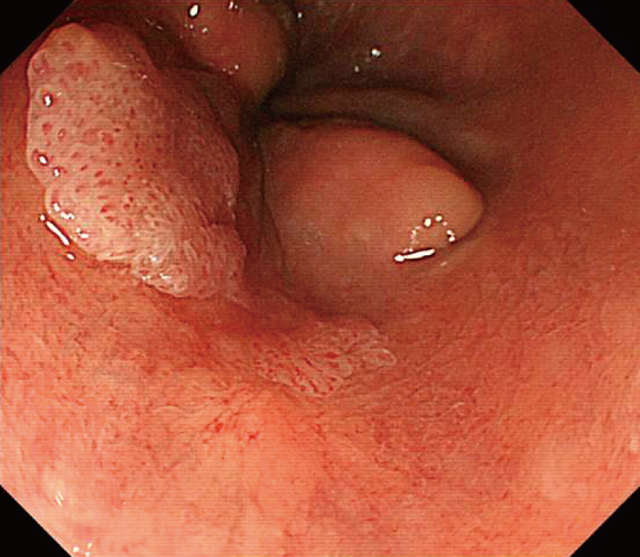
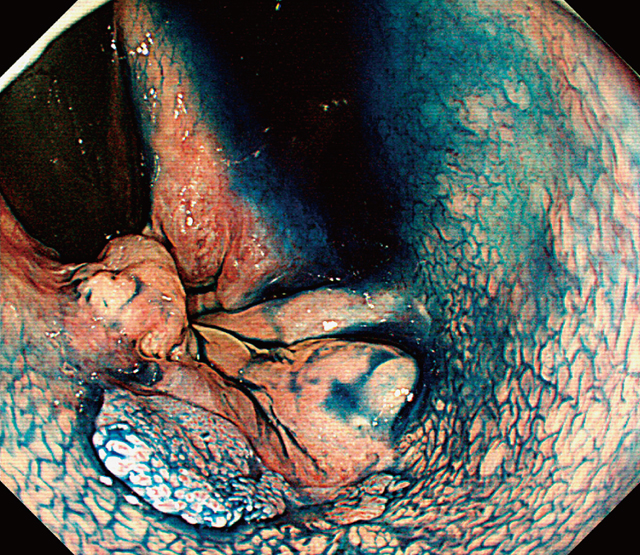
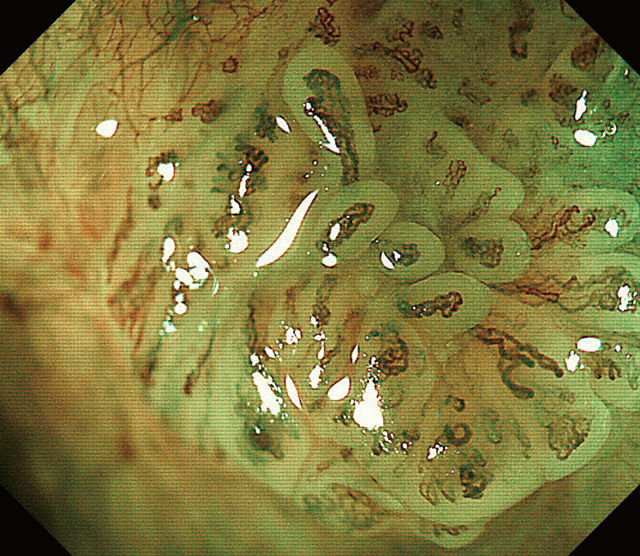
下部消化管内視鏡所見:肛門管から直腸Rbにかけて約15mmの丈の低い扁平隆起性病変を認めた(Figure 1).インジゴカルミン撒布像では微細な顆粒状構造を認めた(Figure 2).NBI通常観察では隆起部位に一致して背景とは異なる不整血管像を認め,拡大観察では拡張・蛇行・口径不同・形状不均一のある日本食道学会拡大内視鏡分類B-1相当の血管を認めた(Figure 3,4).ルゴール撒布では,明瞭な不染域とはならなかった(Figure 5).
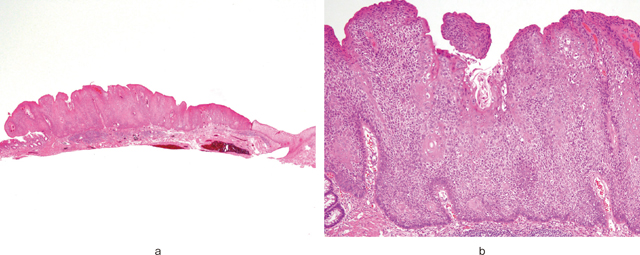
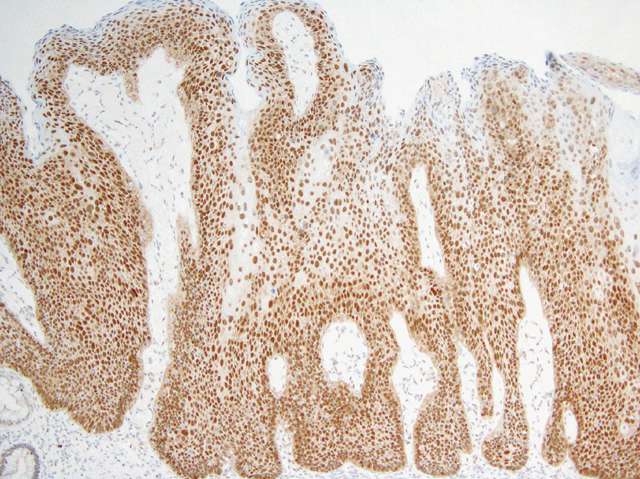
以上の内視鏡所見および前医での生検結果から,本病変は扁平上皮癌と診断した.標準的治療である放射線化学療法の適応と考えたが,患者が高齢で放射線化学療法を拒否したため十分な説明・同意のもとESDを施行した.肛門管は血流に富むため血管処理に時間を要したが,治療時間は70分で偶発症なく終了した(Figure 6).病理組織検査の結果はSquamous cell carcinomaであり,腫瘍は粘膜内に留まっていた(Figure 7-a,b).リンパ管,静脈,神経周囲侵襲はそれぞれ陰性であり,かつ水平垂直断端も陰性であった.また,コイロサイトーシスが認められp16染色は弱陽性と判断した(Figure 8).
最終病理診断はtype0-Ⅱa,腫瘍径10×6mm,squamous cell carcinoma,well differentiated,pTis,ly0,v0,PN0,pHM0,pVM0であった.患者には十分なインフォームド・コンセントを行ったうえで,追加治療は行わず経過観察の方針となった.治療後約1年6カ月が経過しているが再発することなく経過している.
Ⅲ 考 察
肛門管は肛門縁からは歯状線までは重層扁平上皮で,歯状線からHerrmann lineまでは移行上皮に覆われている.これに基づき肛門縁から歯状線までを解剖学的肛門管,歯状線からHerrmann lineまでを外科的肛門管とする2つの定義が存在する.大腸癌取扱い規約では,肛門管癌はHerrmann lineよりも肛門側に発生する癌であると定義され,頻度は全大腸癌全体の0.7-1.8%程度と比較的稀である.組織学的には多様な組織像を呈し,腺癌が70%と最多であり,扁平上皮癌は18%と続く
1).多くは進行癌で発見されるが,近年は下部消化管内視鏡検査が増加し検査モダリティーの発達もあり,比較的早期の肛門管癌が指摘されるようになってきた.扁平上皮癌が大半を占める咽頭,食道癌では局在診断において画像強調内視鏡が有用であることは多数の報告がある
2),3).食道癌ではNBI併用拡大観察にて扁平上皮癌の病変に認められる異常血管の形態を評価することで深達度診断が可能である
4),5).肛門管領域の扁平上皮癌では食道癌の異常血管に類似した拡張・蛇行・口径不同・形状不均一を呈する異常血管を認めることがあり,深達度診断に有用であるとする報告がある
6),7).本症例でも扁平隆起に一致してNBI拡大観察にて密度が上昇し,拡張した異常血管に類似する血管を認めた.食道癌における日本食道学会拡大内視鏡分類でB-1血管相当と考え,病変は丈の低い隆起で柔軟性があることから,肛門管扁平上皮癌で深達度は粘膜内と診断した.治療は,腺癌であれば放射線化学療法が標準治療とされ良好な治療成績が報告されており,扁平上皮癌でも同様の報告がある
8),9).そこで,多くの肛門管癌では放射線化学療法が施行されているが,本症例では転移なく,比較的深達度が浅い病変と予想されたこと,また患者が高齢で化学療法を拒否されたことから,十分なインフォームド・コンセントを行ったうえでESDを施行した.肛門領域は疼痛が認められやすいことから局注液としてボスミン加グリセオール,キシロカイン0.5%2倍希釈を使用した.血管に富むため血管処理に時間を要したが所要時間70分にて特に合併症なく処置を終了した.
切除病変は7分割して検討し,粘膜内に高分化型扁平上皮癌を認め粘膜筋板を超えて粘膜下層内に浸潤する腫瘍像は認められず,治癒切除と判断し追加治療は行わず経過観察の方針となった.
H.E.染色では上皮細胞の核周囲の細胞質が空胞状に抜けるコイロサイトーシスが確認され,P16染色でも弱陽性であったことから,HPV感染が示唆された.HPVは現在100タイプ以上が同定されており,子宮頸部や膣,肛門などの粘膜上皮に感染するものは粘膜型HPVと呼ばれている.HPVは発癌に対して低リスクと高リスクのものがあるが,欧米では肛門部の癌においてHPV6,11,16,18がhigh risk groupとされ,HPV16が最も検出されている
10).本症例では子宮頸癌の既往があり,HPV16などの高リスク型HPVが子宮頸部のみならず肛門に感染していたため肛門管扁平上皮癌が発生した可能性があると考えている.
医学中央雑誌およびPubMed検索したところ,早期の肛門管扁平上皮癌と内視鏡的に診断し,ESDを施行した報告は自験例を除くと5例であった(会議録は除く)
11)~14).5例のうちの4例は術前診断通りの粘膜内病変であったが,1例は粘膜下層への浸潤を認めた.いずれの症例も扁平上皮癌部に認められるIPCL様の異型血管に注目し,食道癌での血管分類に基づき深達度診断を行っていた.以上より,症例数が少ないものの,肛門管扁平上皮癌の深達度診断にNBI拡大観察は有効であると考えられ,今後の詳細な評価が望まれるところである.また,肛門管扁平上皮癌に対しては確立した治療法がないものの放射線化学療法は副作用も多いため粘膜内癌と診断した場合,より低侵襲で一括切除可能なESDは治療の選択肢の一つとなりうると考え,今後の更なる症例の検討を期待する.
Ⅳ 結 語
今回われわれは,NBI併用拡大観察により肛門管扁平上皮内癌と診断し,ESDにて一括切除した1例を経験した.
文 献
- 1. 黒川 彰夫, 木附 公介, 稲次 直樹.肛門部癌の初期像について.日本大腸肛門病会誌 2008;61:976-80.
- 2. Muto M, Minashi K, Yano T et al. Early detection of superficial squamous cell carcinoma in the head and neck region and esophagus by narrow band imaging : a multicenter randomized controlled trial. J Clin Oncol 2010; 28:1566-72.
- 3. Nakanishi H, Doyama H, Takemura K et al. Detection of pharyngeal cancer in the overall population undergoing upper GI endoscopy by using narrow-band imaging : a single-center experience, 2009-2012. Gastrointest Endosc 2014; 79:558-64.
- 4. 井上 晴洋, 池田 晴夫, 佐藤 千晃ほか.内視鏡観察に基づいた食道の血管構築.胃と腸 2014;49:137-47.
- 5. 土橋 昭, 郷田 憲一, 小林 寛子ほか.日本食道学会拡大内視鏡分類と深達度,鑑別・深達度診断におけるB1血管の意義.胃と腸 2014;49:153-63.
- 6. Morisaki T, isomoto H, Akazawa Y et al. Beneficial use of magnifying endoscopy with narrow-band imaging for diagnosing a patient with squamous cell carcinoma of the anal canal. Digestive Endoscopy 2012; 24:42-5.
- 7. 小山 真一郎, 入口 陽介, 佐々木 裕ほか.肛門部病変に対するNBI拡大内視鏡診断の有用性.Prog Dig Endosc 2011;78:67-9.
- 8. Bartelink H, Roelofsen F, Eschwege F et al. Concomitant radiotherapy and chemotherapy is superior to radiotherapy alone in the treatment locally anvanced anal cancer : Result of phase Ⅲ randomized trial of the European Organization for Research and Treatment of Cancer Radiotherapy and Gastrointestinal Cooperative Groups. J Clin Oncol 1997; 15:2040-9.
- 9. Ajani JA, Winter KA, Gunderson LL et al. Fluorouracil, mitomycin, and radiotherapy vs fluorouracil, cisplatin and radiotherapy for carcinoma of the anal canal : A randomized controlled trial. JAMA 2008; 299:1914-21.
- 10. Shroyer K, Brookes C, Markham N et al. Deatection of human papillomavirus in anorectal squamous cell carcinoma. Am J Clin Pathol 1995; 104:299-305.
- 11. Tsuji S, Doyama H, Yamada S et al. Endoscopic submucosal dissection of a squamous cell carcinoma in situ in the anal canal diagnosed by magnifying endoscopy with narrow-band imaging. Clin J gastroenterol 2014; 7:233-7.
- 12. 金坂 卓, 井口 恵里子, 津村 剛彦ほか.食道表在癌に類似した拡大内視鏡を呈した黒色調の肛門管扁平上皮癌の1例.胃と腸 2014;49:1899-904.
- 13. 稲田 裕, 吉田 直久, 柳澤 昭夫.直腸肛門管に発生した扁平上皮癌.日本消化器内視鏡学会雑誌 2014;56:294-5.
- 14. Tamaru Y, Oka S, Tanaka S et al. Early squamous cell carcinoma of the anal canal resected by endoscopic submucosal dissection. Case Rep Gastroenterol 2015; 9:120-5.