2017 Volume 59 Issue 11 Pages 2575-2591
2017 Volume 59 Issue 11 Pages 2575-2591
胆管狭窄は日常診療でしばしば遭遇する病態であり,良悪性の鑑別が求められる.胆道癌と術前診断され,外科手術を施行した症例の3~17%は術後病理組織学的検索で良性であったと報告されている.良性胆管狭窄の原因としては,原発性硬化性胆管炎(PSC),IgG4関連硬化性胆管炎(IgG4-SC),術後胆管狭窄が多いが,その他様々な原因による続発性硬化性胆管炎や原因不明の非特異的胆管炎も存在する.胆管狭窄に遭遇した場合,まず良性か悪性か,次に良性とすればIgG4-SCか否かを鑑別することが治療方針を決定する上で重要である.しかし各種画像診断や生検・細胞診を駆使しても良悪性の鑑別が困難で外科手術を余儀なくされる症例があることを念頭に置く必要がある.
胆管狭窄は胆膵疾患診療でしばしば遭遇する病態である.典型例の診断は容易であるが,良悪性の鑑別や良性狭窄の原因究明が困難な症例が存在し,術前に各種画像診断や病理組織学的検索が必要とされる 1)~3).High volume centerでも,胆道癌の術前診断で外科手術を施行した症例のうち,3~17%が術後病理組織学的検査で良性であったと報告されている 73)~78).胆道癌の外科手術は,難易度が高く,手術侵襲が大きく,さらに高齢者を対象とすることが多いため,確実な術前診断が求められる.
良性胆管狭窄の原因としては,原発性硬化性胆管炎(Primary sclerosing cholangitis:PSC),IgG4関連硬化性胆管炎(IgG4-related sclerosing cholangitis:IgG4-SC),術後胆管狭窄が多くを占めるが,様々な原因による続発性硬化性胆管炎や原因不明の非特異的胆管炎も存在する.またIgG4-SCは胆管癌やPSCとの鑑別困難な症例も多く,外科手術やステロイド投与など治療方針を決定する上で正確な診断が不可欠である.
胆管狭窄の診断には,US・CT・MRI&MRCP・ERCP・EUS・IDUS(Intraductal ultrasonography)・胆道鏡・経乳頭的胆管生検・細胞診・EUS-FNAなど多くの検査方法があるが,胆管狭窄の鑑別や全体像の把握には胆管造影が基本となる.本稿では胆管狭窄の内視鏡診断,特に胆管造影による鑑別診断と経乳頭的胆管生検・擦過細胞診の成績を中心に解説する.なお胆道鏡による鑑別診断 4),IgG4-SCの内視鏡の役割 5)については,本誌ですでに秀逸な総説が紹介されており,そちらを参照されたい.
胆管狭窄をきたす原因を,悪性か良性か,胆管由来か胆管外由来かに分けて示す(Table 1).胆管狭窄の鑑別診断を進めるにあたっては,狭窄部位を考慮した診断,すなわち遠位胆管狭窄・三管合流部胆管狭窄・肝門部胆管狭窄に分けて考えることも有用である 1).

胆管狭窄をきたす疾患.
悪性疾患では,胆管由来のほとんどは肝外胆管癌であるが,肝内胆管癌・乳頭部癌・神経内分泌腫瘍もある.胆管外由来では膵癌・胆嚢癌・胆嚢管癌・肝細胞癌・リンパ節転移・他臓器癌の胆管転移などがある.
良性疾患では,胆管原発ではPSC・IgG4-SC・術後胆管狭窄・外傷性胆管狭窄・好酸球性胆管炎・胆管結石に伴う炎症性胆管狭窄・抗癌剤肝動注による続発性硬化性胆管炎・虚血性胆管炎・follicular cholangitis・神経鞘腫・胆管腺腫などがある.また胆管外由来では,慢性膵炎・膵嚢胞性疾患・良性膵腫瘍・Lemmel症候群・Mirizzi症候群・胆嚢炎・右肝動脈による圧排・肝嚢胞・peribiliary cyst・結核性リンパ節炎などがある.このように良性疾患の原因は多岐にわたるが,術後病理組織学的検索でも原因不明の胆管狭窄(非特異的胆管炎)があり,この取り扱いが難しいのが現状である.
胆管狭窄の診断には,非侵襲的検査法としてUS・CT・MRI&MRCP,侵襲的検査法として内視鏡を用いたERCP・EUS・IDUS・胆道鏡,さらに病理組織学的検査法として経乳頭的胆管生検・擦過細胞診・EUS-FNAなどがある.
胆管狭窄をみた場合の診断アルゴリズムを示す(Table 2).胆管狭窄は,黄疸・肝機能障害・USでの胆管拡張を契機に発見されることが多い.次に施行する検査はCT・MRI・EUSである.造影CTは胆管狭窄部位,胆管外病変の診断に優れるが,良悪性の鑑別診断は困難なことも多い.単純MRI&MRCPは造影剤を必要とせず,胆管狭窄の部位や性状,胆管の全体像を把握することができるため極めて有用である.造影MRIを施行すれば造影CTと同程度の情報も得られる.EUSも胆管狭窄の診断に有用であり,特に胆管壁肥厚や微小病変の診断に優れる 6).しかし施設・術者の技量依存性であること,ERCPほどではないが侵襲的検査であること,ラジアル型スコープでは肝門部胆管・肝内胆管の診断能に限界があることが難点である.

胆管狭窄の診断アルゴリズム.
CT・MRI・EUSにより胆管狭窄の存在が明らかになった場合,次に行う検査はERCP・IDUS・経乳頭的胆管生検・擦過細胞診である.ERCPは胆管狭窄の診断において,いまだ最も有用とされる検査法であり,関連手技であるIDUS・生検・細胞診を付加することによって確定診断まで可能となる 7).
さらに胆管狭窄の精密検査が必要な症例では,胆道鏡や胆道鏡直視下生検が施行される.胆道鏡には経皮経肝胆道鏡(Percutaneous transhepatic cholangioscopy:PTCS)と経口胆道鏡(Peroral cholangioscopy:POCS)があるが,内視鏡機器の進歩に伴い,現在はPOCSが主流である.また最近ではERCP下生検陰性例に対するEUS-FNAの有用性も報告されている 8).
胆管癌の肉眼型は,胆道癌取扱い規約第6版 9)では,乳頭型・結節型・平坦型に分けられ,それぞれ膨張型と浸潤型に亜分類されている.また胆管癌の進展様式には,垂直方向進展と水平方向進展がある.水平方向進展は表層進展と壁内進展に分けられ,手術適応や手術術式の決定に重要となる.乳頭型や結節膨張型は表層進展することが多く,結節浸潤型や平坦浸潤型は壁内進展することが多いとされている 10).各肉眼型の頻度と治療方針を考えた場合,胆管造影所見から乳頭型・結節膨張型・結節浸潤型・平坦浸潤型の4型に分類するのが合理的である(Figure 1).

胆管癌の胆管造影所見.
a:乳頭型.
b:結節膨張型.
c:結節浸潤型.
d:平坦浸潤型.
胆管癌の造影所見は,透亮像・壁不整像・狭小化・狭窄・閉塞を呈する.狭小化と狭窄の区別に関しては明確な定義はないと思われるが,上流胆管の拡張を伴うものを狭窄,伴わないものを狭小化とすることが多い.また狭窄と閉塞も明確に区別されてないが,ERCからみた場合,ある程度造影剤を注入しても上流胆管が描出されないものを閉塞,描出されるものを狭窄と考えるのが妥当である.
胆管癌の大部分は進行した状態で発見されるため,胆管狭窄を呈することが多い.胆管狭窄の鑑別診断においては,悪性では壁不整・非対称性・片側性・急峻な狭窄,良性では平滑・対称性・中心性の狭窄を呈することが多いとされている(Figure 2) 11).Bainら 12)は,T-bil 75micromol/L以上,肝内胆管拡張あり,長い狭窄(平均30mm,特に14mm以上の狭窄)は悪性狭窄を疑う所見であり,狭窄性状(平滑か不整か),総肝管拡張の有無は有意ではなかったと報告している.またParkら 13)は,悪性では不整・非対称性・平均30mmの長い狭窄,良性では平滑・対称性・平均13mmの短い狭窄を呈することが多く,ERCPとMRCPは同等の診断能を有すると報告している.一方,Röschら 14)はMRCP単独では胆管狭窄の良悪性鑑別には限界があり,ERCP関連組織診が必要であるとしている.

胆管狭窄の良悪性の鑑別.
a:胆管癌:壁不整・非対称性・急峻な狭窄を呈する.
b:炎症性胆管狭窄:平滑・対称性・中心性の狭窄を呈する.
このように胆管癌では,壁不整・非対称性・長い狭窄を呈することが多いが,上皮性悪性腫瘍ということを考えると狭窄のどこかに壁不整がみられることが癌としての一番の特徴ではないかと思われる.なお間接所見となるが,肝内胆管拡張形態から良悪性を推察することも鑑別に有用である 15).悪性狭窄は短期間で胆管拡張をきたすため数珠状拡張を呈することが多く,良性狭窄は長期間にわたり反復性胆管炎をきたすため硬化を伴った拡張を呈する場合が多い(Figure 3).

肝内胆管拡張形態からみた良悪性の鑑別.
a:乳頭部癌による数珠状拡張.
b:乳頭炎による硬化を伴った拡張.
肝外胆管癌以外の悪性疾患として,胆管由来では肝内胆管癌・乳頭部癌・神経内分泌腫瘍,胆管外由来では膵癌・胆嚢癌・胆嚢管癌・肝細胞癌(特に胆管内発育型)・リンパ節転移・他臓器癌の胆管転移などがある.
肝内胆管癌は,肉眼的に腫瘤形成型・胆管浸潤型・胆管内発育型に分類される.さらに発生部位から末梢型と肝門型に分けられ,肝門型は肝門部胆管狭窄を呈することが多い.肝内胆管癌はUS・CT・MRIでほぼ診断可能であり,臨床的には肝門部胆管癌(いわゆるKlatskin tumor)との鑑別が問題となる(Figure 4).胆道癌取扱い規約第6版では肝門部領域胆管癌として扱われており,両者は肝内腫瘤像の有無や胆管狭窄性状から鑑別可能であるが 16),ERCP・胆道ドレナージを行う上では両者の厳密な鑑別は要求されない.

肝門部領域胆管癌の種類.
a,b:肝内胆管癌:CTで右肝内腫瘤像を認め,胆管は右側より圧排狭窄を呈している.
c,d:肝門部胆管癌(Klatskin tumor):CTで腫瘤形成像はみられず,肝門部胆管は軸偏位を伴わない狭窄を呈している.
神経内分泌腫瘍(neuroendocrine tumor:NET)は胆道系,特に胆管での発生は極めて少ない.特にNETG1・G2は稀であり,神経内分泌細胞癌(neuroendocrine carcinoma:NEC)の方が多い 17).他の消化管NET同様,粘膜下腫瘍様発育を呈する上皮性腫瘍であるため,胆管造影でも粘膜下腫瘍を反映する表面平滑な陰影欠損像を呈することが多い 18).
胆管外由来の膵癌・胆嚢癌・胆嚢管癌・リンパ節転移による胆管狭窄はしばしば経験する.明らかな膵腫瘤,胆嚢腫瘤,転移リンパ節がみられる症例では,胆管狭窄の鑑別に難渋することはない.胆管外由来悪性腫瘍による胆管狭窄は,基本的に軸偏位を伴う片側性圧排所見を呈する.膵頭部癌では膵内胆管左側から,胆嚢癌・胆嚢管癌では中部胆管右側からの圧排狭窄 19),リンパ節転移では肝門部胆管狭窄を呈すことが多い.胆管内発育型肝細胞癌では易出血性腫瘍であるためERCP施行中に胆道出血を認めることが多い.なお黄色肉芽腫性胆嚢炎(Xanthogranulomatous cholecystitis:XGC)は,胆嚢癌類似の胆嚢壁肥厚と胆管圧排所見を呈するため,鑑別診断を行う上で重要である(Figure 5).

黄色肉芽腫性胆嚢炎(XGC)による胆管狭窄.
a:造影CT像:胆嚢結石と胆嚢壁の不整肥厚を認め,総肝管(矢印)は圧排されている.
b:ERC像:胆管右側からの圧排狭窄を認める(矢印).胆嚢管は描出されていない.
胆管狭窄において胆管造影所見による良悪性鑑別には限界がある 20).したがって癌の確定診断,良悪性鑑別のためには,ERCPに引き続き,経乳頭的胆管生検,擦過細胞診,胆汁細胞診を施行することが多い 21).胆管生検を中心とした成績を示す(Table 3).胆管生検は感度29~81%,特異度90~100%,擦過細胞診は感度30~70%,特異度95~100%と報告されている 22)~36).最近のNavaneethanら 37)によるmeta-analysis(9文献・730例)では,胆管生検は感度48%・特異度99%,擦過細胞診は感度45%・特異度99%,両者併用で感度59%・特異度100%と報告されている.生検・擦過細胞診併用の意義に関しては,感度が向上とする報告 23),27),29),30),不変とする報告 24),28),31)があるが,meta-analysis 37)では向上するとされている.なお感度の違いに関しては,陽性例を癌確実症例に限るか,癌疑い症例まで含めるか,軽度異型の症例を癌に含めるか否かにも左右される 27).いずれにしても生検・細胞診とも,特異度は優れるが,感度が低いことが問題点といえる.

胆管生検・擦過細胞診の成績.
疾患別にみると胆管癌に関しては比較的良好な成績が得られているが,膵癌による胆管狭窄に対しては不良である 23),25),28),35).またNishikawaら 34)は,胆管狭窄長15mm以上,隆起性病変(non-flat type)では感度が高いことを報告している.
胆道鏡直視下生検はERCP透視下生検・擦過細胞診に比べ有用であるとする報告がみられるが 33),両者に有意差がないとする報告もあり 36),一致はみられていない,また胆道鏡下生検に使用する小生検鉗子では検体不十分になることも指摘されている 33).生検個数は4個以上だと正診率が高いとする報告 36),3~5個以上でも差がないとする報告 23),35),3個までで100%悪性と診断でき4個以上陰性であれば100%良性であったとする報告 32)などみられる.
その他,検体採取率・感度・特異度を向上させる方法として,Farrellら 38)は胆管狭窄拡張後の擦過細胞診併用,Nodaら 39)はcell block法の有用性,Sakumaら 40)はscraping loopを有する擦過細胞診ブラシの有用性を報告している.
一方,ERCP下生検陰性胆管狭窄例に対するEUS-FNAの有用性も報告されている 8).De Mouraら 41)のmeta-analysisでは,EUS-FNAは感度75%・特異度100%であり,ERCP下生検・擦過細胞診の感度49%・特異度96%に比べ優れていることが報告されている.しかしどのような手法を用いても生検陰性例でも完全に悪性を否定できないことが課題とされており,Levyら 42)は分子生物学的手法(Fluorescence in site hybridization:FISH)の有用性,Cotéら 43)はERCP下生検・擦過細胞診,胆道鏡下生検,EUS-FNA,FISHを含めた胆管狭窄の診断アルゴリズムを提唱している.
良性胆管狭窄のうち,明らかな原因が同定できる術後胆管狭窄・外傷性胆管狭窄・Mirizzi症候群・胆嚢炎・肝嚢胞・peribiliary cyst・慢性膵炎・膵嚢胞性疾患などの診断 44)は比較的容易である.また好酸球性胆管炎 45),46)・虚血性胆管炎 47)・抗癌剤肝動注による胆管狭窄 48)などもあるが極めて稀な疾患である.本稿では日常臨床で頻度が高く,鑑別診断上重要と思われるPSC・IgG4-SC・外科手術例からみた良性胆管狭窄について述べる.
1)PSC,特に高齢発症・限局型・初期例・軽症例の診断若年者に発症するPSCは典型的な胆管造影所見,すなわち肝内外におよぶ多発性の狭窄・硬化像を呈し診断に苦慮することは少ない.PSCの基本的胆管像は,帯状狭窄,数珠状所見,剪定状所見,憩室様突出,毛羽立ち様所見である 49).PSCに対するMRCPの診断能は感度82%,特異度98%でERCPとほぼ同等であり 50),さらにPSCに対するERCP後胆管炎発生率は4%と他疾患に比べて高いことから 51),ESGEガイドライン 52)でもPSCの診断にはMRCPを第一選択に推奨している(Figure 6).またASGEガイドライン 53)でもPSCにおけるERCPの適応は,dominant strictureを有する症例,軽症例の診断,IgG4-SCとの鑑別と記載されている.日常臨床でPSCと胆管癌・IgG4-SCの鑑別が問題となる症例は,高齢発症・限局型・初期例・軽症例であり,本稿ではこれらの臨床的特徴と胆管造影所見を考察する.

PSCの胆管像.
a:MRCP像:肝門部胆管から肝内胆管に多発性の狭窄・硬化像を認め,PSCと診断可能である.
b:ERCP像:帯状狭窄,数珠状所見,剪定状所見,憩室様突出が明瞭である.
高齢発症のPSCはIgG4-SCや胆管癌との鑑別が問題となる.胆管癌との鑑別は胆管生検で可能であるが,IgG4-SCとの鑑別はしばしば困難である.血清IgG4値はPSC・IgG4-SCにおいて約10%の偽陽性・偽陰性があると報告されている 54),55).当科でも生前に硬化性胆管炎の原因が同定できず,死後肝生検で確定診断された高齢発症PSCの症例 56)を経験している(Figure 7).Hiranoら 57)は50歳以上のPSCの特徴として,血清IgE高値,血清IgM低値,炎症性腸疾患や胆道癌の合併が低いことを報告している.なお肝内胆管狭窄を有するIgG4-SCの診断には肝生検が有用とされている 58).
高齢発症のPSC症例(82歳・女性・閉塞性黄疸・IgG4 143mg/dl)(文献56より引用,一部改訂).
a:ERC像:下部胆管から肝門部胆管に多発性の狭窄・拡張を認める.
b:ERP像:AIP所見は認めない.
c:胆管生検(IgG4染色):悪性所見はみられず,IgG4陽性形質細胞浸潤は少数であった.
d:肝生検(Azan染色):門脈域は線維性に拡大し,胆管周囲の輪状線維化を認め,PSCと診断された.
限局型PSCの術前診断も困難である.大半は胆管癌と鑑別困難な胆管狭窄として外科手術を施行され,術後病理組織学的検索により診断されている 59),60).このような限局型PSCが通常のPSCと同様の範疇に含まれるのか,別個の原因による狭窄なのかは今後の解明が必要である.
さらに最近,無症状で軽度肝機能障害により発見される中年~高齢者の初期例あるいは軽症例と考えられるPSC症例に遭遇する機会が増えている.胆管造影では多発性狭小化・硬化像を呈し,IgG4-SCを疑う所見に乏しく,肝生検でPSCに矛盾しない所見と診断されることが特徴である(Figure 8).経過観察中も著明な増悪を呈することが少ない.これらの長期成績は明らかにされておらず,今後の検討が待たれる.

軽症・初期像と考えられるPSC症例(68歳・女性・無症状・軽度肝機能障害・IgG4 37mg/dl).
a:ERCP像:肝門部胆管に軽度の多発性壁不整像を認める.
b:肝生検(HE染色):門脈域に軽度のリンパ球浸潤・線維化を認める.
c:肝生検(Azan染色):門脈域の線維性拡大を認めPSCが疑われる.
IgG4-SCとPSCの胆管像の鑑別については,Nakazawaら 61)により詳細に報告されている.IgG4-SCの基本的胆管像は,比較的長い狭窄とその上流の単純拡張,下部胆管狭窄,肝門部狭窄である.またIgG4-SC診断ガイドライン 62)では,胆管像は4型に分類されている(Figure 9).その中でtype1~type3はAIPによる下部胆管狭窄を伴う症例,type4はAIPを伴わない純粋な肝門部胆管狭窄であり,臨床的に肝門部胆管癌と鑑別が問題となる(Figure 10).

IgG4関連硬化性胆管炎(IgG4-SC)の胆管像の分類.
a:Type1:下部胆管のみ狭窄を認め,膵癌・胆管癌・慢性膵炎と鑑別を要する.
b:Type2:下部胆管と肝内胆管狭窄を認め,PSCとの鑑別を要する.
c:Type3:下部胆管と肝門部胆管に狭窄を認め,胆管癌と鑑別を要する.
d:Type4:肝門部胆管のみ狭窄を認め,肝門部胆管癌・胆嚢癌との鑑別を要する.

肝門部胆管癌と鑑別を要するIgG4-SC type4症例(59歳・男性・黄疸・CA19-9 180U/ml・IgG4 150mg/dl:提供 信州大学村木崇先生).
a:MRCP像:肝門部胆管狭窄(Bismuth Ⅲa)を認め,胆管癌が疑われる.
b:ERCP像:肝門部胆管閉塞を認め,ERC像だけでは診断は困難である.
Oharaら 63)によれば,血清IgG4のカットオフ値をAIP同様135mg/dlに設定すると,IgG4-SCの診断感度・特異度とも良好であることが報告されている.また胆管癌との鑑別が問題となるIgG4-SC type3・type4においては,カットオフ値を182mg/dlにすると特異度に優れ,さらに207mg/dlにするとすべての胆管癌との鑑別が可能であったと報告している 63).
IgG4-SCとPSC・胆管癌のERCによる鑑別診断能に関しては,Kalaitzakisら 64)が米国・日本・英国の17名の医師によるERCP読影成績の報告をしている.IGG4-SCの特異度は88%と良好であったが,感度は45%と低く,他のmodalityを併用した診断が必要と結論されている.このようにAIPを合併している症例ではIgG4-SCの診断は容易であるが,AIP非合併例や血清IgG4非上昇例での鑑別診断は困難なことが予想される.
IgG4-SCと胆管癌の鑑別にはIDUS 65)や胆管生検 66)が有用である.癌細胞が証明されれば胆管癌の診断は可能であるが,胆管生検は微小検体が多く,IgG4免疫染色の有用性に関しては限定的である 66).さらに胆管癌周囲にはIgG4陽性形質細胞浸潤を認める症例があるため 67),両者の鑑別には十分注意しなければならない.胆管造影でIgG4-SCと胆管癌の鑑別が困難で,胆管生検でも癌が証明されなかった場合には,短期的なERCP・胆管生検の再検,IgG4関連全身病変のチェック,場合によりステロイドトライアルを行い,過大手術を避けることが必要である 68).
AIPではしばしば経過観察中にtype2・type3のIgG4-SCの併発がみられ 69),稀に肝・胆道系の炎症性偽腫瘍や胆道癌の発生がみられる 70).当院でもAIP・IgG4-SCの経過観察中に炎症性偽腫瘍と鑑別困難な肝内胆管癌の発生例 70)を経験している(Figure 11).IgG4-SC・炎症性偽腫瘍と胆管癌の確定診断は胆管生検にゆだねるしかないが,経過観察例では経時的な胆管像の変化を見逃さないようにすることも重要である.

AIPおよびIgG4-SCの経過観察中に発症した肝炎症性偽腫瘍と肝内胆管癌(文献70より引用,一部改訂).
a:造影CT(早期相):肝S4に造影効果の乏しい腫瘤を認める(矢印).
b:ERC像:膵内胆管狭小化と肝門部胆管閉塞を認める.
c:ERC像:ガイドワイヤを左肝管へ挿入し,深部胆管造影を試みると左肝管が描出された.
d:胆管生検(B4起始部):腺癌を認める.
e:胆管生検(肝門部胆管):細胞浸潤および線維性間質の中に増生する腺癌組織(矢印)を散在性に認めた.
f:胆管生検(肝門部胆管・IgG4染色):IgG4陽性形質細胞浸潤(30個/HPF)を認め,胆管狭窄の主体はIgG4-SCと考えられた.
最近,中沢ら 71)によりAIPを伴わないIgG4-SC type1の5症例が報告された.全例男性,血清IgG4 平均202mg/dl(3例は正常値),2例は胆管生検で腺癌疑い,3例で膵頭十二指腸切除術が施行されている.IgG4-SCに合併した胆管癌には,BilINや上皮内癌の報告があり,両者の関係について今後の検討が待たれる 72).
3)外科手術例からみた良性胆管狭窄外科手術が施行された肝門部胆管狭窄のうち,良性狭窄は3~17%と報告されている(Table 4) 73)~78).これら良性胆管狭窄のうち,硬化性胆管炎類似狭窄は24~59%あるが,最終的にIgG4-SCと診断された症例は5~25%と意外に少ない.それではIgG4-SC以外の胆管狭窄の原因は何であろうか.IgG4-SC以外の良性狭窄としては,肝内結石や胆管結石に伴う炎症性狭窄,follicular cholangitis,非特異的胆管炎などが報告されている.

外科手術された肝門部胆管狭窄の内訳.
肝内結石に伴う肝内胆管狭窄は外科領域ではよく知られているが,消化器内科領域で比較的よく遭遇するのは総胆管結石に伴う胆管狭窄である.高齢男性の下部胆管にみられることが多い(Figure 12).炎症に伴う再生異型上皮を伴うことがあり,生検・細胞診で偽陽性を呈し,外科手術が施行されることもある.画像的特徴は乏しいが,経時的変化で狭窄が改善傾向を示すことがあり,生検陰性例では本疾患も念頭に経過観察することが重要である.

総胆管結石に伴う炎症性胆管狭窄.
a:下部胆管~上部胆管に鋸歯状変化を認め,硬化性胆管炎との鑑別を要する.
b:下部胆管に限局性胆管狭窄を認め,胆管癌との鑑別を要する.
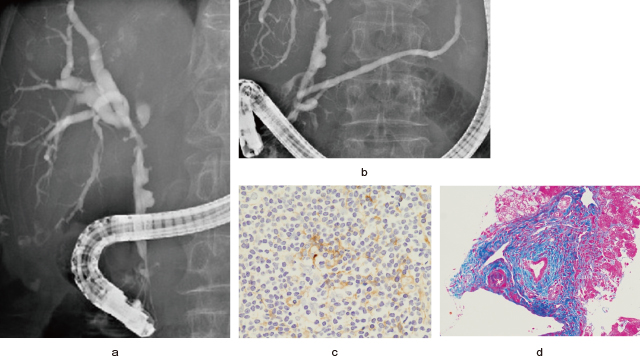
Follicular cholangitisはFujitaら 79),Zenら 80)により報告された疾患である.胆管狭窄は著明なリンパ濾胞増生を伴う線維性組織からなるが,IgG4陽性形質細胞浸潤はみられない.肝門部胆管に好発するとされているが 81),当科では総胆管結石EST後に発症した下部胆管狭窄例 82)を経験している(Figure 13).同様の症例は膵臓においてもみられ,follicular pancreatitisとして報告されている 83).病因,IgG4-SC・AIPとの関係など,今後の病態解明が待たれる.

総胆管結石EST後に発生したfollicular cholangitisと考えられる下部胆管狭窄症例(文献82より引用,一部改訂).
a:ERCP像:下部胆管に硬化性胆管炎類似の狭窄(矢印)を認める(矢頭は胆嚢管).
b:IDUS像:胆管壁は全周性に肥厚し,内部エコーは不均一で一部低エコー(矢印)を呈している(矢頭は胆嚢管).
c:切除標本病理学的所見(HE染色):胆管壁はリンパ濾胞増生を伴った厚い繊維性組織で肥厚していた.
d:切除標本病理学的所見(IgG4染色):IgG4陽性形質細胞浸潤は少数であった.
非特異的胆管炎 84)は病理組織学的に限局性の陳旧化した線維化を呈する原因不明の胆管狭窄である.若年者・高齢者・男女を問わず発生し,肝門部にも遠位胆管にも発生する.限局型PSCないし炎症性胆管狭窄として報告されている症例もあるが,PSC・IgG4-SC・炎症性胆管狭窄の陳旧化した病態なのか,それともこれらと異なる範疇に入る疾患なのかは明らかにされていない.
胆管狭窄の内視鏡的鑑別診断について,胆管癌・PSC・IgG4-SCの胆管造影所見,外科手術症例からみた良性胆管狭窄の実態,最近病態が解明されてきた胆管狭窄を中心に解説した.画像診断が進歩した今日でも良悪性の鑑別が困難で外科手術を要する症例が一定率存在すること,さらにIgG4-SCが解明された今日でも原因不明の良性胆管狭窄が存在することを強調しておきたい.
本論文内容に関連する著者の利益相反:なし