2018 Volume 60 Issue 9 Pages 1598-1610
2018 Volume 60 Issue 9 Pages 1598-1610
消化管の難治性出血,穿孔,瘻孔に対する救済治療は,既存の内視鏡機器及び技術では限界とされてきた.近年,その救済治療の役割を担う内視鏡用の全層縫合器,Over-The-Scope Clip(以下OTSC)システムが登場し,内視鏡治療の最後の砦となる革新的なデバイスとして注目される.
本機器は,簡便な機構で消化管壁に対する強固な縫合,かつ専用鉗子の補助による大きな創面や瘻孔の縫合閉鎖という従来機器にない特性をもつ.それゆえ,救済治療に傑出した臨床的効果をもたらしうる.2018年4月より,一定の施設基準を満たした条件下ではあるものの,内視鏡による穿孔・瘻孔閉鎖の手技点数が新規に追加された.その費用面でのハードルが下がり,活用しやすい環境も整ってきた.そこで本稿では,本機器の適応,特性が十分に理解された上で,実臨床で有意義に生かされるようその使用のコツを解説する.
消化管の難治性出血,穿孔,瘻孔,縫合不全は,内視鏡治療抵抗性の疾患群であり,主に外科手術の対象となってきた.近年,内視鏡治療と外科手術の隙間を埋めるような負担の少ない医療の開発が模索されてきた 1),2).そのひとつの成果として,ドイツのOvesco社から軟性内視鏡用全層縫合器,Over-The-Scope Clip(以下OTSC)システム(Ovesco Endoscopy GmbH, Tüebingen, Germany)が開発された 3).これまでの機器にないその特性は,簡便・迅速なシステムを有しかつ大きな創面や瘻孔も補助鉗子を用いることで強固な縫合閉鎖が可能な点である.それゆえ,救済治療のひとつとしてOTSCは際立った臨床的効果をもたらしうる.本邦では,2011年11月,その薬事認可以降,その有用性を示す報告が着実に増え,拡がりをみせているものの 4)~9),欧米に比し,十分とはいえない.その背景として,OTSC先端の尖った歯の形状による安全性への懸念や,高価とされる費用面での課題が挙げられてきた.その一方で,欧米中心にその有用性・安全性を示した十分なエビデンスが既に蓄積されており 10)~13),安全性への懸念は払拭されている.また,2018年4月より,一定の施設基準を満たした条件付きであるものの,内視鏡による穿孔や瘻孔閉鎖術の手技点数10,300点が新規に追加されたことで,コスト上の問題も緩和された.
そこで,本稿では,使用経験のあるuserの声も踏まえて,その手技上の細かなコツや注意点を,わかりやすく解説したい.
OTSCシステムとは,非静脈瘤性消化管出血,穿孔,瘻孔,内視鏡・外科的処置の合併症(縫合不全等)を有する対象疾患に対し,創傷面を閉鎖するための軟性内視鏡用・全層縫合器である.この開発・製造元は,ドイツのOvesco社であり,本邦ではセンチュリーメディカル社により市場販売されている.その特性は,従来の止血用クリップに比べ,強固で持続性のある組織把持力を有する点である.さらに,専用の把持鉗子(ツイングラスパー®)(Ovesco Endoscopy)使用により,比較的大きな欠損孔も縫合閉鎖が可能である 14).その縫合力は,外科用ステープラと同等とされる 15).強力な縫合力を有する一方で,クリップをリリース後の配置修正や,回収が難しい点でリカバリーショットが打てない機器である.それゆえ,使用前にデモ機器で扱いに慣れておくことや,配置後の内視鏡像を想定しておくことが求められる.
一式は,アプリケーターキャップとそれに装填されたクリップ,ハンドホイール,スレッドリトリーバーで構成される(Figure 1).機構は,ホイールを回すことでキャップに連結した糸が引っ張られ,対象病変にクリップが展開される簡便な仕組みである.内視鏡的静脈瘤結紮術(Endoscopic variceal ligation;EVL)用のOリング結紮を想起すると理解しやすい.クリップは消化管や血管拡張用ステントの素材で用いられるナイチノール製の形状記憶型であり,生体内での安全性は担保されている.その先端形状は,bear claw 16)とも言われ,4本歯が左右から噛みこむ機構により持続的な止血や穿孔閉鎖の効果を発揮する.また,クリップの歯間スペースにより血流が保たれるため,組織壊死が生じず,その創傷治癒に影響を与えない.病変の特徴に応じて,ツイングラスパー把持鉗子やアンカー®把持鉗子(Ovesco Endoscopy)が補助鉗子として用いられる.クリップのラインナップは,主に胃を適用とした長く大きい歯を有するgc type(gastrostomy closure clip),小腸や大腸など壁が薄い臓器を適用とした短く鋭い歯を有するt type(traumatic clip)と出血性病変を適用とした丸い歯を有するa type(atraumatic clip)の3種類である.本邦ではa typeを除く,gc及びt typeが入手可能であるため,a typeが適している出血性病変に対しては,gc及びt typeが代用される.gc typeは,10mmサイズのみで,t typeは,9,10,11mm径の病変径に合った選択が可能である.適合する内視鏡スコープは,3.2mm以上の鉗子チャンネル径を有する処置用スコープが推奨される.クリップのラインナップとその適合内視鏡径の一覧をTable 1に示す.

OTSC機器システムの構成備品.
一式は,ハンドホイール,クリップが装填されたアプリケーターキャップ,スレッドリトリーバーで構成される.

クリップのラインナップとその適合内視鏡径の一覧.
①初回導入前に,デモ機器でOTSCシステム及び補助鉗子の取り扱いに慣れておく.
②特殊な機器であるOTSC使用に関して,文書にて同意を得ておく.
③急変が予測される病態では,全身麻酔下に施行する.
④内視鏡治療に固執しすぎないように術者のみならず介助医の判断力も要求される.
⑤タイムリミットを設定し,時期を逸することなく速やかに外科手術へ移行できる体制を整備しておく.
①鉗子キャップを外して内視鏡鉗子口にハンドホイールを取り付ける.
②ストラップを用いて内視鏡とホイールを固定する.
③鉗子口にスレッドリトリーバーを挿入し,内視鏡先端から外に出す.
④そのリトリーバーでアプリケーターキャップに連結した糸の端を把持する.
⑤糸を把持したまま鉗子口からスレッドリトリーバーを抜き,鉗子口から出た糸をホイールのスリット部に引っ掛ける.
⑥ホイールを回し,たわんだ糸を巻きながらキャップを内視鏡先端に装着する.
⑦キャップの位置合わせ.
*キャップの先端突出長は,キャップのくびれの部分までの約6mmの深さでスコープ先端をはめ込む(Figure 2-1-g).糸がレンズと交差しないように糸の方向がチャンネルと最短距離になるよう,キャップ位置を調整する(Figure 2-2-a).上部用スコープの鉗子チャンネルは7時方向であるため,糸の出る位置を7時に合わせるとよい(Figure 2-2-b).また,内視鏡画面でキャップ内にみえるクリップのツメの向きを確認して,噛み込む縫合の向きを頭に入れておく(Figure 2-2-c).

セットアップの仕方.
2-1 取り付け.
a:ハンドホイールの取り付け.
b:ストラップでのホイール固定.
c:鉗子口にスレッドリトリーバーを挿入.
d:リトリーバーによる糸の端を把持.
e:糸をホイールのスリット部(赤矢印)にはめこむ.
f :ホイールを回し(青矢印),糸のたわみを取ってキャップを内視鏡先端に装着.
g:キャップ装着時:先端突出長は,キャップのくびれの部分まで約6mmの深さでスコープ先端をはめ込む.

セットアップの仕方.
2-2 位置合わせ.
a:キャップの位置合わせ:糸がカメラと交差すると内視鏡画面の邪魔になる.糸がレンズと交差しないように糸の方向を合わす.
b:内視鏡画面上の糸の位置合わせ:上部用スコープの鉗子チャンネルは7時方向であるため,糸の出る位置を7時に合わせるとよい.
c:内視鏡画面上のクリップのツメの位置合わせ:ツメの向きを確認して,噛み込む縫合の向き(黄矢印)を頭に入れておく.
d:ホイールを回して糸のたわみを再度,取っておく.
e:セットアップ完了.
⑧セットアップ完了.
*スコープ挿入直前にテンションをかけ過ぎないように注意しながら,内視鏡鉗子ルート内の糸のたわみを再度,取っておく(Figure 2-2-d).たわみがあると,ホイールを回しても最適な瞬間にクリップがリリースされないことがある.
対象病変をキャップ内に引き込んだ後,OTSCをリリースし全創面を縫合閉鎖する.
詳細手順を以下に示す.
①OTSC留置の位置決め:内視鏡を挿入し,対象部位にてクリップのツメの向きを意識して噛み合わす方向を決め,スコープの位置合わせをする.
②キャップ内へ引き込み:キャップ内に創面全体を被覆できるように吸引しながら引き込む.創面全体がキャップ内に吸引可能なら単純な吸引法,または,病変の特徴に応じて補助鉗子を使用する.
③ホイールに巻きつけた糸を釣り用リールのようにすばやくホイールを1回転以上回すと,糸の張力でクリップがリリースされ,手技が終了となる.
*ホイールをゆっくり回すと糸の張力が機能せず,クリップがリリースされないことがある.その場合,糸のたわみを確認後,再度トライする.
手技成功の鍵は,キャップ内に対象病変が十分に引き込めるかどうかである 17).EVLと同様と理解すればよい.キャップ内への引き込み法には,単純な吸引法,ツイングラスパー補助またはアンカー補助による3つの方法が存在する.概して,1cm以下の小さな創面には単純吸引,全創面の吸引不能な2cmを超える柔らかい組織の創面閉鎖にはツイングラスパー補助,硬化組織に対してはアンカー補助といった使い分けがされる(Figure 3).

対象病変のキャップ内引き込み方法(手技成功の鍵).
a:単純吸引法:単純にEVLのごとく病変をキャップ内に吸引する方法.
b:ツイングラスパー鉗子補助法:2cmを超える大きな創面を折りたたんでキャップ内に引き込む方法.
c:アンカー鉗子補助法:瘻孔のような硬化組織を把持しキャップ内に引き込む方法.
3つの引き込み方法につき典型例を提示しながら以下に解説する.
A)単純吸引による小さな創面縫縮EVLの要領で,単純に吸引をかけて対象をキャップ内に引き込んで創面縫縮を行う最も簡易な方法である(Figure 4).急性期の柔らかい組織をもつ小さな出血性病変や穿孔口が主な対象となるが,キャップ内に引き込める場合は,創面径に関係なく本法で十分である.

単純吸引法による手技シェーマ.
①スコープの位置合わせ.
②キャップ内に創面全体を被覆できるように吸引.
③OTSCによる創面の完全閉鎖.
本法が有用な典型例を提示する(Figure 5).

単純吸引法の典型例.
a:義歯抜去時の約10mmの中部食道右側壁の穿孔部(黄矢印).
b:通常止血用クリップによる完全縫縮後の早期離解.
c:OTSCシステムを用いたキャップ内への穿孔部の単純な吸引.
d:OTSCによる穿孔部の完全閉鎖.
義歯抜去時の約10mmの中部食道穿孔に対し通常止血用クリップで完全縫縮するも早期離解を生じ閉鎖目的に紹介となった.そこで,同部に隣接する大血管や縦隔内の主要臓器がみられないことを確認後,穿孔口の完全閉鎖目的に,発症7日目にOTSCを導入した.単純吸引法により創面は完全閉鎖され,術後1週間で退院可能となった.
また,ERCP時や大腸内視鏡挿入時等のスコープによる医原性穿孔は,約10mmのさほど大きくない穿孔径であるものの,腸管虚脱による視野確保が困難なことも多い.その折には,補助鉗子にこだわらず単純吸引で即座に閉鎖し,腹腔内への持続的なair leakを回避する 18).同時に,重度の気腹は,腹部コンパートメント症候群を引き起こす可能性があり,即座に気腹針で脱気を行う.
B)ツイングラスパー把持鉗子補助による大きな創面縫縮ツイングラスパー把持鉗子は,両側の羽が孤立して交互に開くことにより,病変両端の粘膜を把持し創面を短縮させる斬新なデバイスである(Figure 6).主に,柔らかい組織の大きな創面閉鎖の補助に用いられる.
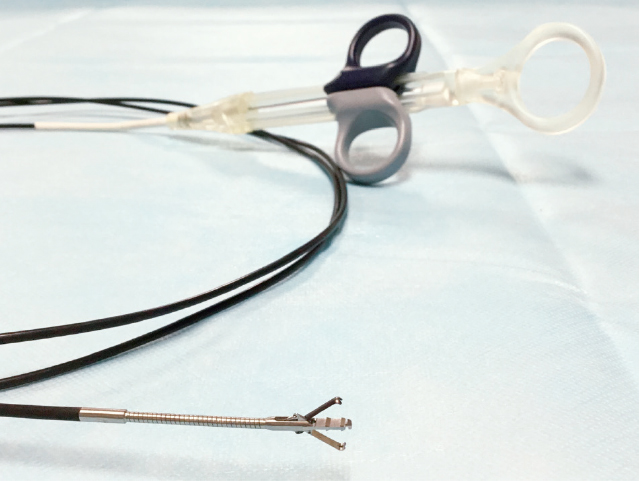
ツイングラスパー把持鉗子.
2つの左右ハンドルの開閉で両側の羽が独立して交互に開く.病変両端の粘膜を把持し大きな創面を短縮させるデバイス.
ツイングラスパー鉗子の使用手順を示す(Figure 7).

ツイングラスパー鉗子補助による手技シェーマ.
①片側の創面辺縁把持.
②対側の辺縁を把持し創面の短縮.
③吸引しながらゆっくり鉗子をキャップ内に引き込む.
④OTSCによる創面の完全閉鎖.
①創面辺縁の両端把持:一方の辺縁を把持した後で,軽く脱気しながらスコープを対側へゆっくり動かし,その対側辺縁を把持し,創面を短縮する.特に,接線方向の把持では,対側辺縁の把持が難しいことが多いため,脱気によりその辺縁を近接させて把持することがコツである.また,空気量が多いと,把持した辺縁が容易に外れることがある.
*把持鉗子を鉗子チャンネルへ挿入後,連結糸が緩んでいることがある(Figure 8-b).内視鏡画面でキャップ内にみえる糸の緩みがないか確認し,緩みを解除した上で把持鉗子を使用する.

ツイングラスパー鉗子補助法の典型例.
a:十二指腸下行脚腫瘍に対するEMRC施行時の大きな穿孔.
b:把持鉗子挿入時の糸の緩み:ホイールを巻いて緩みをとる.
c:ツイングラスパーによる両端把持後,クリップリリース.
d:小さな穿孔口の残存あり,単純吸引法で2個目のクリップリリース.
e:2個のOTSCによる完全閉鎖.
f:治療9カ月後,クリップは1個のみ残存し,粘膜は瘢痕治癒化.
②吸引とともに両端把持したツイングラスパーをキャップ内に引き込んで,ホイールを回しクリップリリース.
③単一のクリップで創面完全閉鎖が不十分な場合には,クリップの追加が可能である.1個目のクリップで残る欠損孔は,スリット状になるため,ツイングラスパーを使用せずとも,単純吸引で閉鎖可能である.キャップ内に引き込みさえできれば,2個目のクリップが1個目のクリップと緩衝することなく留置可能である.
*複数のクリップを使用する場合は,システム一式の新品使用が必要となる.OTSCリローダーという先端クリップのみの付け替えタイプは,現在販売されていない.
ツイングラスパー補助が有用な典型例を提示する(Figure 8).
十二指腸腫瘍に対するキャップEMR施行時,十二指腸穿孔の偶発症が発症した.
15mmの穿孔径を有する20mmの創面閉鎖目的にツイングラスパー補助下にOTSCをリリースし,創面がほぼ閉鎖された.クリップの間隙に小さな穿孔口の残存が確認されたため,単純吸引で2個目のOTSCをリリースし完全閉鎖した.外科手術への移行無くOTSCにより救済できた.OTSC留置9カ月後,クリップは1個のみ残存し,組織壊死,消化管狭窄等の関連偶発症は生じていない.【大きな創面閉鎖のコツ】大きな創面の閉鎖において,創面の最大径が腸管の長軸,短軸のいずれに長いかを見極めて縫縮の方向を決める.長軸に長いBoerhaave症候群の食道裂創や,胃体部などの広い管腔では,左右の両端をツイングラスパーで把持し,左右から噛み込む事で長軸方向に縫合される.同一円周上の左右の合わせ縫合であり,前後の動きがないため比較的操作しやすい.一方,短軸に長い,つまり輪状ひだに沿って長い創面は,留置後狭窄を考慮して短軸方向での縫合が望ましい.しかしながら,口側,肛門側の両端把持は,接線方向の前後の動きを要するため,前述の脱気がコツとなる.把持する順序は,口側の健常粘膜辺縁を把持した後で,軽く脱気しながらScopeをゆっくり動かし,その肛門側の辺縁を把持し,創面を短縮する順がよい.上手くいかない場合は,肛門側→口側の順に試してよい(Figure 9).

大きな創面閉鎖のコツ.
a:ツイングラスパー鉗子による口側の健常粘膜辺縁をまず把持.
b:軽く脱気しながらScopeを前方へ動かし,その肛門側の辺縁を把持し創面短縮.
対側辺縁の把持が難しい場合,脱気によりその辺縁を近接させて把持することがコツ.
c:吸引を加えながら,両端把持した鉗子をキャップ内にゆっくり引き込む.
d:1個目のクリップをリリース.
e:残る創面は,スリット状になるため,簡単な単純吸引で2個目のクリップ留置が可能.互いのクリップが緩衝することはない.穿孔部では,間隙が小さくなるように可能な限り,1個目のクリップに近接して配置するのがコツ.
アンカー把持鉗子は,先端に針をもつ伸縮自在の3本羽が同時に病変の粘膜を把持するデバイスである(Figure 10).これは,瘻孔のような硬化組織の把持に用いられる.

アンカー把持鉗子.
先端に針をもつ伸縮自在の3本羽が,硬化組織(瘻孔等)を把持するデバイス.
サイズ別に最大長径9mmと12mmの2種類あり.
ロック①を解除しハンドル②を前方向にスライドさせると3本羽が展開する.
アンカー鉗子の使用手順を示す.
①ロックを解除してハンドルを前方向にスライドさせることにより3本羽が,2種類の鉗子サイズ毎に最大長径9mmまたは12mmに展開する.7mm以下の欠損径は前者を,8-10mm以下は後者を使用するのがよい.ただし,10mmを超えると,3本羽が組織を把持できないことも多い.従って瘻孔に対する諸家の報告をみても10mm以下のサイズを絶対適応としたほうがよい.
②瘻孔内に把持鉗子を挿入し,3本羽を開いて組織を把持した後,キャップ内にゆっくり引き込む.
*アンカー鉗子を鉗子チャンネルへ挿入後,組織把持前に前述のツイングラスパー鉗子と同様に糸の緩みがないかを必ず確認する.
③3本羽がすべてフード内に引き込まれた状態を視認した上でホイールを巻き,クリップをリリースする.3本羽が弧状の形状のため,その先端がクリップに噛み込まれ,外れないという機器トラブルが起こりうる.
アンカー補助が有用な典型例を提示する(Figure 11).胃瘻皮膚周囲炎のため胃瘻閉鎖目的に紹介された.体下部前壁に約5mmの胃瘻孔を認める.組織は硬化しており,単純吸引ではキャップ内に引き込めない.アンカー補助下にキャップ内への引き込みが成功し,OTSCによる完全閉鎖が得られた.OTSC留置2年後,クリップは外れることなく,瘻孔の再燃やその関連偶発症は生じていない.

アンカー鉗子補助法の典型例.
a:体下部前壁の約5mmPEG後胃瘻孔.
b:アンカー鉗子を瘻孔内で展開し,3本羽で組織把持後,キャップ内にゆっくり引き込む.
c:クリップリリースによる完全瘻孔閉鎖.
d:治療2年後,クリップは残存し,完全閉鎖持続.
以上,病変の特徴に応じた引き込み方法の使い分けとコツを紹介した.
とはいえ,手技成功には,術野の広さ,スコープの追従性など様々な因子が関与することも多い.従って,各補助鉗子の使用が逆に手技を難しくしてしまう場合や,その使用にて成功しない場合は,異なる引き込み法を試してみる柔軟さが求められる.
①装着時にキャップ先端にOTSCの歯が突出していないことを必ず確認する.
②生理的狭小部における通過には,慎重な操作を要する.予め,留置したガイドワイヤーをロープウエイ式に挿入する方法は,安全な一手法である 8),19).
③キャップ内に対象が引き込めない状況下での安易なクリップリリースをしない.
④ホイールを回してもリリースされない場合,鉗子チャンネル内または,キャップ内での糸のたわみが原因であることが多い.リリースされるまでホイールを巻き続ける.この手順でリリースされない場合は,スコープを抜いて,キャップに装填されているクリップと糸にトラブルがないか確認する.キャップのスコープ装着時のはめ込み過ぎが原因で,発射されないことがある.
⑤補助鉗子がキャップ内に十分に引き込めていない場合,クリップが鉗子を噛み込み外れないことがある.特に,前述のアンカー鉗子使用時は,要注意である.
⑥感染を伴った瘻孔は,別のドレナージルートの確保なしに閉鎖してはいけない.膿瘍腔内の感染が沈静化した状況下では,OTSCによる閉鎖腔化は問題ない.
⑦対象病変に隣接する管腔外の主要臓器および大血管をCT等で事前に解剖把握をしておく必要がある.隣接臓器をクリップで噛み込む可能性はゼロではない.例えば,膵臓に裏打ちされた十二指腸乳頭近傍部や,大動脈が背後に存在する食道第二生理的狭窄部では,その使用を控えたい.
⑧MRIは,静磁場強度3テスラ以下で実施した試験でのみ安全性が確認されている.これに該当しないMRI検査は,薬事上,絶対禁忌でないため,検査リスクと受けない場合のリスクを十分に患者側と相談した上で,検査を行う.担当医による放射線科への情報提供は,安全管理上も欠かせない.いずれにしても,ナイチノール製の同様の医療機器は,血管,消化管,胆道ステントと多々あり,同じ扱いとなろう.CT検査におけるクリップへの影響は,止血用クリップと同様に問題ない.
OTSC関連偶発症に関して,主な原著論文の集計では,全偶発症は約2%(11/566例),重篤な偶発症は0.53%(3/566例)とされる 20).それゆえ,前述の注意点を心得れば,安全性の高いデバイスといえる.
以下に症例報告を含む重篤な偶発症を多い順に挙げ,その対策を述べる.
①小腸での複数クリップ留置による管腔狭窄.
対策:半周までの縫縮にとどめクリップ個数は2個までの使用が望ましい.狭窄の懸念がある場合には,止血用通常クリップで補うことも考慮する.
②リリースしたOTSCのツメ部による筋層裂創や穿孔口のさらなる離解.
対策:露出した筋層部を噛み込まないように創面が被覆された状態でのリリースを心がける.
③大腸EMR穿孔部の閉鎖時に迷入した小腸を誤って吸引縫縮 21).
対策:大きな穿孔部の閉鎖において,隣接臓器の誤吸引を避けるためツイングラスパー鉗子で両端把持し創面を折りたたんでキャップ内に引き込むのが望ましい.
また,長期的な安全性に関して,報告を見る限り,OTSC関連偶発症は見当たらない.自然脱落例も存在するが,4本歯が収納された形状記憶の原型のまま自然排出されるため,狭窄が存在しない限り消化管粘膜障害や滞留は生じない.クリップ除去回収法については,未だ簡便かつ効果的な方法がないものの,近年,クリップのツメの接合部を電気切開する新たな鉗子の開発が進んでいる 22).
OTSCシステムの価格設定は,1クリップ含む1セット;¥79,800,各補助鉗子はツイングラスパー;¥92,000,アンカー;¥79,800である.各々の使用で別途加算され,その価格面において安価とはいえない.償還機材でないことから本機器に関わる費用をどう扱うかが課題のひとつであった.そんな中,2018年4月より,内視鏡による食道縫合術(穿孔,損傷),胃・十二指腸の穿孔瘻孔閉鎖術および腸瘻閉鎖術の手技点数10,300点が新たに追加された.詳細は保険収載表を参照されたい.ただし,消化器外科医の常駐かつJGES指導施設及び外科学会の外科専門医制度修練施設であるという施設基準をクリアし認可を得た施設のみが手技点の申請ができる.この点は,あくまでバックアップ体制が整った条件下でのその適用を意味しており,安易に乱用することは避けられたい.しかしながら,この大きな転機は,現代医療のニーズを反映したものであり,OTSCのようなレスキュー機器の活用において追い風となろう.
消化管の難治性出血,穿孔,瘻孔,縫合不全は,耐術能が低下した高リスク状態であることが多く,緊急手術における救命率は十分とはいえない.それゆえ,高齢化社会を迎えた本邦の現況を勘案しても,より低侵襲な治療法での救命が望まれる.近年では,抗血栓薬服用者の増加に伴う難治性出血やESD,Interventional EUS等の高度内視鏡手技に伴う偶発症に対するマネージメントが,より注視される時代となった 23).時代の潮流に合ったこのOTSCシステムは,欧米を中心に臨床成績が順次報告されている.諸家報告の集計では,OTSCの臨床的改善率(OTSC手技成功後,1カ月以上原疾患の再燃を認めない完治率)は,出血,穿孔,瘻孔,縫合不全の順に各々,平均91%(57~100%),87%(64~100%),50%(37~100%),77%(33~100%)とされる 20).瘻孔の成績がやや劣るものの,有効な手段がない現状下では,十分満足しうる画期的な機器といえる.但し,消化管出血におけるOTSC適用は,高い内視鏡的止血率を誇る本邦において,出血性ショックを伴う再出血例や重篤な基礎疾患を有し,再出血が許されない症例などの限定的な使用となろう.
この手技の成功は,対象組織がキャップ内に引き込めるかどうかに左右される.発症から内視鏡治療までの時間経過の長い大きな潰瘍や瘻孔のような硬い組織に対する奏功率は60%未満とされる.手技的成功にも関わらず,delayed leakageの主な要因は,強い線維化による不十分な組織の把持,つまりは全層自体を把持・縫合できていない可能性が憶測され,機構上の限界点がみえる.
OTSCにて閉鎖可能な急性期の粘膜欠損部の大きさについては,上限の欠損径は30mmまでとされ,15mmまでの穿孔径は単一のOTSCクリップで完全閉鎖可能とされる 24).われわれの経験では,胃を除く管腔の狭い臓器において2個までの使用にとどめ,周在性が半周以内であれば欠損径を問わず使用できると考えている.一方,瘻孔閉鎖の大きさについては,10mm径以下が対象とされた成功例の報告がほとんどであり,10mmをカットオフ値と設定するのが望ましい.今後,OTSCの限界点とされる比較的大きな瘻孔部の閉鎖においては,外科糸で縫合する新規全層縫合器 25),26)の臨床導入が期待される.
OTSCシステムは,難治性消化管疾患に対し,その限界病変が存在するものの,有用かつ安全なデバイスである.シンプルな本機構が,大きな創面や瘻孔の閉鎖において最大限の効果を生み出すためにも手技上のコツや注意点を十分理解しておくことが必要である.次世代治療のパイオニア的なOTSC機器が,明日の救済医療に有効活用されるべく,本稿が一助になればと切に願う.
本論文内容に関連する著者の利益相反:なし