要旨
症例は42歳男性.2016年に心窩部痛にて近医受診し,EGDを施行され,胃前庭部・十二指腸球部に多発潰瘍性病変を指摘され紹介となった.当院初回のEGDでは,食道には異常を認めず,胃・十二指腸病変部の生検にて100/HPF以上の好酸球浸潤を認め,好酸球性胃腸炎と診断した.ステロイド内服で治療を開始し,改善が見られた後にボノプラザン内服を継続していたが,2021年のEGDで,下部食道に輪状溝・縦走溝を伴う血管透見の消失した粗造な粘膜領域を認めた.同部位の生検でも著明な好酸球浸潤を認め,好酸球性胃腸炎の食道病変と診断した.好酸球性胃腸炎は全消化管に起こり得るが,異時性に食道病変が顕在化した報告は稀であり報告する.
Abstract
In 2016, a 42-year-old man presented to a primary care doctor with epigastric pain that did not improve with proton pump inhibitors. An EGD revealed active ulcers in the antrum of the stomach and duodenal bulb. Despite taking vonoprazan at 20 mg/day, the ulcerative lesions did not improve, and the patient was referred to our department. The initial EGD at our hospital showed no abnormalities in the esophagus but partially scarred multiple ulcers in the antrum and ulcer beds. Biopsy results from a gastric ulcer revealed eosinophil infiltration of ≥100/HPF. Based on these findings, we diagnosed the patient with eosinophilic gastroenteritis and started him on oral steroids. His symptoms improved, and he was subsequently given vonoprazan. His symptoms were stable with vonoprazan at 10 mg/day. However, the improvement of ulcerative lesions in the antrum was poor, and he was started on oral prednisolone (20 mg). One month after oral administration of prednisolone, EGD confirmed a healing tendency of gastric ulcer lesions, and the prednisolone was discontinued. After that, maintenance therapy with vonoprazan at 10 mg/day was continued, and the patientʼs symptoms and endoscopic findings did not show any significant change. However, in 2021, EGD surveillance revealed a coarse mucosal area with a loss of vascular permeability in the lower esophagus, accompanied by circular and longitudinal furrows and white plaque. Biopsy results from the esophageal lesion revealed marked eosinophilic infiltration, and we diagnosed an esophageal lesion of eosinophilic gastroenteritis. Although eosinophilic gastroenteritis can occur throughout the gastrointestinal tract, the asynchronous onset of esophageal lesions is rare in Japan. We report a case of eosinophilic gastritis developing an asynchronous esophageal lesion during surveillance.
Ⅰ 緒 言
好酸球性胃腸炎は食道から大腸まであらゆる部位に好酸球の異常な浸潤が生じることによってさまざまな病像を呈する炎症性疾患であるが
1),胃十二指腸および大腸病変に食道病変が合併することは稀で,かつ本症例のように異時性に食道病変が出現した報告はなく,ここに報告する.
Ⅱ 症 例
42歳男性.
主訴:心窩部痛.
併存症:特記事項なし.
内服薬:ボノプラザン20mg/日.
アレルギー歴:なし.
嗜好歴:喫煙歴7本/日×22年,飲酒歴 機会飲酒.
現病歴:2006年頃より心窩部痛を自覚していた.2016年1月頃より症状が増悪したため近医受診,上部消化管内視鏡(EGD)で食道に異常を認めないが胃・十二指腸に潰瘍性病変を認めた.ラベプラゾール10mgおよびボノプラザン20mgを内服するも症状改善せず,同年7月当院へ紹介受診となった.
既往歴:2006年胃潰瘍指摘あり,Helicobacter pylori(H. pylori)除菌歴なし.
現症:身長 162cm,体重 54.5kg,意識清明,眼瞼結膜 蒼白なし,腹部 平坦・軟,心窩部に圧痛あり,反跳痛なし.
臨床検査成績(Table 1):白血球高値,好酸球分画9.1%と上昇を認めた.
腹部造影CT像:胃角部から前庭部の胃壁肥厚と粘膜面のわずかな造影効果を認めたが,腹水は認めなかった.また,小腸・大腸には壁肥厚など異常所見は認められなかった.
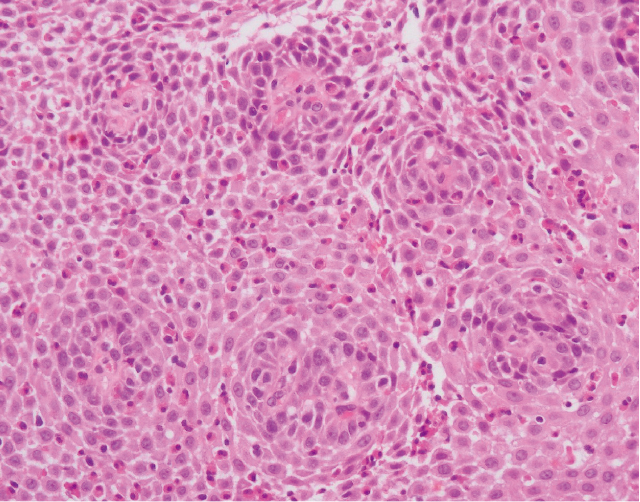
来院後経過:当院初回のEGD(Figure 1)では,背景胃粘膜に萎縮は認めず,前庭部多発潰瘍病変は一部潰瘍底が残存するも上皮化が進んでいた.十二指腸球部の潰瘍も概ね瘢痕化しておりその周囲粘膜や下行脚には発赤・浮腫状変化もなく,瘢痕に伴う球部の変形と内腔狭小化を認めるのみであった.前庭部病変より生検を施行したところ胃粘膜に100/HPF以上の好酸球浸潤(Figure 2)を認め,好酸球性胃腸炎と診断した.このときにも食道粘膜の異常は認められなかったため生検は行わなかった.また,大腸内視鏡検査・小腸カプセル内視鏡検査はCT像で異常を認めていなかったため施行しなかった.2019年3月よりプレドニゾロン20mg/日の内服加療を開始した.加療後自覚症状は改善し,1カ月後のEGDでは胃潰瘍性病変の治癒傾向が確認できたため,1週間毎5mgずつプレドニゾロンを漸減し,35日間でプレドニゾロンを中止した.直後のEGDの胃病変部からの生検で好酸球浸潤は11/HPFまで改善していた.その後維持療法としてボノプラザン10mg/日内服を継続,1年毎のEGDによる定期的サーベイランスを行っていたが,潰瘍性病変の著明な悪化を認めず,食道にも異常は確認できなかった.しかし,自覚症状の悪化は認めないものの2021年のEGDでは活動性の胃病変を認めており(Figure 3-a),その他に胸部下部食道に輪状溝,縦走溝,白色滲出物を伴う血管透見の消失した3cm程度の粗造な粘膜領域を認めた(Figure 3-b).同部のNarrow band imaging(NBI)観察では境界不明瞭なベージュ色の領域として認識できたが,NBI拡大観察では腫瘍性病変を示唆する所見は認めなかった(Figure 4).同食道粘膜部の生検では胃の病変部と同様に,191/HPFと著明な好酸球浸潤を認め(Figure 5),好酸球性胃腸炎の食道病変と診断した.症状については増悪することなく経過しているため維持療法継続の上,経過観察中である.
Ⅲ 考 察
好酸球性消化管疾患は,食道から大腸まであらゆる消化管に好酸球が浸潤することにより発生する
1).症状は,病変が局在する部位や,消化管壁のどの層への好酸球の浸潤が著明かによっても異なり,腹痛や下痢といったさまざまな臨床症状を呈するが,無症状の場合もある.その病態については不明な点が多く,またその長期の臨床経過についても十分に解明されていない.
本邦のアレルギー疾患有病率は年々増加傾向であり,2011年厚生科学審議会疾病対策部会リウマチ・アレルギー対策委員会の報告によると,全人口の約2分の1が何らかのアレルギー疾患に罹患していると報告されており
2),好酸球性消化管疾患もその表現型の1つである.好酸球性消化管疾患患者は,アレルギー疾患有病率が高く,于らによれば31.2%に合併していると報告
3)されている.画像検査では,病変臓器の好酸球浸潤の局在や程度でさまざまな形態をとり,本症例のように難治性潰瘍を呈する例や
4),巨大腫瘤を形成する例
5),腹膜炎をきたす例
6)など報告も多彩である.その診断は,厚生労働省好酸球性消化管疾患研究班による“乳児・成人好酸球性消化管診療ガイドライン”に従い,必須項目の①症状,②消化管粘膜内への好酸球主体の炎症細胞浸潤(20/HPF以上,ただし好酸球性食道炎では15/HPF以上),③腹水中の多数の好酸球の存在のうち,①と②または①と③のどちらかを満たしていることで確定診断となる.そこに補助項目として末梢血中の好酸球増多,グルココルチコイドが有効,など5項目が定められている
7).本症例も①かつ②を満たしており,かつ末梢血中に好酸球増多,CTおよび内視鏡所見の補助項目を満たしていることから好酸球性胃腸炎と確定診断した.プロトンポンプ阻害薬(Proton pump inhibitor:PPI)で治療効果の乏しい病変であったためステロイド導入を開始し,症状の改善と粘膜内好酸球浸潤数の低下を確認できたことも好酸球性胃腸炎に矛盾しない経過である.
好酸球性食道炎の発症機序にはアレルゲンの関与や,遺伝的要因・環境要因に加え,胃酸の関与の重要性も指摘されている.好酸球性食道炎の診断には生検による好酸球浸潤に加えて内視鏡所見が有用であり,縦走溝・白色滲出物・輪状溝などの特徴的な所見が認められ,客観的評価基準として提唱されている
8).本症例はサーベイランス4年目に,食道下部に限局する典型的な縦走溝・輪状収縮輪および白斑の出現を認め,生検にて好酸球性胃腸炎の食道病変と診断した.好酸球性胃腸炎は好酸球性食道炎と異なり,食道から大腸まであらゆる部位に病変が出現する疾患である.この食道病変は,好酸球性胃腸炎の確定診断時に内視鏡画像上食道粘膜に異常を認めなかったことから生検は行っていなかった.そのため,潜在的な病変がどの時期から存在していたかが重要な点であるが,本症例は,好酸球性食道炎を疑う自覚症状はなく,定期のサーベイランス内視鏡検査にて発見されたため,厳密な発生時期の同定は困難であった.しかし,好酸球性消化管疾患は,発生の原因として,遺伝的素因と環境的素因の影響も受けていると考えられており
9),全消化管に病変が出現する可能性があることを認識しておく必要がある.本症例のように異時性に出現することもあり,内視鏡所見で異常が認められない場合も,正常粘膜からの生検で病変範囲を評価しておく必要があると考えられた.今回の症例に関しては,以前には認めていなかった食道病変をサーベイランス4年目の通常内視鏡観察にて初めて認めたことから,内視鏡所見から異時性病変と診断した.食道病変が異時性に出現する機序としては,胃・十二指腸病変の病勢が落ち着いていたためステロイドを中止し一定期間が経過したことで,徐々に病勢が悪化してきていた可能性に加え,胃・十二指腸病変の活動期にはボノプラザン20mgを内服していたが,症状寛解後は10mgへ減量していたために,胃酸分泌量増加による食道への刺激が病変出現の一因となった可能性が考えられる.
好酸球性胃腸炎に食道病変を合併した報告では,上記の好酸球性食道炎の典型的食道粘膜所見を呈するものもあれば
10),非典型的な浮腫状変化を認めるのみで,生検での好酸球浸潤基準で食道病変と診断した報告もあり
11),12)さまざまである.本症例では切歯33cmからSCJ直上までの9時方向にNBI観察で限局した境界不明瞭なベージュ色の領域が出現しており,その領域に一致して縦走溝・輪状溝が確認され,典型的な好酸球性食道炎の内視鏡所見を呈していた.NBI拡大像では悪性所見を示唆する乳頭内血管(Intra-epithelial papillary capillary loop:IPCL)の変化に乏しく,好酸球性食道炎に矛盾しない所見であった.今回の症例は食道病変の出現が見られた際も症状の増悪が認めなかったため追加治療は行っていない.漫然とした全身性ステロイド長期投与は副作用出現も懸念されるため,症状増悪時に抗アレルギー薬やステロイド治療など好酸球性消化管疾患として治療強化を行うことが適切と考える.
好酸球性胃腸炎はPesek RDらの報告
13)によれば,好酸球性胃腸炎のうち41%が複数の消化管に病変を認め,好酸球性胃腸炎症例の13%に食道病変を認めたと報告している.医学中央雑誌で「好酸球性胃腸炎」「食道」または「異時性」で,およびPubMedで「eosinophilic gastroenteritis」「esophagus」または「esophageal lesion」または「metachronous」で検索し,症例の詳細が確認できる好酸球性胃腸炎に食道病変が併存した報告は自験例を含め12例のみであった(Table 2)
10)~12),14)~21).これまでの報告例は好酸球性胃腸炎と診断した時点で,すでに食道病変が認められていた症例であり,本症例は上記で説明したとおり厳密な異時性病変とは言い難いものの,稀な経過をたどった症例と考える.
Ⅳ 結 語
異時性に食道病変が出現した好酸球性胃腸炎の1例を経験した.好酸球性胃腸炎は全消化管に病変が合併しうるが,食道病変の合併は比較的稀であり,かつ本症例のように異時性に食道病変が顕在化した報告はなく,ここに報告する.
文 献
- 1. Ishihara S, Kinoshita Y, Schoepfer A et al. Eosinophilic Esophagitis, Eosinophilic Gastroenteritis, and Eosinophilic Colitis:Common Mechanisms and Differences between East and West. Inflamm Intest Dis 2016; 1:63-9.
- 2. 厚生科学審議会疾病対策部会リウマチ・アレルギー対策委員会.“リウマチ・アレルギー対策委員会報告書”,厚生労働省:平成23年8月31日. https://www.mhlw.go.jp/stf/shingi/2r9852000001nes4.html(閲覧日:2022年3月16日).
- 3. 于 志峰, 柴田 亮介, 西田 悠ほか.成人好酸球性胃腸炎93例の臨床特性と治療法に関する後方視的検討.日本消化器病学会雑誌 2018;115:797-803.
- 4. 石井 学, 垂水 研一, 鎌田 智有ほか.難治性多発潰瘍を呈した好酸球性胃炎の1例.胃と腸 2013;48:1321-8.
- 5. 齋藤 修治, 深野 雅彦, 秋山 浩利ほか.巨大な腫瘤を形成した好酸球性胃炎の1例.日本臨床外科学会雑誌 1998;59:2568-72.
- 6. 松本 剛昌, 村嶋 信尚, 藤原 拓造ほか.腹膜炎として緊急手術をした好酸球性胃腸炎の1症例.日本消化器外科学会雑誌 1997;30:1995-9.
- 7. 木下 芳一, 石原 俊二, 天野 祐二ほか.好酸球性胃腸炎の診断と治療.Gastroenterol Endosc 2012;54:1797-805.
- 8. Hirano I, Moy N, Heckman MG et al. Endoscopic assessment of the oesophageal features of eosinophilic oesophagitis:validation of a novel classification and grading system. Gut 2013; 62:489-95.
- 9. Allen-Brady K, Colletier K, Woller S et al. Eosinophilic Gastritis and Enteritis Are Increased in Families With Eosinophilic Esophagitis. Am J Gastroenterol 2023; 118:263-8. doi:10.14309/ajg. 0000000000002021.
- 10. 紅林 泰, 丸山 保彦, 志村 輝幸ほか.好酸球性胃腸炎に食道病変を合併した1例.日本消化器病学会雑誌 2012;109:1745-51.
- 11. 平島 詳典, 喜多嶋 和晃, 杉 さおりほか.食道つかえ感にて発症し,食道から小腸に広範な病変を認めた好酸球性胃腸炎の1例.日本消化器病学会雑誌 2007;104:660-5.
- 12. 加納 由貴, 藤本 直己, 伊藤 孝助ほか.食道・胃・大腸に併発した好酸球性胃腸炎の1例.多根医誌 2019;8:25-30.
- 13. Pesek RD, Reed CC, Muir AB et al. Increasing Rates of Diagnosis, Substantial Co-occurrence, and Variable Treatment Patterns of Eosinophilic Gastritis, Gastroneteritis and Colitis Based on 10 Year Data Across a Multi-Center Consortium. Am J Gastroenterol 2019; 114:984-94.
- 14. 國吉 徹, 片山 裕視, 小野 祐子ほか.再燃を繰り返した好酸球性胃腸炎の1例:Progress of Digestive Endoscopy 2015;86:136-7.
- 15. 飯野 眞由, 桃谷 孝之, 佐々木 暢彦ほか.食道アカラシアを呈した好酸球性胃腸炎の女児例.日本小児栄養消化器病学会雑誌 2001;15:31-6.
- 16. 宮田 亮, 鳥丸 博光, 島岡 俊治ほか.食道下端に輪状の褪色域を認めた好酸球性胃腸炎の1例.日本消化器病学会雑誌 2011;108:2010-5.
- 17. 増永 哲平, 辻 国広, 川崎 梓ほか.十二指腸潰瘍が診断の契機になった好酸球性胃腸炎の1例.石川県立中央病院雑誌 2016;38:15-20.
- 18. Yamazaki K, Sakashita T, Iwata H et al. A case of a teenage boy with eosinophilic gastroenteritis with esophageal involvement developing a hemorrhagic duodenal ulcer. Clin J Gastroenterol 2015; 8:179-85.
- 19. 中澤 綾子, 桑井 寿雄, 木村 治紀ほか.好酸球性胃腸炎の1例.広島医学 2012;65:27-30.
- 20. 岩上 栄, 林外 史英, 菊池 誠ほか.Predominant subserosal disease typeの好酸球性胃腸炎を合併した骨盤腔aggressive angiomyxomaの1例.日本臨床外科学会雑誌 2000;61:2200-5.
- 21. 長 晴彦, 高橋 大介, 塩澤 学ほか.腹部CT所見が有用であった好酸球性胃腸炎の1例.横浜医学 1998;49:467-71.