2015 Volume 32 Issue 4 Pages 290-294
2015 Volume 32 Issue 4 Pages 290-294
症例は64歳の男性。2011年春より腹痛,食欲不振,体重減少を認めていた。2012年2月にアルコール性慢性膵炎急性増悪および十二指腸潰瘍と診断された。また血液検査でCa 12.2mg/dl,iPTH 396pg/dlと異常高値を指摘され原発性副甲状腺機能亢進症と診断された。身体所見では右前頸部の鎖骨背面に硬い腫瘤の一部を触知した。頸部超音波およびMRIでも同部位に一致して24mmの一部境界不明瞭な不整形腫瘤を認めた。99mTc-MIBIシンチグラフィでも甲状腺右葉下極尾側に早期像・後期像ともに異常集積を認めた。以上より臨床的に副甲状腺癌を疑い甲状腺右葉および右下副甲状腺腫瘍切除+胸腺舌部を含めた気管周囲リンパ節郭清術(Ⅱ,右Ⅲ,Ⅳ番)を施行した。術後の病理組織診断では副甲状腺異型腺腫と診断された。副甲状腺癌と副甲状腺異型腺腫を術前に診断することは困難とされ,本症例でも診断および治療法の決定に難渋した。稀な副甲状腺異型腺腫の診断と治療について文献的考察を含めて報告する。
本邦における原発性副甲状腺機能亢進症(PHPT)の病因の組織分類は腺腫80~90%,過形成5~15%,癌3~5%と報告されているが,術前検査でこれらの組織型を判断することは困難であることが多い。また副甲状腺癌には低異型度の腫瘍も多く,病理組織学的にも良性腫瘍との鑑別が困難な場合がある[1]。今回われわれは慢性膵炎急性増悪および十二指腸潰瘍を契機に発見されたPHPTにおいて,その組織診断が癌か腺腫かの鑑別に苦慮した副甲状腺異型腺腫の一例を経験したので報告する。
患 者:64歳 男性。
主 訴:なし(採血結果の異常により紹介)。
既往歴:15年前;十二指腸潰瘍。
家族歴:父;脳梗塞,母;喉頭癌。
嗜好・生活歴:アルコール;ビール500~1,000ml/日×45年間,喫煙;20本/日×45年。
現病歴:2011年春より腹痛,食欲不振,体重減少を主訴に近医を受診した。上部消化管内視鏡検査にて異常所見を認めず,原因不明のまま経過観察されていた。約1年経過しても症状が軽快しなかったため,2012年2月に当院内科を紹介受診となった。精査目的の腹部造影CT検査にて約3cmの膵頭部囊胞性腫瘤を指摘された。血液検査でアミラーゼ,リパーゼ,エラスターゼ1の上昇も認め,アルコール性慢性膵炎の急性増悪と診断された。また上部消化管内視鏡検査では十二指腸球部にA2 stageの潰瘍性病変を認め,十二指腸潰瘍も合併していた。血液検査で高カルシウム血症・低リン血症および副甲状腺ホルモン(iPTH)異常高値を指摘されPHPTと診断された。治療は内科にて膵炎および十二指腸潰瘍の治療を先行させ,これらが軽快後に当科にてPHPTの手術を行う方針とした。しかし絶食補液管理のもとプロトンポンプ阻害薬(PPI)(オメプラゾール)および抗生剤(メロペネム)を投与するも軽快せず,これらの治療と並行して高カルシウム血症のコントロールが必要と判断された。PHPTの治療を同時に行う方針となり当科を受診となった。
身体所見:右前頸部,鎖骨背面に約2cm大の辺縁不整・境界不明瞭・可動性不良で硬い腫瘤の一部を触知した。
血液検査所見(表1):アミラーゼ180IU/l,リパーゼ652U/l,エラスターゼ777ng/dlと膵酵素の上昇を認めた。またCa 12.2mg/dl,P 2.2mg/dl,ALP 560IU/lであった。内分泌学的検査ではiPTH 396pg/dl,whole PTH 182pg/dlといずれも高値であった。

血液検査所見
頸部超音波(図1a):甲状腺右葉下極背側から上縦隔にかけて24×16×16mm大の一部境界不明瞭な不整形腫瘤を認めた。エラストグラフィで比較的の硬度の高い腫瘤であり,カラードップラー検査では内部に豊富な血流が描出された。

a:頸部超音波
甲状腺右葉下極背側から上縦隔にかけて24×16×16mm大の血流豊富で一部境界不明瞭な不整形腫瘤を認める。
b:頸部造影MRI
気管の右側,甲状腺右葉下極の尾側に24mm大の低信号の腫瘤影あり。気管は腫瘤により圧排されている。
c :99mTc-MIBIシンチグラフィ
甲状腺右葉下極の尾側に早期像・後期像ともにMIBIの異常集積を認める。
頸部造影MRI検査(T1強調画像):気管の右側,甲状腺右葉下極の尾側に24mm大の低信号の腫瘤影を認める。気管軟骨は保たれているものの,腫瘤による圧排所見を認めた(図1b)。
99mTc-MIBIシンチグラフィ:甲状腺右葉下極の尾側に早期像・後期像ともに異常集積を認めた(図1c)。
臨床経過:術前画像診断から右下副甲状腺腫瘍によるPHPTと診断した。臨床所見および画像所見より副甲状腺癌の診断のもと,2012年5月に手術を施行した。
術中所見:手術は甲状腺右葉および右下副甲状腺腫瘍切除+胸腺舌部を含めた気管周囲リンパ節郭清術(Ⅱ,右Ⅲ,Ⅳ番)を施行した。
腫瘍は甲状腺右葉下極の尾側に存在した。母子頭大で分葉状を呈し,硬く触知した。色調は暗赤色と白色が混在していた。また腫瘍の一部は胸骨甲状筋と癒着しており,被膜損傷を避けるため筋肉を合併切除した。右反回神経との癒着はなく剝離可能であり温存出来た。en-bloc切除を行うため腫瘍被膜を損傷しないように甲状腺右葉も合併切除した。腫瘍周囲に転移を疑わせるリンパ節は認めなかった(図2)。
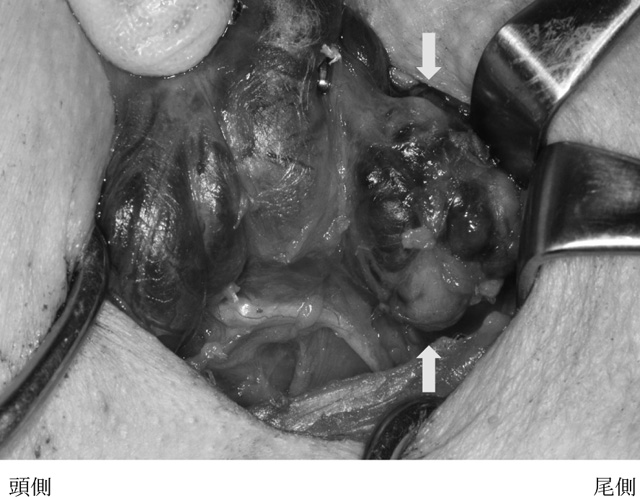
術中所見
腫瘍は母子頭大で分葉状を呈し,暗赤色と白色が混在していた。また腫瘍の一部は胸骨甲状筋と癒着していた。
肉眼所見・ルーペ像:腫瘤径は21mmで黄白色を呈する。重量は3,415mgであった。甲状腺との境界は明瞭であり,明らかな浸潤像は認めなかった(図3a)。

病理組織所見
a:HE染色(ルーペ像) 21mm大の境界明瞭な腫瘤(3,415mg)。
b:HE染色(強拡大像) 腫瘍内に連続性ないし断片状にやや太い索状の線維化を認める(fibrous band)。
c:HE染色(強拡大像) 明らかな被膜侵襲を認めない。
d:D2-40染色 リンパ管侵襲を認めない。
e:EVG染色 静脈侵襲を認めない。
組織所見:主細胞の充実性・胞巣状が主体で一部腺腔構造や濾胞構造を示す密な増生よりなる。腫瘍は線維性被膜で覆われており,腫瘍内に連続性ないし断片状にやや太い索状の線維化を認める(図3b)。核の大小不同が見られる部分があるものの,高度な異型は見られない。被膜侵襲は見られない(図3c)が,周囲の脂肪組織内に胞巣状に腫瘍巣が見られる。リンパ管侵襲(図3d)および静脈侵襲(図3e)は認めない。核分裂像は0~1個/10HPFである。Ki67 labeling indexは1~3%。甲状腺には浸潤なく,リンパ節転移はなかった。以上より副甲状腺異型腺腫と診断された。
術後経過:術後は速やかに血清カルシウム値が正常化した(図4a)。第2病日より経口摂取を再開,PPIも経口薬へ変更した。高カルシウム血症の改善に伴い膵炎・消化性潰瘍の症状も軽快した(図4b)。術後経過は良好であり,第9病日に退院となった。

血液検査データの推移
a:カルシウム・iPTH値の推移
b:膵酵素の推移
術後は速やかに血清カルシウム値が正常化した。高カルシウム血症の改善に伴い,膵酵素も速やかに低下した。
副甲状腺異型腺腫は腺腫と癌の境界病変と考えられている稀な病態であり,文献的にも数例のcase seriesが散見されるのみである[2~4]。病理学的には「癌の特徴の一つである被膜浸潤が疑われるものの,腫瘍が被膜を完全に越えている所見が確実ではないもの」と定義されている[5]。本症例は組織学的に被膜侵襲は認めないものの,周囲の脂肪組織内に胞巣状に腫瘍巣が見られることから副甲状腺異型腺腫と診断された。
一般的に副甲状腺癌の病理診断は1)周囲組織(甲状腺・筋肉・神経・食道)への浸潤,2)頸部リンパ節転移あるいは遠隔臓器(肺・肝・骨)への転移,3)SchantzとCastlemanの診断基準(厚いfibrous band,核分裂像,被膜浸潤あるいは脈管侵襲)をもって診断される[6]。亀山は,SchantzとCastlemanの診断基準は診断する病理医により捉え方が異なり,副甲状腺癌の病理診断の不確実性の要因であることを報告した[5]。したがって異型腺腫の病理組織学的診断を明確な診断基準の下で行うことは困難であると言える。JuhlinらはAdenomatous polyposis Coli(APC)活性の完全欠損とParafibrominの発現低下は副甲状腺異型腺腫と副甲状腺癌にのみ見られ,通常の腺腫に見られないことを報告した[4]。これは分子レベルで副甲状腺腫瘍のmalignant potentialをスクリーニング出来る可能性を示唆しており,今後の臨床応用が期待される。
また術前診断に関しても,良悪性の鑑別に有用な臨床所見は確立されていない。本症例のように1)頸部腫瘤を触知,2)骨粗鬆症,3)消化性潰瘍,4)膵炎,5)12mg/dl以上の高カルシウム血症,6)iPTH 396pg/dlの高iPTH血症という臨床所見が揃っている場合,文献的には癌を疑う[7~9]。画像診断では,頸部超音波検査において縦横比(D/W比)が1に近い病変や甲状腺に進展している病変は癌を疑うとされている[8]。本症例はD/W比0.67であり,血流豊富でエラストグラフィでは硬度の高い腫瘍であり癌を強く疑ったが,術後の病理診断では異型腺腫であった。CTやMRIに関しては,画像上リンパ節転移や遠隔転移を伴う副甲状腺腫瘍の場合は癌を示唆するものの,限局性病変では良悪性の鑑別に有用性は低いと報告されている[7]。一方でPET-CTは癌と腺腫の鑑別診断に有用である可能性が示唆されている[7,8]。癌は18F-FDGの取り込みが腺腫よりも強いとされており,本症例のような20mmを超える異型腺腫の場合は術前のPET-CTが良悪性の鑑別に有用であった可能性がある。また術前の病理診断に関しては,播種のリスクを回避するために腫瘍被膜を損傷する可能性のある穿刺吸引細胞診や生検は施行すべきない[7,8,10]とされており,本症例でも施行していない。
以上のように,副甲状腺異型腺腫と副甲状腺癌との鑑別には1)病理学的な診断基準が確立されていないこと,2)特徴的な臨床所見が同定されていないことが問題である。
治療に関する問題点は術式の選択である。前述したように術前に異型腺腫と癌の診断は困難である。異型腺腫と癌を術中所見で判断することも困難であり[2],また凍結標本を用いた術中迅速病理診断の有用性も示されていない[9]。臨床的に悪性を否定できない副甲状腺腫瘍の局所根治を図るためには最低限en bloc切除が必要である[11]。本症例は臨床的に副甲状腺癌を疑っていたため,甲状腺右葉および右下副甲状腺腫瘍切除+胸腺舌部を含めた気管周囲リンパ節郭清術(Ⅱ,右Ⅲ,Ⅳ番)を行った。Ippolitoらは16例の異型腺腫の手術例の検討で50%にen bloc切除を行っており,平均観察期間91カ月で再発例はないことを報告している[2]。しかしFernandez-Ranvierらは7例の異型腺腫手術例の予後の検討で,腫瘍+甲状腺部分切除を施行した一例で局所再発によるiPTHの再上昇および高カルシウム血症の再発例を報告している[3]。悪性との境界病変である異型腺腫でも不完全な切除例では局所再発により高カルシウム血症が再燃する可能性が示唆され,十分なmarginを取った局所切除が重要であると考えられる。
またen bloc切除の切除範囲に関する問題もある。飯原らは副甲状腺癌のen bloc切除では気管周囲リンパ節郭清を推奨しており[8],本症例でも癌に準じてリンパ節郭清を施行した。しかしDigonnetらは副甲状腺癌手術での中心区域リンパ節郭清は予後を改善しない可能性を示唆している[9]。このことから臨床的に悪性を疑う副甲状腺腫瘍において気管周囲リンパ節郭清を行うか否かは今後の検討課題である。
以上より治療方針に関しては,少数例の後方視的検討しかなされておらず術式も確立していない。
副甲状腺異型腺腫は癌との境界病変であり,適切な診断と治療が必要となる。しかし疾患の希少性からエビデンスに乏しく,診断・治療を困難なものにしている。今後は多施設での症例集積により,エビデンスの構築が必要と思われる。
本論文の要旨は第45回日本甲状腺外科学会学術集会(2012年10月4日,横浜)にて発表した。
日本甲状腺外科学会での発表に先立ち,杏林大学病理学教授 菅間博先生に標本のレビューをしていただきました。著者一同,厚く御礼申し上げます。