2016 Volume 33 Issue 3 Pages 189-193
2016 Volume 33 Issue 3 Pages 189-193
症例は54歳,女性。Basedow病で加療されていた。超音波検査で左葉に直径3cmの腫瘤を指摘され,乳頭癌が疑われたため,当院へ紹介となった。
甲状腺全摘+D2aが施行された。麻酔導入時に挿管が困難であった。手術中,両側反回神経は確認,温存した。
術後,喘鳴,努力呼吸を認め,喉頭浮腫もしくは両側声帯麻痺を想定し,気管挿管を行った。しかし,呼吸状態が安定せず,血性泡沫状喀痰と胸部Xpでbutterfly shadowを認め,肺水腫と診断した。人工呼吸器管理下に呼気終末陽圧換気を行い,呼吸状態の安定が得られ,術後2日目に抜管を行った。嗄声,誤嚥を認めたが,術後5カ月目で左声帯麻痺は残存するものの,右声帯の代償性運動により症状の改善を認めた。
挿管と手術操作いずれかの影響で両側声帯麻痺をきたし,一時的に上気道閉塞状態となり,陰圧性肺水腫(negative pressure pulmonary edema,NPPE)を発症したと考えられた。甲状腺手術を取り扱う上で,NPPEに対する認識が低く,反省させられた1例であった。
陰圧性肺水腫(negative pressure pulmonary edema,NPPE)は,急激な上気道閉塞を契機として肺胞内に強い陰圧が加わり,肺毛細血管の透過性が亢進し,発症する[1]。
今回,甲状腺全摘後の両側声帯麻痺による上気道閉塞が誘因となり,NPPEをきたした1例を経験したので報告する。
症 例:54歳,女性。
主 訴:甲状腺腫瘤。
現病歴:16年前からBasedow病に対して内服加療が行われ,Thiamazole 5mg/day内服で甲状腺機能は安定していた。定期健診の頸部超音波検査で甲状腺左葉に直径3cmの囊胞性腫瘤を指摘され,穿刺吸引細胞診でclassⅣ,乳頭癌が疑われ,治療目的に当院へ紹介となった。
既往歴:Basedow病(16年前から治療されており,Thiamazole 5mg/day内服中),循環器,呼吸器疾患の既往はなし。
家族歴:特記すべき事項なし。
現 症:身長152.3cm,体重45.7kg,血圧154/71mmHg,脈拍89回/分,前頸部はびまん性に腫大し,左側に弾性軟,可動性良好な直径約3cmの腫瘤を触知した。
初診時血液検査所見(表1):FT3 2.9pg/ml,FT4 0.7ng /dl,TSH 2.13μIU/ml,抗Tg抗体 11.9IU/ml,抗TPO抗体 6.2IU/ml,TBII 8.1IU/l,TSAb 430%,Tg 254ng/mlであり,甲状腺機能は安定していた。

血液検査所見
Anti-TgAb:Anti-thyroglobulin antibody,Anti-TPOAb:Anti-thyroid peroxidase antibody,TBII:TSH binding inhibitory immunoglobulin,TSAb:thyroid stimulating antibody,Tg:thyroglobulin
頸部超音波検査(図1):推定重量は右葉42ml,左葉27 mlであった。左葉中部に囊胞性成分を主体とした直径26×11×32mmの腫瘍を認めた。周囲との境界は明瞭であり,内部にごく僅かに充実性成分を認めた。囊胞壁,充実性成分部分に血流の亢進を認めなかった。

頸部超音波検査
左葉中部に直径26×11×32mmの囊胞性腫瘍を認め,内部にごく僅かに充実性成分(矢印)を認めた。
手術所見:甲状腺全摘およびD2a郭清が施行された。全身麻酔導入時に気管挿管困難であり,挿管操作が3回施行された。術中,両側の反回神経を確認し,温存した。(手術時間2時間39分,出血量5ml)
摘出標本(図2):左葉中部に2×3cmの囊胞を認め(図2a),囊胞内部に0.4×0.3cmの白色結節を認めた(図2b)。摘出リンパ節には腫大,硬結を認めなかった。
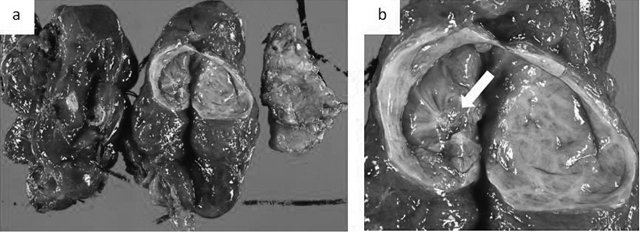
摘出標本
a:左葉中部に2×3cmの囊胞性腫瘍を認めた。
b:囊胞内部に0.4×0.3cmの白色結節を認めた(矢印)。
病理組織検査(図3):囊胞壁内部の白色結節部位に一致して乳頭状の異形細胞を認め,乳頭癌の診断に矛盾なかった。囊胞壁には乳頭癌の成分は認められなかった。また,摘出リンパ節に転移は認められず,最終診断をpT2N0M0stageⅡとした。

病理組織検査
正常部分(矢印a)に比べ,大型のスリガラス状の核を有する濾胞状構造を認め(矢印b),一部には間質の乱れ(矢印c)を認め,乳頭癌と考えられた。(H.E.×200)
術後経過:手術終了時のバイタルに異常はなく,抜管はスムーズに行われた。ICUに入室直後から喘鳴,努力様呼吸を認め,SpO2 80%台(酸素マスク3L)までの低下を認めた。手術終了から30分が経過していた。挿管困難であったことと甲状腺全摘を施行したことより,喉頭浮腫や両側反回神経麻痺が発症したことが予想された。気管切開を行う準備をした上で,気管支鏡で観察を行った。不穏状態が強く,声帯の詳細な観察は困難であったが,著明な喉頭浮腫や声帯の正中位固定の所見は認められず,そのまま挿管が可能であった。しかし,気管挿管後も呼吸状態は安定せず,気管チューブ内に多量の血性沫状喀痰を認めた。また,胸部X線写真(図4a)では,両側肺野の透過性の低下を認め,急性肺水腫と診断した。Assist-control ventilation(ACV)で人工呼吸管理を開始し,呼気終末陽圧換気(PEEP)を5.0cmH2Oを併用したところ,速やかにSpO2の上昇を認めた。また,hydrocortisone 500mg,furosemide 20mgを投与した。肺水腫の原因検索のために心エコー検査を施行したが,心室壁運動は保たれており,心不全は否定的であった。術後1日目の胸部X線写真(図4b)で肺野の浸潤影は改善しており,呼吸状態も安定していた。気管切開を行う準備をした上で,術後2日目に抜管を行った。抜管後も呼吸状態は安定しており,術後5日目の気管支鏡検査では,声帯は両側開大位で固定され,誤嚥,嗄声を認めた(図5a)。その後,術後3カ月目で右声帯に可動性を認めるようになり(図5b),術後5カ月目で左声帯麻痺は残存しているが,右声帯の代償性運動により誤嚥,嗄声の改善を認めた(図5c)。

胸部X線写真
a:挿管直後
b:術後1日目

気管支鏡検査
a:術後5日目
b:術後3カ月目
c:術後5カ月目
陰圧性肺水腫(negative pressure pulmonary edema,NPPE)は,1977年にOswaltら[1]によって報告された病態である。周術期に発症する頻度は,約0.1%と比較的稀である[2]。上気道閉塞を発症した場合には,約10%と高頻度に発症すると報告されている[3]。上気道閉塞の原因としては,気管チューブ抜去後の喉頭痙攣が最も多く,50%以上を占める[4,5]。その他,喉頭浮腫や舌根沈下,気管チューブの誤咬,異物誤嚥,筋弛緩作用の術後残存などが原因として挙げられる[6]。手術としては,一般に口腔・咽頭の手術後に発症しやすい[6]。麻酔科領域からの報告は多数認められ,口腔外科,耳鼻科領域の手術に関連する報告が多い。しかし,甲状腺手術に関連した,特に外科領域からの本病態の報告は少なく,2001~2015年の医学中央雑誌で検索しえる限りでは,国内では自験例を含め3例であり,本症例以外は麻酔科領域からの報告であった[7,8]。
発症機序は,上気道閉塞時の強い吸気性の努力呼吸によって肺胞内に過大な陰圧が生じ,発生する。過大な肺胞内陰圧によって肺毛細血管の透過性が亢進し,間質や肺胞腔内に水分が漏出して肺水腫が発生するとされている。一般的には上気道閉塞が発症してから3分以内に発症することが多いとされているが,数時間後に発症した報告もある[2,9]。高い胸腔内圧が原因で発症するため,呼吸関連筋が発達した若い男性に生じる傾向がある[10]とされるが,高齢者での報告もみられる[6]。
本症例では,挿管が困難であり,挿管操作が3回繰り返されており,手術開始時から声帯麻痺や喉頭浮腫が起こっていた可能性がある。また,術中,両側の反回神経を十分に確認し,温存したが,手術操作で両側の反回神経を損傷した可能性は否定出来ない。左側に関しては,反回神経周囲のリンパ節郭清を行っており,特に損傷の可能性はあり得る。挿管操作と手術操作のいずれの影響か断定することはできないが,術後,喉頭浮腫もしくは両側声帯麻痺が発症し,一過性の上気道閉塞を引き起こし,NPPEを発症したと予想された。
挿管困難であったことより,抜管前に気管チューブのカフ圧を除去し,バックで加圧し,カフリークテストを行う,もしくは気管支鏡で観察し,喉頭浮腫の有無について確認するべきであった。抜管直後にも気管支鏡で声帯の動きを確認すべきであった。NPPEの発症予防にはならなくとも,上気道閉塞に対してより迅速な対応が可能であったと思われる。また,幸い,問題なく再挿管や再挿管後の抜管が可能であったが,常に気管切開が施行可能な体制をとっておく必要があると思われる。
診断において,臨床上,以下の特徴が挙げられる[6]。①気管チューブ抜去直後から吸気努力や頻呼吸,気管牽引,チアノーゼを認め,胸部聴診でラ音を聴取する。②血性泡沫状喀痰を吸引できる。③低酸素血症を呈する。④画像所見で両側肺門部陰影の増強を認める。確定診断のための明確な基準はなく,除外診断となる。誤嚥性肺炎,心原性肺水腫,医原性肺水腫などが鑑別診断として考えられる。
治療は,呼気終末陽圧換気を使用した呼吸器管理が重要である[2]。短時間で人工呼吸器からの離脱が可能となる[11,12]。利尿剤やステロイドを使用している報告もある[7]が,不要との報告もある[6]。適切な管理が行われれば,予後は良好であり,生存率は極めて高い[6]。
発症直後,急性肺水腫と診断し,治療開始を開始した。しかし,急性肺水腫の原因としてNPPEを想定しておらず,治療開始後に麻酔科医より指摘があり,確定診断に至った。気管挿管,人工呼吸器管理,利尿剤やステロイドの使用は治療方針として矛盾はなく救命可能であったが,NPPEに対する認識が低く,反省させられた1例であった。
気管挿管を行った場合,常に喉頭浮腫や両側声帯麻痺発症の可能性があると思われる。また,甲状腺に対する手術において,決して起こしてはいけない合併症であるが,反回神経麻痺は起こり得る。全摘では特に両側に生じる可能性があり,上気道閉塞の原因となり得る。NPPEの発生頻度は決して高くはないが,甲状腺疾患に対する手術を取り扱う上で,熟知しておくべき病態であると思われた。
挿管と手術操作いずれかの影響で一時的に上気道閉塞状態となったため,NPPEを発症した1例を経験した。甲状腺疾患に対する手術直後の呼吸状態悪化の原因の一つとしてNPPEも想定すべきであると考えられた。
本論文の要旨は,第48回日本甲状腺外科学会総会(2015年10月,東京)において発表した。