2019 Volume 68 Issue 1 Pages 164-172
2019 Volume 68 Issue 1 Pages 164-172
【背景】近年,肺癌に対する分子標的治療薬の発展はめざましく,癌細胞から検出された遺伝子変異に合わせて治療薬が選択される。このため治療に際しては,癌細胞が確実かつ適切に採取され,病理診断および遺伝子変異の有無まで正確に評価されなければならない。このような背景より臨床から病理検査室へ迅速細胞診(rapid on-site cytologic evaluation; ROSE)の依頼があったが,病理検査室側の要因(時間確保困難)により実施できていなかった。【目的】総合的品質管理(total quality management; TQM)活動を活用し,気管支鏡検査を施行する肺癌疑い症例について,細胞検査士によるROSEを実施するための環境を整える。【方法】TQM活動の課題達成型ストーリーに沿い,病理検査室の業務改善により捻出した「ルーチン業務削減時間」と「ROSE拘束時間」を比較した。【結果】「ルーチン業務削減時間」が「ROSE拘束時間」を上回った。【結語】TQM活動を業務改善のツールとして活用し,「肺癌疑い患者に対する気管支鏡検査時の細胞検査士によるROSE施行率100%」を達成した。
近年,肺癌に対する分子標的治療薬の発展はめざましく,癌細胞から検出された遺伝子変異に合わせて治療薬が選択される。このためそれぞれの患者に最適な治療を行うためには,癌細胞が確実かつ適切に採取されなければならない。Travisら1)は肺癌診療における微小検体の採取および細胞診の重要性について報告している。迅速細胞診(rapid on-site cytologic evaluation; ROSE)は,検体採取を行う患者のベッドサイドで悪性細胞の有無を判断する手法である。この手法は超音波気管支鏡ガイド下針生検(endobronchial ultrasound-guided transbronchial needle aspiration; EBUS-TBNA)において,診断成績の向上や穿刺回数の減少,気管支鏡検査の合併症の減少に寄与することが報告されており2)~5),当院においてもEBUS-TBNA時には細胞検査士によるROSEを行ってきた。しかし,施行例の多い検体採取法である直視下生検(endobronchial biopsy; EBB)や経気管支肺生検(transbronchial lung biopsy; TBLB)に関しては,臨床からの依頼があったにもかかわらず,細胞検査士によるROSEは病理検査室側の要因により実施できていなかった。このため細胞判定に不慣れな呼吸器内科医にROSEを任せてしまうという状況が続いていた。しかしながら,限られた時間の中で簡易的な迅速染色のみで評価するROSEの細胞判定は困難なことがあり熟練した技術と知識が要求される。そこで細胞判定を専門に行う,われわれ臨床検査技師の専門知識と技術をがん治療のチーム医療に活かしたいと考え,総合的品質管理(total quality management; TQM)活動の課題達成型ストーリー6)に沿い,気管支鏡検査を施行する肺癌疑い症例について細胞検査士によるROSE導入へ向けた活動を行ったので報告する。
2017年7月10日から2017年7月28日の期間中に施行された気管支鏡検査(EBBおよびTBLB)において,細胞検査士によるROSEが実施された肺癌疑い症例11例を対象とした。また比較対照群として同期間中に依頼された術中迅速診断22例および細胞診287例を対象とした。
2. 方法TQM課題達成型ストーリーに沿って,「1.課題の明確化」「2.目標の設定」「3.方策の立案」「4.最適策の追及」「5.最適策の実施」「6.効果の確認」「7.標準化と管理の定着」「8.反省と今後の課題」の順に実施した.
当院の病理検査室は臨床検査技師6名(うち細胞検査士4名)で運営しており,全員が生化学検査および輸血検査などの夜勤業務を当番制で行う二交代勤務者であると同時に,半日外来採血業務に毎日1名の人員を派遣している。2017年の病理部門の検体数は病理組織診10,671件(術中迅速367件含む),細胞診10,916件であった。また,細胞診については,陰性症例の全例において細胞検査士によるダブルチェックを行っている。
2015年に当院呼吸器内科より病理検査室へ気管支鏡検査時のROSEの依頼があったが,病理検査室側の要因(人員不足および時間確保困難)によりROSE導入を断念した経緯がある。そこでROSE導入を断念せざるを得なかった原因調査のための「1-①:病理検査室における現状の業務内容調査」および呼吸器内科医のROSEに対するニーズ把握のため「1-②:気管支鏡検査に関する呼吸器内科医へのアンケート調査」を行った。
1-①:病理検査室における現状の業務内容調査
2017年4月10日(月)-2017年4月14日(金)の1週間における病理検査室内の各業務時間の合計を計測した(Figure 1)。病理検査室の業務は,細胞診鏡検業務が最も多くの割合を占めており,細胞診鏡検,組織標本作製,切り出し+術中迅速業務のみで業務全体の50%以上の割合を占めていることが分かった。
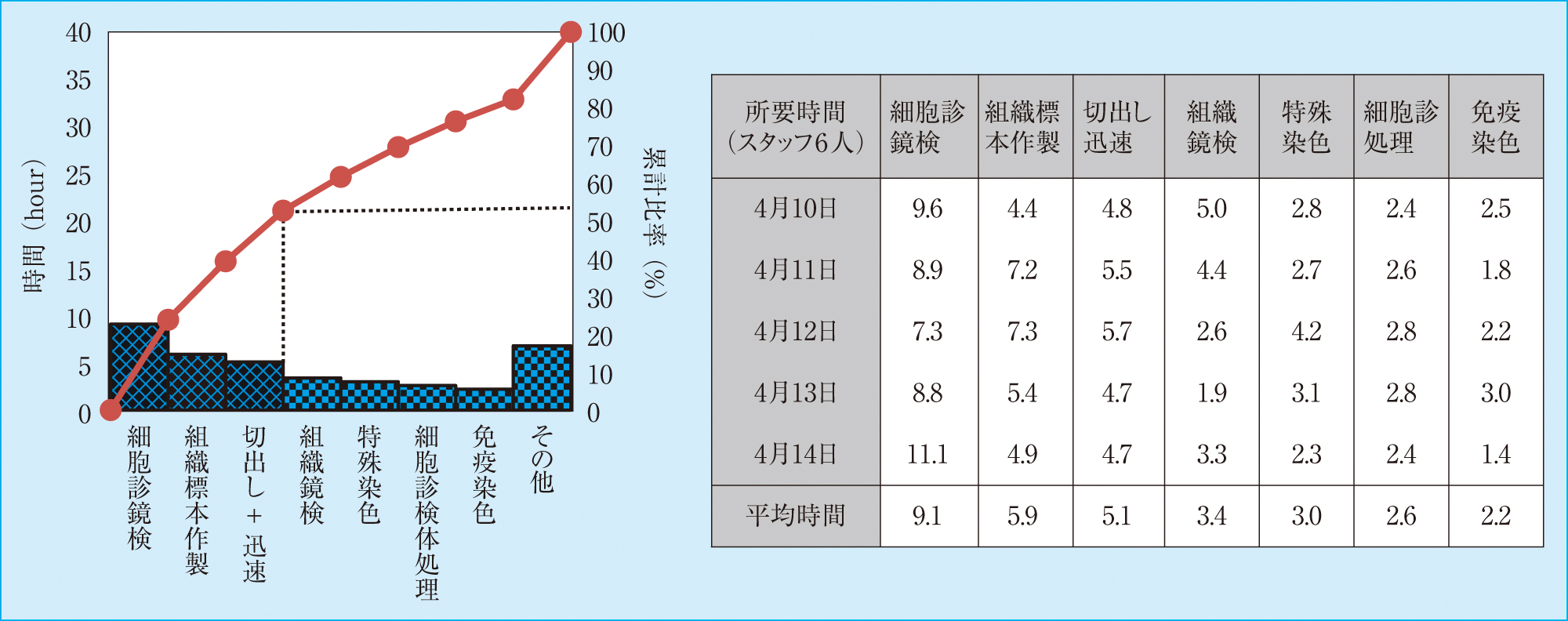
病理検査室内の各業務時間
1-②:気管支鏡検査に関する呼吸器内科医へのアンケート調査
調査時現在の呼吸器内科医のROSEにおける臨床検査技師に求めるニーズを調査するため,呼吸器内科医を対象としたアンケート調査を行った(実施期間:2017年4月17日-2017年5月12日,調査対象:呼吸器内科医9名)。アンケート内容は,「Q1.ROSEの重要性は?」「Q2.ROSEに不安はあるか?」「Q3.ROSEの何に不安を感じるか?」「Q4.細胞検査士にROSEを依頼したいと思うか?」の4項目について調査した。アンケート調査の結果(Figure 2),呼吸器内科医はROSEの重要性は非常に高いと考えていることが分かった。また,自身でROSEを行うことに不安を感じている呼吸器内科医が多く(約80%),特に顕微鏡を用いて細胞を判定する部分に不安が集中していることが分かった。そしてROSEにおいて細胞検査士に対する期待度が高いということも窺えた。

呼吸器内科医へのアンケート調査(実施前)
病理部門の業務内容を把握することで,細胞診鏡検業務に大部分の時間が割かれていることが分かった。また,呼吸器内科医にとってROSEの重要性は高いが,自身で細胞判定を行うことに不安を感じる医師が多く,細胞検査士に対する期待度の高さが窺えた。しかしながら,現状ROSEを施行するための体制(時間確保を含む)は整えられておらず,医師および患者満足度の向上に向け,新しい体制を築く必要性があると考えた。呼吸器内科医からの細胞検査士に対するニーズ,さらに患者負担軽減のためにも,今回の活動の目標を「肺癌疑い患者に対する気管支鏡検査時の細胞検査士によるROSE施行率を100%とする」とした。ROSE施行率の算出方法は,実測した「ルーチン業務削減時間」と「ROSE拘束時間」を基に,以下のように設定した(Figure 3)。

ROSE施行率の算出方法
細胞検査士がROSEを実施するために不足している項目を抽出するため,ギャップシートを用いて攻め所の候補を挙げた。このうち,「ありたい姿」と「現在の姿」のギャップおよび期待効果の高いと思われた項目「①人員の確保」「②ROSE手順の確立」「③ROSE拘束時間」「④病理部門の改善」について方策案を策定し,期待度とコスト面から期待効果を算出,8点以上の方策案を採用とした(Table 1)。期待効果はTQMメンバーの合議により,「非常に優れる=◎:5点,優れる=○:3点,普通=△:1点,期待できない=×:0点」を基準として評点を算出した。
| 特性・項目 | ありたい姿 | 現在の姿 | ギャップ | 攻め所の候補 | 期待効果 | 採否 | |
|---|---|---|---|---|---|---|---|
| 特性 | 細胞検査士による ROSE施行割合 |
100% | 0% | 100% | ― | ― | ― |
| 特性を実現 させる項目 (手段的項目) |
人 (細胞検査士) |
ROSE判定1人 | ROSE判定0人 | 大 | ①人員の確保 | 大 | 採 |
| 設備 | 最新の顕微鏡 | 1976年購入の顕微鏡 | 中 | 顕微鏡購入 | 中 | 否 | |
| 方法 | ROSEの手順が 決まっている |
ROSEの手順が 決められていない |
大 | ②ROSE手順の確立 | 大 | 採 | |
| 時間 | 細胞検査士がROSEに 行く時間がある |
細胞検査士がROSEに 行く時間がない |
大 | ③ROSE拘束時間 | 大 | 採 | |
| 大 | ④病理部門の改善 | 大 | 採 | ||||
| 攻め所 | 方策案 | 期待効果 | 評点 | 採否 | |
|---|---|---|---|---|---|
| 期待度 | コスト | ||||
| ①人員の確保 | 1)人員配置を見直す | ○ | ◎ | 8 | 採 |
| ②ROSE手順の確立 | 2)臨床医との共通認識を持つ | ○ | ◎ | 8 | 採 |
| 3)ROSE現場での細胞検査士の手順を明確にする | ○ | ◎ | 8 | 採 | |
| ③ROSE拘束時間 | 4)ROSE呼び出し・終了タイミングを決定する | ◎ | ◎ | 10 | 採 |
| 5)鏡検時間の短縮 | × | ◎ | 5 | 否 | |
| ④病理部門の改善 | 6)組織検査の手順を見直す(ムダの削減) | ◎ | ◎ | 10 | 採 |
| 7)細胞診検査の手順を見直す(ムダの削減) | ◎ | ◎ | 10 | 採 | |
| 8)その他業務の手順を見直す | △ | ○ | 4 | 否 | |
方策の立案にて挙げた攻め所の候補についてシナリオ案を作成し,作成したシナリオ案を「効果」「実現性」「持続性」の3つの評価項目で点数化した。評価項目は TQMメンバーの合議により,「非常に優れる=◎:5点,優れる=○:3点,普通=△:1点,期待できない=×:0点」を基準として評点を算出,評点の合計が9点以上を最適策として採用し,これらについて最適策の追求を行った(Table 2)。このうち「6)細胞診検査の手順を見直す:i)染色枚数を(1枚)削減する」については標本枚数の削減による「4-①:細胞診鏡検業務への効果」および「4-②:細胞判定に対する影響」を調査した。標本枚数の削減はパパニコロウ(Papanicolaou; PAP)染色標本が2枚以上ある検体について,PAP染色2枚からPAP染色1枚へ標本枚数を削減することによる効果を検証した。
| 方策案 | シナリオ案 | 効果 | 実現性 | 持続性 | 評点 | 採否 | |
|---|---|---|---|---|---|---|---|
| 1)人員配置を見直す | ROSEに対応できる 人員を確保する |
a)細胞診鏡検業務に1名以上の人員を確保する | ◎ | ◎ | ○ | 13 | 採 |
| スタッフ全員が細胞検査士の資格を取得する | ◎ | × | × | 5 | 否 | ||
| スタッフの増員 | ◎ | × | × | 5 | 否 | ||
| 昼休みの取り方を見直す | △ | △ | ○ | 5 | 否 | ||
| 2)臨床医との共通認識を持つ | 呼吸器内科医との 合同勉強会を開催する |
染色の見直し | △ | ○ | ○ | 7 | 否 |
| b)標本作製法の見直し | ○ | ○ | ○ | 9 | 採 | ||
| 患者情報・臨床情報の取得方法 | △ | △ | ○ | 5 | 否 | ||
| カンファレンスに参加する | ○ | △ | △ | 5 | 否 | ||
| 3)ROSE現場での細胞検査士 の手順を明確化する |
業務の流れを明確にする | c)ROSE現場でのマニュアルを作成する | ○ | ◎ | ◎ | 13 | 採 |
| チェックリストを作成する(疑い疾患名,腫瘍マーカー) | △ | △ | ○ | 5 | 否 | ||
| 4)ROSE呼び出し・終了 タイミングを決める |
呼吸器内科医との 話し合いを行う |
d)呼び出し・終了タイミングの決定 | ◎ | ◎ | ○ | 13 | 採 |
| ROSE適応症例の選別・決定 | ◎ | × | × | 5 | 否 | ||
| 採取できていない場合の時間・回数を制限 | ◎ | △ | △ | 7 | 否 | ||
| 5)組織検査の手順を見直す (ムダの削減) |
切出し業務の効率化 | e)切出し業務の時間制限を設ける | ◎ | ◎ | ◎ | 15 | 採 |
| f)術中迅速での標本作製の枚数を削減する | ◎ | ◎ | ◎ | 15 | 採 | ||
| 標本作製業務の効率化 | 生検の標本作製枚数を削減する | ◎ | × | × | 5 | 否 | |
| 鏡検業務の効率化 | 組織鏡検の時間制限を設ける | ○ | △ | △ | 5 | 否 | |
| 染色業務の効率化 | g)特殊な染色は火・木曜にまとめて染色する | ◎ | ◎ | ◎ | 15 | 採 | |
| 免疫染色業務の効率化 | h)早出スタッフが染色開始する | ○ | ◎ | ◎ | 13 | 採 | |
| その他の業務の効率化 | 染色機のキシレン・アルコール交換を月・水・金にする | △ | △ | ○ | 5 | 否 | |
| 6)細胞診検査の手順を見直す (ムダの削減) |
鏡検業務の効率化 | i)染色枚数を削減する | ◎ | ◎ | ◎ | 15 | 採 |
4-①:細胞診鏡検業務への効果
現状把握を含め対策前後の検鏡枚数および染色枚数削減による細胞診鏡検業務への効果を調査した(調査期間:2017年4月10日-2017年4月14日)。調査期間中の細胞診依頼件数は267件であり,細胞診の鏡検枚数としては841枚であった。これに対してPAP染色枚数を1枚削減することで,鏡検枚数は675枚となり,約20%の鏡検時間の削減につながると予想した(Table 3)。
| 鏡検枚数 | 調査期間中 | 対策後(予測) |
|---|---|---|
| 細胞診依頼件数 | 267件 | 267件 |
| 細胞診鏡検枚数 | 841枚 | 675枚 |
| 平均鏡検枚数(枚/日) | 168.2 | 135 |
4-②:細胞判定に対する影響
次に染色枚数削減による細胞判定に対する影響を調査した(調査期間:2017年6月1日-2017年6月30日)。調査期間中の細胞診検査の依頼件数は974例であり,このうちPAP染色標本の片方のみに異型細胞が検出された症例は尿細胞診の1例のみ(約0.1%)であった。この症例は,N/C比の高い尿路上皮細胞集塊が標本中に1ヶ所認められたため,異型細胞の可能性が否定できず病理医への判断を仰いだ。その後,再検の細胞診からは異型細胞は検出されておらず,臨床的フォローを継続しているが現在まで腫瘍性病変を示唆する所見は得られていない。このことから,先述の細胞は反応性異型である可能性が高いと考えられた。したがって標本枚数削減による細胞判定への影響は極めて少ないと判断し,病理医からの承諾を得て細胞診標本枚数の削減を実行した。
5. 最適策の実施最適策の追求で採用された項目について,4W1H(When, Who, Where, What, How)に基づき,以下の対策を実施した(Table 4)。
| 最適策 | When | Who | Where | What | How |
|---|---|---|---|---|---|
| a)細胞診鏡検業務に1名以上の 人員を確保する |
7/10~ | 技師Dが | 病理検査室に | 細胞診鏡検業務に細胞検査士を最低1名 | 配置する |
| b)標本作製法の見直し | 5/9に | 技師A,B,Cが | 呼吸器内科医との勉強会で | 標本作製法を | 検討し決定する |
| c)ROSE現場でのマニュアルを作成する | 7/10 までに |
技師Aが | ROSE現場での | 手順を | 作成し周知する |
| d)呼び出し・終了タイミングの決定 | 6/13に | 技師A,Bが | 呼吸器内科医と | 技師の呼び出しタイミングを | 決定する |
| e)切出し業務の時間制限を設ける | 6/27に | 技師E,Fが | 病理医との会議で | 切出し業務で時間制限を | 設定する |
| f)術中迅速での標本作製の枚数を 削減する |
6/27に | 技師E,Fが | 病理医との会議で | 術中迅速業務で作製する標本枚数を | 検討し決定する |
| g)特殊な染色は火・木曜にまとめて 染色する |
6/27に | 技師E,Fが | 病理医との会議で | 特殊な染色業務は曜日をまとめて 染色するよう |
周知する |
| h)早出スタッフが染色開始する | 8/22に | 技師Dが | 主任会議で | 病理部門スタッフの採血業務の開始時間を | 設定する |
| i)染色枚数の削減 | 6/27に | 技師A,B,C,Dが | 病理医との会議で | 細胞診鏡検業務で鏡検する標本枚数を | 検討し決定する |
有形効果として計測可能であった(a)術中迅速での標本作製枚数削減による効果,(b)細胞診標本の染色枚数削減による効果,(c)ROSE集計結果(拘束時間,細胞判定結果,擦過回数),(d)細胞検査士のROSEに対する呼吸器内科医の評価,(e)対策後の細胞診検査のTurn Around Time(TAT)調査について今回の活動を通して得られた結果を示す。
まず(a)術中迅速での標本作製枚数削減による効果では,これまで病理医1名に対し2枚の標本作製(最大6枚)を行っていたが,標本作製枚数を3枚に統一した。これにより1症例あたりの削減時間は平均1.7分,調査期間中の症例数は22症例であり,合計37.4分の削減ができた。さらに(b)細胞診標本の染色枚数削減による効果では検体種毎に標本1枚あたりに費やす鏡検時間を実測した。調査期間中の症例数は287件であり,合計659.4分の削減ができた。また,(c)ROSE集計結果(拘束時間,細胞診判定結果,擦過回数)では,ROSEによる細胞検査士の拘束時間の合計は170.6分であった。このことから,「ルーチン業務削減時間(合計696.8分)」が「ROSE拘束時間(170.6分)」を上回り,今回のTQM活動の目標であった「肺癌疑い患者に対する気管支鏡検査時の細胞検査士によるROSE施行率を100%とする」が達成できた(Figure 4a–c)。

効果の確認
調査期間中に11症例のROSEを施行したが,このうちROSE判定が偽陽性であった症例が1例含まれており,病理検査室に帰室した後の最終的な細胞判定との一致率は90.9%であった。ROSEによる偽陽性症例の細胞像は,核腫大する核小体明瞭な上皮様細胞を少数認め,判定を悪性(A判定)とした。しかしながら後のPAP染色を含めた最終的な細胞判定では,ROSEと同様に核腫大する核小体明瞭な上皮細胞を認めたが,細胞異型に乏しく反応性上皮とした。また,11症例中7症例が悪性と診断されたが,このうち4症例(57.1%)において1回の擦過で悪性細胞の確認ができたことから,患者負担の軽減に寄与したと考えられた。
次に,(d)細胞検査士のROSEに対する呼吸器内科医の評価について,細胞検査士がROSEを行うようになった後,呼吸器内科医へ再度アンケート調査を実施した。アンケート内容は,「Q1.呼吸器内科医の負担(不安感)はどうなったか?」「Q2.今後も細胞検査士にROSEを依頼したいと思うか?」「Q3.今後呼吸器内科医自身でROSEを行いたいか?」の3項目について調査した。このうちQ1.ROSEの不安感については呼吸器内科医がROSEを行っている時期と比較し,かなりの改善が確認された。また,Q2.細胞検査士にROSEを依頼したいと思うかに関しても,すごく思う(80%)・できれば思う(20%)とのポジティブ回答(合計100%)が得られ,細胞検査士のROSEに関して一定の評価をしていただいた結果であると考えている(Figure 5d)。一方で,今後呼吸器内科医自身でROSEを行いたいと思うか?という問いに対して,すごく思う(60%)・やや思う(40%)とROSEの細胞評価についての高い関心が窺えた。さらに,(e)対策後の細胞診検査のTAT調査に示すように,対策前後の細胞診検査のTAT比較において,対策前は平均4.0日であったのに対し,対策後は平均2.3日と大幅なTAT改善にも繋がった(Figure 5e)。

細胞検査士によるROSE実施後の付加効果
本活動の標準化と管理の定着の方法を4W1H(What, When, Who, Where, How)に基づき,Table 5に示す。
| 方法 | What | When | Who | Where | How |
|---|---|---|---|---|---|
| 標準化 | マニュアル | 1年に1回(3月) | ROSE担当者が | 病理検査室で | 現状の手順と乖離がないか見直す |
| 管理 | ROSE実施記録 | 毎月月末に | ROSE担当者が | 病理検査室で | ROSEの診断精度を把握する |
| 細胞診標本を用いて | 毎月月末に | ROSE担当者が | 病理検査室で | ROSE症例の所見会を開催する | |
| 教育 | マニュアルを使用して | 細胞検査士資格を取得したとき | 教育担当者が | 病理検査室で | 理解度調査を実施する |
| 力量評価表 | 細胞検査士資格を取得したとき | 教育担当者が | 内視鏡センターで | 同席して力量チェックを行う |
細胞検査士によるROSEにおいても,正診率は100%ではなく今後更なる精度の向上が不可欠である。また,呼吸器内科医への細胞像レクチャーを継続することで,先生方の「自身でROSEを行えるようになりたい」という希望に応えていきたい。病理検査室業務で大部分を占める細胞診鏡検,切り出し+術中迅速業務への対策は実施できたが,組織標本作製業務においては有効な対策が打てなかった。今後この点についても順次改善していきたい。さらに現状ROSEを実施できていない他施設にも今回の活動を発信し,臨床検査技師がチーム医療に貢献できるひとつの形として提示したいと考えている。
TQM活動を業務改善のツールとして活用し,「肺癌疑い患者に対する気管支鏡検査時の細胞検査士によるROSE施行率100%」を達成した。
本報告は個人情報を取り扱う臨床研究や疫学研究ではなく,当施設の業務改善に関する報告であるため,倫理委員会の承認は得ていない。
TQM活動を行うにあたり,コンサルタントドクターとして貴重なご意見・ご助言をいただきました飯塚病院呼吸器内科 靏野広介先生,同病理科 大屋正文先生に深謝致します。
本論文に関連し,開示すべきCOI 状態にある企業等はありません。