2023 Volume 72 Issue 2 Pages 272-280
2023 Volume 72 Issue 2 Pages 272-280
症例は70歳代男性。肺炎で前医通院中に肝腫瘤を指摘され,4か月後のCT検査で急速な増大所見を認めたため精査目的で当院紹介となった。腹部超音波検査では,肝S4を主座に最大径8 cmの充実性腫瘍を認め,境界明瞭で,辺縁に切れ込みを有する分葉状を呈していた。内部は低輝度均一で,高輝度領域が混在していた。後方エコーは増強し,腫瘍内部を既存の末梢脈管が走行していた。造影超音波検査では動脈相優位相で腫瘤全体に微細な早期濃染を認めた。門脈優位相では周囲肝実質より造影効果が減弱し始め,Kupffer相では明瞭な欠損像を呈した。MRIでは腫瘤はT1強調画像低信号,T2強調画像高信号,拡散強調画像高信号,ADC低値を呈した。Gd-EOB-DTPA造影MRIのdynamic studyでは,腫瘍の造影効果は乏しく,内部には徐々に増強される隔壁様の構造がみられた。肝細胞相では腫瘍は周囲肝実質に比べて低信号を呈した。その他の部位に明らかな腫瘤性病変は指摘できず,PET-CTでも肝腫瘤以外に異常集積は認めなかった。腫瘍生検により肝原発びまん性大細胞型B細胞リンパ腫(diffuse large B-cell lymphoma;以下DLBCL)と診断された。DLBCLの肝原発病変は非常に稀であり未だ報告数が少ないのが現状である。今回,造影超音波検査が診断に有用であったDLBCLの症例を経験したので報告する。
The patient was a man in his 70s. During his previous doctor’s visit, he presented with pneumonia and a liver mass. Four months later, a CT scan showed a rapid increase in the size of the liver mass. Thus, he was referred to our hospital for further examination. Abdominal ultrasound showed a solid tumor with a maximum diameter of 8 cm, and it had a branched lobe with clear boundaries and a notch in the margin. The interior showed uniformly low brightness and nonuniformly high brightness regions. The posterior echo was enhanced, and the existing peripheral vasculature traveled through the inside of the tumor. Contrast ultrasonography showed fine early dark staining of the entire mass in the arterial dominant phase. In the portal vein dominant phase, the contrast effect began to be attenuated from the surrounding liver parenchyma, and in the Kupffer phase, a clear defective image was obtained. On MRI, the masses exhibited low-intensity T1-weighted signals, high-intensity T2-weighted signals, high-intensity diffuse enhanced signals, and low-value ADC. In a dynamic study by GD-EOB-DTPA contrast MRI, the contrast effect on tumors was poor, and a septum-like structure that gradually increased in size was observed inside. In the hepatocellular phase, the tumor showed signals with lower intensities than the surrounding liver parenchyma. A tumor biopsy revealed diffuse large B-cell lymphoma (DLBCL). I would like to report on my experience with DLBCL cases where contrast ultrasound was useful for diagnosis.
節外性に発生する悪性リンパ腫のうち,肝原発性悪性リンパ腫の発生頻度は0.4%程度と稀である1)~5)。過去の症例報告を見ても画像診断における一定の見解がなく,他の肝腫瘤との鑑別が困難である例が多い。今回,造影超音波検査が診断に有用であった肝びまん性大細胞B細胞リンパ腫(diffuse large B-cell lymphoma;以下DLBCL)を経験したので報告する。
症例:70歳代。男性。
主訴:なし。
家族歴:特記事項なし。肝疾患罹患なし。
既往歴:肺結核後遺症,肺非結核性抗酸菌症,1型糖尿病,虫垂切除後。
生活歴:喫煙20本/日 焼酎1合/日。
身体所見:身長168 cm,体重48 kg。
黄疸なし。腹部は平坦軟。呼吸音・心音とも清。
下腿浮腫なし。表在リンパ節は触知なし。
肺結核後遺症による肺炎のため前医呼吸器内科を通院,加療中に単純CTで3 cmの肝内腫瘤を指摘された。4か月後の前医造影CT(Figure 1)では腫瘤は8 cmまで急速に増大しており,境界明瞭,内部不均一な造影効果の弱い腫瘤であった。悪性腫瘍を疑い精査加療目的で当院肝臓内科へ紹介となった。

a:単純CTで肝S4に低吸収腫瘤を認めた。b:後期動脈相,c:門脈優位相,d:平衡相にかけて腫瘤は境界明瞭で肝実質よりも造影効果は乏しかった。
初診時血液検査および診断時追加検査(Table 1):軽度の貧血と肝胆道系酵素の上昇を認め,HBs抗原定性陰性,HCV抗体定性陰性,HBc抗体定性陰性であった。CEA,CA19-9にごく軽度上昇を認めた。各種精査後の追加検査では,sIL-2Rが上昇していた。DUPAN-2,Span-1,NSEは正常範囲であった。
| WBC | 3.0 × 103/μL | (3.3–8.6 × 103 μL) | AFP | 3.0 ng/mL | (0–10 ng/mL) |
| RBC | 4.1 × 106/μL | (4.3–5.5 × 106 μL) | PIVKA-II | 22.0 mAU/mL | (0–39 mAU/mL) |
| Hb | 12.4 g/dL | (13.7–16.8 g/dL) | CEA | 9.8 ng/mL | (0.0–4.9 ng/mL) |
| PLT | 109.0 × 103/μL | (158.0–348.0 × 103/μL) | CA19-9 | 37.2 U/mL | (0.0–36.9 U/mL) |
| TP | 6.8 g/dL | (6.6–8.1 g/dL) | HBs抗原 | (−) | |
| T-Bil | 1.2 mg/dL | (0.4–1.4 mg/dL) | HCV抗体 | (−) | |
| D-Bil | 0.3 mg/dL | (0.0–0.2 mg/dL) | HBc抗体 | (−) | |
| AST | 41.0 U/L | (12–37 U/L) | |||
| ALT | 43.0 U/L | (6–39 U/L) | 追加検査 | ||
| LDH | 361.0 U/L | (119–229 U/L) | DUPAN-2 | 48.0 U/mL | (0–149 U/mL) |
| ALP | 337.0 U/L | (115–359 U/L) | Span-1 | 27.8 U/mL | (0.0–29.8 U/mL) |
| γ-GTP | 58.0 U/L | (10–75 U/L) | NSE | 12.6 ng/mL | (16.3 ng/mL以下) |
| CRP | 0.1 mg/dL | (0.14 mg/dL未満) | sIL-2R | 770.0 U/mL | (122–496 U/mL) |
※( )内は当院基準範囲値
腹部超音波検査(US)(左側臥位肋弓下走査Figure 2,仰臥位心窩部横走査Figure 3):肝S4を主座に最大径8 cmの充実性腫瘤を認めた。腫瘤は境界明瞭で,辺縁に切れ込みを有する分葉状を呈していた。内部性状は低輝度均一で,高輝度領域が混在(Figure 2, 3矢印)していた。後方エコーは増強していた。また,腫瘍内部を貫通する脈管構造が見られた(Figure 3矢頭)。腫瘤を包み込むような血管構築ではなく,非腫瘤部から腫瘤内部へ連続する管腔構造であり,既存の脈管と判断した。腫瘤部以外の背景肝実質は均一で肝縁は鋭,肝表平滑で慢性肝疾患を疑う所見は認めなかった。実質のエコー輝度も正常で有意な脂肪肝も指摘できなかった。

肝S4に低輝度腫瘤を認めた。境界明瞭で辺縁に切れ込みが見られた。内部は均一な低輝度域が主だが,一部高輝度域を認めた(矢印)。

高周波プローブによる観察では,腫瘤は低輝度均一で一部高輝度領域を認めた(矢印)。内部を貫通する脈管構造が見られた(矢頭)。
腹部造影超音波検査(CEUS)(Figure 4):超音波診断装置はHITACHI ARIETTA850SEを使用した。撮影条件はMI値0.18に設定し,1–6 MHzコンベックス型プローブを用いて心窩部横走査で観察した。Sonazoid® 0.5 mL懸濁液静注後,15秒(動脈優位相)で腫瘤全体に微細な早期濃染を認めた。21秒(動脈優位相)で内部に一部欠損域が見られるが腫瘤は全体に造影効果あり,40秒(門脈優位相)で欠損域にも造影効果を認め,腫瘤は肝実質と同程度に染影した。1分経過後(門脈優位相)から造影効果は周囲の肝実質より減弱し,一部に隔壁様の造影効果の遷延が見られた(矢印)。9分後のpost vascular phase(Kupffer phase)では明瞭な欠損像が得られた。

a:動脈優位相(造影剤静注後15秒後) 腫瘤辺縁から流入する微細な造影効果を認めた。b:動脈優位相(造影剤静注後21秒後) 腫瘤全体に濃染するが,一部欠損域を認めた。c:門脈優位相(造影剤静注後41秒後) 欠損域にも造影効果を認めるが,全体に造影効果は減弱した。d:門脈優位相(造影剤静注後1分後) 造影効果は肝実質より減弱し,腫瘤辺縁や内部の一部に隔壁様の淡い造影効果が遷延した(矢印)。e:後血管相(造影剤静注後9分後) 明瞭な欠損像を呈した。
Gd-EOB-DTPA造影MRI検査(Figure 5):境界明瞭な軽度分葉状の腫瘤を認めた。内部はT1強調画像低信号,T2強調画像高信号,拡散強調画像高信号,ADC低値を呈した。Gd-EOB-DTPA造影MRIのdynamic studyで,腫瘍の造影効果は乏しく,内部には徐々に増強される隔壁様の構造がみられた。肝細胞相では腫瘍は周囲肝実質に比べて低信号を呈した。

a:T1強調画像 腫瘤は低信号を呈した。 b:T2強調画像 腫瘤は高信号を呈した。
c:拡散強調画像 腫瘤は高信号を呈した。 d:ADCマップ 腫瘤は低値を呈した。
e:造影前 f:動脈優位相 g:脈優位相 h:肝細胞造影相
dynamic studyでは腫瘍の造影効果は乏しく,内部には徐々に増強される隔壁様の構造がみられた。肝細胞造影相では周囲肝実質と比べて低信号を呈した。
上部・下部内視鏡検査:明らかな腫瘤性病変は認めなかった。
陽電子放出断層撮影(以下,PET-CT):肝外側区の腫瘤に一致してFDG高集積を認めた。その他異常集積は認めなかった。
腫瘍生検(Figure 6):検体として提出した肝組織は全体が腫瘍成分であり,正常肝細胞は認められず中型~大型の異型細胞による増殖で置換されていた。異型細胞は免疫染色ではCD20陽性,CD3陰性,CD10陽性,bcl-2陰性,c-myc陽性,MIB-1陽性率50–60%を呈した。
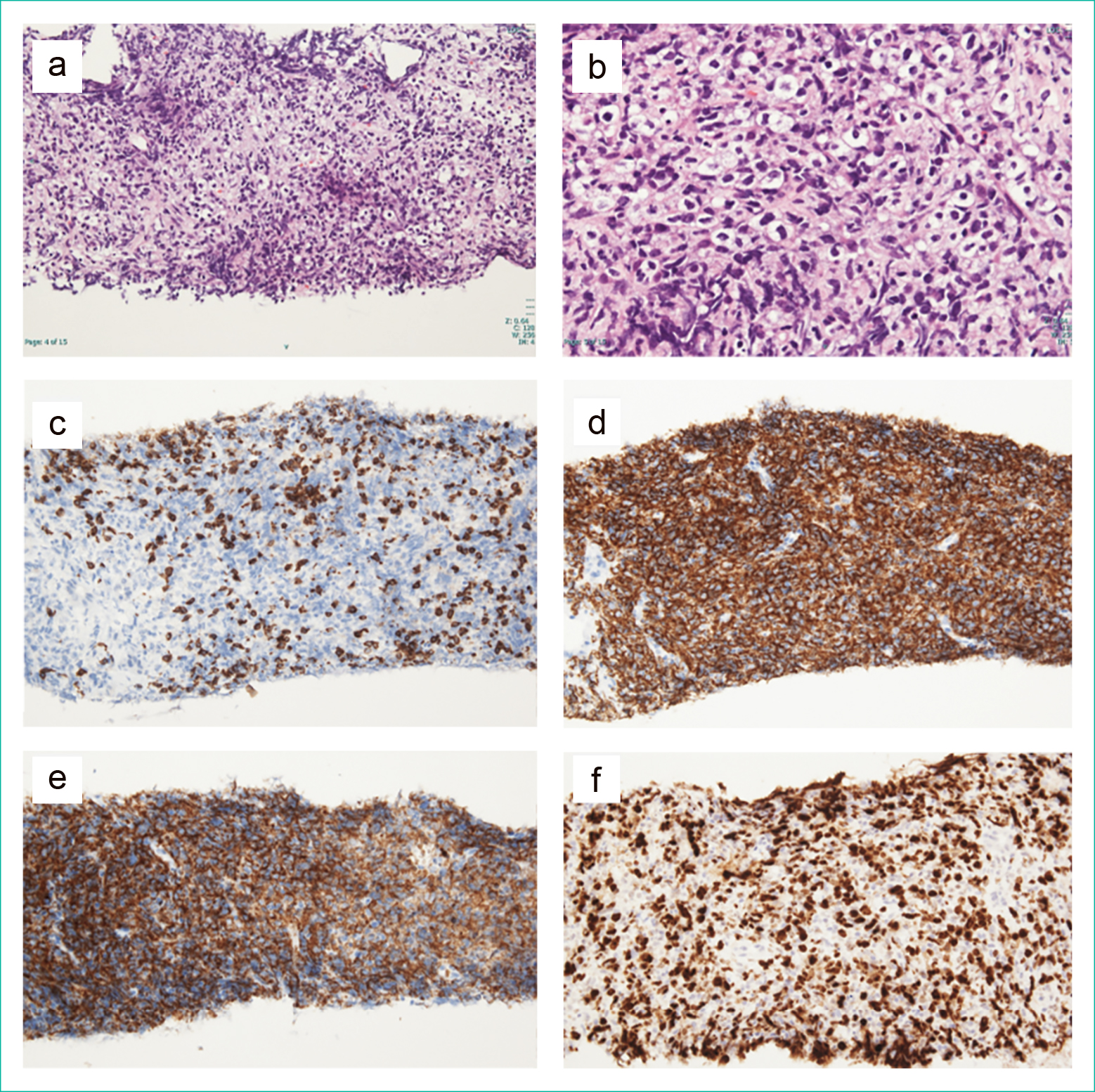
a:HE染色 b:HE染色 c:CD3免疫染色 d:CD20免疫染色 e:CD10免疫染色 f:MIB-1免疫染色
中型~大型の異型リンパ球の増殖を認める。免疫染色ではCD20陽性,CD3陰性,CD10陽性,MIB-1陽性率は50–60%であった。
以上よりDLBCL GCtypeと診断された。
骨髄穿刺:初診時血液検査で認めた汎血球減少に対して骨髄穿刺を行った。3系統とも成熟を確認でき,強く骨髄異形成症候群を疑う所見は認めなかった。CD34陽性細胞はごく少数でp53陰性であった。
臨床経過:上記各種検査によりAnn Arbor分類IE期の診断となった。国際予後指数(International Prognostic Index; IPI)では,60歳以上,血清LDH高値,肝bulky massの3項目以上が該当しhigh intermediate riskであった。腫瘍生検時の細胞形態より当初はBurkitt Lymphomaを疑いR-EPOCHから開始したが,1コース終了時点で免疫染色の結果よりDLBCLの診断となり,治療方針をR-CHOP 6コースに変更した。
治療後の経過:R-EPOCH 1コース終了時,USで長径5 cmまで縮小した(Figure 7)。sIL-2R 925 U/mLであった。R-CHOP 6コース終了時,PET-CTでFDG集積は改善した(Figure 8)。sIL-2R 616 U/mLであった。化学療法終了からさらに半年後,単純CTでも腫瘤は不明瞭化しており,sIL-2R 342 U/mLと正常化した(Figure 9)。以降増大傾向なく,腫瘤は不明瞭化を維持している(MRIは未施行)。

a:治療前 b:R-EPOCH 1コース終了時
腫瘤の縮小を認める。R-EPOCH 1コース終了時sIL-2R 925 U/mLであった。

a:治療前 b:R-CHOP 6コース終了時
FDG集積の改善を認める。R-CHOP 6コース終了時sIL-2R 616 U/mLであった。

a:治療前 b:R-EPOCH 1コース終了時
c:R-CHOP 6コース終了時 d:治療終了後半年
腫瘤像の縮小,不明瞭化を認める。治療終了後半年でsIL-2R 342 U/mLであった。
本症例はCTで乏血性腫瘤であり,悪性リンパ腫や粘液嚢胞腺癌,肝内胆管癌が鑑別に挙がった。境界明瞭で内部に隔壁様造影効果を認め,かつCA19-9,CEAに微増があることから臨床上粘液嚢胞腺癌を上位に疑った。詳細は後述するが,CEUSでは隔壁様に造影された箇所は線維性間質の可能性があり,かつ造影パターンから悪性リンパ腫に特徴的な所見が得ることができ,診断に有用であった。
悪性リンパ腫の超音波像に関する先行研究では,Bモードで低輝度均一な腫瘤であることが多く1)~5),6)~9),低輝度域,高輝度域の混在した不均一パターンを呈する症例もあり1)~4),9),貫通血管の所見も有用であると報告されている2),3),5),9),10)。腫瘤の形状は,楕円形,辺縁凹凸不整,単結節,多結節,時に癒合する等,多彩な形状を取り得る1)~4),9)。肉眼所見では単結節型が最も多く1),画像所見では不整形を呈する症例が多く見られる2)~4),9)。
本症例におけるBモード所見は,境界明瞭で辺縁に切れ込み(notch)を有する分葉状形態を呈した。内部性状は大部分が低輝度均一であったが,一部高輝度領域を呈する不均一パターンであった。さらに脈管貫通像も認めており,悪性リンパ腫として矛盾ないUS所見であった。腫瘍生検では異型リンパ球が置換性に増殖しており,細胞密度が高く音響インピーダンスの差が小さいことを反映して低輝度均一な内部性状,後方エコー増強を呈したものと考える。また切除例では異常リンパ球が小結節を形成して増生していたとの報告もあり2),細胞密度の粗密さ,音響インピーダンスの差から高輝度に観察される不均一性状を呈したものと推察する。
画像所見において腫瘍内部の貫通血管を認めた場合の鑑別疾患として,細胆管癌,肝内胆管癌,転移性腫瘍等の症例報告が挙げられる2),3),5),9),11),12)。加えて腫瘤境界部にnotch状の輪郭を認めた細胆管癌13),CEUSでカリフラワー状の形態を呈した肝内胆管癌の報告もあり14),本症例と類似する所見を呈した肝原発腺癌の症例も見られる。肝に腫瘤を認めた場合,これらとの鑑別が重要であるが,Bモード所見による鑑別には限界があり,CEUSが診断に有用との報告もある。
中野ら15)や伊藤ら16)は樹枝状の濃染像や微細な血管構築が確認できれば悪性リンパ腫の診断の一助になり得ると報告している。河岡らは肝MALTリンパ腫に対しCEUSを施行しており5),造影剤静注直後から腫瘤全体が均一に濃染し,門脈優位相でisoechoicとなり周囲肝組織との判別は困難であったと報告している。児玉ら2)は濾胞性リンパ腫,岩井ら3)はDLBCLに対しCEUSを施行しており,いずれの症例も造影剤静注直後の動脈優位相で点状,線状の微細で豊富な造影効果を認め,腫瘤全体が淡く不均一に染まり,門脈優位相では造影効果は低下し周囲肝実質よりも造影効果が弱くなりKupffer相では病変部に一致して造影欠損像を認めている。本症例においても動脈相早期(造影剤静注後15秒時点)で濃染し,動脈相後期~門脈相(造影剤静注後40秒時点)では造影効果が減弱し始め,Kupffer相で明瞭な造影欠損像を認めており既報に類似した所見であった。自験例や前川らの報告17)では,限局性結節性過形成(focal nodular hyperplasia; FNH)は静注後10秒,転移性肝癌は19秒で濃染しており,他の肝腫瘤と比較して悪性リンパ腫の濃染する時相が早いわけではないものの,腫瘤全体に見られる微細な濃染像や,速やかな造影効果の減弱は悪性リンパ腫に特徴的と思われた。悪性リンパ腫は既存の血管構造を残したまま腫瘤を形成し,線維化に乏しく浸潤性に既存の脈管を取り囲むように発育することが知られている10),18)。このため造影剤が早期に充満するが,肝内胆管癌のように線維性間質は認めず造影剤が停滞し難いこと,また正常肝細胞は異型細胞に置換されていることを反映した所見と考えられた。
以下,他モダリティとの対比を述べる。EOB-MRI Dynamic studyで見られた早期から後期にかけて徐々に強くなる隔壁様造影効果は,USでは高輝度領域として描出され,CEUSでは動脈優位相で濃染し,門脈優位相でも一部造影効果が遷延していた。ホジキンリンパ腫の1切除例では結節内に線維性組織の帯状増生を認めた症例もあることから19),本症例においても腫瘤内の線維性間質による造影剤の停滞を反映した可能性が疑われたが,病理像との対比はできておらず推測の域を出ない。またMRIで造影効果の乏しい腫瘤であったのに対しCEUSでは早期動脈相で腫瘤全体が微細に濃染した。この点については岩井ら3)も言及しており,悪性リンパ腫鑑別の一助となる可能性がある。
CEUSはマイクロバブルに超音波を照射して共振させることで造影効果を得ており,血管の密度や血流量に関わらず低流量・低流速でも血流があれば濃染される。一方造影MRIでは腫瘤部の血流量の多寡により周囲組織と腫瘤部とのコントラストを得ている。今回の症例では,CEUSで腫瘤部の微細な血管構築を指摘し得たが,周囲の組織よりも血流量自体が増加しているわけではないためMRIで造影効果が乏しく描出されたと考える。また,CEUSとMRIの撮影タイミングの違いでも造影効果の差異が見られることがあるが,MRIの動脈優位相撮影の時点で腹部大動脈内の造影効果が保たれており,血流の多寡による造影効果の違いを捉えているものと思われる。
こうしたUSと他モダリティとの間に生じるvascularityの認識の差も悪性リンパ腫を疑うきっかけとなる可能性が示唆された。
肝原発DLBCLの一例を経験した。悪性リンパ腫において線維性間質の造影効果が認められる症例では,MRIやCTでは嚢胞腺癌との鑑別が困難である。このような症例に対し超音波検査は有用であり,特にCEUSで動脈優位相早期から微細な早期濃染,その後速やかに造影効果が減弱し始める所見が重要と思われた。
本論文に関連し,開示すべきCOI 状態にある企業等はありません。