2024 Volume 73 Issue 1 Pages 1-8
2024 Volume 73 Issue 1 Pages 1-8
2019年以降世界的大流行をもたらしている新型コロナウイルス感染症(COVID-19)は呼吸器系に多大な影響を及ぼし,特に拘束性換気障害および肺拡散能低下をきたすと報告されている。しかし,本邦における肺機能検査指標の検討についての報告はない。本研究の目的はCOVID-19罹患後における肺機能検査指標の経時的変化および低下に関連する因子について検討することである。対象はCOVID-19と診断され,入院加療後に肺機能検査を施行した患者50例である。対象患者は退院後3か月,6か月,9~12か月後に肺機能検査を実施した。患者背景では,低下群においてCOVID-19の重症度が有意に高く,入院日数が長く,後遺症症状が多かった。肺機能検査指標では,低下群で退院後9~12か月後の%全肺気量(%TLC)は改善を認めるものの,正常群と比較して実測値の低下を認め,肺の線維化や炎症の残存が示唆された。また,退院後3か月の肺機能検査指標を用いて検討した結果,12か月後の肺機能指標の低下に最も関連する因子は%肺拡散能(%DLCO)であったが,その実測値は経時的な改善に乏しく,長期にわたる肺機能障害への関与が示唆された。今回の検討で低下群では持続する拘束性換気障害および肺拡散能の低下を認めた。また,退院後3か月の%DLCOはCOVID-19罹患12か月後の肺機能検査指標の低下に関連する因子である。
The novel coronavirus infection (COVID-19: coronavirus disease 2019), which has caused a global pandemic since 2019, has been reported to have a significant impact on the respiratory system, particularly resulting in restricted ventilation impairment and decreased pulmonary diffusion capacity. However, there are no reports on lung function tests (LFTs) in Japan. In this study, we investigated changes in LFT results over time and normal factors after COVID-19 infection. LFTs were performed at 3, 6, and 9–12 months in 50 patients (33 in the normal group: forced vital capacity % predicted (%FVC) ≥ 80% and diffusing capacity of the lung for carbon monoxide % predicted (%DLCO) ≥ 80% and 17 in the decreased group: %FVC < 80% or %DLCO <80%) after discharge from the hospital. The results showed that the decreased group had higher severity, longer hospital stays, and more residual symptoms. Although the total lung capacity (TLC) was improved in the decreased group 9–12 months after treatment, the measured %TLC was lower than that in the normal group, indicating potential residual fibrosis or inflammation, which was caused by interstitial pneumonia. The factor most strongly associated with the decreased group was %DLCO, but its longitudinal changes were limited. Diffusion impairment was speculated to persist for a long time and could be observed at 3 months after discharge, indicating its involvement in long-term lung dysfunction. The decreased group in this study demonstrated restrictive ventilation impairment and decreased lung diffusion capacity, indicative of long-term lung dysfunction. Furthermore, %DLCO at 3 months after discharge was identified as a factor associated with normal or decreased LFT parameters following COVID-19 infection.
新型コロナウイルス感染症(coronavirus disease 2019;以下,COVID-19)は2019年12月に中国・武漢で報告されて以降,急速に感染が拡大し,2023年2月12日の時点で世界保健機関(World Health Organization; WHO)によると680万人を超える死者を含む7億5千万人を超える感染者数で,その数は今もなお増加の一途をたどっている1)。
新型コロナウイルス(severe acute respiratory syndrome coronavirus;以下,SARS-CoV-2)は全身の臓器に影響を与え,急性の臓器障害と長期の後遺症を引き起こすとされている。急性臓器障害は肺が最も影響を受ける臓器であり2),全症例の8.2%が急性呼吸窮迫症候群(acute respiratory distress syndrome;以下,ARDS)に類似した急速に進行する呼吸不全を呈したとの報告がある3)。後者についてはCOVID-19の流行から数年が経ち,ようやく報告されるようになってきた4)。
また,SARS-CoV-2は拘束性換気障害および肺拡散能低下をもたらすとされており,その影響は数か月から数年間にわたって持続すると報告されている5),6)。COVID-19罹患患者の90%に呼吸器系の症状,運動耐容能の低下,肺組織の傷害などの後遺症症状を認め7),中等度以上の重症度では罹患から12か月後において肺拡散能障害と肺間質性障害の発生率が30%を超え,その1/3は重症後遺症症状であるとされている8)。Wuら9)はCOVID-19で入院した患者のうち1/3は退院後12か月時点で肺機能検査異常の残存を認め,そのうち最も多かったのは肺拡散能の低下であったと報告している。
上記のように,海外ではCOVID-19についての様々な見解が報告されている一方,本邦でのCOVID-19罹患後における肺機能検査指標の検討についての報告はない。今回,われわれはCOVID-19罹患後における肺機能検査指標の経時的変化および12か月後の低下に関連する因子についての検討を行ったので報告する。
2020年1月~2021年5月までの期間にCOVID-19と診断され,神戸市立医療センター中央市民病院で入院加療し,退院後に肺機能検査を施行した患者50例(男性40例,女性10例,年齢65 ± 10歳)を対象とした。対象患者は退院後3か月,6か月および9~12か月後に肺機能検査を実施した。COVID-19罹患後患者で肺機能検査を十分に実施できなかった症例は除外した。退院後9~12か月後の肺機能検査において正常群を%FVCが80%以上かつ%DLCOが80%以上,低下群を%FVCが80%未満もしくは%DLCOが80%未満と定義した9)。重症度分類は軽症・中等症I・中等症II・重症の4群に分類した10)。
本研究は神戸市立医療センター中央市民病院倫理審査委員会の承認を得て実施した(No. zn230510)。
対象患者50例を正常群・低下群の2群に大別し検討を行った。両群について患者背景として性別,年齢,身長,体重,Body Mass Index(以下,BMI),COVID-19の重症度や入院日数,治療介入,後遺症症状の有無,基礎疾患・既往歴,喫煙歴およびBrinkman指数を収集した。また,血液生化学データとして入院時と退院後12か月でのC-Reactive Protein(以下,CRP)およびD-dimerについて収集した。
肺機能検査指標として対標準肺活量(vital capacity % predicted;以下,%VC),対標準努力肺活量(forced vital capacity % predicted;以下,%FVC),対標準1秒量(forced expiratory volume in one second % predicted;以下,%FEV1),対標準機能的残気量(functional residual capacity % predicted;以下,%FRC),対標準残気量(residual volume % predicted;以下,%RV),対標準全肺気量(total lung capacity % predicted;以下,%TLC),対標準肺拡散能(diffusing capacity of the lung for carbon monoxide % predicted;以下,%DLCO),対標準肺拡散能肺胞気量比(diffusing capacity of the lung for carbon monoxide minute alveolar ventilation ratio % predicted;以下,%DLCO/VA)を収集した。肺機能検査実施時のヘモグロビン値からDLCO補正値(以下,DLCO(C))を算出した。算出方法はCotes法補正式を用いた11)。また,3か月時の肺機能検査指標を用いて,12か月後の肺機能検査指標の低下について関連する因子の検討をreceiver operating characteristic(ROC)曲線で行った。
さらに,得られた肺機能検査の変化率を算出し,正常群・低下群での経時的変化の差についても検討した。
呼吸機能検査装置はCHESTAC-8900N(チェスト株式会社)を使用した。統計解析は性別,後遺症症状の有無,喫煙歴をχ2検定,年齢,身長,体重,BMI,Brinkman指数,COVID-19の重症度,入院日数はStudentのt検定にて検討した。CRP,D-dimer,各種肺機能検査指標,肺機能検査の変化率の両群間差にはMann-Whitney U検定を用いた。P値 < 0.05を有意差ありと定義した。
両群の患者背景をTable 1に示す。正常群が33例(66%),低下群が17例(34%)であった。正常群と比較し低下群では,COVID-19の重症度(2.2 vs 2.9, p < 0.01),入院日数(23日vs 46日,p = 0.01),後遺症症状の有無(58% vs 82%, p = 0.03)が有意に高値であった。性別,年齢,身長,体重,BMIは両群間で有意差を認めなかった。また,呼吸器疾患の有無に関して拘束性換気障害は正常群で間質性肺炎が1例,低下群で2例,閉塞性換気障害は慢性閉塞性肺疾患(chronic obstructive pulmonary disease; COPD)が正常群で3例,気管支喘息が正常群で3例,低下群で2例,その他,低下群で非小細胞性肺がんが1例であった。拘束性換気障害および閉塞性換気障害を含めた呼吸器疾患の有無に有意差は認めなかった。心疾患に関しては正常群で心房細動が1例,陳旧性心筋梗塞の既往が1例,低下群で陳旧性心筋梗塞の既往が1例,狭心症が1例であった。心疾患の有無に関しても両群で有意差は認めなかった。脳血管疾患は正常群で脳梗塞の既往が2例,高次脳機能障害が1例,低下群で脳動脈瘤術後が1例,肝疾患の既往は正常群でB型肝炎既往が1例,原発性胆汁性肝硬変が2例,非アルコール性脂肪肝炎が2例,肝機能障害が1例,低下群で脂肪肝が1例,肝機能障害が1例,腎疾患の既往は正常群で慢性腎臓病が2例,慢性腎盂腎炎が1例,腎細胞がん術後が1例,低下群で慢性腎臓病が1例,腎機能障害が1例であったが,糖尿病などいずれの既往歴にも有意差は認めなかった。喫煙歴の有無およびBrinkman指数にも両群で有意差は認めなかった。血液生化学検査の入院時および退院後12か月でのCRPおよびD-dimer値にも有意差は認めなかった。
| 全体 (n = 50) |
正常群 (n = 33) |
低下群 (n = 17) |
p値 正常群vs低下群 |
|
|---|---|---|---|---|
| 年齢(歳) | 65 ± 10 | 66 ± 10 | 63 ± 10 | 0.13 |
| 男性, n(%) | 40(80%) | 27(82%) | 13(76%) | 0.34 |
| BMI(kg/m²) | 23 ± 3 | 23 ± 3 | 23 ± 3 | 0.39 |
| 呼吸器疾患, n(%) | 12(24%) | 7(21%) | 5(29%) | 0.27 |
| 拘束性換気障害,n(%) | 3(6%) | 1(3%) | 2(12%) | 0.16 |
| 閉塞性換気障害,n(%) | 8(16%) | 6(18%) | 2(12%) | 0.27 |
| その他,n(%) | 1(2%) | 0(0%) | 1(6%) | 0.17 |
| 心疾患, n(%) | 4(8%) | 2(6%) | 2(12%) | 0.27 |
| 脳血管疾患, n(%) | 4(8%) | 3(9%) | 1(6%) | 0.34 |
| 肝疾患, n(%) | 8(16%) | 6(18%) | 2(12%) | 0.27 |
| 腎疾患, n(%) | 6(12%) | 4(12%) | 2(13%) | 0.49 |
| 糖尿病, n(%) | 16(32%) | 12(36%) | 4(24%) | 0.18 |
| 重症度 | 2.5 ± 0.9 | 2.2 ± 1.0 | 2.9 ± 0.2 | < 0.01* |
| 入院日数(日) | 31 ± 26 | 23 ± 15 | 46 ± 34 | 0.01* |
| 後遺症症状の有無, n(%) | 33(66%) | 19(58%) | 14(82%) | 0.03* |
| 喫煙の有無, n(%) | 30(63%) | 21(68%) | 9(53%) | 0.17 |
| Brinkman指数 | 976 ± 696 | 969 ± 741 | 990 ± 600 | 0.47 |
| 入院時D-dimer(µg/mL) | 1.2(0.8–2.8) | 1.0(0.7–2.2) | 1.4(1.1–3.4) | 0.10 |
| 12か月後D-dimer(µg/mL) | 1.2(0.5–3.4) | 1.0(0.6–1.8) | 2.4(0.4–3.7) | 0.44 |
| 入院時CRP(mg/dL) | 6.9(4.3–12.8) | 5.9(2.5–12.6) | 8.8(6.6–12.8) | 0.24 |
| 12か月後CRP(mg/dL) | 0.4(0.1–1.6) | 0.9(0.1–1.8) | 0.3(0.1–1.5) | 0.23 |
※データは患者数(%),平均値 ± SDまたは中央値(四分位範囲)で表記
退院後9~12か月後の肺機能検査値をTable 2に示す。%VC,%FVC,%FEV1,%FRC,%RV,%TLC,%DLCO,%DLCO(C),%DLCO/VAの全指標で低下群が正常群と比較して有意に低値であった。
| 全体 (n = 50) |
正常群 (n = 33) |
低下群 (n = 17) |
p値 正常群vs低下群 |
|
|---|---|---|---|---|
| %VC | 95 ± 14 | 100 ± 12 | 85 ± 12 | < 0.01* |
| %FVC | 95 ± 15 | 100 ± 13 | 85 ± 14 | < 0.01* |
| %FEV1 | 92 ± 14 | 95 ± 12 | 85 ± 15 | 0.01* |
| %FRC | 97 ± 27 | 104 ± 27 | 85 ± 20 | < 0.01* |
| %RV | 117 ± 28 | 125 ± 23 | 102 ± 30 | < 0.01* |
| %TLC | 105 ± 16 | 110 ± 13 | 94 ± 16 | < 0.01* |
| %DLCO | 100 ± 28 | 112 ± 19 | 76 ± 29 | < 0.01* |
| %DLCO(C) | 102 ± 29 | 113 ± 21 | 79 ± 29 | < 0.01* |
| %DLCO/VA | 94 ± 19 | 100 ± 14 | 84 ± 23 | 0.01* |
※データは平均値 ± SDで表記
肺機能検査指標の低下に関連する因子について,患者背景および退院後3か月での肺機能検査指標を用いてロジスティック回帰分析を行った結果をTable 3に示す。目的変数は12か月後の肺機能指標について%FVCが80%未満または%DLCOが80%未満とした。単変量回帰分析の結果,患者背景ではCOVID-19の重症度,入院日数に有意な関連を認めた。退院後3か月後の肺機能検査指標では,%VC,%FVC,%FEV1,%FRC,%RV,%TLC,%DLCO,%DLCO(C)に有意な関連を認めた。%FVC,%TLC,%DLCOを用いて多変量回帰分析を行った結果,%FVC(オッズ比:0.942,p = 0.04)および%DLCO(オッズ比:0.945,p < 0.01)が低下に有意に関連する指標であった。
| 単変量回帰分析 | 多変量回帰分析 | |||||
|---|---|---|---|---|---|---|
| オッズ比 | 95% CI | p値 | オッズ比 | 95% CI | p値 | |
| 年齢 | 0.970 | 0.916–1.027 | 0.29 | |||
| 男性 | 0.733 | 0.177–3.047 | 0.67 | |||
| BMI | 0.971 | 0.796–1.185 | 0.77 | |||
| 重症度 | 5.823 | 1.140–29.753 | < 0.01* | |||
| 入院日数 | 1.039 | 1.008–1.072 | < 0.01* | |||
| %VC | 0.926 | 0.876–0.980 | < 0.01* | |||
| %FVC | 0.933 | 0.887–0.981 | < 0.01* | 0.942 | 0.888–0.998 | 0.04* |
| %FEV1 | 0.926 | 0.875–0.981 | < 0.01* | |||
| %FRC | 0.968 | 0.932–1.006 | 0.04* | |||
| %RV | 0.963 | 0.934–0.992 | < 0.01* | |||
| %TLC | 0.891 | 0.827–0.960 | < 0.01* | ― | ― | ― |
| %DLCO | 0.941 | 0.906–0.978 | < 0.01* | 0.945 | 0.908–0.985 | < 0.01* |
| %DLCO(C) | 0.929 | 0.886–0.975 | < 0.01* | |||
| %DLCO/VA | 0.969 | 0.935–1.003 | 0.06 | |||
COVID-19の重症度,入院日数,退院後3か月での肺機能検査指標(%FVC, %TLC, %DLCO)についてROC解析を行った(Figure 1)。%DLCOがArea under the curve:0.897で12か月後の肺機能検査指標の低下に最も関連する指標であった。また,本検討での低下を予測する%DLCOのカットオフ値は83%であり,感度:76.9%,特異度:93.5%であった。
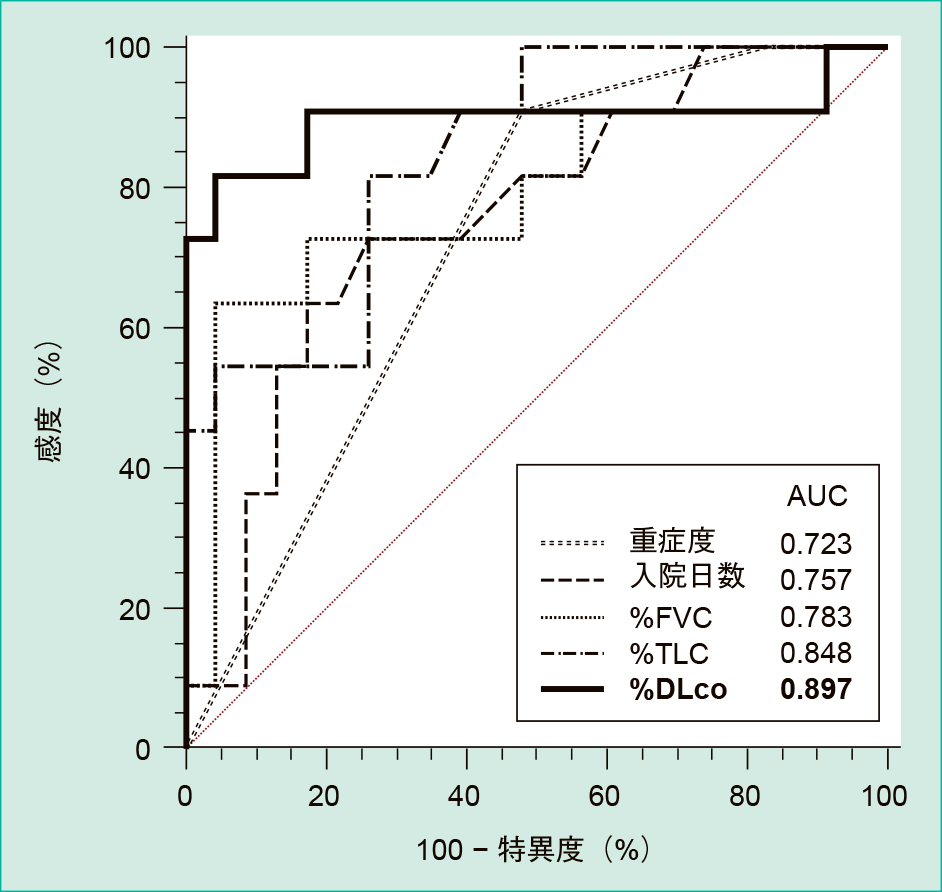
%DLCOがAUC:0.897で最も有用な指標であり,カットオフ値は ≤ 83%で,感度:76.9%,特異度:93.5%であった。
退院後3か月後から12か月後での肺機能検査結果の変化率を算出し,検討を行った結果,%TLCのみに有意差を認め,低下群で有意に変化率が高かった(2.5% vs 10.8%, p = 0.02)。正常群・低下群での平均値は退院後3か月で106%と85%,退院後9~12か月で110%と94%であった。%DLCOについては正常群・低下群での平均値が退院後3か月でそれぞれ114%と77%,退院後9~12か月では112%と76%と経時的変化に有意差は認めなかったが,低下群では基準範囲以下(%DLCO < 80%)であった。%VC,%FVC,%FEV1,%FRC,%RV,%DLCO/VAにおいても両群間で有意差は認めなかった(Figure 2)。

3か月から12か月の肺機能検査指標において%TLCのみ低下群で有意に増加し,その他の指標では経時的変化は認めなかった(*: p < 0.05)。
COVID-19罹患後における肺機能検査指標の経時的変化および低下に関連する因子を明らかにするために本検討を実施した。
COVID-19の重症度および入院日数は退院12か月後の肺機能検査の低下に関係することが明らかとなった。また,喫煙歴や肺疾患や糖尿病などの既往歴の有無は有意差を認めなかった。そして,低下群において後遺症症状を有する割合が有意に高く,COVID-19罹患後の肺機能障害が自覚症状として残存していることが推察された。
COVID-19による肺機能障害には主に①ARDSに伴うびまん性肺胞機能障害(以下,DAD),②血栓による肺胞微小血管の閉塞,③炎症性サイトカインの関与などが挙げられる。SARS-Cov-2は細胞表面のアンギオテンシン変換酵素2受容体に結合し,肺胞II型細胞を直接攻撃する。それによりウイルスの増殖や炎症性サイトカインの放出を促進し,II型肺胞細胞の機能低下,アポトーシス,細胞間の間質性浮腫,また,DADに特徴的なヒアリン膜の形成が起こる。また,肺の血管内皮細胞,血小板や補体,好中球細胞外トラップ(NETs)の活性化が起こり,血小板凝集が誘発され,血栓形成を引き起こすとされている。その結果,肺機能障害および肺胞ガス交換の機能が著しく失われる12)~14)。
本検討において低下群では退院後9~12か月において,全肺気量は有意に低下しており,肺の線維化や炎症と関連している可能性が示唆された。しかし,3か月時点からの経時的変化では正常群と比較して,低下群で有意に変化率が大きかった。以上のことから,罹患後12か月の経過で肺気量の増加を認めるものの実測値としては低く,長期にわたる肺の線維化や炎症残存の可能性が示唆される結果であった。
肺拡散能においては低下群の9~12か月での%DLCOの平均値が76%と低下しており,さらに経時的改善変化に乏しかったこと,正常群では退院後3か月の時点で平均値が114%と良好であったことから,肺拡散障害は3か月の肺機能検査時点で認められれば,12か月後まで残存していることが推察される。ロジスティック回帰分析およびROC解析の結果からも,退院後3か月時点での%DLCOの結果が12か月後の肺機能障害に最も関連する因子であった。
本検討で得られた結果はこれまでに報告された研究結果とほぼ一致しており,Blancoら15)は%DLCOが80%未満に低下した対象ではCOVID-19の重症度が有意に高く,入院日数も有意に長かったと報告している。Bellanら16)によると12か月後の%DLCOが80%未満の症例では,その経時的変化に乏しく,改善を示さず,有意に後遺症症状を有していたと報告している。
本検討の研究限界として,COVID-19加療前の肺機能検査データがないことが挙げられる。しかし,呼吸器疾患を含めた基礎疾患に有意差を認めなかったことより,得られた正常・低下群の差はCOVID-19によるものと考えられる。また,6分間歩行試験などの運動機能評価や,CT検査や心エコー図検査といった他の画像検査との比較については行えていない。最後に,肺機能検査は検者手技や被検者の努力依存で結果に影響を及ぼす検査である。しかし,当検査室では年1回の検者間差(同一被検者においてFVCの測定誤差が0.15 L以内)を実施しており,検者による結果の差異はほとんどないと考える。
COVID-19は身体的・精神的に多大な影響を及ぼし,長期の臓器障害や後遺症症状,いわゆるLong COVIDの病態を引き起こす。COVID-19の重症度は軽症にも関わらず,肺の線維化や肺拡散能低下を認める症例,明らかな臓器障害は認めないものの後遺症症状を認める症例も観察研究の結果から報告が散見されつつある8),15)。しかしながら,COVID-19関連の長期的な影響と,可逆性に関する報告は未だ少なく,世界共通の課題である。今回,我々はCOVID-19罹患後の肺機能検査を経時的に観察し,長期の肺機能障害の残存を示唆する結果を得た。今後は6分間歩行試験などの運動機能評価やCT検査や心エコー図検査といった他の画像検査との比較や,入院加療を必要としなかった軽症や無症候の患者にも対象範囲を広げ検討を行いたいと考える。
COVID-19罹患後における肺機能検査指標について,その病態を踏まえて報告した。経時的変化で改善に乏しい長期の肺機能障害を示す群(低下群)では持続する拘束性換気障害および肺拡散能低下を認めた。特に肺拡散能低下は退院後3か月の肺機能検査時点から認められ,退院後3か月での%DLCOは12か月後の肺機能検査の低下に関連する因子である。
本論文に関連し,開示すべきCOI 状態にある企業等はありません。