Abstract
症例は39歳の男性で,健康診断で血小板減少を指摘され受診した.腹部超音波検査で内部血流を伴う10 cm大の低エコー脾腫瘤を認めた.腹部造影CTで脾実質と同程度に濃染される比較的境界明瞭な腫瘤を脾臓下極に認め,MRIで脾正常実質と比べT1強調画像で等信号,T2強調画像で等~一部高信号を呈した.18F-FDG-PET/CTで軽度集積(SUV max 3.0)した.悪性を否定できず,脾機能亢進が原因と考えられる血小板減少を認め,脾破裂の危険性があることから手術適応と判断した.手術は左肋骨弓斜切開で脾摘出術を施行した.病理診断ではCD8陽性の類洞内皮細胞とCD34陽性の血管内皮細胞を腫瘤全体に均一に認め,脾過誤腫と診断した.血小板値は術直後に正常化し,術後14日目に退院となった.脾過誤腫はまれな疾患で,血小板減少症にて発見された巨大脾過誤腫の1例を経験したので報告する.
はじめに
脾過誤腫は,臓器内の正常組織が発生の過程で量的異常または構造異常を呈して増殖する組織奇形と定義されている1).今回,我々は血小板減少症を合併した脾過誤腫の1切除例を経験したので若干の文献的考察を加えて報告する.
症例
症例:39歳,男性
主訴:血小板減少
既往歴:ピロリ菌除菌後
内服歴:なし.
家族歴:特記すべき事項なし.
現病歴:定期健診で血小板減少を指摘され,精査加療のため当院内科を受診した.血小板減少を伴う巨大脾腫瘤の診断で当科紹介となった.
入院時現症:身長176.5 cm,体重76.1 kg,体温36.4°C,血圧129/85 mmHg,心拍数65回/分,整.明らかな異常所見は認めず.
理学所見:眼瞼結膜に貧血認めず.眼球結膜に黄疸認めず.頸部・腋窩・鼠径部にリンパ節触知せず.腹部は平坦,軟で,腫瘤を触知せず.明らかな異常所見を認めなかった.
血液検査所見:WBC 5,300/μl,Hb 15.6 g/dl,Ht 44.0%,Plt 6.8×104/μlと貧血はないが,血小板減少を認めた.HBs-Antigen(−),HCV-antibody(−),platelet associated IgG(以下,PAIgGと略記)36(46以下),Anti-nuclear antibody(ANA)<40(39以下)と感染症,血小板関連抗体,抗核抗体は陰性であった(Table 1).
Table 1
Laboratory data
| Hematology | |
Chemistry | |
| WBC |
5,300/μl |
TP |
6.8 g/dl |
| RBC |
485/μl |
Alb |
4.4 g/dl |
| Hb |
15.6 g/dl |
T-Bil |
0.9 mg/dl |
| Ht |
44% |
AST |
13 IU/l |
| Plt |
6.8×104/μl |
ALT |
13 IU/l |
|
|
Alp |
211 IU/l |
| Coagulation |
|
LDH |
119 IU/l |
| PT-INR |
1.18 mg/dl |
γ-GTP |
21 IU/l |
| APTT |
34 sec. |
AMY |
73 IU/l |
| Fibrinogen |
217 mg/dl |
CRP |
0.02 mg/dl |
| D-dimer |
0.1 μg/dl |
BUN |
9.5 mg/dl |
| FDP |
0.3 μg/dl |
Cr |
0.77 mg/dl |
|
|
Na |
141 mEq/l |
| PAIgG |
36 |
K |
4.1 mEq/l |
| ANA |
<40 times |
Cl |
108 mEq/l |
| Anti-cardiolipin antibodies |
≤8 U/ml |
Ca |
8.5 mEq/l |
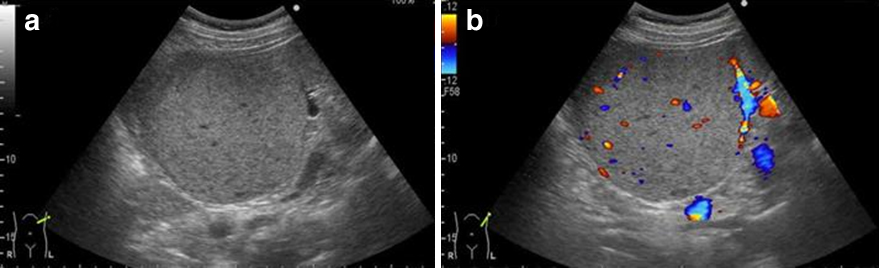
腹部超音波検査所見:脾臓と連続性のある105×93 mm大の腫瘤を認め,カラードップラーで腫瘤内部に血流を認めた(Fig. 1).
腹部CT所見:脾臓下極を主座とし,造影検査で脾実質と同程度に濃染する比較的境界明瞭な脾腫瘤を認めた(Fig. 2).
MRI所見:脾腫瘤は,T1強調画像で正常脾実質と比べて等信号で,T2強調画像で等~一部高信号を呈していた(Fig. 3).
18F-FDG-PET/CT所見:脾腫瘤に軽度の異常集積(SUV max=3.0)を認め,その他に異常集積はなかった(Fig. 4).
以上の結果より,脾腫瘤が原因と考えられる血小板減少を呈すること,PETで軽度異常集積を示し悪性の可能性が否定できないこと,破裂の危険性があることから手術適応と判断した.術式の選択は腫瘍径が大きく,悪性を否定できないことから腹腔鏡手術ではなく開腹手術の方針とした.
手術所見:手術は全身麻酔下に左季肋下斜切開でアプローチし,脾臓摘出術を施行した.左大網の脾臓への癒着を一部に認めるのみで,脾腫瘤による周囲への浸潤を認めなかった.手術時間は2時間46分で,出血量は70 mlであった.
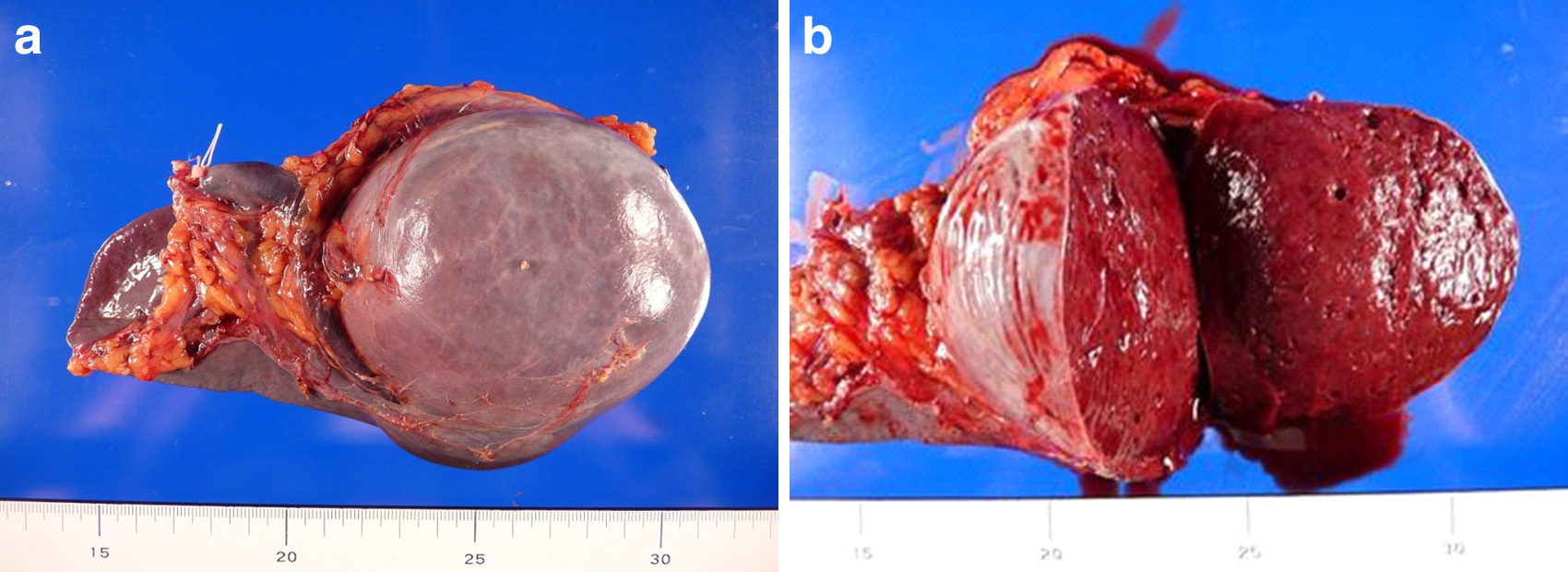
摘出標本所見:腫瘍の大きさは100×85 mmであった.腫瘍割面は境界明瞭で表面平滑な膨張性に発育する孤立性腫瘍だった(Fig. 5).
病理組織学的検査所見:結節部分全体にCD8陽性の類洞内皮細胞と,CD34陽性を示す血管内皮細胞の増殖が均一に認められることより脾過誤腫と診断した(Fig. 6).
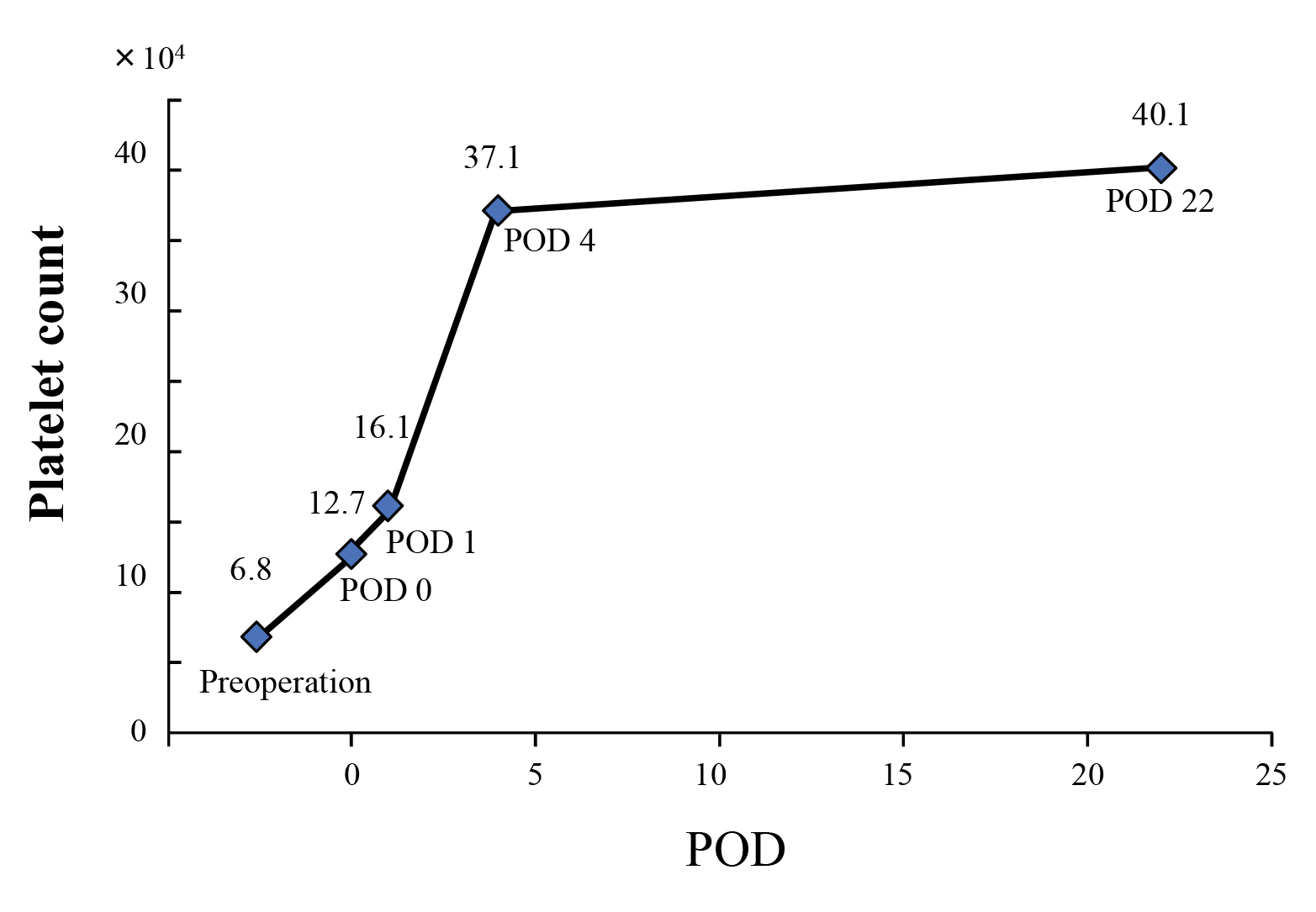
術後経過:術後経過は良好であった.血小板数は,手術翌日には16.1×104/μlと正常値まで改善し,退院後には40.1×104/μlとなった(Fig. 7).
考察
脾過誤腫は,臓器内の正常組織が発生の過程で量的異常または構造異常を呈して増殖する組織奇形と定義されている1).脾過誤腫はまれな疾患であり,発生頻度は,剖検では0.024~0.13%と報告されている2).性差は認められず,発生年齢は生後11か月~86歳と幅広く報告されている3).本邦でも生後4か月~82歳までの報告があり4)5),50歳代での報告が最も多い.脾過誤腫に特異的な症状はなく,ほとんどが無症状で,人間ドックや健診などで偶発的に診断されることが多い.一部の患者が有症状/所見で脾機能亢進,腹痛,悪心,腹部膨満感,頻度は少ないが発熱や夜間発汗,倦怠感が認められることがある.
本例は健診で血小板減少を指摘され,2次検診で脾腫瘍が認められた有症状症例であった.血小板減少の原因として,脾臓そのものの増大による脾機能亢進6)7),PAIgG高値となる免疫学的影響の関連4)7)8),腫瘍内に多発する血栓形成により血小板消費を呈するKasabach-Merritt症候群7)9),その他の原因などが報告されている7)10).渡邊ら7)は脾過誤腫に合併した血小板減少症例(10×104/μl以下)は90例中8例あり,平均腫瘍径9.9 cmであったと報告している.本症例は腫瘍径が大きく,脾臓摘出後に速やかに血小板数の改善を認めたことから脾腫による脾機能亢進が原因と考えられた.免疫学的影響はPAIgG値が正常範囲内であること,Kasabach-Merritt症候群は多発する腫瘍内血栓形成がないことから否定的であった.
画像検査では,超音波検査の約半数(52%)で内部低エコー,単純CTの約3/4(74%)で低吸収,造影CTの59%で造影効果があり,MRI-T1強調画像で82%が等~低信号で,MRI-T2強調画像で低~高信号を呈するなどの傾向はあるが,特徴的な所見がなく確定診断には至らないとしている9).
脾過誤腫の鑑別疾患として,良性腫瘍では血管腫,線維腫,脂肪腫,血管脂肪腫,悪性腫瘍では血管肉腫,悪性リンパ腫,転移性腫瘍などがあげられる.脾腫瘤を認めた場合,良性腫瘍か悪性腫瘍の判断が重要である.脾過誤腫は孤立性の報告がほとんどだが多発例の報告も認められる11).多発例の場合,転移性脾腫瘍の可能性もある.
PETは,がん検診としては1~2%の検出率で,主に悪性腫瘍や転移の全身検索に用いられている.その評価法として18F-FDG-PET/CTが有用とされている.Metserら12)は88症例の脾腫瘤に対し良性脾腫瘤の平均SUV値は1.87±0.32(最小1.17,最大2.1)で,悪性脾腫瘤の平均SUV値は7.86±5.57(最小2.42,最大29.6)と報告している.本症例は,18F-FDG-PET/CTを行い,悪性も否定できなかったため,手術を施行した.病理検査で脾過誤腫の診断となった.18F-FDG-PET/CTを含めた脾腫瘤の術前診断フローチャートを提示する(Fig. 8)12).
確定診断は組織診断であり,方法として手術による脾臓摘出や穿刺吸引方法がある.日本では手術による報告がほとんどである.近年,患者への侵襲を軽減するために腹腔鏡下手術も選択肢の一つとなっている.
本症例と同様に血小板減少を伴った脾過誤腫例に手術が奏効した報告例3)9)も認められたが,一方,経過中の脾過誤腫破裂の報告4)13)もあり,注意が必要である.手術適応としては,①有症状例,②悪性を否定できない場合,③破裂の危険性がある,④腫瘍の成長が早い場合などが考えられる.医学中央雑誌で1977 年から2015 年まで「脾過誤腫(会議録を除く)」で検索すると99例の報告があり,本症例を含めてちょうど100例となる.渡邊ら7)によると腫瘍最大径は1.8~22 cm(平均は5.3 cm)で,大きさが10 cmを超えるものは6例であったと報告している.岡田ら9)は,手術適応は5 cm以上で考慮する必要があると述べている.本症例は10 cmで本邦報告例の中では7番目の大きさであり,破裂の危険を考慮すると手術を選択したことは妥当であったと考える.
血小板減少を合併した破裂の危険性がある巨大脾過誤腫に対し脾臓摘出術が有効であった症例を経験した.本症例は悪性ではなかったが,脾過誤腫の術前診断は難しく,悪性疾患を鑑別するうえで術前PETを用いた複合的診断を行うことは有用と考えられた.
利益相反:なし
文献
- 1) Berge T. SPLENOMA. Acta Pathol Microbiol Scand. 1965;63:333–339.
- 2) Lam KY, Yip KH, Peh WC. Splenic vascular lesions: unusual features and a review of the literature. Aust N Z J Surg. 1999;69(6):422–425.
- 3) Hayes TC, Britton HA, Mewborne EB, Troyer DA, Saldivar VA, Ratner IA. Symptomatic splenic hamartoma: case report and literature review. Pediatrics. 1998;101(5):E10.
- 4) 笹本 和広, 田知本 寛, 若杉 宏明, 津田 隆, 太田 秀臣, 野中 善治,ほか.自然破裂した脾過誤腫の1乳児例.小児科臨床.1999;52(8):1704–1708.
- 5) 満尾 学, 安岡 利恵, 金城 信雄, 園山 宜延, 藤木 博, 森田 修司,ほか.横行結腸癌術後にHALSにて脾摘術を施行した脾過誤腫の1例.明石市立市民病院病院誌.2011;16:30–35.
- 6) Silverman ML, LiVolsi VA. Splenic hamartoma. Am J Clin Pathol. 1978;70(2):224–229.
- 7) 渡邊 将広, 長谷川 洋, 坂本 英至, 小松 俊一郎, 久留宮 康浩, 法水 信治.汎血球減少を合併した脾過誤腫の1例.日本臨床外科学会雑誌.2011;72(4):1028–1032.
- 8) 乳原 善文, 守永 真一, 山口 潜, 塚田 理康, 松下 央.プレドニソロンの投与,さらに腫瘤摘出により血小板の正常化を見た血小板減少を伴った脾過誤腫の1例.臨床血液.1988;29(7):1083–1087.
- 9) 岡田 憲幸, 小倉 靖弘, 小林 裕之, 寺嶋 宏明, 和田 道彦, 正井 良和,ほか.血小板減少を呈した巨大脾過誤腫の1例.日本消化器外科学会雑誌.2006;39(10):1598–1603.
- 10) Fujii T, Obara T, Shudo R, Tanno S, Maguchi H, Saitoh Y, et al. Splenic hamartoma associated with thrombocytopenia. J Gastroenterol. 1997;32(1):114–118.
- 11) 田中 千弘, 大橋 広文, 三沢 恵一, 古市 信明, 山森 積雄, 上西 宏,ほか.多発性脾過誤腫の1例.日本消化器外科学会雑誌.1998;31(7):1807–1810.
- 12) Metser U, Miller E, Kessler A, Lerman H, Lievshitz G, Oren R, et al. Solid splenic masses: evaluation with 18F-FDG PET/CT. J Nucl Med. 2005;46(1):52–59.
- 13) 高井 哲成, 渡邊 文利, 本田 聡, 丸山 保彦, 景岡 正信, 堀尾 嘉昭,ほか.腹腔内出血をきたした脾過誤腫の1例.藤枝市立総合病院学術誌.2002;8(1):2–4.