Abstract
目的:肝門部領域胆管癌の術前multi-detector row CT(以下,MDCTと略記)をもとにdorsal sectorの門脈胆管枝の走行形態を検討し,左側肝切除で切除すべき尾状葉の右側境界を明らかにする.方法:2008年から2012年まで,肝門部領域胆管癌110例の術前MDCTにおいて,dorsal sectorを走行する門脈胆管枝を同定し,Couinaudの定義をもとにdorsal sectorのb,c,d,cp,l領域を走行する門脈枝(P-b,P-c,P-d,P-cp,P-l)および胆管枝(B-b,B-c,B-d,B-cp,B-l)の分岐合流部位を検討した.結果:P-dの85%,B-dの91%は前/後区域枝などの二次分枝に,P-cの91%,B-cの96%は一次分枝に分岐合流した.P-bの98%,P-cpとP-lは全例が一次分枝から分岐し,B-bとB-lは全例,B-cpの92%が一次分枝に合流した.B-cの61%およびB-cpの35%が前後区域分岐部周辺に合流し,尾状葉胆管枝の合流部位は,前後区域分岐部周辺の頻度が最も高かった.結語:尾状葉の右側境界はc領域とd領域の境界にほぼ一致するが,5~10%において,cもしくはd領域側に偏移する.左側肝切除に伴う尾状葉切除の際には,c領域の肝実質切除とともに,前後分岐部の胆管を完全に切除することが必須であり,右側境界がd領域側へ偏移する症例は,d領域までの切除を考慮する必要がある.
はじめに
肝門部領域胆管癌において外科的切除は予後を期待できる唯一の方法であり,近年のR0切除率は66~95%と報告され,R0切除は最も重要な予後因子である1)~3).肝門部領域胆管癌は,胆管に沿って水平方向へ進展すると同時に,隣接する血管や肝実質へ垂直方向に浸潤し,この特有な腫瘍学的性質が,R0切除を困難にしている要因である.そのため,R0切除には,肝門部胆管を周囲の肝実質とともに一括して切除し,surgical marginの陰性を達成することが必須である.尾状葉は肝門部胆管に隣接する肝葉であるため,片側の肝葉に尾状葉を合併切除することが,R0切除率の向上および予後の延長をもたらし,現在,肝門部領域胆管癌に対する標準術式となっている4)~6).
尾状葉は肝両葉の背側で下大静脈を取り囲むように位置している.Healey7)8)や公文9)は,尾状葉を門脈segmentationの立場から「門脈本管もしくは一次分枝で支配される領域」と定義し,尾状葉をspiegel葉,paracaval portion,caudate processの三つに分類し,現在ではこの定義が一般的となっている.一方,Couinaud10)11)は,形態学的に,「肝門から主要肝静脈の背側にかけて下大静脈を取り囲む領域」をdorsal sectorと捉え,さらにdorsal sectorをleft dorsal sector,right dorsal sector,caudate processに分類し,後にleftおよびright dorsal sectorをそれぞれsegment IおよびIXと分類した.このように,「尾状葉」と「dorsal sector」の概念は異なっており,両者の領域は完全には一致しない.
肝門部領域胆管癌に対する左側肝切除では,dorsal sectorのどの範囲までを尾状葉として扱い切除するべきか,つまり尾状葉の右側境界について,いまだ一致した見解は得られていない.尾状葉もしくはdorsal sectorの門脈胆管枝の走行形態は,今まで,鋳型切除標本やCT angiography(CTA)などにより報告されているが12)~15),multi-detector row CT(以下,MDCTと略記)での検討は報告されていない.近年,画像技術の進歩により,MDCTによる肝門部周辺の詳細な血管や胆管の立体解剖が明らかとなり,術前にdorsal sectorにおける門脈胆管枝の走行形態を把握することが可能となった.
目的
肝門部領域胆管癌切除症例の術前に撮像したMDCTを用いて,dorsal sectorの門脈および胆管枝の走行形態を検討し,門脈本幹もしくは一次分枝で支配される領域を尾状葉として捉え,肝門部領域胆管癌に対する外科的切除の際に切除すべき尾状葉の右側境界を明らかにする.
方法
1. 対象
2008年1月から2012年5月まで当院で肝門部領域胆管癌の診断で術前にMDCTを撮像し,その後手術を行った110名を対象とした.男性が42名,女性が68名であり,年齢中央値は68歳であった.手術術式は右側肝切除が58例(52.7%)で,右肝切除が54例,右三区域切除術が4例であった.左側肝切除は50例(45.4%)で,左肝切除が42例,左三区域切除が8例であった.胆管切除は2例であった.東北大学大学院医学系研究科倫理委員会は,本研究が通常の臨床で収集されたカルテ情報を基に行われた後方視的研究であることから,被験者の同意は必要としないが,東北大学大学院医学系研究科のホームページに本研究内容を公開し被験者のオプトアウトの権利を明示することで,本研究を承認した.
2. MDCT撮像プロトコル
64列MDCTを用いて撮像した.非イオン性造影剤(300 mg/dl)を5 ml/secで30秒間注入し,早期動脈相,後期動脈相,門脈相および平衡相をbolus-tracking methodを用いて撮像した.2 mmスライスでのMDCT画像を作製した.
3. Dorsal sectorの領域分類
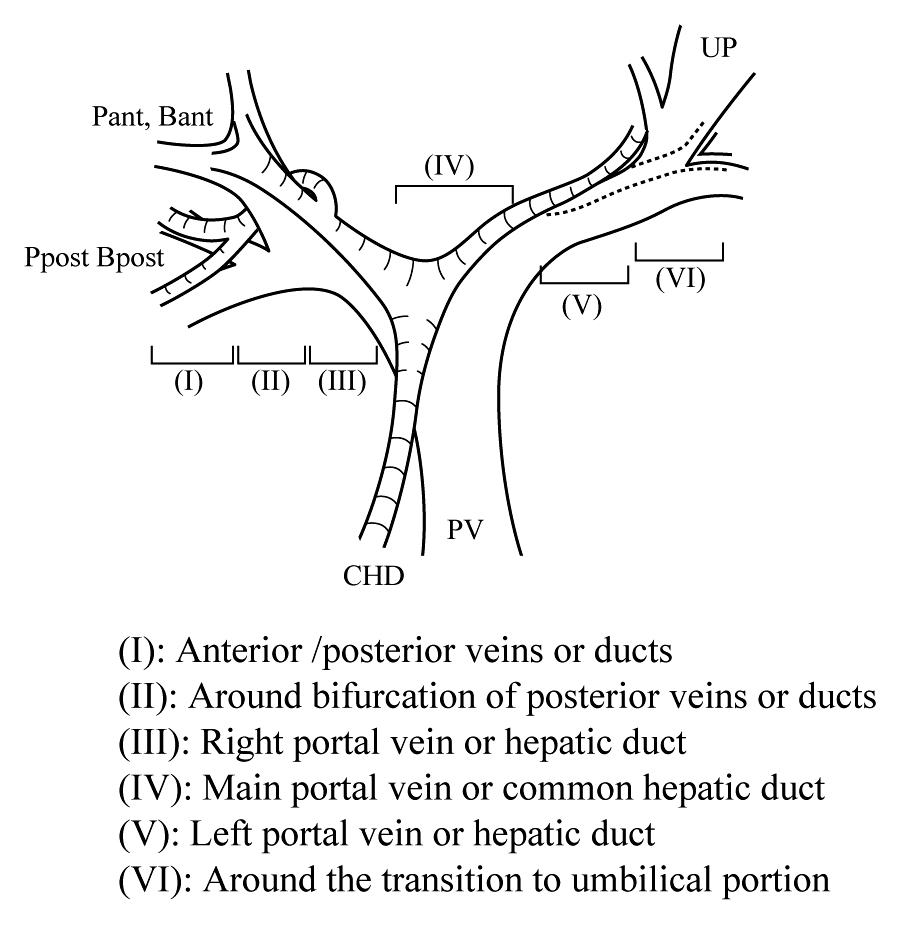
Couinaudの分類に従い,肝門から主要肝静脈根部にかけて,門脈一次分岐部から中肝静脈根部を結び下大静脈と平行な断面で左右二分した領域を,rightおよびleft dorsal sector(r-region,l-region)とし,肝門より尾側の下大静脈を取り囲む領域をcaudate process(cp-region)と分類した.さらに,Couinaudの分類にならい,right dorsal sectorは,下大静脈前面の領域でb-vein(P-b)から供血されるb-region,下大静脈の右側から右肝静脈根部前面の領域でc-vein(P-c)から供血されるc-region,下大静脈の右背側から右肝静脈根部背側の領域でd-vein(P-d)から供血されるd-regionに分類した(Fig. 1).各領域を供血する門脈枝をP-b,P-c,P-d,P-l,P-cpとし,胆管枝も同様にB-b,B-c,B-d,B-l,B-cpとした.
4. Dorsal sectorの門脈胆管枝の走行形態
はじめに,dorsal sectorの門脈枝(P-b,P-c,P-d,P-l,P-cp)の分岐部位をMDCTをもとに検討した.分岐部位はI)門脈前後区域枝(二次分枝),II)門脈前後区分岐部周辺,III)門脈右枝(右一次分枝),IV)門脈本幹,V)門脈左枝(左一次分枝),VI)門脈臍部移行部の6分類とし(Fig. 2),腫瘍浸潤により分岐部位が判別できない場合は評価不能とした.門脈segmentationの立場では,上記分類でのII)からVI)の部位で分岐する門脈枝が尾状葉枝であり,それらが供血する領域が尾状葉である.
次に,dorsal sectorの胆管枝(B-b,B-c,B-d,B-l,B-cp)の肝門での合流部位をMDCTをもとに門脈枝と同様に検討した.合流場所はI)後区域胆管枝(二次分枝),II)前後区域胆管枝の合流部周辺,III)右肝管(右一次分枝),IV)左右肝管合流部,V)左肝管(左一次分枝),VI)門脈臍部移行部周辺の6分類とした.腫瘍が左右肝管のどちらか片側に優位に存在し,腫瘍側のdorsal sector胆管枝のみの拡張を認める場合は,拡張し同定できる胆管枝のみを対象とした.腫瘍浸潤により合流形態が判別できない場合や,ドレナージチューブによる画質の乱れで合流形態が判別できない場合は,評価不能とした.
結果
対象症例110例の術前MDCTにおいて,dorsal sectorの門脈枝を計360本認め,P-d,P-c,P-b,P-cp,P-lをそれぞれ,60本,34本,42本,61本,163本同定した(Table 1).P-dの60本のうち,51本(85%)は前区域もしくは後区域門脈枝の二次分枝から分岐し,残りの9本(15%)は,一次分岐から分岐していた(Fig. 3a).一方で,P-cの9%が,前区域門脈枝から分岐し,P-cの91%が門脈一次分岐から分岐していた(Fig. 3b).P-bにおいては,前区域枝もしくは後区域枝の二次分枝から分岐する門脈枝は2%のみで,98%が門脈一次分枝由来であった.P-cpとP-lにおいては,全て一次分枝から分岐していた.門脈segmentationの立場から「門脈本幹および一次分枝から分岐する枝」を尾状葉枝と定義すると,P-l,P-cp,P-b,P-cのそれぞれ,100%,100%,98%,91%は尾状葉門脈枝であった.一方で,P-dの15%は尾状葉門脈枝であるが,85%は尾状葉門脈枝ではなく前後区域枝由来であった.
Table 1
The number of portal branches in the dorsal liver according to branch site
|
P-d |
P-c |
P-b |
P-cp |
P-l |
| Anterior/Posterior trunk |
51 (85%) |
3 (9%) |
1 (2%) |
0 (0%) |
0 (0%) |
| Bifurcation of anterior/Posterior trunk |
3 (5%) |
11 (32%) |
1 (2%) |
1 (2%) |
3 (2%) |
| Right portal vein |
6 (10%) |
15 (44%) |
16 (39%) |
38 (62%) |
23 (14%) |
| Main portal vein |
0 (0%) |
3 (9%) |
1 (2%) |
17 (27%) |
15 (9%) |
| Left portal vein |
0 (0%) |
1 (3%) |
14 (34%) |
1 (2%) |
34 (21%) |
| The transition to umbilical portion |
0 (0%) |
1 (3%) |
9 (21%) |
4 (7%) |
88 (54%) |
| Total |
60 (100%) |
34 (100%) |
42 (100%) |
61 (100%) |
163 (100%) |
Dorsal sectorの胆管枝は計410本認められ,B-d,B-c,B-b,B-cp,B-lをそれぞれ,56本,51本,79本,46本,178本同定した(Table 2).B-dの56本のうち51本(91%)が,後区域胆管枝(二次分枝)に合流し,5本(9%)が前後区域枝合流部周辺の胆管一次分枝に合流していた.B-cの4%が胆管二次分枝に合流し,96%が胆管一次分枝に合流していた.B-bとB-lにおいては胆管二次分枝に合流したものは認められず,全て一次分枝に合流していた.B-cpの8%は胆管二次分枝に合流し,残りの,92%は胆管一次分枝に合流していた.Dorsal sectorの胆管枝の合流形態は,門脈枝の分岐形態と類似していた.
Table 2
The number of biliary ducts in the dorsal liver according to confluence portions
|
B-d |
B-c |
B-b |
B-cp |
B-l |
| Posterior biliary ducts |
51 (91%) |
2 (4%) |
0 (0%) |
4 (8%) |
0 (0%) |
| Bifurcation of anterior/Posterior ducts |
5 (9%) |
31 (61%) |
9 (11%) |
16 (35%) |
20 (11%) |
| Right hepatic ducts |
0 (0%) |
10 (20%) |
10 (13%) |
12 (26%) |
22 (12%) |
| Main hepatic ducts |
0 (0%) |
2 (4%) |
14 (18%) |
3 (7%) |
24 (13%) |
| Left hepatic ducts |
0 (0%) |
6 (11%) |
45 (57%) |
9 (20%) |
106 (59%) |
| Ducts around transition of umbilical portion |
0 (0%) |
0 (0%) |
1 (1%) |
2 (4%) |
6 (3%) |
| Total |
56 (100%) |
51 (100%) |
79 (100%) |
46 (100%) |
178 (100%) |
前後区域分岐部周辺から分岐する門脈枝は,P-d,P-c,P-b,P-cp,P-lの5%,32%,2%,2%,2%であるが(Table 1),前後区域分岐部周辺に合流する胆管枝は,B-d,B-c,B-b,B-cp,B-lの9%,61%,11%,35%,11%であった(Table 2).前後区域分岐部周辺に分岐合流する頻度は,胆管枝の方が門脈枝より高かった.B-cおよびB-cpにおいて,前後区域分岐部周辺に合流する胆管枝の頻度は,他部位に合流する胆管枝の頻度と比べ最も高かった.
考察
尾状葉は,門脈segmentationの立場から門脈本幹または一次分岐により還流される領域として定義され7)~9),広く受け入れられているが,尾状葉の脈管走行を含めた解剖学的詳細はいまだ不明確な点も多く,特に尾状葉と肝右葉の境界については一定の見解が得られていない.本検討では,P-dおよびB-dの約90%が後区域枝の支配を示し,P-c,b,cp,lおよびB-c,b,cp,lの約95%以上が一次分枝の支配を受けることから,一般的にはd領域は尾状葉ではなく後区域の一部と考えるのが妥当であり,尾状葉の右側境界は,d領域とc領域の境界にほぼ一致すると考えられた.この結果は,d-veinを後区域門脈枝と捉え,d-veinで還流される領域をsegment VIIの一部と考える過去の報告と類似している16).石山17)は,尾状葉と肝右葉の境界付近に,後区域門脈枝から分岐し,下大静脈の右側を平行に頭背側に向かって走行する門脈枝が存在することを指摘しており,我々の検討におけるP-dの多くがこの門脈枝に一致すると考えられた.また,谷崎ら16)は,d領域の門脈枝は全て後区域枝から分岐し,一次分枝から分岐するd領域の門脈枝は存在しないと報告しているが,本検討では,10%程度のP-dは,門脈一次分枝から分岐し(Fig. 4),これら症例のP-dは,門脈segmentationの立場からは後区域門脈枝ではなく尾状葉門脈枝と捉えるべきである.つまり,この場合のd領域は尾状葉の一部であり,通常よりも尾状葉の右側境界がd領域側に偏移する.

尾状葉は,後区域と境界を接しているのと同様に,前区域(S8とS5)とも隣接している.特に前区域門脈枝の中枢側から分岐し右肝静脈前面に向けて頭側に走行する門脈枝(しばしば“P-8d”と呼ばれる門脈枝)が還流する領域は,dorsal sectorのc領域と隣接する.本検討では,P-cの91%が門脈一次分枝から分岐しており,paracaval門脈枝と考えられるが,残り9%のP-cは前区域門脈枝から分岐しており,これら門脈枝の多くはP-8dと考えられる.この場合におけるc領域はS8の一部と捉えることができ,前区域が下大静脈側に張り出し,尾状葉右側境界はb領域側へ偏移する.Choら14)は,P-8dがより中枢側から分岐する症例では,太く発達したparacaval 門脈枝を認めないと報告しているが,本検討においても,c領域をP-8dが還流し前区域が下大静脈側に張り出している9%の症例では,c領域に門脈一次分枝から分岐するparacaval門脈枝を認めることはなく,Choらの報告を支持するものであった.
Nimuraら4)は,尾状葉切除を伴う肝門部領域胆管癌切除45例のうち,44例において尾状葉胆管への癌浸潤を認め,尾状葉合併切除の必要性を提唱している.尾状葉の切除範囲については,肝門部領域胆管癌では尾状葉胆管枝の合流部位と浸潤範囲を個々の症例で尾状葉胆管枝全枝について的確に術前把握することは癌浸潤などで困難であることから,肝門部領域胆管癌の根治術では原則全尾状葉切除とすべきと考えられる.本検討から,肝門部領域胆管癌に対する左側肝切除において切除すべき尾状葉の右側範囲は,c領域までの肝実質を十分に切除することが少なくとも必須であるが,術前のMDCTで尾状葉の右側境界がd領域に偏位している症例で,特に右側優位な肝門部胆管症例においては,d領域胆管枝への癌進展を疑い,d領域までの切除を考慮する必要があると考えられる.さらに,本検討では,尾状葉胆管枝が前後区域分岐部に合流する頻度が比較的高く,特にc領域の胆管枝の約60%が前後区域分岐部周辺に合流することが明らかにされたことから,左側肝切除を伴う尾状葉切除の際には,前後区域分岐部の胆管を含めて尾状葉をen blockに切除することが,断端陰性の確保に重要と考えられる.
MDCTは,肝門部領域胆管癌の術前診断において,癌の進展や隣接する臓器への浸潤を評価するうえで必須の検査である.近年,multi planar reconstruction(MPR)技術の進歩により,肝門の脈管解剖を3Dイメージとして詳細に把握することが可能となった.さらに,SYNAPSE Vincent ®(Fujifilm)などの画像解析ソフトの登場により,脈管構造の三次元可視化や,還流領域の把握が可能となった18)19).しかし,これらのソフトによる血管の自動解析能力には限界があり,特に尾状葉門脈枝のような,細くて複雑な走行形態を示す脈管を正確に描出できるとは限らない.尾状葉右側境界の把握には,従来通りMDCTを詳細に検討し,尾状葉門脈枝の立体解剖を細かく構築することが必要と思われる.
本検討では,癌の浸潤によりdorsal sectorの門脈胆管枝の分岐合流形態が詳細に把握できなかった症例を9例認めた.腫瘍の直接浸潤やドレナージチューブによる画質の低下で正確な門脈胆管枝の走行形態の把握が困難になる点が,本検討の限界であった.また,癌が片側に局在していたために,対側の非拡張の尾状葉胆管枝の評価が行えなかった症例が10例あり,本検討が尾状葉胆管枝全てを検討したとはいえない.Thin slice MDCTの画質の向上は,より細い門脈胆管枝の分岐部位や走行形態の術前評価を可能にしたが,全ての尾状葉門脈胆管枝を把握することはいまだできず,MDCTや他の画像検査法のさらなる改良が望まれる.本検討では,d領域胆管枝への病理組織学的癌浸潤を評価していないため,d領域側に尾状葉右側境界が偏移する症例に対するd領域切除の必要性を病理組織学的見地から評価することが今後の課題と思われる.
尾状葉の右側境界はdorsal sectorのc領域とd領域の境界とほぼ一致するが,5~10%の症例において,右側境界がd領域側にもしくはc領域側に偏移していた.左側肝切除に伴う尾状葉切除の際には,c領域の肝実質切除とともに,前後分岐部の胆管を完全に切除することが断端陰性のためには必須であるが,右側境界がd領域側へ偏移する症例の場合は,d領域までの切除を考慮する必要がある.
利益相反:なし
文献
- 1) Hemming AW, Mekeel K, Khanna A, Baquerizo A, Kim RD. Portal vein resection in management of hilar cholangiocarcinoma. J Am Coll Surg. 2011;212(4):604–613; discussion 13–6.
- 2) Nagino M, Nimura Y, Nishio H, Ebata T, Igami T, Matsushita M, et al. Hepatectomy with simultaneous resection of the portal vein and hepatic artery for advanced perihilar cholangiocarcinoma: an audit of 50 consecutive cases. Ann Surg. 2010;252(1):115–123.
- 3) Kondo S, Hirano S, Ambo Y, Tanaka E, Okushiba S, Morikawa T, et al. Forty consecutive resections of hilar cholangiocarcinoma with no postoperative mortality and no positive ductal margins: results of a prospective study. Ann Surg. 2004;240(1):95–101.
- 4) Nimura Y, Hayakawa N, Kamiya J, Kondo S, Shionoya S. Hepatic segmentectomy with caudate lobe resection for bile duct carcinoma of the hepatic hilus. World J Surg. 1990;14(4):535–543; discussion 44.
- 5) Mizumoto R, Suzuki H. Surgical anatomy of the hepatic hilum with special reference to the caudate lobe. World J Surg. 1988;12(1):2–10.
- 6) Bismuth H, Nakache R, Diamond T. Management strategies in resection for hilar cholangiocarcinoma. Ann Surg. 1992;215(1):31–38.
- 7) Healey JE Jr, Schroy PC. Anatomy of the biliary ducts within the human liver; analysis of the prevailing pattern of branchings and the major variations of the biliary ducts. AMA Arch Surg. 1953;66(5):599–616.
- 8) Healey JE Jr. Clinical anatomic aspects of radical hepatic surgery. J Int Coll Surg. 1954;22(5 Sect. 1):542–550.
- 9) 公文 正光.肝鋳型標本とその臨床応用 尾状葉の門脈枝と胆道枝.肝臓.1985;26(9):1193–1199.
- 10) Couinaud C. Surgical anatomy of the liver revisited. Paris: Acheve Dimprimer Sur Les Presses; 1989.
- 11) Couinaud C. The paracavalsegments of the liver. J Hep Bil Pancr Surg. 1995;2:145–151.
- 12) Kitagawa S, Murakami G, Hata F, Hirata K. Configuration of the right portion of the caudate lobe with special reference to identification of its right margin. Clin Anat. 2000;13(5):321–340.
- 13) Kogure K, Kuwano H, Yorifuji H, Ishikawa H, Takata K, Makuuchi M. The caudate processus hepatic vein: a boundary hepatic vein between the caudate lobe and the right liver. Ann Surg. 2008;247(2):288–293.
- 14) Cho A, Okazumi S, Takayama W, Takeda A, Iwasaki K, Sasagawa S, et al. Anatomy of the right anterosuperior area (segment 8) of the liver: evaluation with helical CT during arterial portography. Radiology. 2000;214(2):491–495.
- 15) Takayama T, Tanaka T, Higaki T, Katou K, Teshima Y, Makuuchi M. High dorsal resection of the liver. J Am Coll Surg. 1994;179(1):72–75.
- 16) 谷崎 裕志, 竜 崇正, 趙 明浩, 河野 至明.Segment IXの胆管枝に関する研究 胆管造影CTを用いて.胆道.2001;15(5):381–387.
- 17) 石山 秀一.Dorso-lateral paracaval portion(dl-PCP)の意義.胆と膵.2003;24:75–80.
- 18) Ohshima S. Volume analyzer SYNAPSE VINCENT for liver analysis. J Hepatobiliary Pancreat Sci. 2014;21(4):235–238.
- 19) Sakai H, Okuda K, Yasunaga M, Kinoshita H, Aoyagi S. Reliability of hepatic artery configuration in 3D CT angiography compared with conventional angiography—special reference to living-related liver transplant donors. Transpl Int. 2005;18(5):499–505.