2020 Volume 53 Issue 11 Pages 862-870
2020 Volume 53 Issue 11 Pages 862-870
症例は47歳の女性で,健診の腹部超音波検査にて肝尾状葉腹側に境界明瞭内部均一な長径43 mmの低エコー腫瘤を指摘され,精査目的に当院を受診した.腹部造影CTでは造影効果に乏しく,造影MRIではT1強調画像にて低信号,T2強調画像にて高信号であった.周囲への圧排や浸潤は認めなかった.神経鞘腫と診断し,半年ごとの画像検査によるフォローとした.初診時より2年半後までに腫瘍は経時的に増大し(56×35×23 mm),周囲脈管への圧排所見も認められたため,手術の方針とした.審査腹腔鏡にて,腫瘍が肝臓や肝十二指腸間膜と可動性があることを確認し,切除可能と判断し開腹に移行した.腫瘍は左肝動脈周囲神経叢と癒着していたが,動脈を温存し腫瘍を摘出した.腫瘍は免疫組織学的染色でS-100蛋白陽性であり神経鞘腫と診断した.左肝動脈神経叢由来の神経鞘腫は非常にまれであり報告する.
A 47-year-old woman was admitted to our hospital for further examination of a tumor adjacent to the hepatic caudal lobe. Abdominal CT showed a 43-mm hypovascular tumor. The tumor gave hypointense and hyperintense signals on T1- and T2-weighted images, respectively, in abdominal MRI. There was no sign of tumor invasion. The patient was followed up every six months under a diagnosis of schwannoma. Two and a half years later, the tumor had grown to 56 mm and was compressing the surrounding vessels. After laparoscopic exploration to rule out clear invasion, tumor resection by laparotomy was performed. Intraoperative findings revealed that the tumor had arisen from the nerve plexus around the left hepatic artery. The histopathological diagnosis was schwannoma, with positive staining for S-100 protein. A schwannoma arising from the nerve plexus around the left hepatic artery is very rare.
神経鞘腫は末梢神経のSchwann鞘から発生する良性腫瘍で,頭頸部や四肢に好発であり腹腔内発生はまれである1).今回,我々は左肝動脈神経叢由来の神経鞘腫の1切除例を経験したため報告する.
症例:47歳,女性
主訴:なし.
家族歴:特になし.
既往歴:子宮筋腫手術(42歳時)
現病歴:健診で施行された腹部超音波検査で,肝尾状葉腹側に腫瘤性病変を指摘され,精査加療となった.
入院時現症:身長162 cm,体重50 kg.腹部平坦,軟.
入院時検査成績:血液生化学検査では特記すべき異常を認めなかった.CEAは1.0 ng/mlで正常範囲内であった.
腹部超音波検査所見(初診時):肝尾状葉腹側に長径43 mmの境界明瞭で低エコーな腫瘤を認めた(Fig. 1).

(a, b) Abdominal US revealed a hypoechoic mass on the ventral side of the hepatic caudal lobe (white arrowheads).
上部消化管内視鏡検査所見:異常なし.
腹部造影CT所見(初診時):肝尾状葉腹側に造影効果に乏しい44×24×18 mm大の境界明瞭な腫瘤を認め,門脈左枝に接していた(Fig. 2).
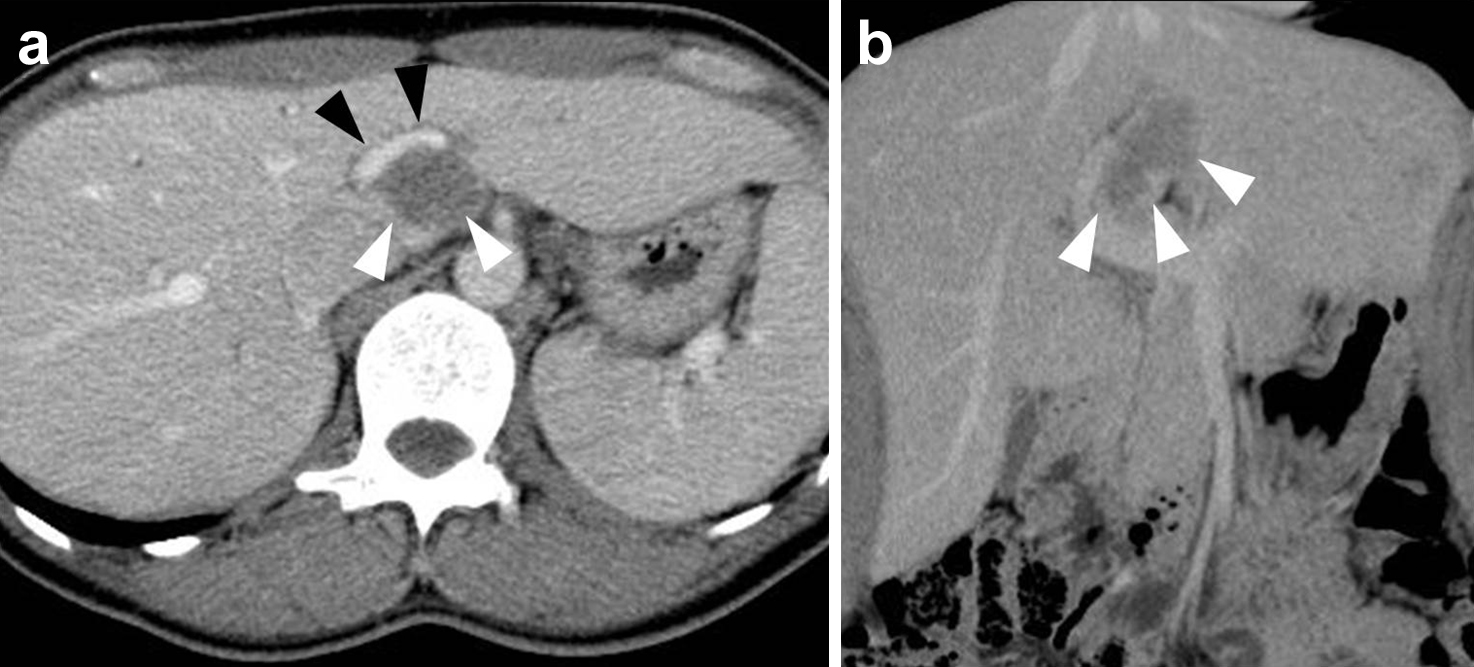
(a, b) Abdominal contrast CT revealed a well circumscribed low density tumor of size 44×24×18 mm touching the left branch of the portal vein on the ventral side of the hepatic caudal lobe (white arrowheads: tumor, black arrowheads: left branch of portal vein).
腹部造影MRI所見(初診時):肝尾状葉腹側に境界明瞭な腫瘤を認めた.腫瘤はT1強調画像で低信号,T2強調画像で低信号な被膜を有する高信号であった.また,dynamic studyで腫瘤辺縁部が被膜状に淡く造影された(Fig. 3).
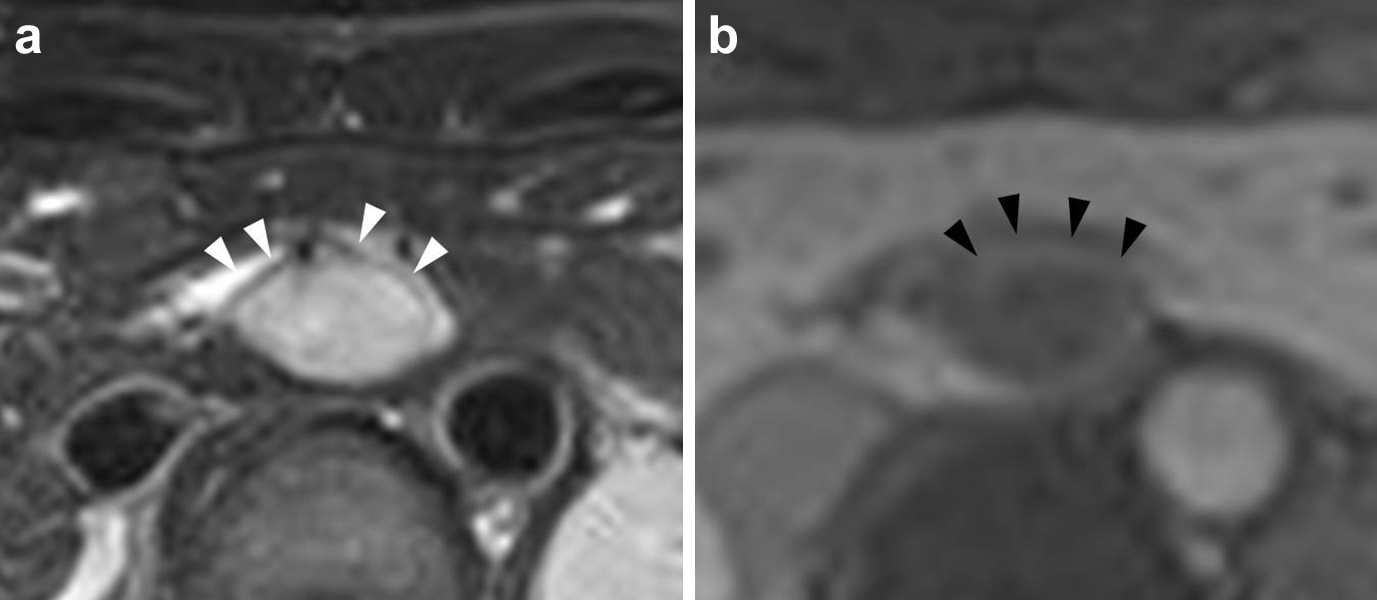
On abdominal contrast MRI, the tumor had a hyperintense signal surrounded by low intensity coating on T2-weighted images (a) and the edge of the tumor was enhanced in a dynamic study (b).
以上の所見より,肝尾状葉腹側に発生した被膜を伴う境界明瞭な腫瘤で,周囲臓器への浸潤や圧排を認めず,肝門部に発生した良性神経鞘腫を最も強く疑った.その後は半年ごとの画像検査で経過観察を行った.
2年半が経過して腫瘤は経時的に増大し,さらに,周囲への圧排所見が出現した.
腹部造影CT所見(初診時より2年半後):肝尾状葉腹側に長径56 mmの比較的境界明瞭な腫瘤を認めた.辺縁より漸増性に淡く造影され,中心部は造影効果に乏しかった.腫瘤は左右肝動脈と門脈左枝を圧排していたが血流は保たれていた(Fig. 4).
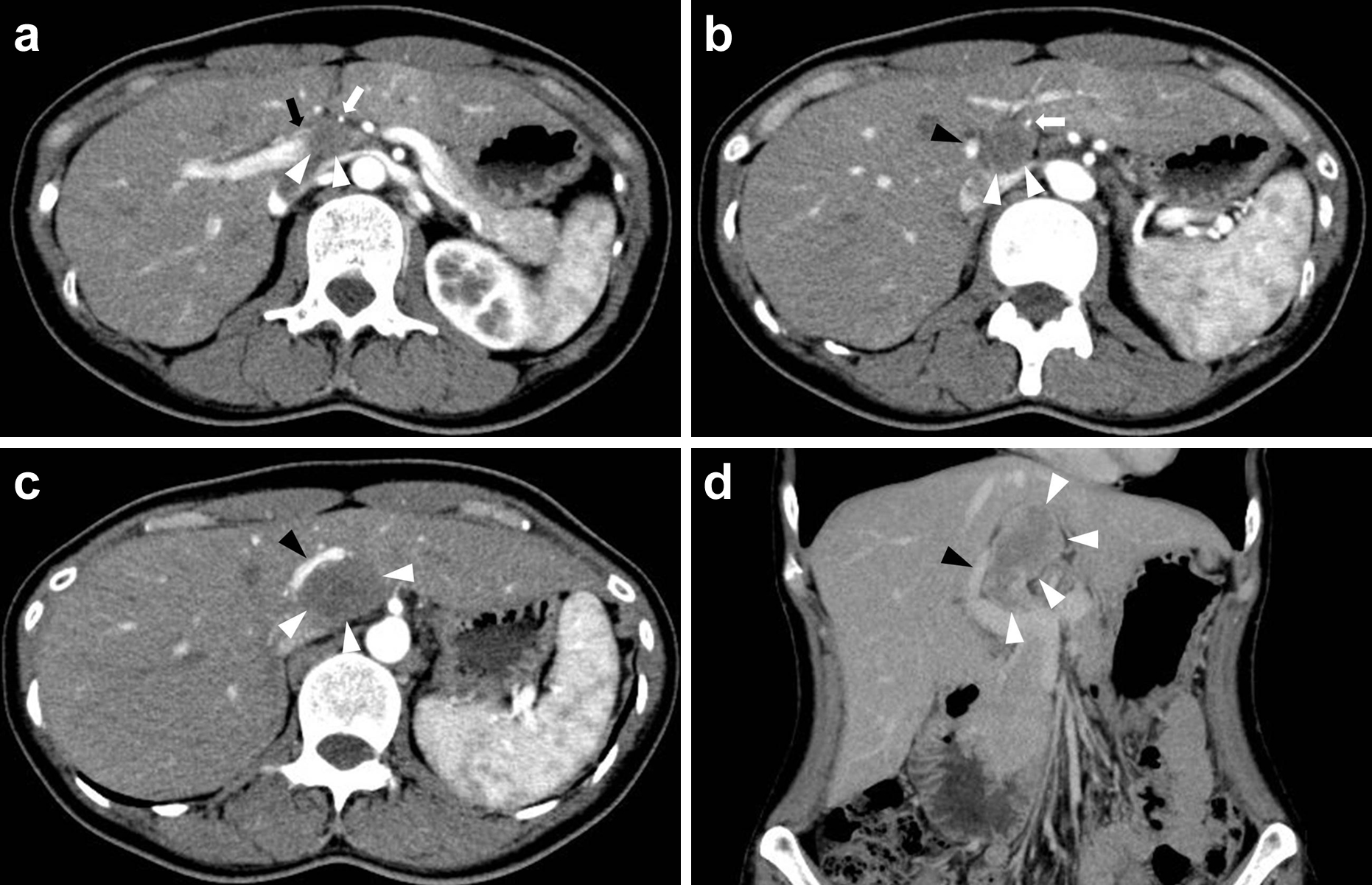
(a–d) Abdominal contrast CT revealed a low density tumor on the ventral side of the hepatic caudal lobe, contacting the left and right hepatic artery and left branch of the portal vein directly (black arrow: right hepatic artery, white arrows: left hepatic artery, black arrowheads: left branch of portal vein, white arrowheads: tumor).
腹部MRI所見(初診時より2年半後):腫瘤により,総肝管が狭窄し,肝内胆管の拡張を認めた(Fig. 5).

MRCP showed that the common hepatic duct was narrowed and the intrahepatic duct was dilated.
経過観察の方針であったが,腫瘤が増大したことに加え,血管や胆管への圧排所見を認め,切除の方針とした.画像所見のみでは左右肝動脈,門脈,胆管,肝臓などへの浸潤があるのかを判断するのは困難であり,審査腹腔鏡を行う方針とした.
手術所見:腹腔鏡で観察すると,腫瘤は肝尾状葉腹側に位置しており,肝臓への浸潤は認めなかった.また,腫瘤は左グリソンとは接していたが肝十二指腸間膜や右グリソンとは離れており,最大で肝外側区域合併切除により腫瘤摘出は可能と判断し,開腹に移行した.剥離を進めると腫瘤は左肝動脈周囲神経叢と最も癒着しており,神経叢を合併切除して腫瘤を摘出した.手術時間は1時間59分,出血量は少量であった(Fig. 6).
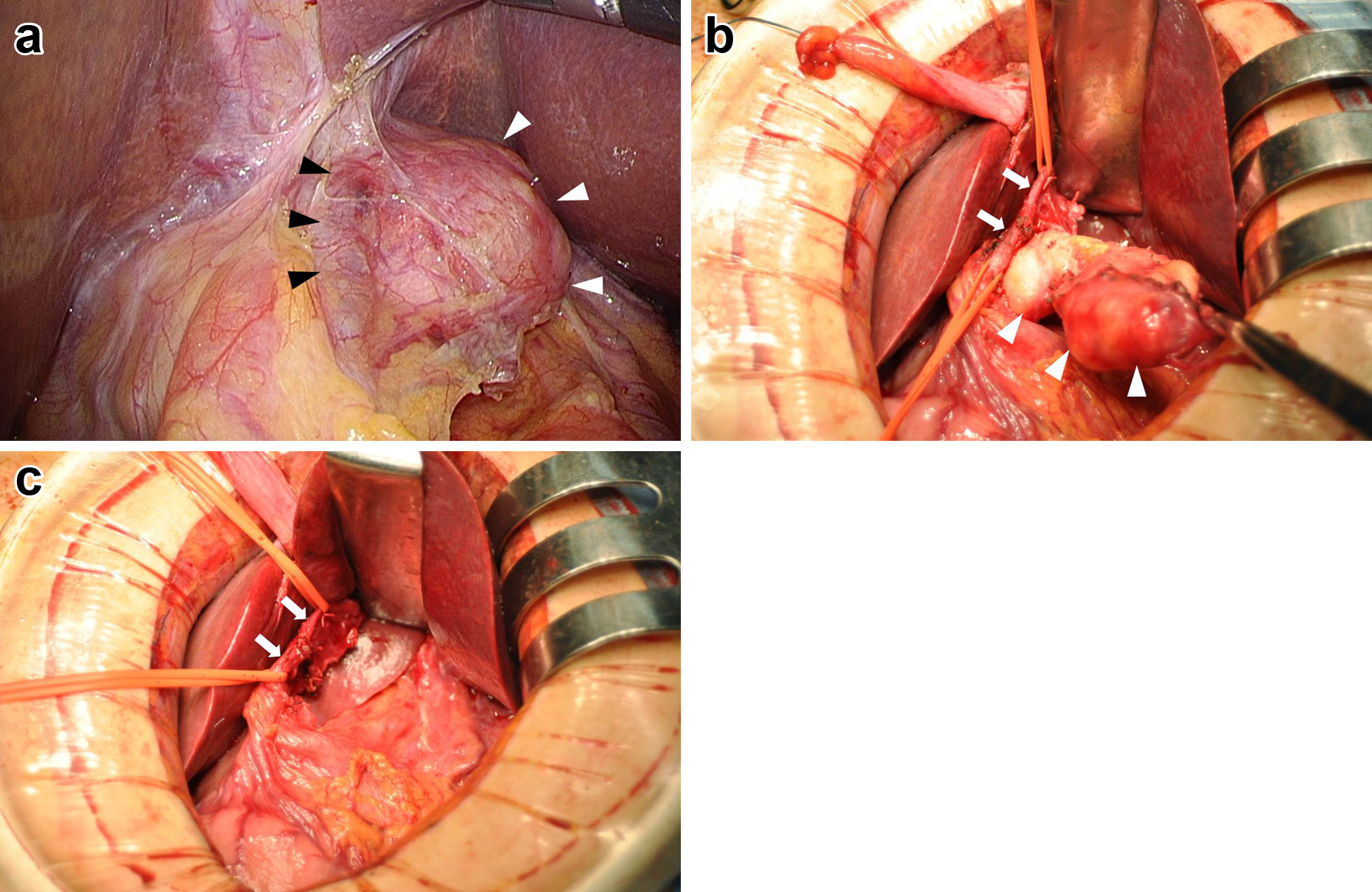
The tumor on the ventral side of the hepatic caudal lobe was in contact with the left Glisson capsule (a). The tumor was severely adherent to the left hepatic artery (b). The tumor was dissected from the left hepatic artery and removed (c). Black arrowheads: left Glisson capsule, white arrowheads: tumor, white arrows: left hepatic artery.
摘出標本所見:腫瘍は表面白色調で分葉状,サイズは35×60 mm,重量は26 gで弾性硬であった(Fig. 7).
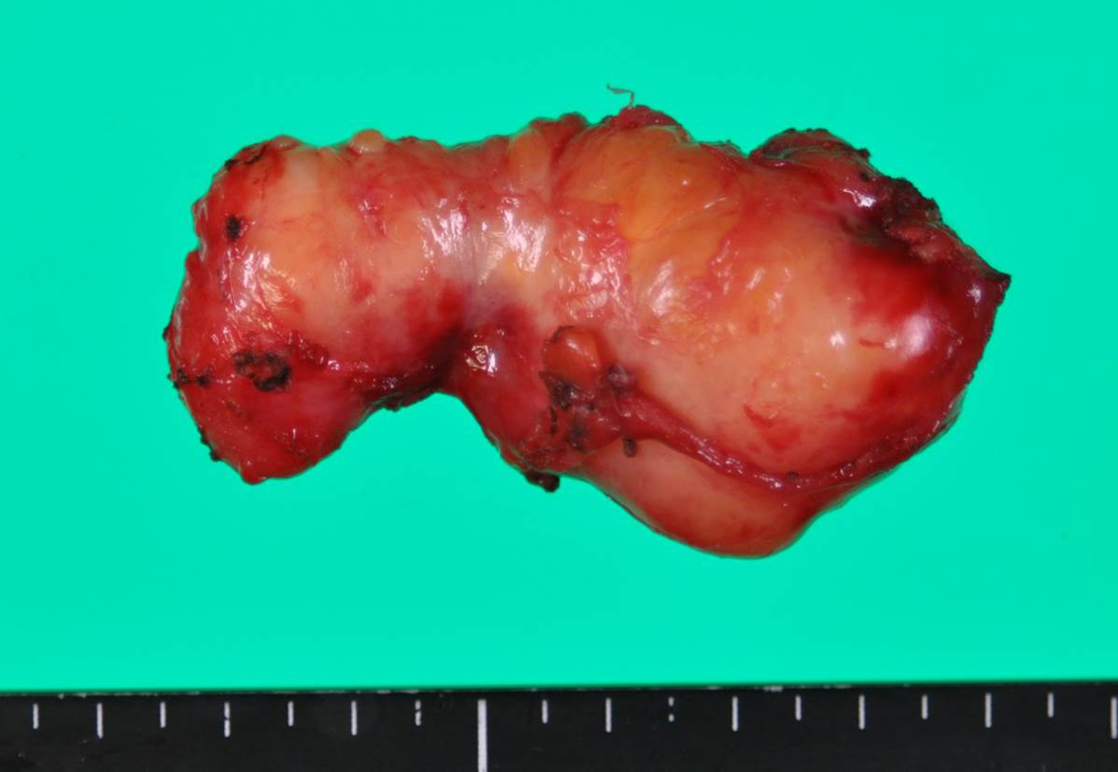
The resected specimen was a white, solid tumor that measured 35×60 mm and weighed 26 g.
病理組織学的検査所見:腫瘍は繊維性被膜で覆われ,大半は紡錘形細胞が束状に錯綜増生していた(Antoni A型)が,一部は疎で浮腫状な領域(Antoni B型)も見られた.免疫組織学的染色ではS-100蛋白陽性で,Ki-67標識率は2~3%であった(Fig. 8).切除断端は陰性であった.

(a) Spindle cells arranged in interlacing bundles (Antoni A area). (b) Edematous cells were sparsely present (Antoni B area). (c) Immunostaining showed that the tumor was S-100-positive.
術後経過は良好で,術後8日目に軽快退院となった.術後10か月経過したが再発兆候は認めていない.
神経鞘腫は末梢神経のSchwann細胞から発生する軟部腫瘍であり,一般に良性腫瘍であるとされる2).体幹や四肢に好発し,腹腔内の発生はまれである1).腹腔内に発生した神経鞘腫には特異的な身体所見はなく,まれに腫瘍増大により消化器症状,腹痛,腫瘤触知などが認められる場合もある3)が,多くは自験例のように無症状で発見される.
画像所見の特徴としては,超音波検査やCTでは境界明瞭な被膜を有する類円形の腫瘍として描出され,内部は出血,囊胞形成などの二次性変化を反映して低吸収域を示すことが多い4).MRIではT1強調像で低信号,T2強調像で高信号を呈するといわれている4).しかし,これらの画像検査所見は,いずれも特異的な所見ではないため,画像所見による術前診断は困難とされる5).自験例では肝尾状葉の腹側に腫瘤を認め,鑑別として悪性リンパ腫や腫大した転移性リンパ節,結核性リンパ節炎,肝原発腫瘍などが考えられた.鑑別疾患の画像の特徴としては,肝門部に認められた悪性リンパ腫の報告ではMRIのT1強調像では均一な低信号,T2強調像では中間信号であったとされ6),結核性リンパ節炎では亜急性期においてはMRIで中心部の乾酪壊死がT1強調像で低信号,T2強調像で著明な高信号を示すことが知られている7).自験例では,発熱,盗汗,体重減少など悪性リンパ腫に認めるような症状は認めず,リンパ節転移の原発巣となるような腫瘍性病変も認めず,結核の既往などもなかったため,臨床的に良性神経鞘腫を最も強く疑った.
良悪性の鑑別については,内田ら8)は悪性神経鞘腫は境界不明瞭,内部不均一なことが多く出血性変化を伴いやすい腫瘍として描出されると報告している.しかし,矢野ら9)によれば実際は明らかな周囲への浸潤所見がないかぎり術前に良悪性を診断することは困難であり,ほとんどの症例は術後の病理学的検索により診断がつくとされている.自験例では画像所見から,被膜を伴い血管と接しながらも明らかな圧排や浸潤傾向を認めなかったため,良性の神経鞘腫を第一に疑い経過観察の方針とした.画像検査に加えて経皮的針生検により神経鞘腫の診断を得た総肝動脈神経叢由来の神経鞘腫の報告もあるが10),後にフォローの画像検査で増大を理由に腫瘍摘出術を施行されており,針生検のみでは良悪性の診断までは難しいと考えられる.自験例でも経皮的な針生検を考慮したが,出血や播種などの合併症が危惧されたため施行は控えた.その後の経過観察において,腫瘍の増大傾向および周囲脈管への圧排所見が出現し,さらなる増大を来せば切除がより困難な状態が想定されるため,その時点で切除の方針とした.
病理組織学的特徴としては,紡錘形の腫瘍細胞が密に柵状配列をなすAntoni A型と,浮腫状細胞が疎に配列するAntoni B型に分類され,免疫組織化学的検査においてS-100蛋白陽性となる11).神経鞘腫の良悪性についての確立された診断基準はないが,細胞異型,核分裂像の程度,腫瘍の浸潤拡大傾向を根拠に診断される4)12).自験例はAntoni AとAntoni Bの混在であり,Antoni Aが優位であった.周囲への浸潤傾向もなく,Ki-67標識率も低値であったことから,良性神経鞘腫であると考えられた.
予後については,悪性であれば再発率は61%,5年生存率40~47%との報告がある9)13).一方良性であれば予後良好とされるが,まれに再発や悪性化もあるとされている14).本症例も良性の診断ではあったが,術後も注意深い経過観察が必要と考えられる.
左右の肝動脈または総肝動脈から発生した神経鞘腫につき,医学中央雑誌で1989年から2018年までの30年間で「肝動脈」,「神経鞘腫」をキーワードとして会議録を除き検索を行い,それをもとに我々が調べたところ本邦における報告は自験例を含め14例であった(Table 1)2)4)14)~23).これらのうち腹痛,黄疸,発熱などを契機として発見されたものが4例あったが,自験例を含めた10例は無症状であった.術前に神経鞘腫と診断していたものは自験例を含め3例であったが,生検により病理学的診断が得られていたのは1例のみ21)であった.治療は全例において,悪性腫瘍などの可能性を想定した質的診断を目的として開腹腫瘍摘出術が施行された.術前に針生検で神経鞘腫の診断がついていた症例も,経時的な腫瘍の増大を認めたため悪性の可能性を否定できず手術に至った.術式は,下部胆管合併切除が施行されたものが1例,左右肝動脈合併切除が施行されたものが1例であった.発生部位は,13例中8例が総肝動脈由来であり,腹腔動脈・総肝動脈・左肝動脈由来が1例,左右肝動脈由来が1例,右肝動脈由来が2例であり,左肝動脈由来は自験例を含め3例であった.後腹膜に発生した神経鞘腫の約25%が悪性であると報告されている一方7)24),総肝動脈・腹腔動脈神経叢由来の神経鞘腫では現在までに悪性例は報告されていない22).
| No. | Author/Year | Age/Sex | Symptom | Preoperative diagnosis | Site of origin | Tumor size (mm) | Treatment |
|---|---|---|---|---|---|---|---|
| 1 | Inoue14)/1993 | 41/F | jaundice | pancreatic body tumor | CHA | 30×27 | tumorectomy+cholecystectomy+choledocholithotomy |
| 2 | Machiki15)/1994 | 50/F | — | retroperitonial tumor | CA, CHA & LHA | 25×23×20 | tumorectomy |
| 3 | Hiranuma16)/2004 | 62/F | upper abdominal discomfort | retroperitonial cystic tumor | LHA | 65×30×8 | tumorectomy |
| 4 | Yokota17)/2004 | 48/F | — | pancreatic tumor | CHA | 60×34×23 | tumorectomy+distal gastrectomy |
| 5 | Sunami18)/2007 | 63/F | — | tumor in hepatoduodenal ligament | CHA | 40×50 | tumorectomy (conversion) |
| 6 | Ohishi19)/2008 | 58/M | — | retroperitonial schwannoma | CHA | 23×18×16 | tumorectomy |
| 7 | Yamakawa20)/2008 | 63/M | rash and fever | schwannoma | CHA | 42×68×20 | tumorectomy with combined resection of common bile duct+cholecystectomy |
| 8 | Harimoto21)/2008 | 75/F | — | schwannoma | CHA | 48×37×23 | tumorectomy |
| 9 | Harimoto21)/2008 | 81/M | — | hepatic hilar tumor | CHA | 64×39×37 | tumorectomy |
| 10 | Suzuki22)/2011 | 55/M | — | retroperitonial neurogenic tumor | CHA | 45×38×25 | tumorectomy |
| 11 | Takashima2)/2017 | 71/F | — | tumor in hepatoduodenal ligament | RHA | 65×50×45 | tumorectomy with combined resection of LHA and RHA |
| 12 | Tokoro4)/2018 | 44/F | — | neurogenic tumor | LHA & RHA | 83×73×48 | tumorectomy+cholecystectomy |
| 13 | Yoshida23)/2018 | 80/M | abdominal pain | hepatic hilar tumor | RHA | 70×70 | tumorectomy |
| 14 | Our case | 47/F | — | schwannoma | LHA | 35×60 | tumorectomy after observing with laparoscope |
CHA: common hepatic artery, CA: celiac artery, LHA: left hepatic artery, RHA: right hepatic artery
神経鞘腫の治療は原則的に被膜を含めた腫瘍摘出とされる2)17)19).また,肝動脈などから発生した神経鞘腫の場合,その解剖学的特徴から脈管や胆管と近接しており,合併切除も念頭におく必要がある2)4)10)17).自験例ではまず腫瘍摘出に際して脈管の合併切除が必要かどうかを判断するために審査腹腔鏡を行った.腹腔鏡で観察すると腫瘍の可動性は良好であり,開腹で腫瘍摘出術を施行した.近年では上腸間膜動脈由来神経鞘腫に対し腹腔鏡下手術を施行したとの報告がある5)が,一方で総肝動脈由来神経鞘腫に対する手術において腫瘍と総肝動脈の癒着が強く,腹腔鏡から開腹に移行したという報告もある18).腹腔鏡手術の適応に関しては,症例ごとに判断していくのが良いと考えられる.
利益相反:なし