2021 Volume 28 Issue 12 Pages 253-257
2021 Volume 28 Issue 12 Pages 253-257
crowned dens syndrome(CDS)は,急性発症の発熱,頚部痛,頚部の著しい可動域制限,頚椎CTにおける歯突起周囲の石灰化を特徴とするまれな疾患である.今回2症例を経験したので報告する.症例1:70歳,女性.5日間続く頚部痛,頚部運動制限,発熱を主訴に来院.血液データでWBC,CRPは上昇しており,頚椎CTで歯突起周囲の靱帯の石灰化を認めCDSと診断した.NSAIDsを投与し1週間後,頚部痛と運動制限は軽快し,炎症所見も改善した.症例2:84歳,女性.特発性水頭症に対し,左腰椎–腹腔シャント術施行.手術4日後に発熱と頭痛,嘔気,頚部痛,頚部回旋障害が出現した.頭部CTは異常なく,頚椎CTで歯突起周囲の石灰化があり,血液データでWBC,CRPの上昇を認めた.CDSと診断し,NSAIDsを投与,1週間で頭痛,頚部痛,頚部運動制限は消失し,炎症所見も改善した.本症はNSAIDsが著効する予後良好な疾患であり,急性頚部痛の鑑別診断として常に念頭におくべきであると考えられた.
crowned dens syndrome(CDS)は急性発症の頚部痛と可動域制限,頚椎CTにおける歯突起周囲の石灰化を特徴とする症候群であり,Bouvetらにより初めて報告された1).本症は歯突起周囲の十字靱帯に,ピロリン酸カルシウム(calcium pyrophosphate:CPP)結晶やハイドロキシアパタイトが沈着することで生ずるとされる2).症例の70~80%に発熱やWBC,CRP,ESRなどの炎症マーカーの上昇を認める1).神経症状の出現はまれだが,CPP結晶が腫瘤を形成し脊髄を圧迫する場合がある3).
CDSの予後は良好で,非ステロイド性抗炎症薬(nonsteroidal anti-inflammatory drugs:NSAIDs)が著効し数日から数週間で軽快することが多い.しかし,本症はまれな疾患のため見逃されることが多く,他の頚部痛を起こす病気と誤診され,腰椎穿刺,生検などの侵襲的検査,ステロイドの長期投与,抗生物質や抗ウイルス薬などの不適切な治療,長期の入院が行われることがある4–6).急性頚部痛にはさまざまな原因が存在するが,近年診断,医療経済の観点からCDSが注目されている5,6).われわれは,早期にCTで診断し,NSAIDsで改善したCDSの2症例を経験したので報告する.
なお,本症例報告に関しては患者本人から書面による同意を得ている.
症例1:70歳,女性.
主 訴:頚部痛,頚部運動制限.
既往歴:高血圧,脂質異常症.
現病歴:5日前の夕方より頚部痛と頚部運動制限が出現し,近医より当科へ紹介された.
現 症:体温37.3℃.後頚部痛は数値評価スケール(numerical rating scale:NRS)8/10であり,右肩の痛みはNRS 6/10であった.さらに頚部の回旋と前後屈の制限を認めた.四肢筋力は正常で感覚障害は認めなかった.
血液検査所見:WBC 10,200/µl(正常値;4,500~9,000),好中球76.9%(40~69),CRP 2.96 mg/dl(0.40以下),プレセプシン166 pg/dl(0~314),尿酸4.7 mg/dl(2.3~7.0),静脈血培養陰性.
放射線学的所見:頚椎レントゲンでは,第5,第6頚椎に頚椎症性変化を認めた.頚椎CTでは,頚椎症性変化とともに歯突起後方の石灰化を認めた(図1A,B).頚椎MRI上脊髄の圧迫は認めず,歯突起周囲も明らかな異常信号を認めなかった(図1C).

症例1
A:頚椎CT横断像(環椎レベル).歯突起後方に半円形の石灰化を認める(黄矢印).
B:頚椎CT矢状断像.歯突起後方に線状の石灰化を認める(黄矢印).
C:頚椎MRI T2強調像.明らかな異常なし.
D:5カ月後頚椎CT矢状断像.歯突起後方の石灰化は変化していない(黄矢印).
臨床経過:CDSと診断し,ジクロフェナクナトリウム(25 mg)3錠/日を投与開始した.1週間後に後頚部痛は消失(NRS 0/10)し,頚部運動制限も改善した.右肩痛はNRS 3/10へ軽減した.1週間後の採血では,WBC 5,400/µl,好中球59.5%,CRP 0.16 mg/dl,プレセプシン91.5 pg/dlと炎症マーカーは改善していた.ジクロフェナクナトリウム(25 mg)2錠/日に減量しさらに3週間投与し中止した.5カ月後には,後頚部痛はNRS 0/10,頚部運動制限は認めず,右肩痛も消失した(NRS 0/10).CT上は歯突起後方の石灰化は受診時と変化はなかった(図1D).
症例2:84歳,女性.
主 訴:頚部痛,発熱,頭痛,嘔気.
既往歴:C型肝炎.
現病歴:特発性正常圧水頭症に対し,当科で左腰椎–腹腔シャント術を施行した.術4日後に頚部痛,発熱,頭痛,嘔気が出現した.
現 症:体温37.6℃.頭痛(NRS 8/10),嘔気,後頚部痛(NRS 9/10),右肩の痛み(NRS 7/10),頚部の回旋運動制限を認めた.項部硬直なし.四肢の筋力は正常で感覚障害は認めなかった.
血液検査所見:WBC 8,000/µl,CRP 9.22 mg/dl(手術前WBC 6,000/µl,CRP 0.02 mg/dl).
放射線学的所見:シャントオーバードレナージをまず疑ったが頭部CTから否定的であった.頚椎CTでは第4~7頚椎の頚椎症性変化と歯突起後方の石灰化を認めた(図2A,B).頚椎MRI上第4/5~第6/7レベルで脊髄の中等度の圧迫を認めたが,歯突起周囲には明らかな異常は認めなかった(図2C).
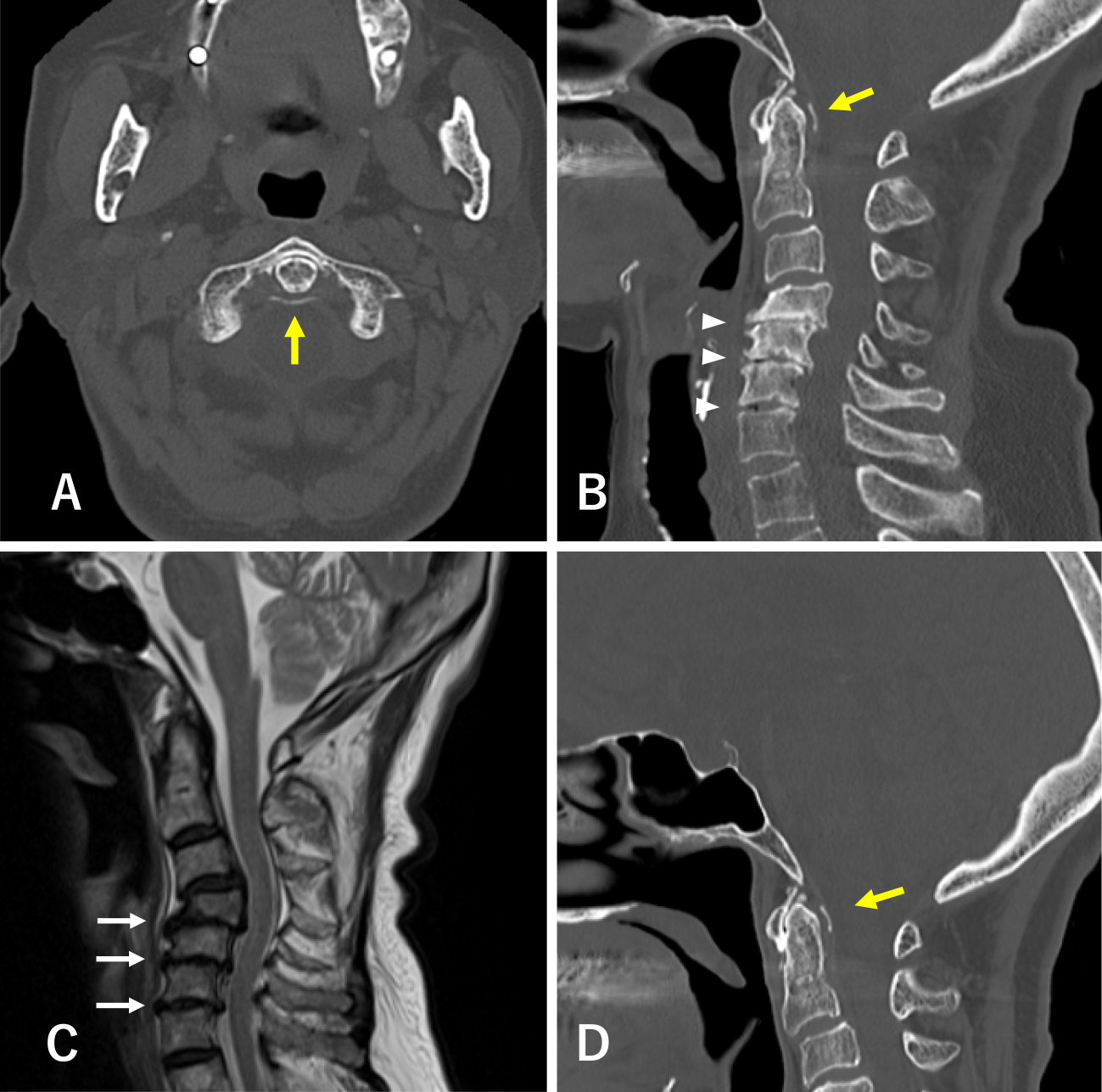
症例2
A:頚椎CT横断像(環椎レベル).歯突起後方に半円形の石灰化を認める(黄矢印).
B:頚椎CT矢状断像.歯突起後方に線状の石灰化(黄矢印),第4~7頚椎の頚椎症性変化(矢頭)を認める.
C:頚椎MRI T2強調像.第4/5~第6/7レベルで脊髄の中等度の圧迫を認める(白矢印).
D:5カ月後頚椎CT矢状断像.歯突起後方の石灰化は変化していない(黄矢印).
臨床経過:髄膜炎については,腰椎–腹腔シャント術直後であり,腰椎穿刺でさらに感染のリスクが上昇する可能性があり,また髄液圧が低いので髄液が採取しにくいことも考え,他の可能性を優先した.頚椎CTからCDSを疑い,ロキソプロフェンナトリウム(60 mg)3錠/日を投与開始した.すると4日後に頭痛(NRS 1/10),頚部痛(NRS 2/10),右肩の痛み(NRS 2/10)に改善し,6日後には頭痛,頚部痛,右肩痛はNRS 0/10になった.同時に頚部運動制限も回復した.ロキソプロフェンナトリウム(60 mg)2錠/日に減量し,さらに2週間投与し中止した.1カ月後の採血では,WBC 5,500/µl,CRP 0.45 mg/dlと炎症マーカーは改善していた.その後症状の再発は認めず,5カ月後のCTでは歯突起後方の石灰化は発症時と変化はなかった(図2D).
CDSの頻度について,Gotoらは頚部痛で受診した患者の約2%がCDSであったと報告している7).Sanoらは,頭部CTを施行した554例中88例(15.9%)に歯突起周囲の石灰化が偶然に観察され,88例中11例(12.5%)がCDSを発症したと報告しており8),CDSはこれまで考えられてきたほどまれではなく,無症候性の歯突起周囲の石灰化も多く存在すると考えられる.
本症は60歳以上の高齢者で女性に多いと報告されている7).今回の2症例も70歳以上の女性であった.
CDSは他の関節に偽痛風を合併することが多いとされる2).偽痛風はCPP結晶が関節内に析出して炎症が起こる関節炎であり,頚椎歯突起周囲の靱帯にCPP結晶が沈着し炎症が起こるとCDSとなる2).今回の2症例は頚部痛とともに肩痛も訴えていたので肩関節の偽痛風も併発していた可能性も考えられる.
CDSの発症のリスク因子として,高齢,局所の損傷,最近の手術,ヘモクロマトーシス,副甲状腺機能亢進症,低マグネシウム血症,低リン血症,脱水,利尿剤の使用があげられている5).症例1は高齢のみ,症例2は高齢,腰椎–腹腔シャント術後4日後に発症しており,手術侵襲が関与した可能性がある.
血液検査では,プロカルシトニン値が正常であることが細菌感染との鑑別に有用であると報告されている4).プレセプシンはプロカルシトニンより細菌感染に特異的なマーカーとされており4),症例1ではプレセプシンが正常値であったこと,静脈血培養陰性から細菌感染を除外した.
診断は,典型的な臨床症状と頚椎CTにおける歯突起周囲の石灰化で比較的容易である.単純レントゲンでは石灰化を検出できないことがある6).頚椎MRIでは椎間板炎,脊髄症,悪性疾患を除外するために有用である6).なお,経時的に撮影したCDSのCTで,Gotoらは4例中全例症状が改善したが,3カ月後に石灰化が消失したのは1例のみであったと報告し7),Tangらは3例全例症状が改善し,石灰化は2例で不変,1例増大したと報告している9).今回の2症例も症状が軽快した後のCTでは石灰化は発症時と不変であった.したがって,治療効果の判定にはCTは有用ではないと考えられる.
発熱,WBCやCRPの上昇を伴う急性の頚部痛を発症する疾患は,他に髄膜炎,巨細胞性動脈炎(giant cell arteritis:GCA),リウマチ性多発筋痛症(polymyalgia rheumatica:PMR),化膿性脊椎炎などが考えられ,本症と鑑別しなければならない4).髄膜炎では,髄液所見の他に,意識障害や倦怠感があること,頚部運動制限は髄膜炎では前後方向に,CDSでは回旋方向に著明であることで鑑別される.PMRは,頚部,肩,腰,大腿など四肢近位部の疼痛を呈し,CDSが四肢には痛みがないこと,CDSにはNSAIDsが有効であるが,PMRには無効でありステロイド治療が必要なことで鑑別できる.GCAは側頭動脈炎とも呼ばれ,頚部痛の他に側頭部痛,下顎部痛,側頭動脈の腫脹などの症状が出現し,歯突起周囲に石灰化を認めないことおよび側頭動脈生検でCDSと鑑別できる.化膿性脊椎炎はCDSと異なりMRIで椎体および椎間板に異常信号を認める4–6).症例1は,WBCとCRPが上昇していたが,プレセプシンが正常範囲であり,頚椎CT所見と合わせて早期にCDSと診断した.症例2は項部硬直を認めず,頚部運動制限が回旋方向に著明であったことからCDSを疑い,頚椎CTを施行し診断した.
治療はNSAIDsが第一選択であるが,最近はコルヒチンも使用され,2~3週間の短期間の投与が推奨されている5).予後は良好であり,数日から数週間で回復する5).今回NSAIDsを症例1は4週間,症例2は3週間投与したが高齢であることを考えるとより短期間の投与にすべきであったかもしれない.NSAIDsやコルヒチンで改善しない場合は中等量(10~20 mg)のステロイドの使用が推奨されている4).
急性の頚部痛と発熱を呈したCDS 2症例を報告した.急性頚部痛を主訴とする高齢者を診療する場合,本疾患を念頭におくべきであると考えられた.
この論文の要旨は,第36回日本脊髄外科学会(2021年6月,京都)において発表した.