2024 Volume 83 Issue 1 Pages 51-54
2024 Volume 83 Issue 1 Pages 51-54
症例:75歳 女性
主訴:左半身のしびれ,めまい,頭痛
現病歴:20XX年12月,夜間に突然の左半身のしびれ。その後吐き気,頭痛,めまいが出現したため,当院救急外来を受診。MRI撮影にて橋出血の診断で緊急入院となった(図1A,B)。補液と安静にて経過観察を行っていたが,入院翌日から徐々に左半身の運動麻痺,複視,右難聴出現。さらに意識レベルも低下してきたためCTを撮影したところ,中脳~橋にかけて,全体に脳幹浮腫が確認された(図1C,D)。しかしその後保存的加療を続けることで意識レベルは改善,発症14日目で右顔面神経麻痺の存在に気づき,当科紹介となった。
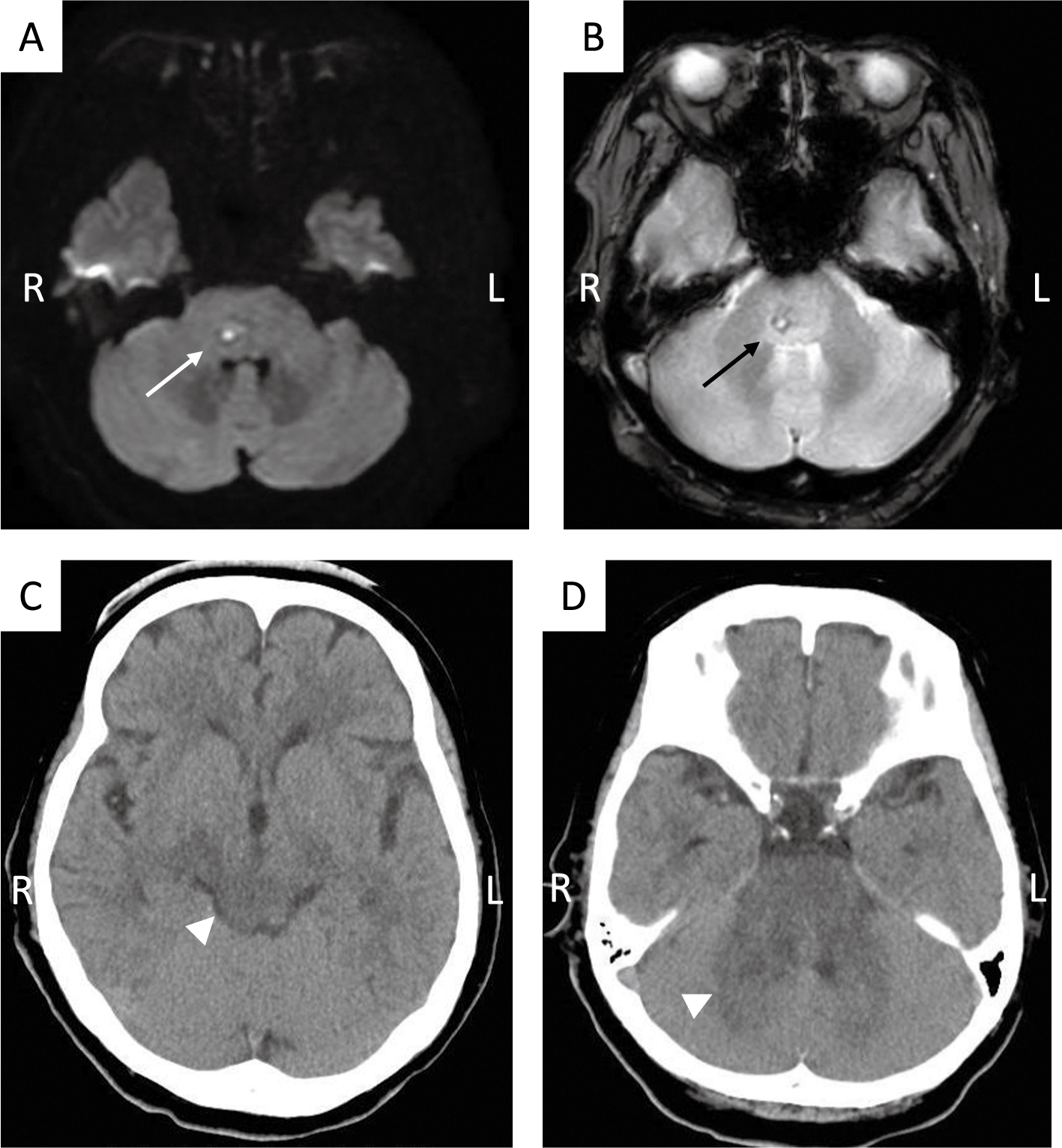
入院時のMRIでは拡散強調画像(A)およびT2強調画像(B)で右側の橋被蓋部に出血病変(矢印)を認め,意識レベル低下時のCT(C, D)では中脳~橋にかけて浮腫の広がり(矢頭)が見られた。
当科初診時現症:顔面神経麻痺は,House-Brackmann Grade Vで,両眼に上下・右方向注視麻痺,左眼に左側方注視眼振を認めた(図2)。
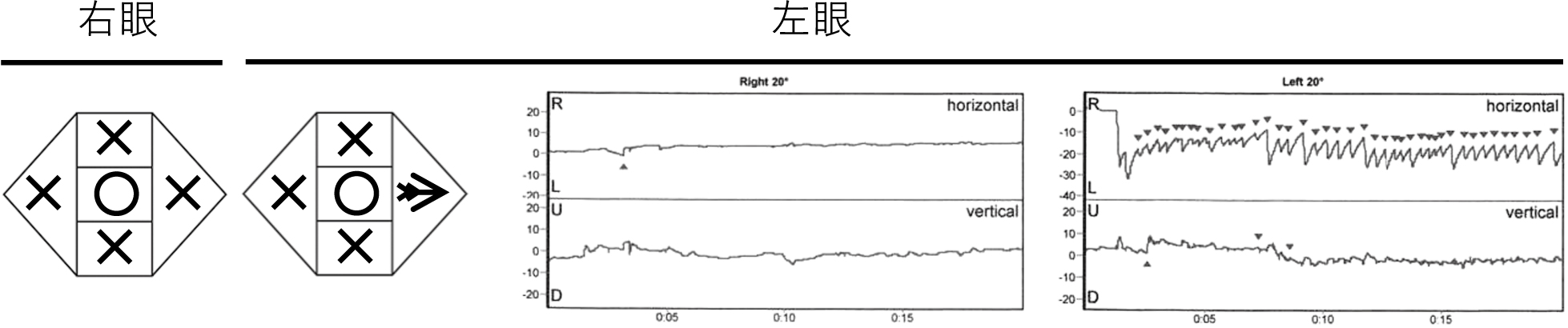
両眼に注視麻痺をみとめ,左眼には左側方注視眼振が観察された。
*VNG記録時のキャリブレーションは,右側方視が制限された状態で行われたものであることに注意。
聴平衡覚検査1:純音聴力検査では右感音難聴を認め(図3A),ABRでは右耳:4.5 ms,左耳:3.9 msと右耳でI–V波間潜時の延長を認めた。神経耳科学的検査では追跡眼球運動,衝動性眼球運動の障害を認め(図4A,B),温度刺激検査(冷風刺激26°C,60秒間)では右:15.8°/sec,左:計測不能と左半規管麻痺を認めた。
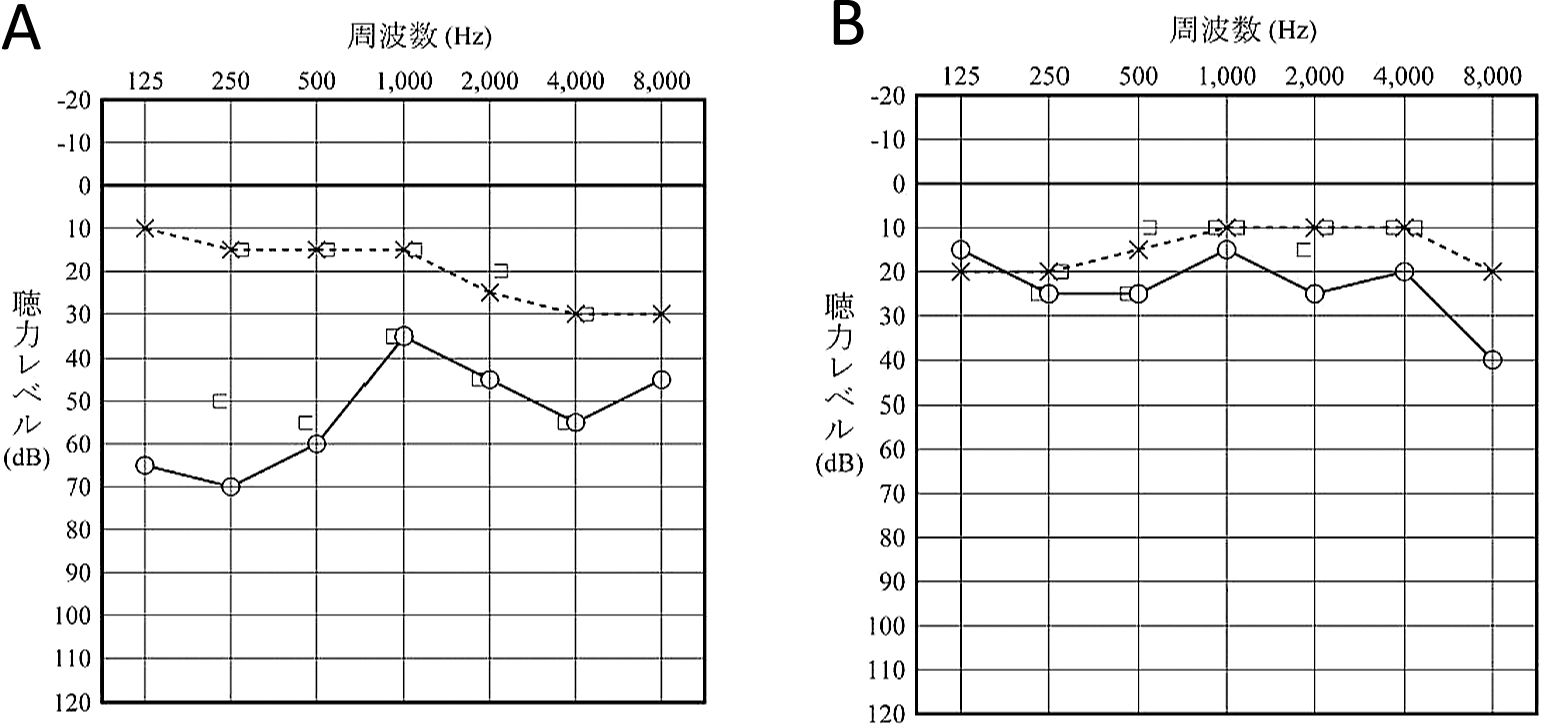
入院早期には右耳で軽度~中等度の感音難聴(A)が認められたが,リハビリテーションを続けた5か月後にはごくわずかな閾値上昇(B)しか認めなかった。
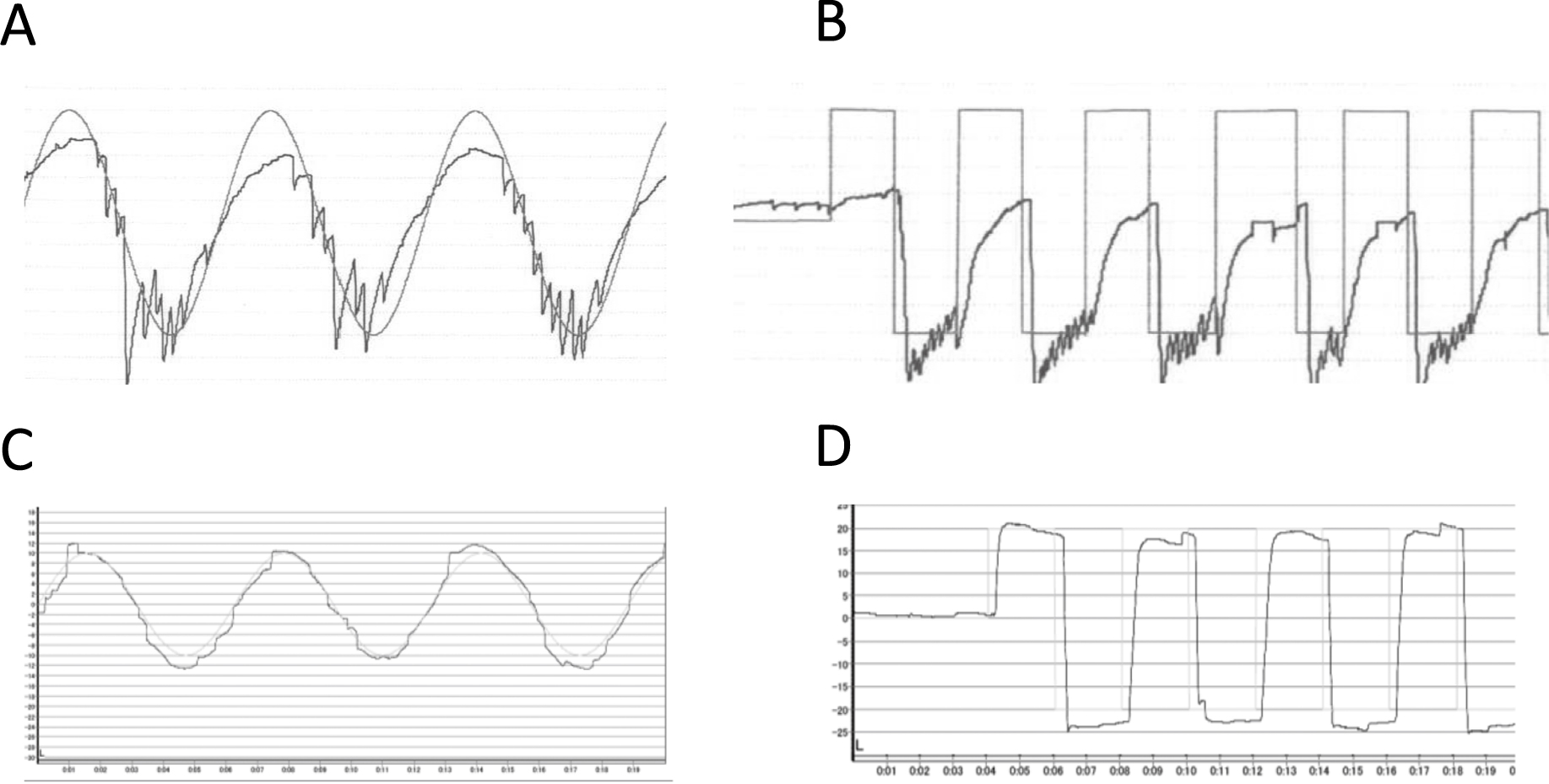
発症3週間目では左眼の眼球運動制限および側方注視眼振を反映して,追跡眼球運動(A),衝動性眼球運動(B)の障害を認めたが,5か月経過後には追跡眼球運動(C),衝動性眼球運動(D)は両者ともに改善した。
*A,BのVNG記録時のキャリブレーションは,右側方視が制限された状態で行われたものであることに注意。
当科受診後経過:20XX + 1年2月には,リハビリテーションを進めることで徐々に症状は改善し車いす介助で移動可能となった。5月には右顔面神経麻痺は治癒(H-B Grade I)となり,左半身麻痺も改善傾向となった。MRIでも出血後の変化のみで新たな病変の出現を認めず,経過良好にて退院となった。
聴平衡覚検査2:退院直前時の純音聴力検査ではごくわずかな右感音難聴を残すのみとなり(図3B),ABRでは右耳:3.7 ms,左耳:3.7 msとI–V波間潜時の延長を認めなかった。両眼の注視麻痺は改善,側方注視眼振も消失した。しかし軽度の左向き自発眼振は残存した。追跡眼球運動,衝動性眼球運動も改善し(図4C,D),温度刺激検査では右:20.1°/sec 左:7.2°/secと左半規管機能の改善を認めた。
橋部脳幹障害における眼振や異常眼球運動は外転神経や内側縦束(MLF),網様体の傍正中部(PPRF)に関連し,特徴的な所見となる。そのうちMLFとPPRFまたは外転神経核が同時に障害されるとone-and-a-half症候群と呼ばれ一眼が全く左右に動かず,他眼も内転しなくなる1)2)。さらに顔面神経麻痺が合併すると,eight-and-a-half(seven plus one-and-a-half)症候群と呼ばれることもある3)4)。本症例は,右眼が全く動かず,左眼も内転出来ないことから右PPRFと右MLFの障害=one-and-a-half症候群と診断できる。さらに,右顔面神経核・束の障害によると考えられる右顔面神経麻痺を伴ったため,eight-and-a-half症候群と診断された。
Eight-and-a-half症候群の原因疾患は,脳血管障害が半数以上を占め,他にも多発性硬化症や脳幹腫瘍に併発することが報告されている。本疾患では耳鼻咽喉科医による介入は直接的ではないかもしれないが,多岐にわたる臨床症状が現れるため,複数の医療専門家による協力が不可欠である。したがって,脳神経内科医,リハビリテーション医,理学療法士,言語聴覚療法士などの専門家との連携が重要であり,治療計画の調整が欠かせない。我々耳鼻咽喉科医は神経耳科学的アプローチで画像に現れない臨床所見の変化をとらえて,治療経過を評価する役割を担っている。特に運動機能や認知機能の障害がある場合は,理学療法や作業療法などのリハビリテーションプログラムが効果的で,適切な強度とタイミングで対処されるように定期的な臨床経過の把握が重要となる。
本症例の右難聴とめまいは右外側毛帯,右前庭神経核の障害によって引き起こされたと考えられた。また,温度眼振検査にて右耳刺激が反応低下していたのは右前庭神経核の障害によって,左耳刺激での反応低下は,左外側半規管からの出力が左前庭神経核へ至り,左外転神経核,左眼外直筋へと投射して左眼は左方にゆっくりと外転したが,右PPRF障害のため右方への急速相が消失したためと考えられた。また,上下注視麻痺は上下注視の中枢は中脳であるため,出血の結果生じた浮腫状変化に伴って出現したものと考えられた。したがって,本症例の病変部位は,右側の橋被蓋部と中脳の障害であり,右MLF,右PPRF,右外転神経核,右外側毛帯,右前庭神経核,右顔面神経核・束を含んでいると考えられた。
本症例は橋出血に特徴的な異常眼球運動を呈しており,眼球運動の生理学に精通することの重要性を痛感させる症例であった。また,一般にone-and-a-half症候群を伴う橋出血例は予後不良と思われているが5),必ずしもそうではないことを示す症例であった。顔面神経麻痺および聴力の回復は橋出血によって引き起こされたこれらの変化が一過性であったことを示しており,リハビリテーションの実施において,そのタイミングや強度を決定する上で有益な情報となった。また,検査結果を提示することで疾患の経過を患者やその家族に理解しやすくし,身体的および精神的な課題に対処する際に心理的なサポートを提供することができた。疾患の評価と説明は患者と医療提供者とのコミュニケーションを一層深化させ,リハビリテーションの成果を最大化するための段階であることを再認識させられた。
利益相反に該当する事項はない。