2024 Volume 83 Issue 2 Pages 71-78
2024 Volume 83 Issue 2 Pages 71-78
We report a case with ipsilateral delayed endolymphatic hydrops (DEH) who presented with a vertigo attack caused by contralateral acute unilateral vestibular syndrome. Gadolinium-enhanced inner ear magnetic resonance imaging (ieMRI) was useful for diagnosing the causative pathology in this case.
A 44-year-old male patient visited our emergency department complaining of a spontaneous and sustained vertigo attack. He had suffered from hearing loss in his right ear from childhood. He had also been suffering from recurrent vertigo attacks for 15 years and been diagnosed as having ipsilateral DEH.
He was hospitalized and received intravenous methylprednisolone treatment (total dose, 400 mg). His left ear showed a slight threshold shift as compared to five years earlier, although the patient was not clearly aware of it; he also failed to improve with the steroid treatment. The vertigo resolved within a week. Vestibular examination showed novel dysfunctions in the left ear; significant catch up saccades evoked by stimulation of all three semicircular canals in the bedside head impulse test and moderate canal paresis in the caloric test, although cervical and ocular vestibular evoked myogenic potentials showed no abnormalities. Furthermore, an ieMRI revealed significant endolymphatic hydrops in the vestibule and cochlear only in the right ear.
The patient was diagnosed as having acute vestibulo-cochlear dysfunction, and the possibility of contralateral DEH was excluded based on the results of the examinations. Inner ear MRI may be useful to evaluate the clinical pathology in cases of acute vestibular syndrome, even in cases with a history of DEH.
遅発性内リンパ水腫(delayed endolymphatic hydrops: DEH)は,陳旧性高度感音難聴の遅発性続発症として内耳に内リンパ水腫が生じ,めまい発作を反復する内耳性めまい疾患である1)。先行する高度難聴耳と同側に内リンパ水腫が続発する同側型DEHと,対側に内リンパ水腫が続発する対側型DEHの2種類に分類され2),診断は日本めまい平衡医学会が作成した診断基準3)に基づき,症状と検査の2段階でなされる。またこの基準には含まれていないが,DEHにおける内耳造影MRI検査の有用性についての報告もみられる4)。
今回われわれは,同側型DEHに対して経過観察中に対側耳の内耳機能低下を示すめまい発作を生じ,内耳造影MRIなどにより対側型DEHではなく,良聴耳に生じた急性前庭蝸牛障害であったと考えられた例を経験した。DEHを考える例の鑑別において内耳造影MRIが有用であると考えられたため,本症例の経過に文献的考察を加えて報告する。
44歳,男性
幼少時より右聾であり,ムンプスによる難聴の可能性を指摘されていた。19歳頃よりめまい発作があり,他院耳鼻咽喉科で同側型DEHと診断された。29歳頃からめまいが頻発したため当科を受診した。初診時には有意な頭位眼振は見られず,頭振り眼振(head shaking nystagmus: HSN)検査で左向きの眼振を認め,同側型DEHの麻痺性眼振を認めたと診断されていた。一旦通院が途絶えるも33歳時にめまい発作を主訴に再診となり,このときはIII度の左向き注視眼振を認めた。温度刺激検査では右側に中等度Canal paresis(CP)を認めたが,左側は正常であったため,以前からの同側型DEHの診断に矛盾しないと判断された(温度刺激検査は少量注水法で行い,日本めまい平衡医学会による基準5)に則り最大緩徐相速度あるいはCP%からCPの判定を行った)。以後の経過観察中にHSNは時々右向きとなることはあったが強いめまい発作はなく,38歳時に再び通院が途絶えた。
今回,誘因なく回転性めまい発作を生じ,翌日に近医耳鼻咽喉科を受診,同日当科紹介となり,めまい症状が強いため入院加療となった。
入院時所見:強いめまいのため座位は不可能であった。自覚的な聴覚変動の訴えはなく,めまいは前日から持続しており,持続する右向きの方向固定性水平性眼振を認めた(図1)。入院時に施行した頭部単純CTでは異常を認めなかった。

A.入院時眼振所見:仰臥位にてフレンツェル眼鏡を使用して観察した。中打性,中頻度の右向き水平性眼振が持続していた。
B.入院3日目の眼振所見:赤外線CCDを使用して観察した。眼振は入院時よりは減弱し,左下頭位で強い右向き水平性眼振が持続していた。
入院後経過:入院翌日に施行した純音聴力検査では5年前と比較し中音域~高音域の聴力低下を認めたため(図2),対側型DEHの発作あるいは左側突発性難聴の可能性を考え,水溶性プレドニゾロンを80 mg/dayより8日間かけて漸減し,総量400 mgを投与した。めまいは徐々に減弱し,入院3日目には座位を取れるようになった。この時点で頭位眼振の方向は同じであるが右下頭位では見られなくなり,bedside head impulse test(bHIT)では左側の全ての半規管において刺激時に明らかなcatch up saccade(CUS)を認め,右側は全ての半規管でCUSを認めなかった。入院4日目に前庭誘発筋電位検査(vestibular evoked myogenic potential: VEMP)を施行したところ,cervical VEMP(cVEMP)は左側のみ反応低下が疑われたが有意な左右差ではなく(asymmetry ratio: AR = 17.18),cVEMP tuning property test6)では左右とも球形嚢水腫は示唆されなかった(cVEMP slope = −6.56)。Ocular VEMP(oVEMP)は左右とも正常であった(AR = 16.16)(図3)。(VEMPはInteracoustics社のEclipse system®を用いて500および1,000 Hz,100 dBnHLのshort-tone burst音による気導音刺激を行った。cVEMPは坐位での頸部捻転法で,oVEMPは指標を見つめることで上方視を維持させて計測した。判定には振幅の左右比(AR)を用い,いずれもARの値が33%以上で左右差ありとした7)。またcVEMP tuning property testはcVEMP slope値が−19.9未満で球形嚢内リンパ水腫が示唆される6)と判定した)。入院7日目に施行した温度刺激検査では左右とも中等度CPを認めほぼ左右差が無かった(最大平均緩徐相速度は右が20°Cで2°/sec,0°Cでは8.5°/sec。左が20°Cで2.5°/sec,0°Cでは15.6°/sec)。(図4)。5年前の検査では右側はこれと同等の中等度CPが見られ,左はCPが見られなかった。これとの比較から今回左側の中等度CPを生じたものと考えた。自発眼振は日ごとに減弱していき,8日目に消失した。めまい症状の軽快に伴い入院11日目に退院となった。

右耳(〇)は以前から聾であった。5年前に比べ,左耳(×)の高音域を中心とした閾値上昇がみられた。(黒色:今回,灰色:5年前)

A.前庭誘発頸筋電位検査(cVEMP)では左側のp13-n23の振幅が小さかったが(Asymmety ratio (AR) = 17.18),左右いずれもtuning property testで内リンパ水腫は示唆されなかった(cVEMP slope = −6.56)。(上段:500 Hzトーンバースト,100 dB nHL,下段:1,000 Hzトーンバースト,100 dB nHL)
B.前庭誘発眼筋電位検査(oVEMP)では左右とも良好な反応が見られ,p1-n1の振幅に左右差を認めなかった(AR = 16.16)。(500 Hzトーンバースト,100 dB nHL)

A.安静時の眼振所見。自発眼振を認めない。
B.右温度刺激検査所見。冷水少量注水法(20°C, 5 mL)では左向きの弱い眼振が誘発された(最大平均緩徐相速度=2°/sec)。
C.右温度刺激検査所見。冷水少量注水法(0°C, 5 mL)にて左向きの眼振が誘発された(最大平均緩徐相速度=8.5°/sec)。
D.左温度刺激検査所見。冷水少量注水法(20°C, 5 mL)にて右向きの眼振が誘発された(最大平均緩徐相速度=2.5°/sec)が,眼位が不安定で一定した鋸歯状波が得られなかった。
E.左温度刺激検査所見。冷水少量注水法(0°C, 5 mL)にて右向きの眼振が誘発された(最大平均緩徐相速度=15.6°/sec)。
v.s.: visual suppression test
めまい発作が落ち着いてきた段階で改めて本人に確認したところ,「思い返すとめまい発作時から左耳閉感があったようにも思う」とのことであった。さらに退院後(入院から28日目)に施行した内耳造影MRI(HYDROPS法)を施行した(通常量のガドリニウム造影剤を静注し4時間後に撮像。撮像条件:Siemens社製MAGNETOM Skyra,3.0T,ヘッドネックコイル20 channel,反転時間は外リンパ陽性像2050 ms,内リンパ陽性像2250 ms)8)。結果,聾側である右側のみ内リンパ水腫が示唆され(図5),左側には内リンパ水腫は示唆されなかった。以上の所見より今回の入院時のめまい発作は左耳に生じた対側型DEHではなく,突発性難聴を含めた左側の急性前庭蝸牛障害によるものであったと診断した。
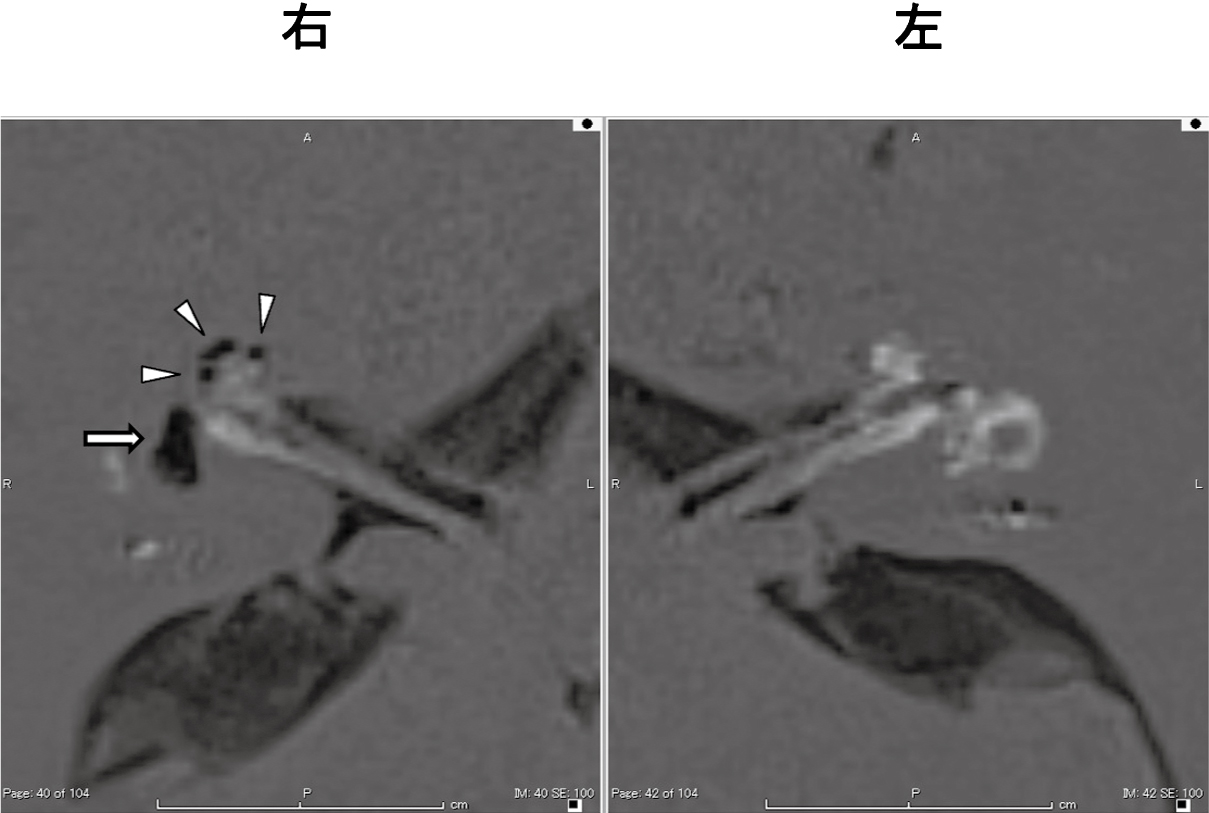
内耳造影MRI検査では,右側の前庭(矢印)および蝸牛(矢頭)に著明な内リンパ水腫所見を認めたが,左側には有意な水腫所見を認めなかった。
退院後めまい発作はなく,聴力は改善がみられないまま1年を経過している。
DEHと考えられる症例は1971年に亀井ら9)により初めて報告され,Schuknechtにより1976年にDEHと呼称された10)。Schuknechtが1978年に提唱した疾患概念では先行する高度難聴耳と同側に内リンパ水腫が続発する同側型DEHと,対側に内リンパ水腫が続発する対側型DEHの2種類に分類され2),さらに病理組織学的な報告も行われている11)。DEHは難治なものは,本邦では2015年に指定難病として選定されている。
DEHの診断は日本めまい平衡医学会が作成した診断基準に基づき,症状と検査の2段階でなされる3)。DEHの診断基準に内リンパ水腫推定検査の結果は含まれていないが,内リンパ水腫の診断あるいは推定に有用な手法として,内耳造影MRIでの描出12)の他,グリセロールテスト13),蝸電図検査14),フロセミドテスト15),フロセミド負荷cVEMP16),cVEMP tuning property test(cVEMP slope値による評価)6),multifrequency tympanometry17)などが挙げられる。このうち同側型DEHにおいては,高度感音難聴を認めるためグリセロールテストや蝸電図検査は有用ではない。
本症例では,現病歴に提示した今回のめまい発作での入院時,その病態について当初は過去の経過と同じくDEHによるめまい発作の可能性を考えた。入院後の検査所見を表1にまとめた。良聴耳側の聴力低下および前庭蝸牛機能低下を認めたため対側型DEHの可能性を考えたが,cVEMP tuning property testでは左右ともに内リンパ水腫は示唆されなかった。さらに内耳造影MRIでの内リンパ水腫評価を行ったところ,聾側にのみ著明な内リンパ水腫を認めた。Fukushimaら18)は,DEHにおける内耳造影MRIでの内リンパ水腫所見について,同側型DEHでは聾側に明らかな水腫がみられ,対側型DEHあるいは両側例では左右とも水腫が見られその程度に差が無かったと報告している。また一側聾の症例において,DEHを発症している例と発症していない例で蝸牛,前庭共に明らかに内耳造影MRIでの水腫陽性率に差があったとしている4)。自験例では内リンパ水腫所見に明らかな左右差があり,したがって今回の良聴耳側の前庭障害は内リンパ水腫による可能性は低いと考えた。良聴耳にみられた聴力閾値上昇については,高音域に限定されているものの5年前との閾値差がそれなりに大きかった。実際の患者自身の自覚は,めまいが軽快した後に本人に問いただして初めて「耳閉感があったように思う」という程度で聴力変動との乖離が感じられるが,強度のめまい発作の最中であったため認識できなかった可能性もある。前回検査から5年が経過する間にいくらかの聴力低下が進行していた可能性も否定はできないが,年齢を考えると加齢性変化での説明は難しい。また渉猟し得た限り,対側型DEHとされる症例で高音域のみの難聴を来たした症例の報告はなかった。高音域の難聴がある例でも同時に低音域に難聴のある報告が多く,高音域の進行性難聴を認めた対側型DEHの報告でも全音域に難聴が見られていた19)20)ことから,本例の聴力像も積極的に対側型DEHによるものと考えるのは難しい。総合的に,今回のめまい発作は良聴耳側に生じた,突発性難聴を含めた一側急性前庭蝸牛障害によるものであると考えられた。しかし同時に,発作後1年にわたり再燃がないものの,聴力像も含めて対側型DEHやメニエール病を完全に否定することは難しいとも考えられ,今後の経過観察が重要である。
| 右 | 左 | |
|---|---|---|
| 純音聴力検査 | 聾 | 軽度感音難聴 |
| bedside HIT | CUS − | CUS +(3つの半規管全て) |
| 温度刺激検査 | 中等度CP(以前と同等) | 中等度CP(以前はCP −) |
| cVEMP | 正常 | 正常 |
| cVEMP tuning property test | 陰性 | 陰性 |
| oVEMP | 正常 | 正常 |
| 内耳造影MRI | 著明な前庭,蝸牛の水腫を認める | 水腫認めず |
HIT: head impulse test, CUS: catch up saccade, CP: canal paresis, cVEMP: cervical vestibular evoked myogenic potential, oVEMP: ocular vestibular evoked myogenic potential
遅発性内リンパ水腫の患側について,メニエール病・遅発性内リンパ水腫診療ガイドライン2020年版1)によれば,「一側耳が先行する高度難聴または全聾で,難聴発症より数年〜数十年経過した後に対側の良聴耳の聴力が変動する症例をDEH(対側型)と診断する場合があり,めまいを伴う場合と,伴わない場合がある」ものの,「DEH(対側型)は,先行する難聴とは関連なく対側の良聴耳に発症したメニエール病と鑑別できないことが多く,独立した疾患であるかについては異論もある」とされている。このことは,先行する一側高度難聴がみられる症例に反復するめまいの診断の難しさを示している。なお同ガイドライン2020年版1)によれば,DEHにおいて「めまい発作にともなって聴覚症状は変動しない(“症状”の3項)」こととなるが,日本めまい平衡医学会が作成した診断基準3)の“診断にあたっての注意事項”の項に,対側型DEHでは良聴側聴力が変動するとの補足説明がある。本症例の経験は「対側型DEHであるか,良聴耳に発症したメニエール病であるか」の鑑別に答えを出すものでは無いが,一側聾の良聴耳に前庭蝸牛機能低下を生じためまい例において,病態の評価のために内耳造影MRIで内リンパ水腫の有無を評価する価値があることを示唆する。
本症例の病態の考察に関する問題点として,前述の様にDEHにおける内耳造影MRIでは内リンパ水腫の陽性率が高いことが報告されているが,偽陰性であった可能性は否定しきれない。内耳造影MRIによる内リンパ水腫の陽性率は,メニエール病では89%と報告されている21)。やはり内リンパ水腫を推定しうるフロセミド負荷前庭誘発頸筋電位検査では直近のめまい発作からの期間が短ければ短いほど,検査結果が陰性になる可能性が高くなることが報告されている22)。しかし内耳造影MRIではメニエール病発症からの期間が長いほど水腫所見の陽性率が高くなることが報告されているものの23),渉猟しえた限り,めまい発作からの期間で陽性率が変わるかを検討した報告は見られなかった。本例では内耳造影MRIをめまい発症から28日目に施行しており,前述のSeoらの検討22)で「水腫陽性」となった群に近い日数が経過していた。内耳造影MRIでの水腫陽性率とめまい発症からの期間については,今後さらなる検討が必要あると考えられた。またcVEMP tuning property testで聾側も含めて球形嚢水腫が示唆されなかったことは,やはりこの評価方法で偽陰性であった可能性があるとともに,内耳造影MRIの結果と一致しない例である可能性も検討を要する。cVEMP tuning property testの検査精度については,本検査を提唱したMurofushiら6)によれば感度0.74,特異度0.76とされる。さらにMurofushiら24)は,一側メニエール病例における内耳造影MRIでの内リンパ水腫所見とcVEMP tuning property testの結果の間に有意な関連性が見られたと報告しており,MRIで内リンパ水腫が確認された13例中,cVEMP tuning property testで水腫が推定されたのは10例であった。高い一致率と考えるが,不一致となる例も見られている。さらに他の検査として,工藤ら25)によれば,同側型DEHにおいてフロセミドテストは86%が陽性となり,伊藤ら26)はフロセミドVOR検査でDEH症例の52%が陽性であったとしている。本例では施行していないが,これらの検査を行うこともDEHの患側決定に有用であると思われる。今後の本症例の長期的な経過観察により対側型DEHとの診断に至る可能性もあり,引き続いての経過観察を行っている。
同側型DEHの経過観察中に,良聴耳側の前庭蝸牛機能低下を伴うめまい発作を生じた例を経験した。内耳造影MRI検査で聾側にのみ内リンパ水腫を認め,対側型DEHではなく,良聴耳側に生じた急性前庭蝸牛障害であったと診断した。
本症例の経験から,DEHの鑑別における内耳造影MRIの有用性が示唆された。
本論文の内容は第81回日本めまい平衡医学会学術講演会(奈良)において発表した。
利益相反に該当する事項はない。