2015 Volume 10 Issue 3 Pages 177-185
2015 Volume 10 Issue 3 Pages 177-185
【目的】「DPC導入の影響評価に係る調査(以下,DPCデータ)」を用いた終末期医療の調査方法を検討する.【対象と方法】2010年 8月~2012年 12月に東北大学病院入院中に死亡した 5大がん患者を対象に,終末期の診療行為の頻度を DPCデータから集計した.【結果】対象 311例のうち,緩和ケア病棟死亡例は 147例であった.各頻度は,死亡前 30日以内の化学療法(緩和0%,一般27%),14日以内の ICU入室(0%,2%),延命処置(0%,3%),リハビリ(26%,10%) 緊急入院(2%,27%),抗生剤投与(32%,28%)であった.緩和ケア病棟群では有意に化学療法,緊急入院が少なく,,リハビリが多かった.【考察】DPCデータから簡便に集計できたが,緩和ケア病棟群の結果は DPCデータ作成が任意のため一部項目で過小評価された.【結語】DPCデータで終末期がん医療を調査できた.診療報酬算定規則や DPCデータ作成要件によるバイアスが存在する.
がん医療の質の指標(quality indicator;QI)として,がん登録や保険診療情報など既存のデータベースを用いた指標や測定方法が近年用いられるようになってきた1, 2).海外では緩和ケアの指標としてホスピスやオピオイド使用,過剰なケアの指標として,化学療法,救急外来の受診,入院,ICU(intensive care unit)入室,延命処置が提唱され,患者が報告するQOL(quality of life)との相関が示された3, 4).既存データベースを利用した研究は,アウトカム評価が難しかった終末期がん医療の実態を可視化できる有益なものである.また,心身の脆弱性が問題となる患者本人を対象としたQOL調査や,本人に代わって代理評価を行う遺族調査に比べ,既存データベースを利用した調査は記録様式が全国的に統一されているため,少ない負担で悉皆的なデータを経時的に繰り返し調査できるという利点がある.
本邦のがん患者を対象としたデータベース研究は,特定の地域における診療報酬明細書(レセプト)の情報を利用し,病院規模による終末期の化学療法,オピオイド,ICU利用,延命処置の比較や,抗がん剤投与時の制吐薬適正処方割合を報告したものがある5, 6, 7, 8).しかし,レセプト情報を利用して網羅的にがん医療の質を評価した報告はない.
レセプト情報は,保険請求のため各保険医療機関で患者に実施された医療行為が記録され,多くは電子レセプトとして作成されるようになった9).また急性期入院医療の包括支払(Diagnosis Procedure Combination;DPC)対象病院は,図1に示すように保険請求のレセプトとは別に「DPC導入の影響評価に係る調査(以下,DPCデータ)」として入院と外来で実施された診療行為の詳細や患者情報を,事前に定められた形式で国へ提出することが求められている9, 10, 11).これらの電子レセプト情報やDPCデータは,厚生労働省が「高齢者の医療の確保に関する法律」に基づき,2009年4月診療分からナショナルデータベース(national data base:NDB)として収集している.2011年度から,公益性の高い研究目的に電子レセプト情報の提供が認められ12),DPCデータも同様に研究目的の提供ガイドラインが整備されつつあり13),今後全国的ながん医療の質評価に二次利用できる可能性がある.
各保険医療機関から提出されたDPCデータとレセプト情報は,匿名化され,厚生労働省が管理するデータベースに格納されている.*1-3は診療報酬保険請求の流れである.DPCデータでは,緩和ケア病棟からの退院例は様式1の作成とEFファイルの緩和ケア病棟入院料に包括される項目の記録が任意になっており入手できないこともある.

東北大学病院はDPC対象病院であるため,調査提出用のDPCデータを2009年から作成している.そこで本研究では,当院のDPCデータを用いて終末期がん医療の実態を調査し,その集計方法の詳細について検討することを目的とした.
対象者は,2010年8月〜2012年12月のDPCデータの様式1で退院時転帰が「死亡」かつ,「主傷病名」「医療資源を最も投入した傷病名」「医療資源を2番目に投入した傷病名」のいずれかに5大癌が登録されている者とした.5大癌はICD-10コードで,胃癌(C16.0-6, 8-9),大腸癌(C18.0-9, C19, C20),肝癌(C22.0),肺癌(C34.0-3, 8-9),乳癌(C50.0-6, 8-9)と定義した.
DPCデータの様式1には退院患者情報として,傷病名や入院日,退院日,転帰,入院経路,がんのUICC(Union for International Cancer Control)分類等が記録されている.ただし様式1は,緩和ケア病棟の退院患者では,DPC対象病床からの転科以外での作成は任意である.そのため,様式1では同定できない緩和ケア病棟入院中に死亡したがん患者が多数いるため,当院の医療情報室で独自に作成している退院統計用データベースから対象者を追加し,年齢,性別,主病名,退院日,転帰の情報を得た.死亡時の入院病棟による区別を目的に,死亡当日に緩和ケア病棟入院料が算定されている患者を緩和ケア病棟群,それ以外を一般病棟群に区別した.
2 調査方法 1 解析対象データ解析対象データは,2010年7月〜2012年12月分のDPCデータEF統合ファイル,外来EF統合ファイル(2010年7月〜
2011年3月分は外来Eファイルと外来Fファイルを結合して使用)とした.解析対象データの期間は,対象患者の情報が少なくとも30日以上確保できることを期待して設定した.
EF統合ファイル,外来Eファイル,Fファイルには,入院と外来で実施された保険診療行為の詳細が,医科点数表に基づく出来高情報として記録されている.対象者を2群に分けたが,緩和ケア病棟群の結果は,当院の一般病棟や各診療科で受けた医療行為も含んでいる.なお,緩和ケア病棟入院料に包括される診療項目の出来高情報の記録は,任意とされている.
2 測定項目今回抽出した診療行為は,厚生労働省保険局が運用する診療報酬情報提供サービスから入手できる医薬品マスターと医科診療行為マスターから,緩和ケアの質の指標と考えられている診療行為や一般的な診療行為等を以下のように分類して定義した.
緩和ケアチームの介入は,緩和ケア診療加算と定義した.ICU入室は特定集中治療室管理料の加算,救急外来受診は時間外(休日,深夜,夜間・早朝等)の初診と再診,緊急入院は救急医療管理加算のある入院と定義した.救急医療管理加算は上限7日まで請求可能であることから,最終請求日が死亡当日,7日以内の場合は緊急入院後7日,14日以内の死亡とみなした.延命処置は,非開胸的心マッサージ,救命のための期間内挿管,人工呼吸のいずれかの実施と定義した.
薬剤は,日本医薬品集に記載された薬効分類を参考に分類した.化学療法は,薬効分類「42.腫瘍用薬」のうち,ホルモン療法剤を除いた殺細胞性薬剤(シスプラチン,パクリタキセル,カペシタビン等のDNA代謝に働きかけて細胞の増殖抑制や殺細胞効果を発揮する薬剤)および分子標的薬(ゲフィチニブ,イマチニブ,トラスツブマブ等のがん選択的な分子を標的とした治療薬)と定義した.肝細胞癌に対する動注療法に使用された殺細胞性薬剤も化学療法とみなしてカウントした.複数の腫瘍用薬が同一日に投与されている場合は,分子標的治療薬よりも殺細胞性薬剤を優先してカウントした.医療用麻薬は,剤形により内服,注射,貼付,外用に分類した.外来での内服薬は,患者の実際の服用状況までは不明なため,最終処方日を最終投与日とみなした.入院での内服薬は,日々の内服記録があるため,最終投与日は実際の内服日であった.
3 統計解析緩和ケア病棟群と一般病棟群での診療行為の割合を比較するためにχ2検定(もしくはFisher’s exact test)を行った.有意水準を5%に設定し,両側検定を行った.すべてのデータ処理は,統計パッケージSAS Ver9.4(SAS Institute, Cary, NC)を用いた.
3 倫理的配慮本研究は,東北大学大学院医学系研究科倫理委員会の承認後に実施した.
調査期間中に死亡した5大癌入院患者は311例で,緩和ケア病棟群は147例(47.3%),一般病棟群は164例(52.7%)であった.一般病棟群には,ICUで死亡した2例が含まれていた.緩和ケア病棟群のうち,DPCデータ様式1から同定できた者は62例(42.4%)のみであった.
対象者背景を表1に示す.年齢の平均値は,緩和ケア病棟群70.2歳,一般病棟群66.3歳で,緩和ケア病棟群で有意に高かった(p=0.003).全体で多い癌腫は肺癌が52.6%,胃癌が18.1%,大腸癌が11.5%であった.93.9%(n=292)で当院入院もしくは外来のDPCデータEFファイルが30日以上入手可能であった.入院期間の平均値は,緩和ケア病棟群28.6日,一般病棟群22.9日で有意差はなかった.緩和ケア病棟入院群の緩和ケア病棟在院日数の平均値は,23.5日であった.
主な集計結果を表2に示す.全期間で化学療法を行った症例は60.5%(n=188)であった.死亡14日以内での化学療法は一般病棟群5.5%,緩和ケア病棟群0%,30日以内での化学療法は一般病棟群14.1%,緩和ケア病棟群0%であった.緩和ケア病棟群では,死亡30日以内の化学療法は実施がなかったが,死亡半年以内では40.1%が当院で化学療法が実施されていた.化学療法の薬剤の種類や剤形による実施割合は,一般病棟群の経口薬の分子標的薬が死亡直近で有意に高かった.化学療法の最終投与から死亡までの期間の平均値は,緩和ケア病棟群 126.1日間,一般病棟群68.1日間で,緩和ケア病棟群で有意に長かった(p<0.0001).
半年以内の内分泌療法(緩和ケア病棟0%,一般病棟 2.4%,P=0.12),14日以内の抗生剤投与(緩和ケア病棟32.0%,一般病棟 28.1%,P=0.53),14日以内のICU入室(緩和ケア病棟0%,一般病棟 1.8%,P=0.25),延命処置(緩和ケア病棟0%,一般病棟 3.1%,P=0.062),14日以内の救急外来受診(緩和ケア病棟0%,一般病棟 1.2%,P=0.50)は両群に差はなかった.死亡30日以内の輸血(緩和ケア病棟4.1%,一般病棟19.5%,P<0.0001),30日以内のアルブミン製剤の投与(緩和ケア病棟0%,一般病棟17.7%,P<0.0001),14日以内の緊急入院(緩和ケア病棟8.8%,一般病棟77.4%,P<0.0001)は緩和ケア病棟群で有意に少なかった.死亡14日以内のリハビリは,緩和ケア病棟26.5%と有意に多かった(一般病棟9.8%,P=0.0002).緩和ケア病棟への入棟開始日は,64.3%が死亡30日以内であった.
当院における緩和ケアのQIを海外の先行研究と比較した結果を表3に示す.死亡30日以内の化学療法は,23.4%で国内の先行研究と比較して高い傾向があった.救急外来受診と延命処置の実施は,諸外国の報告と比較し少ない傾向があった.
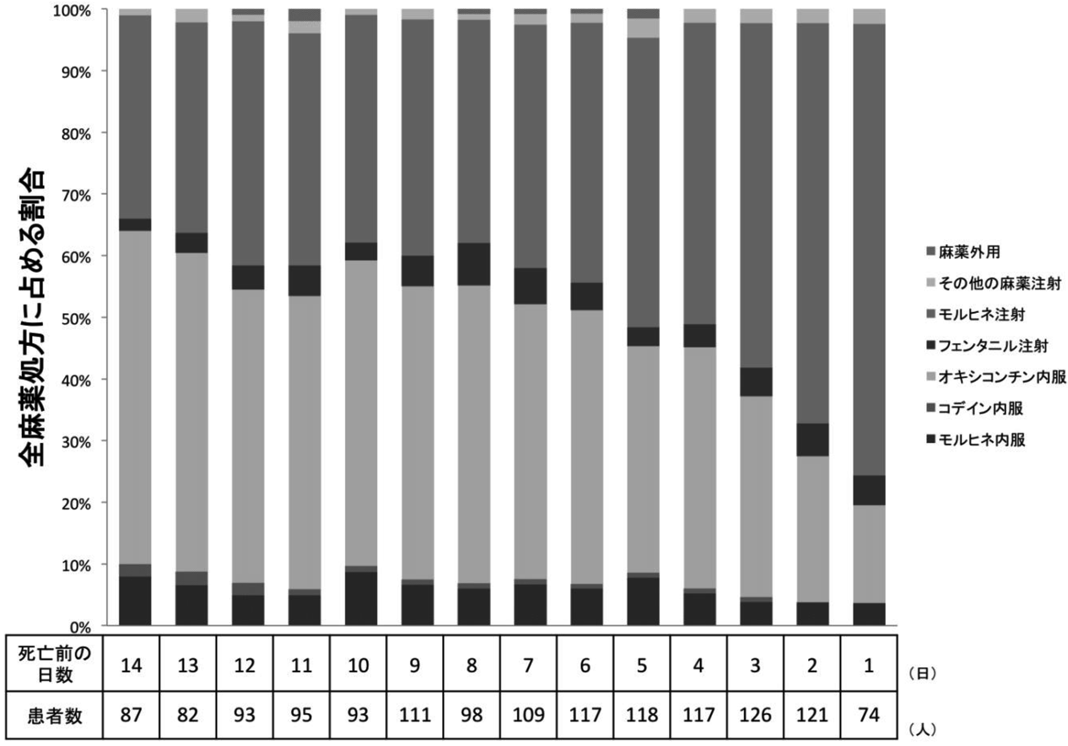
全対象患者における死亡前14日間での麻薬の剤形の変化を図2に示す.死亡が近づくにつれて,オキシコンチン内服が減り,モルヒネ注射の割合が増えていた.
死亡前14日以内に処方された医療用麻薬について,内服,注射,外用(貼付,坐薬)の分類を示した.
本研究では,東北大学病院入院中に死亡した5大がん患者の終末期医療の実態をDPCデータから調査する方法論を確立することを目的とし解析を行い,3つの主要な結果が得られた.第1に,先行研究とQIを比較して死亡30日以内の化学療法が多く,救急外来受診が少ない傾向であったが,本研究方法で得られた結果は妥当であると考えられた.第2に,DPCデータの二次利用により,患者に実施された医療が容易に把握できることが分かった.第3に,緩和ケア病棟での死亡患者の抽出や診療行為の集計には,DPCデータでは限界があることが分かった.以下にそれぞれの項目について詳細を述べる.
第1に,東北大学病院で化学療法を受けた患者のうち,死亡30日以内に化学療法の最終投与があった割合は23.4%であり,国内の先行研究と比較すると高い傾向があった.本邦では死亡30日以内の化学療法は,Hashimotoらが12.6%14),Morishimaらが7.8%5)と報告した.当院の緩和ケア病棟では,抗がん剤治療は行わない方針となっているため,分母を一般病棟で死亡した患者にした場合の指標は37.0%と更に高くなる.これは,大学病院という特性や患者の治療に対する選好が影響している可能性がある.ただし,死亡14日以内の化学療法の実施は全がん死亡症例の9.0%で,諸外国の報告と同程度で,死亡直前まで過剰な化学療法が行われているとは考えにくい.救急外来受診や延命処置は,諸外国の報告と比較して少なかったが,医療提供体制の違いが影響している可能性が高い.その他のQIは同程度であり,本調査方法は妥当なものだと考えられた.
今回の調査では緩和ケア病棟で死亡した群の方が,死亡直前までリハビリを受けていた割合が多かった.当院の緩和ケア病棟とリハビリ科が同じフロアにあり,がん患者へのリハビリに力を入れていることも影響しているかもしれないが,緩和ケア病棟群では全身状態が比較的良好な状態でリハビリを継続できていたことを示唆しており,緩和ケアの良い質の指標となる可能性がある.
第2に,DPCデータの二次利用の可能性について述べる.DPCデータは,DPC制度の継続的な見直しのために中央社会保険医療協議会の下実施される「DPC導入の影響評価に係る調査」に提出する目的で,各病院で作成されている.DPCデータは,レセプトでは包括請求となり詳細が分からない診療行為も,出来高情報としてEFファイルに記録され,実施日別の解析が可能である9).そのため今回の研究では,従来のカルテ調査よりも容易に,死亡前の特定期間の,特定の診療行為を集計することができた.DPC対象病院であれば,今回利用したDPCデータが存在するため,各病院単位で本調査と同様のデータ解析を行うことができると考えられる.ただし,調査目的に作成されたDPCデータでは,後述する限界があるため,各病院単位で,調査では任意の部分のDPCデータ入力をがん終末期医療のQI測定のために必須とする必要がある.
全国単位でのDPCデータを用いたQIの測定に関しては,平成25年4月でのDPC対象病院数は1,496病院であり,それらは主に急性期入院病院である13).日本では,がん患者の約80%は急性期病院6)で死亡していることから,国が保有するDPCデータの調査によって,大多数のがん患者の終末期医療を評価することが可能だと考えられる.ただし,DPC対象病院以外の病院や診療所,在宅ケアを行う保険診療機関では,DPCデータは作成されていないため,別途レセプト情報の解析方法等を検討する必要がある.
第3に,緩和ケア病棟入院患者についてはDPCデータ様式1の作成は任意であり,様式1からは対象者として抽出されなかった症例が多数存在した.今回の調査で,様式1から抽出できた緩和ケア病棟群の症例は,当院一般病棟への入院歴がある患者であり,他院から緩和ケア病棟への転院例や,当院初回入院が緩和ケア病棟であった例は抽出されなかった.緩和ケア病棟と一般病棟では提供される医療内容が異なる可能性が高く,緩和ケア病棟入院料算定期間とその他で分けて解析することが望ましい.
また,診療行為の詳細が分かるEF統合ファイルは,緩和ケア病棟入院料に包括される診療項目の記録は任意であるため,緩和ケア病棟で実施された診療行為を過小評価している可能性が高い.緩和ケア病棟入院料に包括される診療行為の集計は現在までのDPCデータ作成要件では困難であるため,医療機関単位での結果の解釈には緩和ケア病棟の有無によって,注意が必要である.例えば,本調査において緩和ケア病棟での死亡7日以内の酸素投与は6.8%,死亡14日以内の医療用麻薬投与は37.4%であったが,実際に診療にあたる医師への聞き取り調査および病棟で一部の患者のカルテ調査を行った結果は実態とは異なっていた.一部の診療行為が過小評価になるのは,DPCデータが会計システムから作成されていることによる.本調査の対象期間内は,当院では紙カルテと診療端末を用いたオーダリングシステムが併存し,診療端末への入力によってオーダーされるリハビリや検査,麻薬以外の薬剤投与は,自動的に会計システムに記録されDPCデータに加工されていた.しかし,紙カルテに記載された医師の指示や処置(酸素投与,中心静脈カテーテル挿入,点滴注射等)の処置伝票や,署名押印が必要な麻薬処方箋は,当院の会計システムへのデータ入力が手動で別途必要になる.データ入力は通常は担当者が単独で行い,入力の際に診療報酬の算定規則上同時算定できない場合は,処置伝票に記録があったとしてもデータ化しないため,DPCデータに反影されない.また,がん登録のようにデータの質を担保するような仕組みは存在せず,支払審査機関での査定は受けても,データ入力の不足を検出するシステムはない.小林らが2012年に国立病院機構における臨床評価指標として褥瘡対策の実施率をDPCデータから算出しカルテ等から把握した数値と比較したところ,49.5%と73.4%と大きな解離があった15).今後,全国規模でのがん患者の終末期医療の質をDPCデータから測定する方法を確立するためには,主要な質評価指標に関してDPCデータの精度検討が必要である.
本研究では方法論と結果の解釈について,他にも限界がある.詳細な経過や化学療法実施時の患者の全身状態が把握できないこと,当院で死亡した患者を対象としているため外来通院患者の在宅死・他院での死亡・救急外来での死亡が対象に含まれないこと,外来通院中に他院併診で行われた診療行為が分からないこと,診療報酬請求のルールが影響すること,集計対象の医療行為や薬剤の電算コードの分類が操作的であること等である.患者の複数病院での診療行為は,NDBを用いることで患者単位での,より正確ながん医療の実態,終末期医療の実態が解明でき,医療の質の向上のための有益な情報となる可能性がある.
平成26年1月のがん診療連携拠点病院等の整備に関する指針では,拠点病院の要件に,がん医療のPDCA(plan-do-check-act)サイクルの確保,すなわち医療の質や患者のQOLを把握・評価し,組織的改善につなげることが盛り込まれた.DPCデータやレセプト情報は,各病院で業務の一環として作成されているものである.このデータを二次的に利用し,定期的に臨床の実態を把握することは,終末期に限らず各病院の臨床医が各自の医療行為を内省したり,他施設のQIの結果と比較したりすることで,PDCAサイクルに利用できる可能性がある.また本邦では,国が保有するNDBの利用も可能であり12),今後,全国的な緩和ケアやがん医療の評価に利用されることが予想される.
なお本邦の終末期医療や緩和ケア分野について,DPCデータやレセプト情報等のデータの二次利用で測定可能かつ臨床的に意義のあるQIは,確立していない.全身状態が低下した終末期がん患者には,不適切で過剰な医療介入は行われるべきではないが,日本では,最期まで癌と闘うことに価値を見いだしている患者が一定数いることが全国遺族調査で判明している16).また遺族は,救急外来受診やICU入室,死亡間近の医療介入は質の低さの指標として不適切だと考えており,むしろ医療へのアクセスが良好であることに肯定的であった17).欧米で開発されたQIを,社会文化的背景の異なる本邦でそのまま適応できるか,本邦でのQOLやケアへの満足度等の患者評価との相関を検討する必要がある.
東北大学病院におけるDPCデータを用いた5大がん患者の終末期医療の実態を明らかにした.今回の調査結果は,DPCデータの特性や単施設のデータ解析の限界がある.しかしながら,同様の方法を用いて単施設で経時的に解析することや,日本全国のデータが蓄積されたNDBを用いた悉皆的な解析を行うことで,終末期がん医療のPDCAサイクルへの貢献が期待できる.
謝辞本研究は,日本学術振興会科学研究費基盤研究(B)課題番号25293165の助成を受けたものです.