Abstract
超高齢社会を迎え,認知症をもつがん患者が増えている.本研究では,がん診療連携拠点病院における認知症ケアの整備体制を明らかにすることを目的とした.2015年2月に,がん診療連携拠点病院を対象に郵送法による自記式質問紙調査を行った.調査項目は,英国のaudit調査をもとに,研究者間で選定した.188施設より回答があった(回答率48.3%).認知症患者の療養・退院支援やBPSD(行動・心理症状)に関するマニュアルを整備している施設は5.3%であった.プライマリ・チームによる認知症アセスメントを実施している施設は50%程度であった.認知症に関する研修体制を整備している施設は29.3%であった.本研究により,がん診療連携拠点病院における認知症の整備体制の実態が明らかにされ,基本的な認知症ケア・支援体制に関する普及啓発の必要性が示唆された.
緒言
近年,先進国を中心に高齢化が急速に進んでおり,高齢に伴う種々の疾患への対策が喫緊の課題となっている.わが国は,65歳以上の高齢者人口が2015年には3,392万人となり,総人口に占める割合(高齢化率)は26.7%である1).高齢化に伴い,高齢者のがん有病率が増大し,全悪性新生物死亡数のうち,65歳以上が85%を占めている2).このように,がんは高齢者の疾患として捉えられ,加齢に伴う種々の生理的変化に応じた対応が求められている.とくに,神経系の問題として,認知症を合併した場合の対応が求められている.
わが国における認知症は,全国有病率推定値が15%,mild cognitive impairment(MCI:正常と認知症の中間状態)の全国有病率推定値が13%と推定されている3).海外の急性期病院一般病棟では,病床の2/3が認知症を認め4),認知症患者のうち正確に診断を受けている者は半数以下であり5),身体疾患の治療目的で入院してから気付かれることが多い6).また,急性期病院では,認知症を合併していない患者に比べ,認知症を合併している患者で褥瘡や転倒・転落の発生率が高く7),再入院率や死亡率が高くなることが報告されている8).一方,認知症を合併したがん患者では,進行期で発見されていることが多く,認知症を合併していないがん患者に比べ死亡リスクは高いことが報告されている9).さらに,認知症を合併したがん患者では,がん治療の意思決定や服薬管理など治療に直接影響を及ぼす可能性も高い10〜12).
認知症対策を国策として先駆的に進めているイギリスでは,急性期病院での認知症対策に関するガイドラインを提唱しており13,14),また,その質をaudit調査にて評価している15).わが国では,従来の認知症対策は,精神科病院や長期療養型の施設を想定した枠組みで施策を講じてきたが,医療依存度の高い認知症患者が急性期病院で増加傾向にあることを背景に,2015年1月に認知症施策推進総合戦略(新オレンジプラン)が策定された16).新オレンジプランでは,基本的な考え方として「7つの柱」が設定され,そのうちの2つ目の柱である「認知症の容態に応じた適時・適切な医療・介護等の提供」では,早期診断・早期対応,行動・心理症状や身体合併症等が見られた場合,適時・適切な医療・介護サービスを提供できるように連携を図る循環型の仕組みを構築することが掲げられている16).しかし,急性期病院やがん診療連携拠点病院等,認知症に特化した病院や長期療養型の施設を除くセッティングにおいて,認知症体制の整備については具体的に示されていない.
したがって,認知症に特化した病院や施設以外のセッティングにおいて認知症の整備体制を構築するうえで,実態を明らかにすることは重要である.そこで,本研究では,全国のがん診療連携拠点病院を対象に認知症の整備体制に関する実態を明らかにすることを目的とした.
研究方法
本研究は,厚生労働科学研究費補助金認知症対策総合研究事業「急性期病院における認知症患者の入院・外来実態把握と医療者の負担軽減を目指した支援プログラムの開発に関する研究」で全国の急性期病院を対象に行った調査のうち,がん診療連携拠点病院を対象にした二次解析である.
1 調査対象
対象施設は,平成28年4月時点でがん診療連携拠点病院に登録されている施設の中で,Diagnosis Procedure Combination(DPC :診断群分類)対象病院に登録されている,389施設とした.
2 調査手順
調査は,2015年2月1日から6月30日に郵送法による自記式質問紙調査により実施した.回答がなかった施設には督促を1回実施した.調査は,施設において認知症の整備体制を把握している看護部長または副看護部長宛に依頼状ならびに趣旨説明書,調査票一式を郵送し,調査への参加は自由意志とした.調査結果は全て統計的に処理し,病院名および回答内容の公開を行わないことを明記することにより,回答者に対する倫理的な配慮を行った.なお,本研究は,国立がん研究センター東病院の研究倫理審査委員会の規定に従い,患者を対象としない疫学研究であり,当該委員会の審査は要しないとされた.
3 調査項目
調査項目は,海外のaudit調査15)を基に,研究者間(精神科医3名,精神看護専門看護師2名,心理士3名,医療ソーシャルワーカー1名)で協議し選定した.認知症の整備体制として,①認知症患者の療養・退院支援に関するマニュアルの整備,②医療安全・情報収集体制,③プライマリ・チームの認知症アセスメントとせん妄ケアの実施状況,④退院支援・地域連携の実施状況,⑤認知症に関する研修体制について実施の有無を尋ねた.
4 解析方法
調査用紙を回収後,調査用紙に記入された各変数に関して記述統計を算出した.次に,がん診療連携提供体制別17)に地域がん診療連携拠点病院と都道府県がん診療連携拠点病院でそれぞれ集計し解析をした.がん診療連携提供体制別にした理由として,医療機関の機能や役割が異なるセッティングの実態を記述することで,がん診療連携拠点病院での認知症対策を講ずるうえで基礎資料になると考えたからである.なお,国立がん研究センター中央病院と東病院は地域がん診療連携拠点病院に含めた.解析は,χ2検定またはFisher の直接確率検定を行い,有意水準は5%とし,両側検定とした.統計解析には,IBM SPSS Statistics 24を用いた.
結果
1 調査対象施設の背景
対象施設のうち,調査票の回収があったのは,188施設で(回収率48.3%),都道府県がん拠点病院は26施設,地域がん拠点病院は162施設であった.
2 認知症患者の療養・退院支援に関するマニュアルの整備
認知症患者の療養・退院支援に関するマニュアルの整備状況を表1に示す.がん診療連携拠点病院全体として,「認知症患者の療養・退院支援に関するマニュアルがある」,「BPSDへの対応マニュアルがある」と回答した施設は5.3%(N=10),「認知症が疑われる場合のアセスメントや鑑別を進めるための連携体制がある」は56.4%(N=106),「身体拘束・鎮静の手順書がある」は63.8%(N=120)であった.
表1
認知症患者の療養・退院支援に関するマニュアルの整備

医療安全・情報収集体制を表2に示す.がん診療連携拠点病院全体として,「認知症が関連する転倒・医療事故件数を把握している」と回答した施設は98.4%(N=185)であった.一方で,「認知症患者の退院支援や手続きを定期的に見直す体制がある」と回答した施設は13.8%(N=26)であり,がん診療連携提供体制別では,都道府県がん診療連携拠点病院に比べ地域がん診療連携拠点病院で整備されていると回答した施設の割合が有意に多かった(P=0.001).
表2
医療安全,情報収集体制

プライマリ・チームの認知症アセスメントとせん妄ケアの実施状況を表3に示す.がん診療連携拠点病院全体として,プライマリ・チームによる認知症のアセスメントでは,「入院時に身体状況についてアセスメントしている」と回答した施設は97.3%(N=183)であり,他の項目では50%前後であった.また,プライマリ・チームによるせん妄ケアでは,「せん妄の治療やケアなど,対応方法をまとめたマニュアルがある」と回答した施設は20.2%(N=38)だが,せん妄の基本的なケアでは,「向精神薬の有害事象の評価を行っている」を除くケア項目で実施していると回答した施設は70%以上であった.
表3
プライマリ・チームの認知症アセスメントとせん妄ケアの実施状況

がん診療連携提供体制別では,プライマリ・チームによる認知症のアセスメントで回答割合に有意な差が示されなかった.一方で,せん妄ケアでは,地域がん拠点病院と比較し,都道府県がん拠点病院で,「認知症と鑑別するため,せん妄のスクリーニングを行っている」(P=0.004),「標準化された尺度を用いてスクリーニングをしている」(P=0.01),「せん妄の治療やケアなど,対応方法をまとめたマニュアルがある」(P<0.0001),「会話の配慮(短く具体的に)を行っている」(P=0.002),「向精神薬の有害事象の評価を行っている」(P=0.03)で実施していると回答した施設の割合が有意に多かった.
5 退院支援・地域連携の実施状況
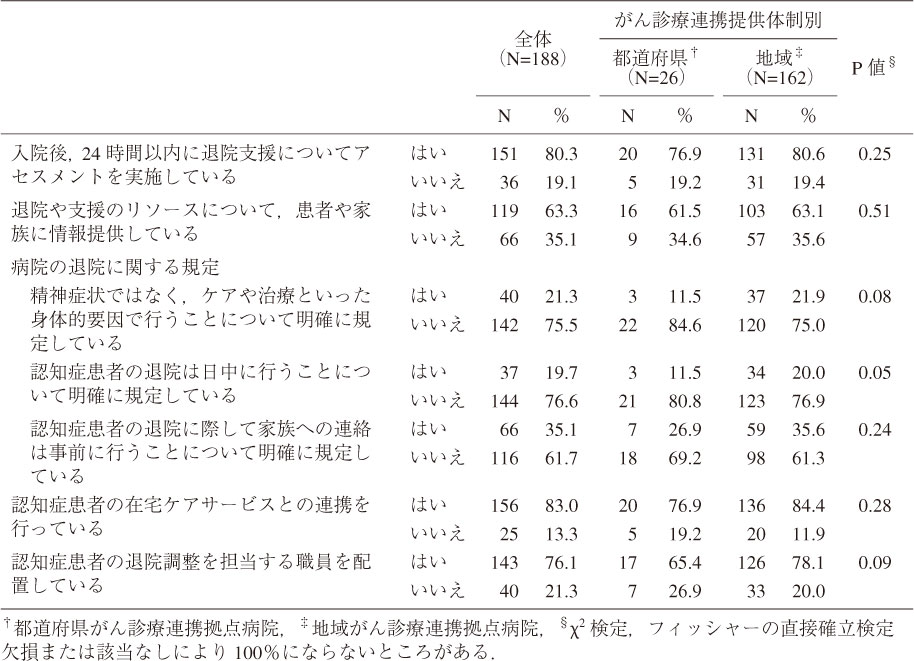
退院支援の実施状況を表4に示す.がん診療連携拠点病院全体として,「入院後24時間以内に退院支援についてアセスメントを実施している」と回答した施設は80.3%(N=151)であった.一方で,退院に関する規定では,「精神症状ではなく,ケアや治療といった身体的要因で行うことについて明確に規定している」,「認知症患者の退院は日中に行うことについて明確に規定している」と回答した施設は20%程度であった.また,地域連携では,「認知症患者の在宅ケアサービスとの連携を行っている」と回答した施設は83.0%であった.
表4
退院支援・地域連携の実施状況
認知症に関する研修体制を表5に示す.がん診療連携拠点病院全体として,「認知症ケアに必要なスキルに関する教育体制がある」と回答した施設は29.3%(N=55)であり,具体的な教育内容として,「高齢者とのコミュニケーション技術」や「意思決定能力の評価法等を学ぶ機会がある」と回答した施設は10%以下であった.がん診療連携提供体制別では,都道府県がん診療連携拠点病院と比較し,地域がん診療連携拠点病院で,「認知症ケアに必要なスキルに関する教育体制がある」(P=0.02),「意思決定能力の評価法を学ぶ機会がある」(P=0.02)で回答した施設の割合が有意に多かった.
表5
認知症に関する研修体制

考察
本研究は,全国のがん診療連携拠点病院でDPC登録されている施設を対象に,認知症の整備体制の実態を明らかにした初めての研究である.本研究の重要な知見は,①認知症やせん妄に関する対応マニュアルが,ほとんどの施設で整備されていないこと,②認知症に関する情報共有体制ならびに地域との連携体制の整備が進められる一方で定期的な評価が十分なされていないこと,③プライマリ・チームが基本的なせん妄ケアに比べ認知症アセスメントを実施している施設が少なかったこと,④認知症に関する教育体制が整備されていないことである.これらは,がん診療連携提供体制別で比較した際,プライマリ・チームによる基本的なせん妄ケアの実施状況を除き大きな差はみられず,がん診療連携拠点病院全体として整備していく必要がある.
認知症やせん妄を含む認知機能が低下した高齢がん患者が増加傾向にあるなか,これらの患者への対応マニュアルの整備が進んでいなかった.とくに,BPSD(行動・心理症状)を含む認知症に関する対応マニュアルがほとんど整備されていなかった.これらの理由として,がん診療連携拠点病院を含め,認知症に特化していないセッティングにおいて,Moyleらは療養環境の問題を挙げている18).光の反射の強い床は見当識障害を招き,また医療処置による音や病床周辺の医療器具等は注意障害を招く恐れがあり,認知症患者にとって最適な療養環境を提供することが難しい18〜20).また,認知症と診断を受けていない患者で認知症を入院時から同定することが難しいことが理由として挙げられる.認知症に特化していないセッティングにおいて,常勤の精神科医が不在であることや平均在院日数の短縮により認知症と診断する前に退院となることが多い.海外のガイドラインでは,認知症の早期発見と初期対応が求められている13).具体的には,せん妄のスクリーニングを含む認知機能の評価を行い,認知症が疑われる場合には認知症の専門施設と連携を図ることが示されている13).したがって,認知症ケアの専門家が少ないがん診療連携拠点病院において,認知症への対策を進めるだけでなく,認知症とせん妄を鑑別するためのスクリーニングやせん妄を合併する認知症患者の割合が高いことからせん妄への適切な対応が必要となるため21),せん妄も含め認知機能が低下した患者への対応マニュアルを整備することは重要である.
認知症に関する情報共有体制ならびに地域との連携体制の整備が進められる一方で,定期的な評価が十分なされていなかった.これは,診療報酬の改訂に伴い,早期に住み慣れた地域で療養や生活を継続できるための取り組みとして,退院支援や地域連携が強化されてきた背景があり,認知症など合併症のあるがん患者も含め,情報共有体制や地域連携の整備が進められている一方で,定期的な評価の仕組みが構築されていないことが推察される.認知症を含む高齢がん患者は,フレイル(Frailty)により,入院時に比べADL(日常生活動作)や認知機能の低下がみられるため,定期的に患者の状態を総合的に評価し,適切な退院支援を行う必要がある21).また,認知症と診断がされていないがん患者でも,認知症が疑われる場合には認知症の専門機関につなげることも重要な役割である16).厚生労働省は,認知症疾患に関する鑑別診断の実施など,地域での認知症医療提供体制の拠点として認知症疾患医療センターの設置を進めており16),認知症の専門機関とのネットワークの形成が今後重要になると考える.したがって,認知症を含む認知機能が低下したがん患者に対し,患者の病状だけでなくADLや認知機能を医療者間で定期的に評価し情報共有を図りつつ,早期退院に向け地域の医療従事者や認知症の専門機関との調整を行っていく必要がある.
プライマリ・チームが基本的なせん妄ケアに比べ認知症アセスメントを実施している施設が少なかった.この理由として,がん診療連携拠点病院では,せん妄に関する教育の普及が認知症に比べ進んでいることが挙げられる.日本緩和医療学会では,医師に対する緩和ケア教育プログラムであるPEACE(Palliative care Emphasis program on symptom management and Assessment for Continuous medical Education)22)や緩和ケアやエンド・オブ・ライフ・ケアに携わる看護師のための教育プログラムであるELNEC-J(The End-of-Life Nursing Education Consortium Japan)23)などのカリキュラムに終末期せん妄の講義が含まれている.一方,認知症に関する教育においては,十分になされてこなかった.海外では,認知症に関する知識とケア実践のための訓練の必要性が問われ24),学会等で急性期病院を対象とした認知症の研修やケアガイドが示されている25).わが国では,新オレンジプランで病院勤務の医療従事者向け認知症対応力向上研修が行われ16),2014年で4,335名が研修を終了している26).教育と実践を通し,医療者の認知症ケアの質向上を図るうえで,研修会は有用であると推察されるが,Nilssonらは,認知症ケアに対する医療者の態度・姿勢も重要であることを指摘している27,28).急性期病院に勤務する看護師の多くは,認知症ケアに対する負担感や時間的制約があることから,否定的な態度を持ち身体拘束につながる恐れがあることを示唆している27).一方で肯定的な態度を持つことで認知症ケアの効果が期待されており29),医療者の行動変容を意図した包括的な認知症教育プログラムが開発され,認知症ケアの知識だけでなく,ケアに対する自信で有用であることが示唆されている30,31).現行の認知症対応力向上研修では,基本的な認知症の知識を中心とした座学で構成されている16).認知症の知識だけでなく,実践に応用できるような教育体制を整備するうえで,上述した包括的な認知症の教育プログラムは有用かもしれない.
がん診療連携提供体制別に,都道府県がん診療連携拠点病院と地域がん診療連携拠点病院で比較した結果,プライマリ・チームの基本的なせん妄ケアにおいて都道府県がん診療連携拠点病院で実施していると回答した施設の割合が統計学的に有意に多かったが,他の項目については概ね差がみられなかった.この理由として,各がん診療連携拠点病院のせん妄患者の割合や緩和ケアチームの活動状況等,結果を解釈するうえで施設背景を考慮する必要があり,さらなる検討が必要である.今後,認知症の整備体制を進めていくうえで,都道府県がん診療連携拠点病院の役割として,専門的ながん医療の提供,地域のがん診療の連携協力体制の構築を図る必要があることから17),認知症を合併したがん患者への診療体制の整備を都道府県レベルで講じていく必要がある.
本研究には,いくつかの限界がある.1つ目は,回収率が半分に満たなかったことである.調査は,全国のDPC病院を対象に「急性期病院における認知症ケアに関する全国調査」と表紙に明記した質問紙を郵送したため,認知症の診療科がない病院では調査対象に含まれないと認識した可能性がある.また,認知症の診断がされている場合,認知症患者の医療事故に関しては集計を取り把握している施設は多かったが,認知症を疑うが診断されていない患者では,急性期病院で認知症の診断が遅くなる傾向にあることから6,9),潜在的に認知症を合併するがん患者が入院していたとしても認知症と判断できず調査対象に含まれないと認識した可能性がある.2つ目は,プライマリ・チームの認知症やせん妄ケアの実施状況等は,客観的な数値で示すことができないため,回答者の主観的評価であり正確性に欠ける.本研究では,院内の認知症の整備体制を把握していると仮定し,看護部長または副看護部長に回答を依頼したが,病棟レベルの評価,医療者個人レベルでの評価を考慮し,施設全体の総合評価をすることは困難であったことが推察される.3つ目は,認知症を合併したがん患者に焦点を当てた調査項目を選定していないため,意思決定支援や治療上のアドヒアランスの課題等,さらなる検討が必要である.
結論
本研究により,がん診療連携拠点病院における認知症の整備体制の実態が明らかにされ,基本的な認知症ケア・支援体制に関する普及啓発の必要性が示唆された.具体的には,認知症やせん妄も含め認知機能が低下した患者への対応マニュアルの整備,ADLや認知機能を医療者間で定期的に評価する情報共有体制の整備と早期退院に向け地域の医療従事者や認知症の専門機関との連携強化,認知症に関する教育体制の整備などが挙げられ,これらは,がん診療連携拠点病院全体として整備体制を講じていくうえで,本研究は基礎資料になるかもしれない.また,ビタミンB12欠乏症や甲状腺機能低下症などによる代謝性認知障害あるいは薬物誘起性の認知症様状態などは治療効果が期待できる場合もあるが,アルツハイマー型認知症や血管性認知症など多くの認知症では不可逆的な疾患であることから,欧州緩和ケア学会では,認知症の診断後,早期から緩和ケアを提供していくことが求められている32).認知症を合併した高齢がん患者が増加傾向にあることを踏まえ,がん診療連携拠点病院を中心にがん患者の認知症ケアの質の向上を図るための支援体制の整備を進め,並行して認知症を合併したがん患者への基本的緩和ケアを提供していくことが今後の課題であると考える.
謝辞
本研究は,平成25年度厚生労働科学研究費補助金認知症対策総合研究事業の助成を受けて実施された.また,アンケート調査にご協力いただきました,がん診療連携拠点病院の関係者の皆さまには深く感謝申し上げます.
References
- 1) 内閣府.平成28年版高齢社会白書.http://www8.cao.go.jp/kourei/whitepaper/w-2016/zenbun/28pdf_index.html (2016年12月16日アクセス).
- 2) 厚生労働省大臣官房統計情報部.平成27年人口動態統計月報年計(概数)の概況.http://www.mhlw.go.jp/toukei/saikin/hw/jinkou/geppo/nengai15/index.html (2016年12月16日アクセス).
- 3) 朝田 隆.都市部における認知症有病率と認知症の生活機能障害への対応.総合研究報告書.2013.
- 4) Smith S. Raising the profile of older people’s care in hospital through training. Nurs Older People 2007; 19: 27-31.
- 5) Sampson EL, Blanchard MR, Jones L, et al. Dementia in the acute hospital: prospective cohort study of prevalence and mortality. Br J Psychiatry 2009; 195: 61-6.
- 6) Mukaetova-Ladinska EB, Teodorczuk A, Cerejeira JM. Dementia in the acute hospital. Br J Psychiatry 2009; 195: 461-2.
- 7) Mecocci P, von Strauss E, Cherubini A, et al. Cognitive impairment is the major risk factor for development of geriatric syndromes during hospitalization: results from the GIFA study. Dement Geriatr Cogn Disord 2005; 20: 262-9.
- 8) Holmes J, House A. Psychiatric illness predicts poor outcome after surgery for hip fracture: a prospective cohort study. Psychol Med 2000; 30: 921-9.
- 9) Raji MA, Kuo YF, Freeman JL, et al. Effect of a dementia diagnosis on survival of older patients after a diagnosis of breast, colon, or prostate cancer: implications for cancer care. Arch Intern Med 2008; 168: 2033-40.
- 10) Markson LJ, Kern DC, Annas GJ, et al. Physician assessment of patient competence. J Am Geriatr Soc 1994; 42: 1074-80.
- 11) Osborne C, Ostir GV, Du X, et al. The influence of marital status on the stage at diagnosis, treatment, and survival of older women with breast cancer. Breast Cancer Res Treat 2005; 93: 41-7.
- 12) Bachour A, Maasilta P. Mouth breathing compromises adherence to nasal continuous positive airway pressure therapy. Chest 2004; 126: 1248-54.
- 13) Department of Health. Living Well With Dementia: a national dementia strategy, 2009. https://www.gov.uk/government/uploads/system/uploads/attachment_data/file/168220/dh_094051.pdf (2016年12月16日アクセス).
- 14) Hurria A, Wildes T, Blair SL, et al. Senior adult oncology, version 2.2014: clinical practice guidelines in oncology . J Natl Compr Canc Netw 2014; 12: 82-126.
- 15) The Royal College of Psychiatrists. National Audit of Dementia Care in General Hospitals 2012-13 Second Round Audit Report and Update, 2013. http://www.rcpsych.ac.uk/pdf/NAD%20NATIONAL%20REPORT%202013%20reports%20page.pdf(2016年12月16日アクセス).
- 16) 厚生労働省.認知症施策推進総合戦略〜認知症高齢者等にやさしい地域づくりに向けて〜(新オレンジプラン),2015.http://www.mhlw.go.jp/file/06-Seisakujouhou-12300000-Roukenkyoku/0000079009.pdf (2016年12月16日アクセス).
- 17) 厚生労働省.がん診療連携拠点病院等の整備について,2014.http://www.mhlw.go.jp/bunya/kenkou/dl/gan_byoin_03.pdf (2016年12月16日アクセス)
- 18) Moyle W, Olorenshaw R, Wallis M, et al. Best practice for the management of older people with dementia in the acute care setting: a review of the literature. Int J Older People Nurs 2008; 3: 121-30.
- 19) Keenan B, Jenkins C, Denner L, et al. Promoting mental health in older people admitted to hospitals. Nurs Stand 2011; 25: 46-56; quiz 58.
- 20) Waller S. Redesigning wards to support people with dementia in hospital. Nurs Older People 2012; 24: 16-21.
- 21) Inouye SK. Delirium in older persons. N Engl J Med 2006; 354: 1157-65.
- 22) Yamamoto R, Kizawa Y, Nakazawa Y, et al. Outcome evaluation of the Palliative care Emphasis program on symptom management and Assessment for Continuous Medical Education: nationwide physician education project for primary palliative care in Japan. J Palliat Med 2015; 18: 45-9.
- 23) Takenouchi S, Miyashita M, Tamura K, et al. Evaluation of the end-of-life nursing education Consortium-Japan faculty development program: Validity and reliability of the “end-of-life nursing education questionnaire”. J Hosp Palliat Nurs 2011; 13: 368-75.
- 24) Department of Health. Quality outcomes for people with dementia: building on the work of the National Dementia Strategy. 2010. https://www.gov.uk/government/uploads/system/uploads/attachment_data/file/213811/dh_119828.pdf (2016年12月16日アクセス).
- 25) Department of Health. Improving quality of care for people with dementia in general hospitals. 2010. https://www.gov.uk/government/uploads/system/uploads/attachment_data/file/213811/dh_119828.pdf (2016年12月16日アクセス).
- 26) 厚生労働省.平成26年度病院勤務の医療従事者向け認知症対応力向上研修.2014.http://www.mhlw.go.jp/file/06-Seisakujouhou-12300000-Roukenkyoku/0000121153.pdf (2016年12月16日アクセス).
- 27) Nilsson A, Lindkvist M, Rasmussen BH, et al. Staff attitudes towards older patients with cognitive impairment: need for improvements in acute care. J Nurs Manag 2012; 20: 640-7.
- 28) Nakahira M, Moyle W, Creedy D, et al. Attitudes toward dementia-related aggression among staff in Japanese aged care settings. J Clin Nurs 2009; 18: 807-16.
- 29) Kang Y, Moyle W, Venturato L. Korean nurses’ attitudes towards older people with dementia in acute care settings. Int J Older People Nurs 2011; 6: 143-52.
- 30) Galvin JE, Kuntemeier B, Al-Hammadi N, et al. “Dementia-friendly hospitals: care not crisis”: an educational program designed to improve the care of the hospitalized patient with dementia. Alzheimer Dis Assoc Disord 2010; 24: 372-9.
- 31) O’Shea E, Devane D, Murphy K, et al. Effectiveness of a structured education reminiscence-based programme for staff on the quality of life of residents with dementia in long-stay units: a study protocol for a cluster randomised trial. Trials 2011; 12: 41.
- 32) 中西三春翻訳,小川朝生監訳,安部能成査読.アルツハイマー病その他の進行性の認知症をもつ高齢者への緩和ケアと治療に関する提言 (Recommendations on palliative care and treatment of older people with Alzheimer’s disease and other progressive dementias.).European Association for Palliative Care. 2015.http://www.eapcnet.eu/Portals/0/Clinical/Dementia/ExplanatoryText_EAPC%20dementiaWP_Ja.pdf (2016年12月16日アクセス).





