2019 Volume 35 Issue 2 Pages 122-125
2019 Volume 35 Issue 2 Pages 122-125
当初上部尿路感染症が疑われていたが,画像検査により診断した感染性脊椎炎の一例を経験した.症例は14歳男子.発熱,腰痛を主訴に近医を受診し,尿検査で尿中白血球が陽性であったため,抗菌薬が開始された.その後も症状が持続するため発熱5日目に当院に紹介となった.腹部超音波検査では,右腎臓に等~低エコーの内部性状不均一な構造を認めた.腎膿瘍が疑われ,造影CTを施行したところ,脊椎のL5/S1で椎間板周囲の脂肪織濃度上昇があり,MRI(fat suppressed T2-weightedimage,以下FST2WI)ではL5椎体右側,周囲組織に高信号性変化を認め,脊椎炎と画像検査によって局在診断した.6週間の抗菌薬投与による保存的加療で軽快した.感染性脊椎炎は小児では比較的稀な疾患ではあるが,発熱を伴う腰痛の場合には本症も鑑別に挙げ,画像検査を考慮する必要がある.
We herein report a case of infectious spondylitis mimicking a urinary tract infection which was successfully diagnosed by imaging studies. A 14-year-old boy visited a local clinic due to symptoms of fever and back pain and was found to have white blood cells in his urine. Antibiotic therapy was thus started. However, the symptoms persisted. As a result, he was referred to our hospital with a fever 5 days after the initial presentation. We carried out an ultrasounds examination, and an iso-hypoechoic area was observed in his right kidney. Next, we performed contrast computed tomography to examine the renal abscess, and signs of inflammation were observed around the L5/S1 region. Magnetic resonance imaging showed a high signal on the right side of the L5 vertebral body and surrounding tissue. We therefore diagnosed the patient with spondylitis based on the imaging findings. After six weeks of appropriate antibiotic therapy, the patient demonstrated a complete recovery. Although infectious spondylitis is a relatively rare disease in children, imaging studies should nevertheless be carefully utilized in cases of unknown lower back pain accompanied by a fever.
症例:14歳男子.
主訴:発熱,腰痛.
現病歴:5日間の発熱,腰痛,悪寒を認め,入院前日に近医を受診した.尿検査で尿潜血2+,尿蛋白+,尿中白血球+であり,尿路感染症の診断でCefditoren pivoxil(以下CDTR-PI)を処方されたが,症状の改善なく当科紹介となった.
既往歴:軽度知的障害,注意欠如多動性障害.
常用薬:なし.
家族歴:特記事項なし.
入院時現症:全身状態良好,活気あり.胸腹部は診察上特記所見なし.背部は右肋骨脊柱角叩打痛あり,脊椎叩打痛あり.
入院時検査所見:血液検査では白血球数は7,000/μLと増多はなかったがCRPは16.12 mg/dlと高値であった.AST 156 U/L,ALT 150 U/Lと肝酵素上昇を認めた.UN 9 mg/dl,Cre 0.8 mg/dlと腎機能障害はなかった.プロカルシトニンは0.31 ng/mlと軽度上昇していた.
尿検査では赤血球数1–4/HPF,白血球数1–4/HPF,尿蛋白1+であった.入院時に採取したCDTR-PI内服下での尿培養(中間尿)・静脈血血液培養はいずれも陰性であった.尿路系の異常を検索する目的で腹部超音波検査を施行したところ,右腎実質に等~低エコーの内部性状不均一な構造を認めた(Fig. 1A).腎膿瘍の可能性を考え造影CTを施行したところ,腎盂に突出する腎実質と同等の造影効果を示す部位があり,Bertin柱と考えられた(Fig. 1B).また,脊椎L5/S1で椎間板周囲の脂肪織濃度上昇を認めた(Fig. 2).MRI(FS-T2WI)でL5椎体右側,周囲組織に高信号性変化を認めた(Fig. 3).
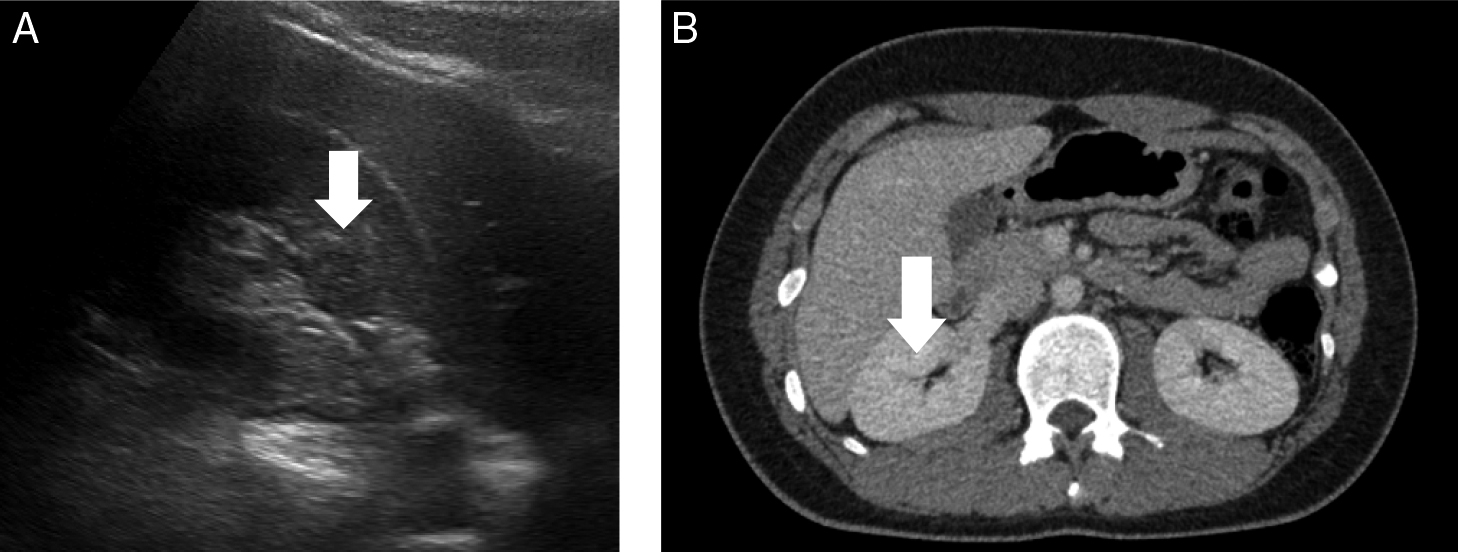
第5病日(入院1日目)
A:腹部超音波検査(右腎臓):境界ほぼ明瞭で内部性状不均一な等~低エコー領域を認める.
B:造影CT横断像:腹部超音波での異常エコー域に一致して右腎臓に腎盂に突出する腎実質と同等の造影効果を示す部位を認める.

第5病日(入院1日目)造影CT横断像
L5/S1椎間板周囲に造影効果を伴う軟部組織が広がり,周囲の脂肪織濃度が上昇している.

脊椎MRI冠状断像(FS-T2WI)の経時的変化
第6病日(入院2日目)ではL5椎体右側,周囲脂肪組織にT2FSで高信号を呈しており,第19病日(入院15日目)では臨床所見は既に軽快していたがL5椎体の高信号域は拡大していた.周囲軟部組織の異常信号は改善傾向であった.第49病日ではL5椎体の高信号域は縮小傾向であった.第91病日にはL5椎体の高信号域はさらに縮小し,周囲軟部組織はほぼ正常化した.
経過:感染性脊椎炎と画像診断し,入院管理となった.同日より,メチシリン感受性黄色ブドウ球菌(Methicillin-sensitive Staphylococcus aureus,以下MSSA)をカバーする目的でcefazolin 72 mg/kg/dayを投与したところ速やかに解熱し,第8病日(入院4日目)には症状は改善した.感染性心内膜炎の検索のため第7病日(入院3日目)で施行した経胸壁心エコーでは異常所見を認めなかった.結核性脊椎炎の鑑別のため施行したクオンティフェロン検査は陰性であった.第19病日(入院15日目)にMRIを再撮影し,膿瘍形成や周囲脂肪織への病変の進展がないことを確認した上で,Cefalexin 64 mg/kg/day内服へ変更した.その後も症状再燃なく,第22病日(入院18日目)に退院した.抗菌薬の投与期間は計6週間とした.その後10か月間外来フォローをしたが,症状再燃なく経過した.
小児の感染性脊椎炎は比較的稀な疾患であるとされている.多くが細菌感染による化膿性脊椎炎であるが,結核菌や真菌などが原因となるものもある.フランスにおける報告では,化膿性脊椎炎は20歳未満では10万人あたり0.3人/年とされている1).本邦における小児例の検討では,発症年齢は1–5歳の乳幼児が12.7%,6–10歳が12.7%,11–15歳が68.3%であり,学童期後半に多く,明らかな性差はなかったと報告されている2).初発症状は局所の疼痛が75%,発熱が40.6%と多く,その他に歩行困難・起立不能や姿勢異常,下肢痛,しびれ,股関節痛,腹痛,臀部痛,血尿など多彩であった2).本症例のように発熱・腰痛などの主訴から当初尿路感染症を疑われた報告も散見されたが3,4),多彩な臨床像のために,発症から診断まで時間がかかることが多く,診断までに数か月を要した報告もある.
診断にはMRIが有用で,成人においては感度93–96%,特異度92–97%であり5–7),早期から所見が出現するとされている.椎体病巣の炎症が活発な時期ではT1強調像で低輝度,T2強調像で高輝度を呈する.ただし,発症後1–2週以内のMRI像では時に陰性所見を呈することがあり(MRI delay),注意が必要である.また,ガドリニウム造影では病巣に増強効果がみられ,さらに活動性の炎症性変化を示すとされている.MRIが診断に非常に有用であると考えられる一方,単純レントゲンやCTでは発症後2–8週間は所見が出現しない場合が多く,早期診断においては有用性はMRIに劣るとされている8).レントゲンでは椎間腔狭小化や椎体終板骨破壊,軟骨下骨硬化などがみられる.臨床症状,炎症所見が改善していてもMRI画像上の改善には数か月から年単位の時間を要することがあり,その解釈には注意が必要である9).
罹患部位は腰椎が多く,下位頸椎や上中位胸椎は稀である.一般に血流感染が多いとされ,椎体終板から椎間板へ進入し隣接椎体へ病巣が波及する進展経路が多いとされている2).また,脊椎への感染経路は静脈系・動脈系いずれの経路も介すると考えられている.静脈系では,骨盤内感染巣からBatson静脈叢を経由し腰椎に播種されるため,腰椎病変が多い.動脈系では脊椎に分布する動脈は年齢により異なり,15歳以下では終動脈は椎体終板を穿通し椎間腔へ進入するため初期病巣を椎間板に形成することが多い.一方で成人では椎間板への血行が乏しいため,椎体終板に栄養動脈が存在し,特に血行に富む前縦靱帯近傍の前方隅角部に初期病変を形成することが多い.
原因菌はメチシリン感受性黄色ブドウ球菌が最多とされているが,サルモネラによるもの,不明例も散見された.血液培養の他,組織生検も考慮されるが,原因菌の同定率は40.6%と低く,先行抗菌薬投与例が多いこと,乳幼児では組織生検が困難なことなどがその原因として想定されている2).
治療は安静・抗菌薬による保存的加療が一般的である.治療期間には諸説あるが,一定の見解はない.予後は良好とされ,手術療法が必要となる小児例は稀である.
結核性脊椎炎は明らかな性差はなく,発症年齢は6歳以下が71.4%を占める.化膿性の場合は典型的には椎間板を挟んで上下の椎体に病変を生じるのに対して,結核性では多椎体に病変が及ぶ.Jungらは結核性脊椎炎の特徴として,下位胸椎および上部腰椎に好発すること,傍椎体の境界明瞭な病変,薄く平滑な膿瘍壁,3椎体以上の病変,多発する病変を挙げている10).レントゲンでは初期にはびまん性の骨萎縮像を認めるが,発症から初診までに長期間を要し椎体の骨破壊がみられる場合が多い.椎体の骨融解が進行しても椎間板破壊に至らないこともあり,化膿性脊椎炎に比較し反応性骨新生や骨硬化に乏しいことが特徴である11).
本症例の主訴は発熱・腰痛であり,身体所見・前医の尿検査結果から上部尿路感染症を疑ったが,その後各種画像検査から偶然早期診断に至った.画像上はL5/S1椎間板の明らかな信号強度の変化はなく,椎体病変が直接周囲に波及したと考えられる非典型的な所見を示した.MRIの経時的なフォローでは,椎体から周囲組織に炎症が波及し,症状改善後も椎体の異常信号域は拡大していたが,その後徐々に縮小していることがわかる(Fig. 3).
本症では,画像所見・クオンティフェロン検査から結核性脊椎炎は否定的であった.生検は未施行で,血液・尿培養は陰性であったものの,炎症反応高値で抗菌薬への反応が非常に良好であったことから化膿性脊椎炎と推定された.腹部超音波で認められた等~低エコーの内部性状不均一な構造に関しては,CTで同部位にBertin柱とみられる所見があり,超音波検査でもBertin柱を描出していた可能性がある.
前医で先行抗菌薬が開始されていたこともあり各種培養は陰性であったが,感染の原因となるようなエピソードも聴取されず,原因菌・侵入門戸は不明であった.
感染性脊椎炎は小児においては比較的稀な疾患であり,積極的に画像検索を行わないと診断が難しい.予後は良好とされているものの,診断が遅れ感染が長引くと,神経障害や骨の不可逆的な変化,敗血症をきたす可能性があるため,早期の診断・治療が望ましい.
原因不明の発熱・腰痛などの際は感染性脊椎炎を鑑別に挙げ,画像検査を考慮することが重要であると考えられた.
本論文の要旨は第630回日本小児科学会東京都地方会(平成28年9月10日)で発表した.
日本小児放射線学会の定める利益相反に関する開示事項はありません.