2020 Volume 36 Issue 2 Pages 84-90
2020 Volume 36 Issue 2 Pages 84-90
我が国の小児人口は減少しているが,児童虐待通告件数は年々増加している.医療機関では児童虐待を無視できない状況になっており,適切な対応が求められている.医療機関を訪れる多くの児童虐待ケースは外来にて「主訴」「問診」「診察」によって児童虐待を疑われて,更なる検索を行う.そのうちの一つに単純X線による全身骨撮影があげられる.主に2歳未満で虐待の可能性がある場合などは全身骨撮影が推奨され,更なる骨折等が発見される可能性がある.もし,新たな所見が追加されれば,その後の方針に大きく影響することになり,重要な検索の一つと言える.また,虐待による乳幼児頭部外傷(AHT)は見逃してはならない疾患のひとつであるが,軽症時の症状の一つである「嘔吐,不機嫌,哺乳不良」は非特異的な症状であり,他疾患との鑑別が難しい.よって,日常診療において,AHTをはじめとした児童虐待を見逃さないように常に鑑別に入れるべきである.
Although the child population in Japan is declining, the number of child abuse notifications is increasing year by year. Child abuse cannot be ignored at medical institutions, and appropriate measures are required. Many cases of child abuse that visit medical institutions are suspected of child abuse based on the “main complaint”, “interview”, and “physical examination” in the outpatient department, and then further tests are conducted. One of them is Skeletal survey by plain X-ray. Skeletal survey is recommended mainly when there is a possibility of abuse under the age of 2 years, and further fractures may be found. If new findings are added, it will greatly affect the subsequent policy and thus can be said to be one of the most important tests. Abusive Head Trauma (AHT) is one condition that must not be overlooked. And symptoms at mild times such as vomiting, moodiness, poor feeding and others are non-specific, and are often difficult to distinguish from disease. Therefore, in daily medical care, they should always be discriminated so as not to overlook child abuse such as AHT.
平成30年度全国の子ども虐待件数は,159,850件と,前年度から26,072件増加しており,過去最高の件数となっている(Fig. 1)1).その過去最高となっている子ども虐待件数の虐種,つまり虐待の種別であるが,身体的虐待40,256件(25.2%),ネグレクト29,474件(18.4%),性的虐待1,731件(1.1%),心理的虐待88,389件(55.3%)と心理的虐待が最も多くなっている(Table 1).これは,いわゆる面前DV(子どもの目の前でDV(家庭内暴力 domestic violence)が行われる)を警察が認知し,心理的虐待として児童相談所通告しているケースが増加しているからである.次いで身体的虐待,ネグレクト,性的虐待と続いているが,子ども虐待対応に力を入れている医療機関であれば,その虐種ランキングは異なり,ネグレクトが一番となり,次いで身体的虐待で大半を占め,その後,心理的虐待・性的虐待と続くことが多い.よって,医療機関では,ネグレクト・身体的虐待など実際の身体診察や検査を要する虐待が多い,という事は国のデータとは違う事を注意すべきである.

児童虐待相談対応件数の推移
| 身体的虐待 | ネグレクト | 性的虐待 | 心理的虐待 | 総数 | |
|---|---|---|---|---|---|
| 平成30年度 (速報値) |
40,256(25.2%) (+7,033) |
29,474(18.4%) (+2,653) |
1,731(1.1%) (+194) |
88,389(55.3%) (+16,192) |
159,850(100.0%) (+26,072) |
一方,我が国の小児人口,平成30年4月1日現在におけるこどもの数(15歳未満人口)は,前年に比べ17万人少ない1,553万人で,昭和57年から37年連続の減少となり,過去最低となった2).小児人口は減少しているが,子ども虐待件数は増加している.これはどうしてだろうか? 考えられる理由として,格差社会による家庭への様々なストレスの増加などの側面も大きいが,一番は子ども虐待通告の閾値が下がっている事が要因ではないだろうか? 以前は面前DVや「しつけ」の範疇としてみなされていた行為も,社会全体が「子ども虐待」に関して関心や理解を示すようになったが故に,次第に虐待として捉えるようになり,より早期発見・早期対応を行ってきた証拠だと考えられる.
さて,我々医療機関は子ども虐待を適切に児童相談所や市区町村に通告できているだろうか? 平成30年度,医療機関から児童相談所に通告した件数は3,542件,全体の2%で,警察からの児童相談所通告件数79,150件(50%),学校からの児童相談所通告件数11,449件(7%)に遠く及ばない(Table 2).この理由として考えられるのが,小児人口減少による医療機関への小児の受診が少なくなった事が第一にあげられるが,本当にそうだろうか? 我々医療者の「子ども虐待」に対する意識の低さが,医療機関からの児童相談所通告件数の少なさの根底にあるように思われる.最近の研修医は大学時代に「子ども虐待」について,学ぶ機会は多少はあるが,多くの医師は「子ども虐待」に関して学んだことがない.更に言えば,「子ども虐待」は「医学的な問題」というより「社会的な問題」として捉える医師が多く,医療機関,とりわけ医師が対応すべき問題ではないと考えている医療者も少なからずおられる.また,失礼だが,小児科医以外の他科の先生方の子ども虐待に対する意識の低さも原因としてあげられるかと考えられる.
| 家族 | 親戚 | 近隣 知人 |
児童 本人 |
福祉 事務所 |
児童 委員 |
保健所 | 医療 機関 |
児童 福祉 施設 |
警察等 | 学校等 | その他 | 総数 | |
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| 30年度 (速報値) |
11,178 (7%) (+1,514) |
2,313 (1%) (+142) |
21,449 (13%) (+4,467) |
1,414 (1%) (+296) |
8,331 (5%) (+705) |
230 (0%) (+12) |
216 (0%) (+48) |
3,542 (2%) (+343) |
2,440 (2%) (+394) |
79,150 (50%) (+13,095) |
11,449 (7%) (+2,168) |
18,138 (11%) (+2,888) |
159,850 (100%) (+26,072) |
最近は強制的に意識付けする方法として,病院機能評価などに子ども虐待対策委員会の設置の有無が評価項目になったり,令和2年度の医師臨床研修指導ガイドラインの必修分野の中に「虐待」という項目が入り,子ども虐待を医学的な問題として捉えるように仕向けられている.しかし,形ばかりの方法では,子どもを第一に考えた虐待対応,いわゆるchild firstは身につかないし,子どもの安心安全は守られない.よってchild firstを念頭において,虐待対応をしていけば,自ずと子どもの安心安全は守られ,健全な育成を導くことができると思う.
今回の主題は「子ども虐待の画像検査」で,この章は「スクリーニング検査」である.まず,どのような症状を呈したお子さんを虐待として疑うのか? そして,その中で画像検査を行うのはどんなケースなのか? に沿って話を進めていきたい.
医療機関で子ども虐待にfirst touchをする場所は,主に外来である事が多い.外来での主訴を鑑みながら,問診し診察を行い,虐待か否か疑う事になる.
まず「主訴」であるが,どのような「主訴」に注意したらいいのであろうか? これについて,医療機関向け虐待研修プログラムBEAMSのガイドである「一般医療機関における子ども虐待初期対応ガイド」には以下の様に記載してある.「家庭内でのけが」「原因不明のけが」「原因不明の消耗状態の子ども」は子ども虐待を鑑別疾患にあげるように示されている.これに加えて,BEAMSでは「何か気になる子ども」も鑑別にあげることを推奨している(Fig. 2).これらを見て「『家庭内のけが』など,毎日救急外来では診察している.これらすべてに虐待を疑わないといけないのか?」と疑問に思われる方も多々いらっしゃると思う.BEAMSでは「『家庭内のケガ』は,家人の発言をそのまま鵜呑みにしているだけであって,第三者が目撃したケガではない.よって,必ず『子ども虐待』を鑑別にあげなければいけない.」と説明している.その他の「原因不明のけが」「原因不明の消耗状態」など受傷起点や発症状況が不明な場合も子ども虐待を鑑別にいれるのは当然である.なお,一番大事だと思われるのは「何か気になる子ども」という,医療者の感覚である.これは持って生まれたセンスもあるかもしれないがトレーニングによって培われるものと考えている.よって,「家庭内でのけが」「原因不明のけが」「原因不明の消耗状態の子ども」が目の前にいるとき,必ず「子ども虐待」を鑑別にあげる事を習慣化していけば,身につく感覚と思われる.

どのような子どもを診たら虐待鑑別が必要?
医療機関向け虐待研修プログラムBEAMS Stage 1より
次に「問診」であるが,本来であれば,子ども虐待を疑った時の様々なテクニックがあるが,ここでは4つだけ紹介しておく(Fig. 3).「子どもと親は,出来るだけ別々に問診を」「オープンクエスチョンで聞く」「親が言ったままの言葉をカルテ記載」「子どもの安全が担保されてないうちは『虐待』という言葉を使わない」の4つである.保護者と一緒にいて真実を語れる子どもはいない.よって問診は保護者と子どもは別々がいい.また,誘導的になる質問は,後々記憶の汚染を引き起こすこともあるので,絶対にしてはいけない.そして,虐待の事実を隠している保護者,つまり嘘をついている保護者は供述が変遷していくことが多い.よって保護者の発言は一言一句そのまま記載する.最後に「虐待」という単語は注意して使わなければいけない言葉である.この単語が医療者から語られた瞬間,良好であった「医師-患者関係」が崩れ修羅場となる可能性があり,最終的には医療機関を二度と受診しなくなる可能性もある.よって「虐待」という単語を使用する場合は,院内虐待対策チームなどと相談しながら使うタイミングを諮るべきである.これらを注意しながら,診察でさらに「子ども虐待」の可能性を探っていくことになる.

子どもから話を聞く時の鉄則
医療機関向け虐待研修プログラムBEAMS Stage 1より
最後に「診察」時の注意点であるが,それまでの「主訴」「問診」から,虐待の可能性があれば,頭のてっぺんから足のつま先まで,体全身をしっかり診察をしてほしい(Fig. 4).皮膚損傷,いわゆる鈍器損傷で引き起こされる皮下出血や,熱傷などは服などに隠れている部分に発見された場合,虐待の可能性が高い.耳の損傷に関しても虐待の特異性が高く,要注意である.なお部位だけに注目するのではなく,発達段階にも注目してほしい.ハイハイができる前の乳児,つまり自分で移動がなかなかできない乳児(生後8か月以下)での皮膚損傷は,虐待の可能性を常に考慮しなければいけない.
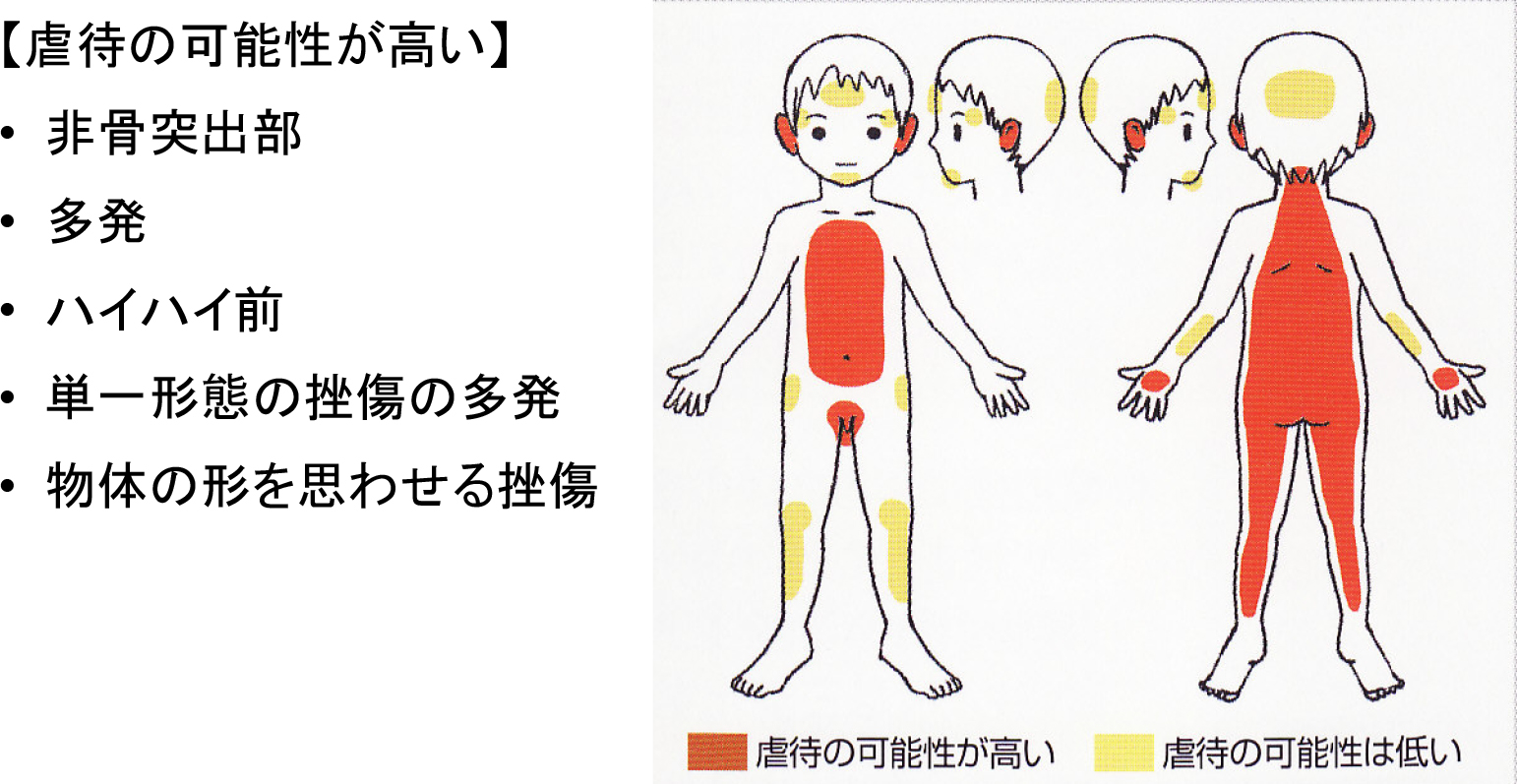
子ども虐待における皮膚損傷の特徴
医療機関向け虐待研修プログラムBEAMS Stage 1より
さて,診察が終了後,画像検査をいかにして行うか? の判断を迫られることとなる.ここで,子どもの特徴を考慮すると,子どもは適切に症状を訴えられない,という事があげられる.これによる骨折の見逃しは十分起こり得るが,この見逃しにより子ども虐待を疑えず,適切な対応を取れないこともある.このような見逃しをなくすためにも「全身骨撮影」が用いられている.
単純X線による全身骨撮影は,子ども虐待の画像検査では第1選択となる撮影である.全身骨撮影の適応であるが,Table 3に示す3).Table 3には,主に2歳未満で虐待の可能性がある場合,説明できない死亡や頭部外傷がある場合,虐待がある双子などが適応になっている.実際,全身骨撮影でどの程度,潜在性骨折が認められるかであるが,Shannaらの研究では,外傷,けいれん,ALTE(apparent life-threatening event:乳幼児突発性危急事態)などの子どもに全身骨撮影を行った大規模研究では,約11%に骨折を認めた,との報告がある4).
| ・明らかに虐待による損傷がある2歳未満の全ての子どもたち |
| ・独歩ができない乳児で皮下出血あるいは他の皮膚損傷がある |
| 独歩ができない乳児で口腔内損傷がある |
| 現病歴に合致しないケガ など虐待が疑わしい損傷がある2歳未満の全ての子どもたち |
| ・説明できない,予期せぬ乳児の突然死 |
| ・説明できない出血や低酸素脳症がある頭蓋内損傷がある乳幼児 |
| ・被虐待児がいる家庭の乳児と2歳未満のきょうだい |
| ・被虐待児である乳幼児の双子 |
しかし,初回の単純X線による全身骨撮影では,肋骨などのように骨折があっても明らかな所見として確認できないこともある.よって先ほど掲げた全身骨撮影の適応があるケースには,2週間程度時間をおいて再度全身骨撮影を行うべきである.2週間後の撮影では,初回撮影では認めなかった骨膜反応,治癒過程にある仮骨形成が認められる場合がある.Bennettらの研究では,全身骨撮影を行った2週間後の再撮影で8.5%に骨折を認めたとの報告もある5).
次に全身骨撮影の部位であるが,Table 4に示す.なお全身骨撮影は子どもがおとなしくしているわけでもなく,時間がかかる.よって,撮影のオーダーが意図的に児を一枚でとらえるような“ベビーグラム”に変換されてしまうこともよくある.撮影前に全身骨撮影の意図を伝えておくべきである6).
| 頭蓋骨正面・側面 | 下腿正面(左右) |
| 胸郭正面・側面・斜位(左右) | 上腕正面(左右) |
| 頸椎側面 | 前腕正面(左右) |
| 腰椎側面 | 手部正面(左右) |
| 股関節正面 | 足部正面(左右) |
| 大腿正面(左右) |
・児を1枚ですべて捉える“ベビーグラム”は推奨されない
・初回撮影の2週間後に再撮影を行う
この章は「スクリーニング」がテーマであり,他稿でも述べられる,虐待による乳幼児頭部外傷(abusive head trauma;以下AHT)に関しては言及を譲るべきだが,初診時に疑う事が重要であるため,あえて述べさせていただく.
AHTは,乳幼児の頭部に鈍的外力,激しい揺さぶり,または,その両方が意図的に加えられて頭蓋骨や頭蓋内の損傷が起きる疾患である.以前からなじみがある言葉で,乳児揺さぶられ症候群(shaken baby syndrome;以下SBS)があるが,SBSは,文字通り乳児を揺さぶる事で起こる頭部外傷である.しかし,その他の暴力的な行為でも同様の症状を引き起こす.よって,揺さぶりという特定の行為だけに注意がむかないように現在は「AHT」という単語を使用するようになっている.
さて,このAHT,初診時,軽症であれば非特異的な症状で遭遇することが多く,見逃す可能性が否定できない.軽症の場合,嘔吐,不機嫌,哺乳不良などの症状で発症し,ややもすれば胃腸炎として対応してしまう可能性がある.なお,重症であれば,けいれん,意識障害,呼吸障害などがあり,通常の対応をすれば画像検査を行うこととなり見逃す可能性は低いと考えられる(Fig. 5).

虐待による乳幼児頭部外傷(AHT)の症状
よって,如何に軽症時に認められる「嘔吐,不機嫌,哺乳不良」などの非特異的な症状からAHTを見逃さないようにするかが重要となってくる.AHTは,硬膜下血腫,網膜出血,脳実質異常所見がいわゆる三徴候であるが,これだけで診断できるわけではない.その他に皮膚損傷や肋骨骨折,四肢骨骨折などの有無も考慮して疑い,最終的には様々な鑑別疾患を除外して判断している(Fig. 6).よって,「嘔吐,不機嫌,哺乳不良」などの症状があった場合,常にAHTも鑑別に入れ,外表からわかる皮膚損傷や既往歴,家族歴などなど周辺状況も含めて更なるスクリーニング検査を考慮していただきたい.なおRubinらの研究では,2歳以下の骨折児のうち,肋骨骨折,多発骨折,生後6か月未満,顔面損傷あり,のいずれかがある場合,37%に潜在性の頭蓋内損傷あるとの報告がある7).

虐待による乳幼児頭部外傷(AHT)の所見
AHTは診断が難しく,見逃す可能性がある疾患ではあるが,1/4は死亡し,生存したとしても多くの被害者が痙性麻痺,てんかん,知的障害,発達障害などの後遺症に苦しんでいる8).よって,死亡や重篤な後遺症を残さないためにも,非特異的な症状を呈する軽症で発見することに努力していただきたい.
今回は「スクリーニング検査」がテーマであったが,画像検査に行くまでには,詳細な病歴や身体所見があって,初めて画像検査に到達できる.よって,first touchを行う医療者が常に子ども虐待を鑑別に入れて日常診療を行う事が大事だと考える.