2024 Volume 40 Issue 1 Pages 10-16
2024 Volume 40 Issue 1 Pages 10-16
1983年のトロントグループによる世界初の肺移植の成功から15年遅れて,1998年に本邦初の生体肺移植が成功裡に行われた.その後20余年が経過し,本邦における肺移植は,1,000例を超えた.成績も良好で,5年生存率は70%を超え,10年生存率も60%を超えるなど,世界屈指のレベルとなった.世界の肺移植数は,世界的にも経年的にも増加しており,本邦でも2022年は年間100例を初めて超え,今後,増加する医療である.しかし,小児肺移植数は世界的にも少なく,未成年者に対する肺移植は,世界で年間100例程度の実施数であり,10歳以下の症例は20例前後に過ぎない.また,本邦では,世界で唯一生体肺移植が継続して行われており,小児に対する生体肺移植も必須の治療オプションである.そこで,慢性呼吸不全に罹患する小児患者の治療の一つとして,肺移植が定着し,将来的に増加していくことを期待し,今回,肺移植の現状と未来について概説する.
Japan’s first living-donor lung transplant was successfully performed in 1998, 15 years after the world’s first successful lung transplant by the Toronto Group. More than 20 years have passed since then, and more than 1,000 lung transplants have now been performed in Japan. The results have been excellent, with a 5-year survival rate of over 70% and a 10-year survival rate of over 60%, which are some of the highest survival rates in the world. The number of lung transplants has been increasing globally over time, and in Japan, the number of lung transplants exceeded 100 cases per year for the first time in 2022. However, the annual number of pediatric lung transplants worldwide is only about 100, and only about 20 cases involve patients under 10 years of age. Japan is the only country in the world where living-donor lung transplantation continues to be performed, and living-donor lung transplantation for children is an essential treatment option because of the severe chronic cadaveric donor shortage in Japan. Therefore, in the hope that lung transplantation will become an established and increasingly used treatment option for pediatric patients suffering from chronic respiratory failure, the current status and future of lung transplantation are outlined in this article.
内科的治療が尽くされた慢性呼吸不全に対する最後の砦の治療として,近年,肺移植が国際的にも確立した治療となった.腎臓,肝臓,心臓など,固形臓器移植のなかで,肺は,唯一,気道によって外界と直接通ずる臓器であり,免疫機構が発達している一方,常に感染のリスクにもさらされる.したがって,肺移植では,感染のリスクと拒絶反応の双方のコントロールが重要であるが,長期にわたって感染と拒絶のバランスを維持することは難しく,固形臓器移植の中では,小腸移植と並び,グラフトの生着率が低い1).また,脳死ドナーは自発呼吸がなく人工呼吸管理であることや,発症時に誤嚥を伴うことも多く,肺炎などの併発も多く,他の固形臓器に比べ,ドナー臓器が移植に適した状態でないことも多い.さらに,生体肺移植においては,一般的に二人のドナーが必要であることやサイズマッチングの問題から行えないことも多く,肺移植の絶対数は,他の固形臓器移植と比べて少ない.小児症例はさらに少なく,国際心肺移植学会のレジストリーによると,18歳未満の症例でも年間100例程度である2).そこで,慢性呼吸不全に罹患する小児患者の治療の一つとして,肺移植が定着し,将来的に増加していくことを期待し,今回,肺移植の現状と未来について概説する.
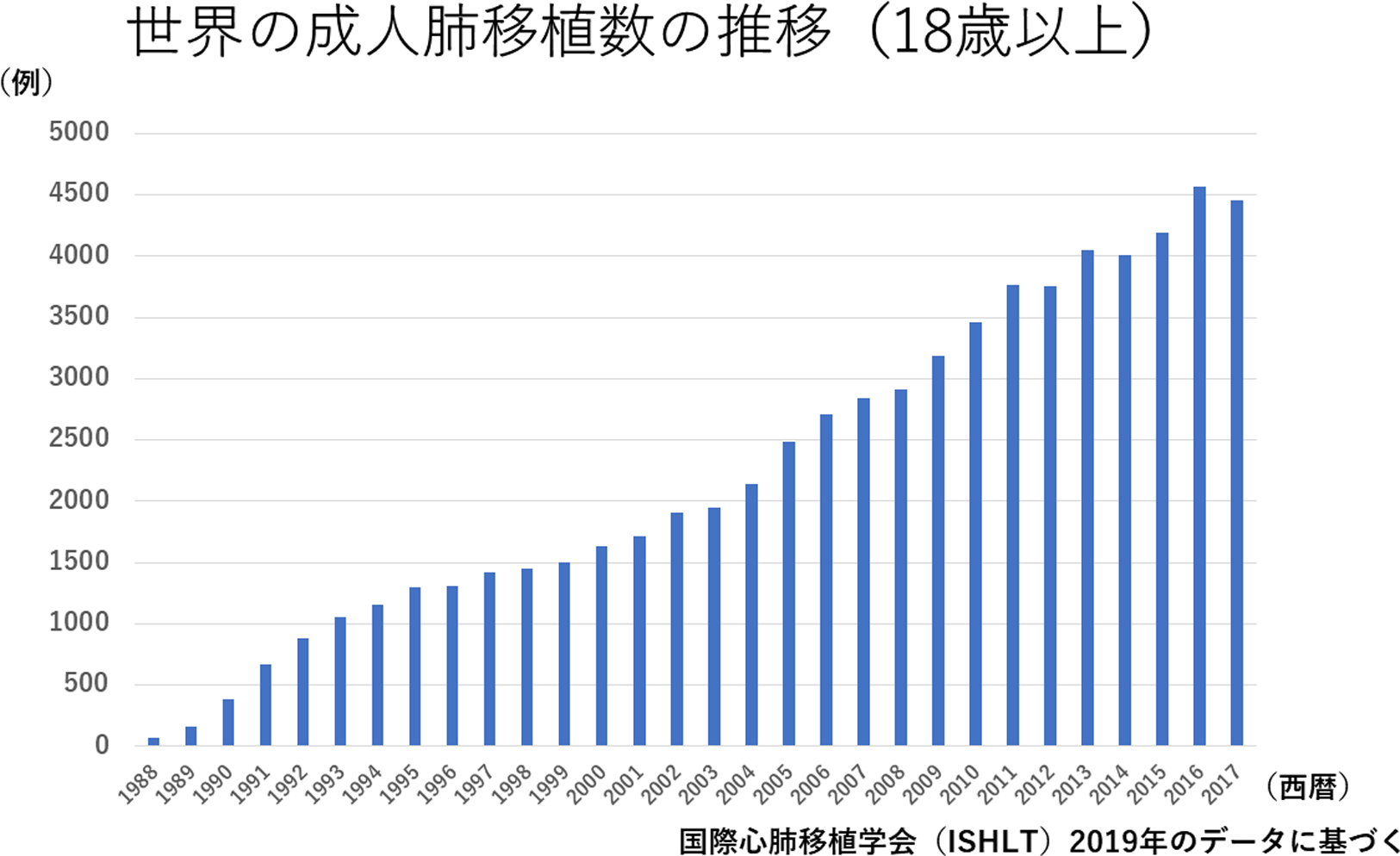
肺移植は,1983年のカナダのトロントグループによる成功以来3),年々増加し,これまでに世界で7万例を超える肺移植が行われ(Fig. 1),慢性呼吸不全に対する最後の治療手段として確立した1,2,4).本邦では,1997年に「臓器移植に関する法律」が施行され,1999年に同法に基づく初の脳死臓器移植が,心臓・肝臓・腎臓において行われた.肺移植については,1998年に岡山大学で本邦初の生体肺移植が行われた.一方,脳死肺移植は,2000年に,大阪大学と東北大学で本邦初の片肺移植が行われた.2010年に,臓器移植法が改正され,本人の同意だけでなく,家族の同意があれば脳死ドナーとして認められることになり,肺移植数は飛躍的に増加した.肺および心肺移植研究会のレジストリーレポートによると,2022年12月末までに,脳死肺移植752例,生体肺移植284例に加え,3例の心肺移植が行われ,総計1,039例の肺移植が実施されている(Fig. 2)5).

本邦の肺移植の成績は,脳死・生体を問わず,5年生存率は70%を超え,10年生存率も60%を超える(Fig. 3).これは,欧米の成績(5年生存率50%強,10年生存率35%程度)をはるかに凌駕している1).一方,慢性的な脳死ドナー不足は深刻で,本邦における脳死肺移植の平均待機日数は900日と云われ,緊急避難的な生体肺移植も欠かせない.生体肺移植の実施数は,国際的には,肺移植全体の1%に満たないが,本邦では,生体肺移植が全肺移植の3割を占める5).

脳死肺移植は,脳死ドナーから,慢性呼吸不全患者(レシピエント)が臓器提供を受ける場合に成り立つ.脳死片肺移植では,脳死ドナーの片肺が提供され,レシピエントの片肺を摘出して脳死ドナーの片肺を移植する.脳死両肺移植では,レシピエントの両肺を摘出して脳死ドナーの両肺を移植する(Fig. 4).
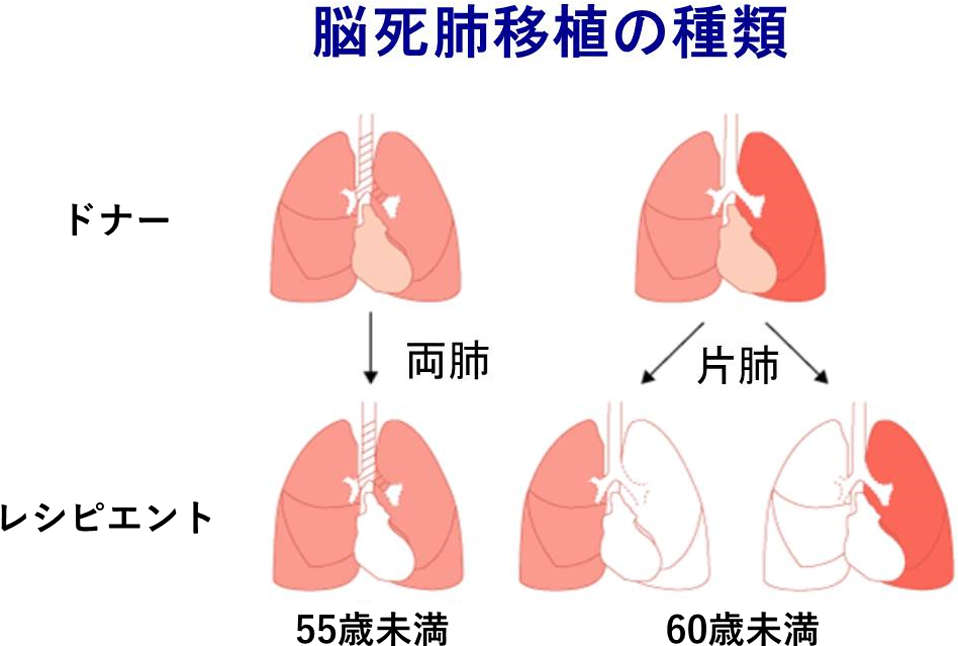
国際的には,脳死両肺移植の方が脳死片肺移植よりも有意に生存率が高いことが示され,脳死両肺移植数が増加しているが2),脳死ドナー数が少ない本邦では,脳死片肺移植が基本術式である.つまり,本邦では,レシピエントの肺に感染症がないこと,肺高血圧症を呈していない場合には,原則として,脳死片肺移植が行われる.なお,本邦の脳死片肺肺移植の成績は,脳死両肺移植とほぼ同等であり,本邦で脳死片肺移植が基本術式であることは理にかなっている(Fig. 5).本邦での肺移植の適応となる原疾患は,間質性肺炎,リンパ脈管筋腫症,造血幹細胞移植後の肺障害が多く,肺気腫や嚢胞性線維症(cystic fibrosis: CF)の患者が少ないなど,欧米の適応疾患の内訳とはかなり異なっている.

生体肺移植は,小児の脳死ドナーが少ない状況の中で,とくにCFなどの小児の慢性呼吸不全患者を救命するための医療として,肺移植黎明期の1990年に,南カルフォルニア大学のStarnesらによって開発された6).その後,アメリカでは,Lung Allocation Scoreという臓器配分システムが導入され,生体肺移植は,ほぼ行われなくなった.現在では,年間10例程度ではある(Fig. 2)が,本邦で,世界で最も多くの生体肺移植が行われている.しかしながら,サイズマッチの問題や健康なドナーが2名必要であるなどの点から,生体肺移植は成立しないことも多い7)(Fig. 6).そうした中,近年,本邦では,一人のドナーからの生体片肺葉移植8),右下葉を左胸腔に移植する反転生体肺葉移植9),自己肺温存生体肺葉移植10)など,種々の生体肺移植における新術式が開発され,その中長期の成績が良好であることが報告されている11,12).

世界の小児肺移植は,国際心肺移植学会のレジストリーの報告によると,年間約100例程度の実施であり,成人症例ほどの増加はない(Fig. 1,7).適応疾患としては,最も多いのはCFである.なお,CFは遺伝性疾患の一つであり常染色体潜性遺伝をし,欧米人の2,500人に一人が発症するとされる.成人と小児の肺移植の内訳は,国際的には,小児症例は肺移植全体の約4%程度であり,その成績は成人症例とほぼ同等であった.本邦の小児肺移植症例も同様に少ないが,生体肺移植の症例で小児の割合が大きいため,国際的な比率より多い.

自験例として,筆者が2019年8月末まで在籍した京都大学呼吸器外科における小児肺移植の成績を紹介する.京都大学における2019年5月までの肺移植総数は218例であったが,そのうち脳死肺移植は125例で,生体肺移植は93例であった.そのうち29例(13%)が18歳未満の症例であった.内訳は,脳死肺移植では5例(4%),生体肺移植では24例(26%)で,脳死肺移植に占める小児肺移植の割合は,国際レジストリーデータとほぼ同じであった.適応疾患としては,脳死肺移植においては,CF,間質性肺炎,特発性肺動脈性肺高血圧症,肺胞蛋白症,多発肺動静脈瘻(PAVM)がそれぞれ1例ずつであった.生体肺移植では24例中14例(58%)が,造血幹細胞後肺障害で最も多く13),特発性肺動脈性肺高血圧症が2例(9%)で,間質性肺炎,Stevens-Johnson症候群に伴う閉塞性細気管支炎,肺胞蛋白症,先天性角化不全症に伴う肺病変などが,それぞれ1例ずつであった.なお,自験例においても,小児肺移植症例の術後成績は,成人症例と同等であった(Fig. 8).

ここで,成人肺移植と比較した小児肺移植の特徴について,分かりやすくまとめてみたので,以下に列挙する.
(A)移植の種類
本邦では,生体肺移植の比率が高い.ドナーは,多くの場合,両親である.ドナーが一人で,片肺葉のみの移植の場合も,レシピエントとの体格差がある場合には成り立つ.
(B)サイズマッチ
生体肺移植では,原則的にドナーの一肺葉(下葉)しか提供できないため,相対的にグラフトサイズが小さいことが多いなど,サイズマッチの観点から移植が成り立たなきことが多い.また,小さな小児症例では,逆にグラフトサイズが大きすぎるという,オーバーサイズグラフトの問題も生じる.オーバーサイズグラフトに対しては,FVCを用いたサイズマッチ以外に,CT volumetryを用いたサイズマッチが有用である7,14,15).
(C)手術手技
脳死肺移植でも小児症例では,すべての構造物が小さく繊細な手術が必要である.また生体肺移植では,ドナーが肺葉であるため,さらにすべての構造物が小さく,難易度が高くなる.
(D)周術期管理
急性期の管理は,小児特有なものがあり経験が必要であるが,子供の回復は早い印象がある.輸液,採血量をはじめ,鎮静の手法など,大人とは異なる点がある.また,気管内挿管チューブが細く,大人のように気管支鏡による気道の定期的な吸痰や観察が定期的にできないこと,気管内挿管チューブの抜管のタイミングや気管切開の必要性の判断などが難しい.小児特有の管理については,小児科や小児外科・小児心臓外科の応援が必要になることもある.慢性期の管理,服薬コンプライアンス,長期経過における臓器不全(腎不全など),成長に伴う問題点(側弯など),移植の受け入れ(移植時に本人への説明をしていない場合)など,成人症例とは異なる注意が必要である.
世界的にも肺移植は今後も増加する医療であり,とくに脳死ドナーが今後増加する可能性が高い本邦では,小児ドナーの増加も期待され,小児に対する肺移植数も増加することが予想される.また,本邦では,小児に対する生体肺移植も必須の治療オプションであることから,小児の呼吸器・放射線領域における肺移植の知識の共有は,今後さらに重要なものとなると考えられる.