2021 Volume 29 Issue 3 Pages 397-401
2021 Volume 29 Issue 3 Pages 397-401
エンド・オブ・ライフケアは,生が終わるときまで最善の生を生きることができるように支援することである.最善の生とはその人の価値観に基づいた生き方を指し,エンド・オブ・ライフケアのプロセスとして意思決定支援は重要であり,アドバンス・ケア・プランニング(Advance Care Planning: ACP)が推奨されている.しかし,医療者のACPの障壁により,差し迫った状況で行われたり,終末期医療について代理決定者に委ねられることが多い.
終末期は,患者にとって人生の集大成の貴重な時間であり,差し迫った状況においても患者が自己の存在意義を認識し,真の意思決定により望む生を生きることができるように支援することが重要である.
エンド・オブ・ライフケアの実践は,疼痛・症状マネジメント,意思表明支援,治療の選択,家族ケア,人生のQOL,人間尊重の6つの要素で構成されており,これらを念頭にテーラーメイドなケアを創造し提供することが重要である.
エンド・オブ・ライフケアの定義は,狭義と広義の考え方があり,広義では「診断名,健康状態,年齢にかかわらず,差し迫った死,あるいはいつか来る死について考える人が,生が終わる時まで最善の生を生きることができるように支援すること」と定義されている1).また,エンド・オブ・ライフケアのプロセスとして意思決定支援は重要であり,アドバンス・ケア・プランニング(Advance Care Planning: ACP)が推奨されている.
しかし,慢性呼吸器疾患は予後予測が困難であることと,終末期の生き方や治療などの説明を受けて患者が希望を喪失するのではないかという医療者の不安などにより,ACP介入が遅れがちである2,3).そのため患者は,価値観および終末期医療について考える機会や家族らと意思の共有に必要な時間を逸したり,差し迫った状況で意思決定を要求され冷静に考えることができないことがある.また代理決定者は,本来患者の価値観を踏まえた推定意思により意思決定するものであるが,意思決定の重責や自身の価値観により患者の意に添わない意思決定を行い,患者がその人らしく終末期を生ききることを妨げられることが少なくない.
このような背景から看護師は,慢性呼吸器疾患患者のエンド・オブ・ライフケアとして的確に患者の状況を捉え判断しながら,患者の価値観に基づく真の意思は何か,尊厳とは何かを問いながら倫理的視点をもち,チームで検討・共有できるように調整し,ケアを創造・実践することが重要である.
本稿では,慢性疾患看護専門看護師が,終末期にある慢性呼吸器疾患患者の真の意思は何かを問い続けながら,家族を含むチームで実践したエンド・オブ・ライフケアの実際をご紹介したい.
終末期にある慢性呼吸器疾患患者が,その人らしく終末期を生きぬくためには,患者自身が価値観に基づき望む医療・ケアの意思表示をすることは重要である.筆者が終末期の患者の意思決定支援において大切にしていることは,comfortの提供である.comfortは,自己の存在意義を認め,自尊感情が維持され,well-beingな状態であり4)本来の自分でいられる状況である.Comfortにより,「本来の自分」でいられる状況を作るためには,症状緩和,セルフケアの充足,孤独感からの解放,自己コントロール感や尊厳の保障,回想,役割認識・価値転換への支援による自己受容の促進などが必要と考える.
また,患者は意思決定プロセスにおいて,自分が優先したい価値を見出すために,意思のゆらぎを経験する.ゆらぎとは,ゆれ動きながらも自己のなかに潜む力を呼び起こし,自己の内面世界に対して能動的な側面をもつものといわれている5).したがって時間的制限のある終末期の“今”を生きる患者が,人生の最期をどのように生きるか,何を優先すべきかを自らの力で決めるための貴重なものであり,ゆらぎに寄り添うことは,重要な意思決定支援である.
長江6)は,エンド・オブ・ライフケアの実践は,疼痛・症状マネジメント,意思表明支援,治療の選択,家族ケア,人生のQOL,人間尊重の6つの構成要素が,単独ではなくチームアプローチと組織アプローチを用いて連動して実施されることで,高度な個別化されたケアを可能とすると述べている(図1,表1).
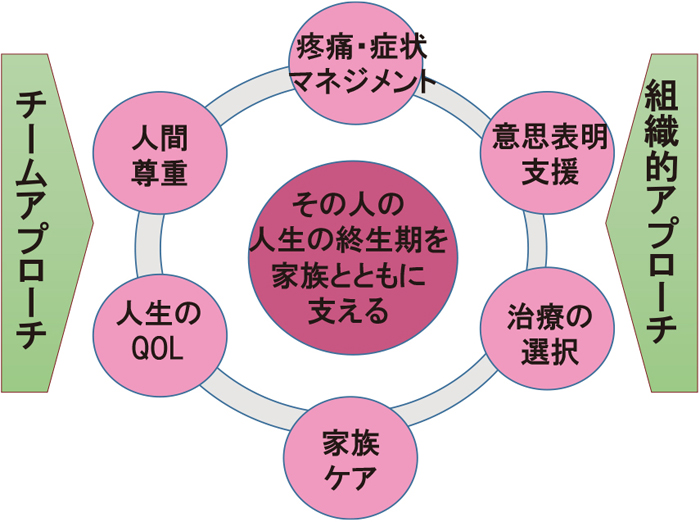
質の高いエンド・オブ・ライフケア実践の6つの構成要素
| 構成要素 | ケアの焦点(望ましい状態) |
|---|---|
| 疼痛・症状 マネジメント | ①痛みや不快症状なく安楽に過ごすことができる ②個々人の身体的・精神的・社会的快適さ(comfort)が維持される |
| 意思表明支援 | ①「どう生きたいか」について表現できる ②周囲の人との関係の中で自分でどうしたいかを決めることができる |
| 治療の選択 | ①どのような治療を受けたいか,その選択肢を話し合うことができる ②治療の中止,差し控えの判断を合意する/納得することができる |
| 家族ケア | ①家族としての時間(過去,未来,現在)を意識する ②大切な人との関係性を保持・強化することができる ③生老病死とともに生きる家族の歴史を意味づける ④当事者にとっての最善とは何かについて考えることができる |
| 人生のQOL | ①その人自身が人生の質や幸福とは何かについて考え意識化する |
| 人間尊重 | ①自律性の保持:コントロール感覚を取り戻す/得ることができる ②自己の存在を肯定的にとらえ,生きる意味や目的を見出す/自分を大切に思える |
文献6)引用
以下,CNSのエンド・オブ・ライフケアの実践を,6つの構成要素を念頭に置きながら紹介する.
A氏,70歳代女性,リウマチ肺,肺アスペルギルス症.夫と死別,子供は2人で,家族以外とほとんど交流がない長男と2人暮らし.
呼吸機能検査は,%VC 40.6%,FEV1/FVC 90.7%,%DLCO 22.3%.在宅酸素療法(Home Oxygen Therapy: HOT)と非侵襲的陽圧換気療法(Noninvasive Positive Pressure Ventilation: NPPV)を行っていた.酸素流量は,リザーバー付き鼻カニューラで安静時 3 L/分,労作時 5 L/分,NPPV時 6 L/分であった.ADLは 2 m先のトイレまで歩行できていたが,入院直前はほぼ床上生活であった.今回,心不全,感染による呼吸状態の悪化のため入院し,侵襲的陽圧換気療法(invasive positive pressure ventilation: IPPV)が必要で,さらに抜管は困難で気管切開下陽圧換気療法(tracheal positive pressure ventilation: TPPV)に至る可能性が高い状況であった.
A氏が大切にしていたことは,宗教の教えで他者にできるだけ迷惑をかけないで生きること,他者の幸せを願うことであった.
看護の実際症状マネジメントは,最優先されるものであり,全期において,症状マネジメントとして呼吸状態および呼吸状態に影響を及ぼす心理状態の観察を行いながら,適切な酸素・NPPV管理および精神面への支援など実施した.以下,各期に特化した支援を紹介する.
1期:IPPV・TPPVして生きていたくない
状況:NIPネーザルから急性期用NPPV(V60)に変更.A氏は,医師から今後予測される経過と治療の選択肢および生活の変化などの説明を受けた.
看護ケア:A氏の意思表明支援と治療選択の合意形成への支援と家族ケアを実施した.意思表明支援とは,エンド・オブ・ライフケアの最も中心となる看護実践で,人生を振り返り自分が何を大切にして生きてきたか,どう生きたいかを意識化するために働きかけることである.振り返りに寄り添い,どう生きたいかを本人とともに理解し合うこと,大切な人との合意形成を調整したりする支援である7).
・A氏への支援:医師の説明を含め不明な点の補足説明や,短時間ではあるが対話によりA氏の意思表明支援を行った.ライフヒストリーの語りを傾聴した後にIPPVをしたくない理由を尋ねると,息子をはじめ人にこれ以上迷惑をかけて生きていくことは嫌と語った.A氏にとってさらに日常生活の制約と長男の介護負担が予測される状況において,今回の治療の選択はA氏の「人には迷惑をかけたくない」という価値観に添った納得できる意思決定と判断した.
・長男への支援
家族の意向でIPPVを2回実施した経緯があるため,A氏の意思決定能力がある今,早急にA氏と家族の終末期医療についての合意形成が必要と考えた.医師は,次男が夜まで来院困難なため,キーパーソンである長男のみに病状と終末期医療について説明した.同席した筆者は面談後に,長男にショックを受けておられるのではないか心配であると筆者の思いを伝えながら,医師の説明で不明な点はないか尋ねた.「大丈夫です,質問はないが生きていてほしいので管を入れてもらいます」とTPPVを見据えIPPVを強く希望した.筆者は,母親であるA氏の介護を一人で担ってきた長男が,A氏の死と向き合えないのは当然の思いと共感した.そして,長男にA氏が人生において大切にしていたことや終末期医療に対する意思を伝え,何がA氏にとって最善なのか一緒に考えさせてほしいと伝えた.しかし,「管を入れてください」の言葉しかなかった.終末期にある患者への家族ケアには,家族は死にゆく人にとって最重要他者でありチームの一員の介護者としての家族の支援と,家族を失うという喪失体験をするケアの対象者としての支援がある8).そこで長男に対して「ケアの対象者として家族ケア」が必要と考え,A氏の意思の理解を促す関わりでなく,混乱し動揺している長男の感情に理解を示しパートナーシップの構築を図ることを重視した.
・次男への支援:筆者は,主治医による病状説明に同席し,病状や終末期医療と生活の変化の理解を確認および補足説明を行いながら,感情の表出を促した.沈黙が何度も続いたが次男の思考の整理に必要な時間と考え保証し,時には問いかけ,A氏の病いの体験と患者の価値観・意思を振り返りながら混乱している状況の整理を行った.
夜間でA氏は眠っており,筆者がA氏の意思を代弁した.次男は「寝たきりで延命になり可哀そうなので本人の意思通りIPPVはしない.兄には納得してもらうので家族の意向として,IPPVはしない」と意思表示があり,家族内の意思の調整役割としてのチームの一員としての家族ケアを実践することとした.
2期:生きる意味がわからない.死にたい.もうがんばれない.NPPVは嫌.
状況:状態が改善しない中,生きる意味を見出せず死にたいと言い,NPPVを拒否した.
看護ケア:意思表明支援,人生のQOL,人間尊重への支援を実施した.
・感情・思いの表出を促す:「とても辛そうで心配です.一緒にどうすればよいのか考えさせていただきたいです.お気持ちを聞かせていただけますか」と声をかけ,タッチングしながらA氏の語りを傾聴・共感した.
・Comfortケア:A氏の「快」となることを尋ねて把握し,チームでセルフケアの充足をはかりながら提供した.また,役割を果たすなど充実していた頃の回想はComfortに大きく影響し,自己価値の維持,現在の苦悩からの解放などに繋がるため,回想を促し仕事のこと,子育てのことなど語りを傾聴した.そして大変な人生を乗り越えてこられたと称賛した.
・病状の理解を促し望む生き方を確認:感情を吐露し,回想により精神的に落ち着いてきた頃に,「NPPVを実施しないことでCO2がたまり,信仰している神様のところに行くことになる」と説明した.「それでいい.十分頑張ったからもう楽になりたい.NPPVはしたくない.子供に意思を伝えたい」と意思表示された.
・気がかりなことや他に望むことの把握:「自分が死んだ後,長男のことが1番心配.望むことは子供や世界中の人の幸せ」
・母親役割遂行への支援:A氏はNPPVを拒否するが,長男は「命が大切です.嫌がってもNPPVをしてください」と看護師に依頼した.長男はA氏の意思や苦痛の理解が困難で,さらに混乱しパニックになる可能性があった.A氏は,息子のために面会時のみNPPVをすることを希望し,看護師は母親の役割を果たそうとするA氏に共感し支援した.
3期:息子と暮らしたい.お粥が食べたい
状況:CRP低下,PaCO2改善傾向.自宅療養の可能性は不確かな状況であったが,長男が自宅でA氏と生活をすることを希望し,A氏も長男と自宅で生活をすることを目標に頑張って生きていきたいと意思の変化が見られた.また,「お腹が空いて元気が出ない.お粥が食べたい」と食への欲求が増強していた.
言語聴覚士の嚥下機能評価は,0度側臥位で薄めとろみ茶 3 cc,5 cc,10 cc飲用によりむせはなかったが,姿勢の変化により容易にSpO280%前半まで低下し回復に時間を要すことから,呼吸機能の著明な低下が嚥下機能に影響し誤嚥の危険性は高いと判断し,主治医は絶食の指示を出した.
看護ケア:人生のQOL,人間尊重の支援として,「食」の意思が尊重されるように倫理調整などを実施した.
・食べることの意味を倫理的視点によりチームで検討・共有:「死にたい」と生きる意味を見いだせなかったA氏にとって,「食べる」という希望・基本的ニードの充足はエンパワーメントを促進し,生きる意欲に繋がる重要なものであること,著明な嚥下機能の低下は見られず,インターフェイス,酸素流量調整により酸素化を図ることで呼吸状態の安定と,マウスケアの徹底により誤嚥のリスクを最小限にすることが可能であることを共有した.そしてA氏の自律・善行を害となるものを最小限にしながら保障することが重要であり,誤嚥の回避のために絶食にすることは,患者にとっての善行ではないと考え,医療者と共有した.
・希望する自宅退院に向けての支援:自宅退院に向けて,NPPV継続への支援,ディコンディショニング・下肢筋力低下予防,栄養改善などの支援をチームで開始した.食事は介助で摂取が可能となり最も望んでいた食への欲求は満たされ,「とっても美味しい.幸せです.迷惑をかけないように生きたい,ポータブルにおりたい」とリハビリテーションも積極的に取り組み,介助で短時間の端坐位は可能となった.
4期:ずっとご飯がないの,食べさせてほしい.お腹が空いて元気が出ない
状況:肺炎により呼吸状態は悪化し絶食となる中,NPPVは拒否していた.
夕方訪室時に,A氏は「食べさせてもらえない.食べさせてほしい」と泣きそうな表情で訴えた.誤嚥によりさらに状態が悪化する可能性が高いことを説明した後,食べることの思いを尋ねると「悪くなっても食べさせてほしい」と手を合わせて懇願した.
不顕性誤嚥による肺炎悪化の可能性が高く,飲食により死期を早める可能性は高いが,病状の回復の見込みはなく臨死期に移行している状況である.この状況において“今,この時”のA氏の身近な欲求・希望を丁寧にかつ早期に満たすことは,これから来る長い夜間の苦痛からも解放され,最大のcomfortの獲得となりQOLの維持,人間尊重に繋がると考えた.舌出しや大きな開口は可能で,とろみ茶飲用で咳嗽はなかった.
看護ケア:「食」の希望を叶える意思表明,人生のQOL,人間尊重への支援を実施した.
・「食べること」に関する倫理調整:主治医にA氏の「食べることの意味」およびA氏の自律,善行を尊重するとともに,害を最小限にするためにマウスケアや体位の工夫など行うべきことを実践することが重要ではないかと伝え合意を得た.
・家族ケア:食べることに反対の長男への調整とケアの協働を図った.長男に食べることの意味を説明しA氏が希望するプリンの購入を依頼.A氏はプリンを摂取し,満面の笑みで「美味しい」と大声で叫ぶなか,家族とともに喜びを共有した.そして,長男のサポートにより望んでいたプリンを食べることができたことをA氏,長男と共有し,感謝の意を伝えた.
・臨死期において望む生き方の再確認とチームで共有:翌日病状をどのように捉えているのか確認し,A氏の理解通り下降傾向であること,誤嚥でさらに状態悪化の可能性を伝え望むことを尋ねた.「普通の人と同じように,普通に食べて普通に過ごしたいです.普通に食べたいのです.何もできないので,看護師さんにお世話になって,前は死にたいと思っていたけど,今は幸せです.今の自分にできる事は世界の人が幸せになれるように祈ること」と語り,普通に食べることを強く希望した.A氏にとっての最善をチームで共有し,誤嚥のリスクを最小限にしながら食べる楽しみを提供した.
・家族と共にcomfortケアの実施:家族とともにA氏のライフストーリーを振り返り,一人で2人の子供を頑張って育てたこと,臨死期においても他者の幸せを考えている態度価値を有しているA氏に,家族とともに尊敬の意を伝えた.態度価値とは,フランクル9)は,どうすることもできない絶望的な運命に対してどんな態度をとるかという人間の尊厳の価値であり,これに生きる意味を見出すと説いた.
CNSが行った最終末期にある患者へのエンド・オブ・ライフケア
・患者・家族におけるパートナーシップの認識の促進
・患者の意思決定できる力を信じ,終末期である真実の病状の説明
・意図的な対話により,価値観・望む生き方の把握
・真の意思決定およびQOL向上のためcomfortケア
・倫理的視点で患者の意思の合意に向けた医療者・家族への支援
・家族ケア(ケアの対象者としての家族ケア,チームの一員としての家族ケア)
・生じている問題を倫理的視点で分析し倫理調整し“今,この時”の適切な介入の実施

A氏の思いと経過
瀧本10)は,ACPの真の自律性の保証のため,医療者は意思決定に際して,患者の自律性が可能な限り実現するよう患者を助け,患者の苦しみと不安を理解しつつそれに寄り添って患者にとっての最善を患者と共に目指すことが必要と述べている.慢性呼吸器疾患患者のエンド・オブ・ライフケアにおいて,終末期を生きる患者の苦しみ,不安に寄り添いながら患者の真の意思を理解し,患者にとって最善の医療・ケアを倫理的視点によりチームでの合意,実践できる知識・技術の習得が不可欠である.
本論文発表内容に関して特に申告すべきものはない.