2021 Volume 29 Issue 3 Pages 407-411
2021 Volume 29 Issue 3 Pages 407-411
オンライン診療の保険収載により遠隔医療への注目が高まり,様々な診療行為への遠隔医療の浸透が始まった.遠隔モニタリングはオンライン診療と異なる遠隔医療手法として独立に発展して,適用対象の拡大,臨床効果の実証,診療報酬化が先行している.遠隔モニタリングを含む遠隔医療の発展では,臨床手法のみでなく,医療制度,医師法,診療報酬,工学技術が大きな位置づけを占めている.医療上の位置づけの確定,有効性の実証,モラルハザードの回避などの課題があり,それに伴う医師法や診療報酬上の議論や制約が長く続いてきた.その検討の過程で,遠隔モニタリングは制約からいち早く抜け出して,日常生活の中での治療,重度慢性疾患患者の生活復帰などの手段としての発展が期待される.制度の発展を振り返り,政策的推進に重要な医療技術評価モデルとして,原理や有効性,形態,対象などを示し,今後の発展の方向性を展望する.
2018年度診療報酬改定でオンライン診療料が保険収載され,オンライン診療の適切な実施に関する指針1)も厚生労働省から公開された.オンライン診療は進んだが,様々な制限から発展が期待よりも遅く,遠隔医療が全て遅れている印象を持たれている.しかし他の遠隔医療手法を幅広く見れば,意外と発展している状況が見受けられる.
遠隔医療の推進には,臨床技術以外の因子の影響が大きい.例えば情報通信技術やデバイス等の工学的手法,チーム医療や施設間連携など医療管理技術,医師法や診療報酬など制度や政策論が大きな位置を占めている.医師法上で認められ,診療報酬が支払われることが,診療行為としての自立と継続に欠かせないにも関わらず,社会的な土台が確立していない.そもそも医療の中での位置づけさえ確定したと言いにくい.へき地離島に限られた支援策か,医療をSNS(ソーシャルネットワーキングサービス)のような生活の利便性に関する手段に変化させるか,それとも重い慢性疾患の患者の日常生活を維持する手段か,社会の認識は確立していない.遠隔医療に取り組む医療者は,しばらくは臨床的な事柄だけでなく,社会的・制度的な事項,技術的事項も理解して取り組むことが欠かせない.これらの状況を踏まえて,呼吸ケアへの遠隔医療活用の推進に必要な政策的論点を整理したい.
医療政策の視点からは遠隔の手法は2形態3パターンに分けると考えやすい.医師対医師(Doctor to Doctor : DtoD)と医師対患者(Doctor to Patient : DtoP)の2形態,医師対患者(DtoP)形態の中では情報通信機器を用いた診察(オンライン診療,電話等再診)と情報通信機器を用いた遠隔モニタリング(CPAP,在宅酸素療法等)の2パターン,医師対医師と併せて3パターンである2).
遠隔モニタリングは遠隔医療の各手法の中では,臨床的有効性を定量的に示しやすい手法である.1990年代半ばから研究が進み,2000年代前半から重度喘息患者への電子的ピークフローメーターによる管理や在宅酸素療法に関するする遠隔モニタリングが始まるなど,呼吸器疾患での研究が進んでいた.2010年代半ばには心不全患者向けの心臓ペースメーカーの遠隔モニタリングに関する診療報酬の算定可能となり,2018年度からは睡眠時無呼吸症候群のCPAP療法および在宅酸素療法で遠隔モニタリング加算が保険収載された.遠隔モニタリングは,オンライン診療よりも制度上の整備が早く進んでいた.
技術的限界の多い視診や問診ではなく,医学管理対象の生体状況やデバイス状態の高頻度な計測と指導・介入により,行動変容を喚起する慢性疾患の治療手法である.オンライン診療の適切な実施に関する指針による初診制限や診療報酬の厳しい算定要件などとの関連が薄い,有力な遠隔医療の手法である.
今後の医師対患者の遠隔医療は,単なる診断や処方だけでなく,日常生活での継続的治療の役割が大きくなると考えられる.デバイスによる介入や,日常の生活指導,生活の中でのリハビリテーションなどである.外来や入院,訪問診療や看護を越え,生活の中で常に治療や健康指導が融合することは,遠隔医療のみが可能とする.デジタル療法3)など,新たな治療形態も登場して,融合する.遠隔医療の各手法の組み合わせによる,日常生活に融合した呼吸ケアが進化すると考えられる.
オンライン診療(当初は遠隔診療と呼称)は,1990年代半ば頃から下記三課題を抱え,社会としての共通認識の構築に長い期間を要した.遠隔医療の2形態3パターンの手法により,それぞれ考え方は異なる.
①医療のどこに位置づけられるのか?(意味があるのか?)
②効果があるのか?(役に立つのか?)
③モラルハザードが多発しないか?(悪用が横行しないか?)
医師法20条(無診察診療の禁止)により適用対象や手法の正当性や適格性の検討が続いた.その流れを時間順に振り返る.最も難しい課題を有するオンライン診療において,検討が最も時間を要して,いまだ懸念から完全に脱却できてはいない.医師対医師と遠隔モニタリングは早い段階で三課題が明確になり,制限は少なくなった.
①1997年12月,健政局通知発行(離島へき地等の実施へ解釈)
②2003年3月,医政局通知改定(適用対象7疾病の例示)
③2011年3月,医政局通知再改定(適用対象を2疾病追加・拡大し,“適用対象例”との解釈,離島へき地への限定も解除)
④2015年8月,厚労省医政局事務連絡(2011年3月の通知の確認,規制がないことを明示)
⑤2017年7月,厚労省医政局通知(最後の通知,禁煙指導の遠隔初診,SNSによる診療等を認めた.)
⑥2018年3月,オンライン診療の適切な実施に関する指針.最初の指針,通知文書では情報不足でわかりにくいとの批判が多く,詳しい指針を作った.
⑦2019年7月,オンライン診療の適切な実施に関する指針改訂,緊急避妊薬などの項目追加
⑧2020年4月,厚生労働省事務連絡(新型コロナウイルス感染症対応),対策期間に限った,電話および情報通信機器による初診の認可
現状の理解は次の通りである.医療の中の位置づけは,在宅医療,慢性疾患診療の支援手段として一定の理解を得ている.効果については,患者QOL向上に有効だが,診断能力や治療効果に関する有効性は実証されていない.遠隔モニタリングに限れば,予後改善や脱落防止など行動変容による効果が定量的に実証されている.モラルハザードについて,不適切な患者へのオンライン診療の適用を抑える手段が少なく,厳しい診療報酬の算定要件で対応している.過度に規制せず,発展を促す防止策が望まれているが,まだ見通しが立たない.この検討に関わる大きな課題として,遠隔で初診の許容の可否がある.規制改革推進会議は初診への制限の無い適用を強く求め,厚生労働省は限定的条件以外で認められないままである.つまり,オンライン診療に関する制度は整備途上にある.遠隔モニタリングは,初診患者が対処とならないこと,専門医が扱うことなどから,不適切な対象への適用が抑えられ,臨床的有効性も明確である.そのため医師法上の制限に関する混乱から早期に脱却できた.医師対医師の遠隔医療も,同じく医師法の検討から脱却できて,2000年代に入る以前から普及が進んでいた.
遠隔モニタリングに関する診療報酬化は既に2010年代の半ばにスタートしていた.心臓ペースメーカーの遠隔モニタリングが,診療報酬を獲得した際の要望書等の資料は良い参考例である.臨床上の有効性のエビデンスがあり,臨時受診回数の削減,入院期間短縮,生命予後改善効果などを期待できる4).2014年度に遠隔モニタリング加算として月あたり60点を得て,2018年度改訂では,中央社会保険医療協議会の医療技術評価で,320点への大幅上昇を勝ち取った.また当初,4ヶ月に一回の外来通院で,その間を遠隔モニタリングしていたが,その後12ヶ月に一回の外来通院に期間を延長した.睡眠時無呼吸症候群のCPAP療法や在宅酸素療法の遠隔モニタリング加算が2018年度改訂で保険収載されたことは,遠隔医療推進の重要な第二歩目だった.規制改革会議の遠隔医療推進策の中で議論が始まり,2015年度の規制改革第三次答申に取り上げられ5),翌年から厚生労働科学研究6)が始まり,有効性に関するエビデンスを収集して,2018年度には保険収載された.ただし遠隔モニタリングに対して,オンライン診療に関するモラルハザード防止の厳しい算定要件を適用したために利用が厳しく阻害された.日本呼吸器学会からの要望書により令和2年度改訂で緩和された.
オンライン診療料およびオンライン医学管理料については,医師法20条(無診察診療の禁止)の解釈の変化の流れと並行して,診療報酬化が長期に検討されてきた.しかし対面診療よりオンライン診療の治療成績が有効とのエビデンスを得る臨床研究(医療技術上の評価)は有り得ず,従来の保険収載のプロセスに載らず,発展が無かった.1998年度より,電話および情報通信機器による診療について,再診料(電話等再診)の請求が認められていたが,長期間それ以上の発展がなかった.2018年度には政策医療として推進され,第四の基本診療料としてオンライン診療料が制定される大変化が起きた.併せてオンライン医学管理料も創設された.
2020年度の診療報酬改定および新型コロナウイルス感染症対策の影響も一部紹介する.CPAPの遠隔モニタリング加算の算定要件緩和は上述の通りだが,他に注目すべき事柄として,遠隔連携診療料が新設された.難病とてんかん疑いの患者に限定されるが,遠隔の専門医がオンライン診療をするための情報を患者の居住地域のかかりつけ医が情報提供するなど,DtoP形態の実施を支援するDtoDの評価である.後述のDtoPwithDなどを支援できる.コロナ感染症関連の対策では,時限的規則だが,オンライン診療や電話等再診での初診が認められた.また200床以上の病院でも電話等再診の際に外来診療料の請求が可能になり,電話等再診での医学的管理が認められた.
医師法,診療報酬など制度の発展から振り返ると,医療政策立案に通じる評価モデルの研究が不足している.どの診療行為について,どのような有効性を評価したいかを説明できることが不可欠であり,遠隔医療の技術評価の研究7)から,以下のような事柄が最近,明らかになった.
(1) 原理と効果 ① 日常生活の中での観察,指導,処方コミュニケーション機器(テレビ電話等)やセンシング装置により,在宅等の患者への問診,視診,計測を行い.その情報に基づき指導を行う.効果として,通院しなくとも外来診療と同等の診断や指導や処方を受けられること,すなわちアクセス向上がある.通院できないことで身体状況が悪化する患者について,通院と同等の身体状態の維持が期待効果となる.なお疾病や状態により,身体状況の維持の能力は異なると考えられるが,サーベイ調査等は無い.他の利点として,医師,患者共にQOL向上も期待できる.
② 高頻度の観察,介入,指導およびデバイス使用治療デバイス,計測装置,コミュニケーション機器により,通院や訪問診療では実施できない高い頻度の観察と指導で行動変容を促す.例えば毎日の通院,計測,指導などは医療者・患者共に負担が大きすぎて実施不可能である.しかしながら患者宅で通信機能付き計測装置を用いれば,日々の計測と高頻度の生活指導による行動変容として,アドヒアランスの維持・向上,脱落防止(治療の持続)などを喚起して,重症化の抑制につながる.治療デバイスによる介入により,予後改善等の効果を期待できる診療手法もある.観察はデバイスだけでなくオンライン診療も活用できる.
③ 専門知識や指導医師対医師の支援であり,放射線画像診断のように画像を送り読影報告書を受け取る形態やテレカンファレンスなど,様々な手法がある.コミュニケーションや情報提供による専門医療知識へのアクセス改善である.単なるアクセス改善だけではなくて,指導対象の医師や施設の診療の質の管理も可能である.診療報酬では指導管理に関する加算などで評価している.
(2) 対象者・対象行為評価対象を表現するために,2形態・3パターンの遠隔医療の要素を以下の通りに示す(図1参照).
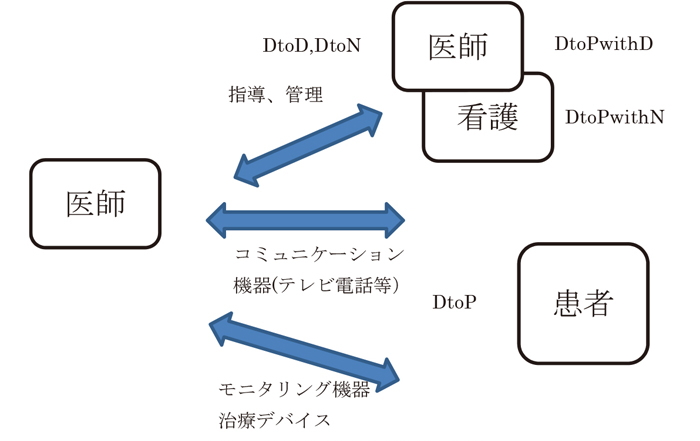
遠隔医療の技術評価モデル
医師から患者(DtoP)の関係では,時間的に同期して実施するのはオンライン診療や電話等再診である.上記の日常生活の中での観察や介入を原理とする.非同期ならば遠隔モニタリングであり,前述の高頻度な観察と介入であり,デバイス治療なども含む.
医師から医師(DtoD)では,大学病院等の専門施設の医師から地域病院の医師への専門的指導や,放射線画像診断などを行う.DtoDの発展としては,DtoN(Nurse)などの多職種連携や指導や管理がある.
DtoDやDtoNとDtoPの組み合わせもある.DtoPwithN形態で,患者側に看護師を介在してオンライン診療を行う,在宅医療支援などがある.DtoPwithD形態で,患者側に医師(かかりつけ医など)がいて,専門診療を行う手法もある.
② 診療プロセス(診療モデル)オンライン診療や遠隔モニタリングなど,遠隔診療だけでは治療は成り立たず,一連の診療行為のプロセスを構築することで手法として完結する.遠隔医療でなくとも診療はプロセスであるが,外来診療,入院治療,在宅医療などへの暗黙の理解があり,プロセスを意識してこなかった.遠隔医療の出現により外来,入院,在宅などの融合や再編成が必要となり,新たなプロセスモデル(図2参照)を示す必要が生じた.
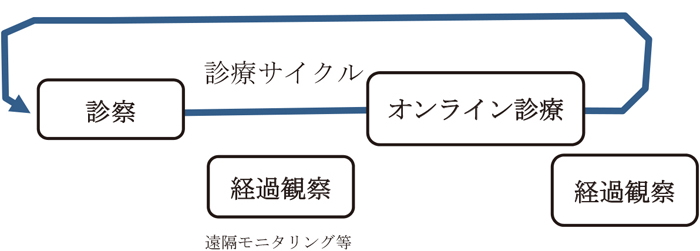
遠隔医療のプロセスモデル
オンライン診療では,外来診療とオンライン診療,訪問診療とオンライン診療の組み合わせとなる.遠隔モニタリングでは,オンライン診療抜きで外来診療とモニタリングの繰り返しが可能である.オンライン診療との組み合わせも可能である.
医師対医師の画像診断等は,専門医療へのアクセス向上と地域医療の質管理として,既に価値が定まり,発展の方向性への社会的共通認識はまとまりつつある.医師対患者の遠隔医療は,遠隔モニタリングの評価が高まってきたが,オンライン診療の価値への共通認識が未完成である.その確立や各種法の組み合わせによる新価値の創造が今後の課題である.
(2) 医師対患者の遠隔医療の今後5Gなど最近の通信サービスの発展による通信の大容量化(高画質画像伝送)や多接続性(IoT),8K超高画質画像を扱えるスマートフォンなどコミュニケーションに関する先進機器の普及が始まり,日常生活に浸透して診療行為を改革すると期待される.慢性疾患,生活習慣病,在宅医療などの対象は同じだが,生活への浸透・介入や生活習慣への強い指導,遠隔リハビリテーションなどに進化する.高頻度観察,タイムリーな指導,デバイス等の介入,デジタル療法3)が加わり,遠隔モニタリングがさらに前進して,施設での治療から,「生活の中で治療」あるいは「治療が生活」などへの変化を期待する.
そのためには,情報通信機器を用いた診療と遠隔モニタリングの分離から脱却して,オンライン診療や外来診療とプロセスが結びつく診療モデルおよび診療報酬のあり方などが課題となる.
本論文発表内容に関して特に申告すべきものはない.