2022 Volume 30 Issue 3 Pages 271-279
2022 Volume 30 Issue 3 Pages 271-279
チーム医療の推進と働き方改革の議論の中で,看護師特定行為研修を修了した看護師に期待されている役割は極め大きい.それは,チーム医療のキーマンとしてチームをコーディネイトするばかりではなく,フィジカルアセスメントの上で,臨床推論を駆使して判断する能力は,医師の働き方改革におけるタスク・シフティングの観点でも,患者に対してのタイムリーで適切なケア提供の観点でも極めて大きなことであろうからだ.
本制度が誕生後5年を経過し,未だ修了者が少ないことが問題視されているが,課題の検討と解決とともに,医療提供者への周知と患者への周知が望まれる.
2019年11月に中国・武漢で新型コロナウィルス感染症が報告されて以来,パンデミックとして全世界をこの新興感染症が席捲した.わが国においても,私たちの生活様式は一変した.
私たちは,この感染症が来なくとも時代の変化を感じていた.それは,ICTによるオンライン技術の進歩であり,キャッシュレスであり,IoT(Internet of Things)とセンサー技術の進歩であり,シェアリングエコノミーの進展であり,ロボットの実用化であり,そしてAIの勃興などだ.
こういった技術の利用がパンデミックという外圧で一気に進んだことは,周知の事実だ.「オンライン○○」と呼ばれるように,会議,打ち合わせ,商談,講演,講義,レッスンをはじめ,医療の世界では入院患者と家族の面会や遠隔診療へ広がった.最近では,飲み会,結婚式,葬儀にまでにも広がろうとしている.
そして,私たちは,じわじわとわが国の社会を襲うもう一つの変化に気付いている.それは,少子高齢化社会と人口減少だ.すでに人口減少局面に入った中で,すべての団塊の世代が75歳以上となる2025年までは高齢者増が社会的課題であり,それ以降は高齢者増よりも少子化が大きな課題となってくるのだ(図1).

年齢階層別の人口の増加率
厚生労働省第28回社会保障審議会(2019.2.1)資料より
このような社会の中で,求められている医療は,これまでと同じで良いはずがない.それは,診療所を中心とする外来医療においても,病院医療においても,そして在宅医療においても同様であろう.この少子高齢社会と人口減少社会を大きな外圧として感じることができるのか.新型コロナウィルスのような否応のない激的な禍なくして,私たちは社会と医療提供の仕組みを変えることができないのであろうか.
そこでの当然の課題解決策の一つとして,高齢者における多疾患罹患(multi-morbidity)に対応でき,人口減少の中,幅広い年齢層の患者(multi-aged patient)にも対応できる多能工(multi-skilled worker, cross-trained worker)としてのGeneralistが期待されているのではないだろうか.
医師では臓器別専門医,さらにサブスペシャリティ領域別専門医へ,看護師においても専門看護師,認定看護師へとより細分化した領域で,みずからの専門性と価値を高めようとする潮流がある.
医師の方向性と異なり,看護師は本質的にはGeneralistであったはずである.この細分化しようとする潮流に対して,チーム医療のコーディネータとしての新たな看護師像が生まれるべくして生まれてきたのである.
厚生労働省のチーム医療の推進に関する検討会は,平成22年3月に報告書「チーム医療の推進について」(https://www.mhlw.go.jp/shingi/2010/03/dl/s0319-9a.pdf)を発行した. ここで,チーム医療とは,「医療に従事する多種多様な医療スタッフが,各々の高い専門性を前提に,目的と情報を共有し,業務を分担しつつも互いに連携・補完し合い,患者の状況に的確に対応した医療を提供すること」と定義し,
○質が高く,安心・安全な医療を求める患者・家族の声が高まる一方で,医療の高度化・複雑化に伴う業務の増大により医療現場の疲弊が指摘されるなど,医療の在り方が根本的に問われる今日,「チーム医療」は,我が国の医療の在り方を変え得るキーワードとして注目を集めている.
○また,各医療スタッフの知識・技術の高度化への取組や,ガイドライン・プロトコール等を活用した治療の標準化の浸透などが,チーム医療を進める上での基盤となり,様々な医療現場でチーム医療の実践が始まっている.
○患者・家族とともにより質の高い医療を実現するためには,1人1人の医療スタッフの専門性を高め,その専門性に委ねつつも,これをチーム医療を通して再統合していく,といった発想の転換が必要である.
○チーム医療がもたらす具体的な効果としては,①疾病の早期発見・回復促進・重症化予防など医療・生活の質の向上,②医療の効率性の向上による医療従事者の負担の軽減,③医療の標準化・組織化を通じた医療安全の向上,等が期待される.
○今後,チーム医療を推進するためには,①各医療スタッフの専門性の向上,②各医療スタッフの役割の拡大,③医療スタッフ間の連携・補完の推進,といった方向を基本として,関係者がそれぞれの立場で様々な取組を進め,これを全国に普及させていく必要がある.
○なお,チーム医療を進めた結果,一部の医療スタッフに負担が集中したり,安全性が損なわれたりすることのないよう注意が必要である.また,我が国の医療の在り方を変えていくためには,医療現場におけるチーム医療の推進のほか,医療機関間の役割分担・連携の推進,必要な医療スタッフの確保,いわゆる総合医を含む専門医制度の確立,さらには医療と介護の連携等といった方向での努力をあわせて重ねていくことが不可欠である.
といった考え方の下で,チーム医療のキーパーソンとしての看護師の役割拡大を以下のような考え方で推し進める方向性が示された.
チーム医療の推進に資するよう看護師の役割を拡大するためには,他の医療スタッフと十分な連携を図るなど,安全性の確保に十分留意しつつ,一人一人の看護師の能力・経験の差や行為の難易度等に応じ,
①看護師が自律的に判断できる機会を拡大するとともに,
②看護師が実施し得る行為の範囲を拡大する
との方針により,その能力を最大限に発揮できるような環境を用意する必要がある.
これをもって同年5月には親会議としてチーム医療推進会議が,実務的検討の場としてチーム医療推進のための看護業務検討ワーキンググループが組織された.筆者も委員として参加した後者のワーキンググループは,なんと平成25年10月まで36回の検討が繰り広げられる長丁場の会となった.
このチーム医療論議の成果として,特定行為に係る看護師の研修制度が生まれた(表1).
| 有識者会議の開催等 | 試行事業の実施 | |
|---|---|---|
| 平成21年度 | 平成22年3月 「チーム医療の推進に関する検討会」報告書 「一定の医学的教育・実務経験を前提に専門的な臨床実践能力を有する看護師が,従来,一般的には「診療の補助」に含まれないものと理解されてきた一定の医行為を医師の指示を受けて実施できる新たな枠組みを構築する必要がある.」 | |
| 平成22年度 ~ 平成24年度 | 平成22年5月 「チーム医療推進会議」及び同会議の下に「チーム医療推進のための看護業務検討ワーキンググループ」を設置し,具体的議論を開始 ※平成22年度厚生労働科学特別研究事業にて看護業務実態調査(調査項目203項目)を実施 | ・特定行為を実施する看護師の養成に関する調査試行事業の実施(平成22~24年度) ・特定行為を実施する看護師の業務に関する試行事業の実施(平成23~24年度) |
| 平成24年9月 特定行為等についての意見募集の実施(1回目) | ||
| 平成25年3月 チーム医療推進会議による「特定行為に係る研修制度(案)」取りまとめ 「医師又は歯科医師の指示の下,プロトコールに基づき,特定行為を行おうとする看護師は,厚生労働大臣が指定する研修機関において,厚生労働省令で定める基準に適合する研修の受講を義務づける.」 | ||
| 平成25年度 | 平成25年7月 特定行為等についての意見募集の実施(2回目) | ・「診療の補助における特定行為に係る医師の指示に基づくプロトコール試行事業」の実施(平成25年度) |
| 平成25年10月 第20回チーム医療推進会議において,「特定行為に係る看護師の研修制度(案)」の枠組みに基づき,特定行為及び特定行為研修区分(案),指定研修の基準に係る事項を提示. | ||
| 平成25年12月 社会保障審議会医療部会による「医療法等改正に関する意見」取りまとめ 「診療の補助のうち,実践的な理解力,思考力及び判断力を要し,かつ高度な専門知識及び技能をもって行う必要のある行為(「特定行為」)を明確化するとともに,医師又は歯科医師の指示の下,プロトコールに基づき,特定行為を実施する看護師に係る研修制度を創設する.」 | ||
| 平成26年度 | 平成26年6月 国会審議を経て,保健師助産師看護師法の一部改正を含む「地域における医療及び介護の総合的な確保 を推進するための関係法律の整備等に関する法律(平成26年法律第83号)」が成立 | ・「特定行為研修制度における手順書活用事業」の実施(平成26年度) |
・看護師が現在行っている高度な知識・判断が必要とされる行為の中には,診療の補助に含まれるか否かが明確でないものが存在すること
・これらの行為を実施するに当たっては,医療安全の観点から,教育を付加することが必要であること
などが明確化され,趣旨として「2025年に向けて,さらなる在宅医療等の推進を図っていくためには,個別に熟練した看護師のみでは足りず,医師又は歯科医師の判断を待たずに,手順書により,一定の診療の補助(例えば脱水時の点滴(脱水の程度の判断と輸液による補正)など)を行う看護師を養成し,確保していく必要がある.このため,その行為を特定し,手順書によりそれを実施する場合の研修制度を創設し,その内容を標準化することにより,今後の在宅医療等を支えていく看護師を計画的に養成していくこと」を掲げた.
本制度は,平成25年6月に成立した医療介護総合確保法の下,助産師保健師看護師法の改正によって平成27年10月1日より施行された.ここで,看護師特定行為研修制度は,「在宅医療等」の推進を目的としたものであったが,実際の研修の場は病院であり,まずは急性期や救急対応の病院医療から進んでいったと言えよう.
一方,平成31年4月の改正労働基準法施行,そして医師の働き方改革の議論によって,チーム医療の中でのタスク・シフティング,タスク・シェアリングの話題が注目を帯びる.特に労働時間の長い医師からのタスク・シフティング,タスク・シェアリング先として,医師事務作業補助者のほか,看護師,特に看護師特定行為修了者が注目を浴びることとなった.
ここで重要であるのは,医師業務(タスク)の一部を移譲された職種は,その職種の本来業務(Core Mission)を確認した上で,業務の一部を別の職種へ移譲することだろう.それは,山の中の小川で小滝が次々に連なって流れる(cascadeする)ように移譲することだ.一部の職種で移譲を拒めば,ダムができ,いずれは決壊してしまう.看護師業務を,看護助手や事務職,さらにはロボットやICTに移譲せねばならない.
特定行為研修は,改めて以下を目的として掲げ,平成27年から開始された.
看護師がチーム医療のキーパーソンを担い,地域住民や患者,医師,歯科医師やその他の医療スタッフから期待される役割,責任を十分に担うために,医療安全に配慮し,地域包括を含む医療現場において高度な臨床実践能力を発揮できるように自己研鑽を継続する基盤を養う.
特定行為は,診療の補助であり,看護師が手順書により行う場合には,実践的な理解力,思考力および判断力並びに高度かつ専門的な知識・技能が特に必要とされる.その内容は先に示したチーム医療推進のための看護業務検討ワーキンググループにおける激しい議論の後,38行為,21区分とした(表2).
| 特定行為区分 | 特定行為 |
|---|---|
| 呼吸器(気道確保に係るもの)関連 | 経口用気管チューブ又は経鼻用気管チューブの位置の調整 |
| 呼吸器(人工呼吸療法に係るもの)関連 | 侵襲的陽圧換気の設定の変更 |
| 非侵襲的陽圧換気の設定の変更 | |
| 人工呼吸管理がなされている者に対する鎮静薬の投与量の調整 | |
| 人工呼吸器からの離脱 | |
| 呼吸器(長期呼吸療法に係るもの)関連 | 気管カニューレの交換 |
| 循環器関連 | 一時的ペースメーカの操作及び管理 |
| 一時的ペースメーカリードの抜去 | |
| 経皮的心肺補助装置の操作及び管理 | |
| 大動脈内バルーンパンピングからの離脱を行うときの補助の頻度の調整 | |
| 心嚢ドレーン管理関連 | 心嚢ドレーンの抜去 |
| 胸腔ドレーン管理関連 | 低圧胸腔内持続吸引器の吸引圧の設定及び設定の変更 |
| 胸腔ドレーンの抜去 | |
| 腹腔ドレーン管理関連 | 腹腔ドレーンの抜去(腹腔内に留置された穿刺針の抜針を含む.) |
| ろう孔管理関連 | 胃ろうカテーテル若しくは腸ろうカテーテル又は胃ろうボタンの交換 |
| 膀胱ろうカテーテルの交換 | |
| 栄養に係るカテーテル管理(中心静脈カテーテル管理)関連 | 中心静脈カテーテルの抜去 |
| 栄養に係るカテーテル管理(末梢留置型中心静脈注射用カテーテル管理)関連 | 末梢留置型中心静脈注射用カテーテルの挿入 |
| 創傷管理関連 | 褥(じょく)瘡(そう)又は慢性創傷の治療における血流のない壊死組織の除去 |
| 創傷に対する陰圧閉鎖療法 | |
| 創部ドレーン管理関連 | 創部ドレーンの抜去 |
| 動脈血液ガス分析関連 | 直接動脈穿刺法による採血 |
| 橈骨動脈ラインの確保 | |
| 透析管理関連 | 急性血液浄化療法における血液透析器又は血液透析濾過器の操作及び管理 |
| 栄養及び水分管理に係る薬剤投与関連 | 持続点滴中の高カロリー輸液の投与量の調整 |
| 脱水症状に対する輸液による補正 | |
| 感染に係る薬剤投与関連 | 感染徴候がある者に対する薬剤の臨時の投与 |
| 血糖コントロールに係る薬剤投与関連 | インスリンの投与量の調整 |
| 術後疼痛管理関連 | 硬膜外カテーテルによる鎮痛剤の投与及び投与量の調整 |
| 循環動態に係る薬剤投与関連 | 持続点滴中のカテコラミンの投与量の調整 |
| 持続点滴中のナトリウム,カリウム又はクロールの投与量の調整 | |
| 持続点滴中の降圧剤の投与量の調整 | |
| 持続点滴中の糖質輸液又は電解質輸液の投与量の調整 | |
| 持続点滴中の利尿剤の投与量の調整 | |
| 精神及び神経症状に係る薬剤投与関連 | 抗けいれん剤の臨時の投与 |
| 抗精神病薬の臨時の投与 | |
| 抗不安薬の臨時の投与 | |
| 皮膚損傷に係る薬剤投与関連 | 抗癌剤その他の薬剤が血管外に漏出したときのステロイド薬の局所注射及び投与量の調整 |
(厚生労働省:特定行為研修省令別表第1より)
研修にあたっての特徴として,医育機関,研修機関における研修に加えて,医師臨床研修制度と同様に病院が研修機関となることとeラーニングの組み合わせによって,実際の職場での研修,あるいは近くの病院での研修が可能になることだ.これは専門看護師や認定看護師の取得ために,休職し多くは中央の研修センターに出張せねばならないこととは大きな違いとなる.
その研修の立て付けは,平成31年4月にこの制度にかかわる法律の公布後5年の目途ということで省令改正が行われたことによって共通科目250時間取得後に,区分別科目,ないしは想定した場における特定行為の組み合わせである領域別パッケージ研修を選択する方式となっている(表3,4).この研修における共通科目には,これまで看護教育ではなかったフィジカルアセスメントに基づく,臨床推論が取り入れられたことが特徴であり,これが本研修修了看護師の「判断」の根拠となるものである.また,領域別パッケージは,令和2年5月現在で,以下の5領域である.
1.在宅・慢性期領域
2.外科術後病棟管理領域
3.術中麻酔管理領域
4.救急領域
5.外科系基本領域

|

|
地域の一般の病院がこの研修機関となるために,筆者は公益社団法人全日本病院協会の副会長として,また看護師特定行為研修委員会の委員長として本事業の支援を行っている(表5).特に,厚生労働省からの委託事業として指導者講習会,指導者リーダー講習会を全国で合わせて年間10回以上主催しており,また提供する全日病S-QUE eラーニング教材は,共通科目,区分別科目,そして5つの領域別パッケージ研修に対応しており,全国で過半数となる100以上の研修機関が利用している(令和2年5月現在).
| ・指導者講習会 ・指導者リーダー養成講習会 ・手順書例集作成 ・eラーニング教材の作成 ・研修指定機関申請支援 ・セミナー開催 |
本制度の創設時,厚生労働省は2025年までに10万人の養成を高らかに揚げた.しかしながら,制度創設5年がたとうとしている平成31年3月現在の修了者数は1,685名と程遠い.また平成30年3月のデータで都道府県別のばらつきがあることの上に,圧倒的に病院就労者,しかも高度急性期病棟,急性期病棟に配属されている者が多いことが示されている(以上,厚生労働省医政局看護科調べ.表6).

|
当初この制度の目的とされた在宅部門に少ないかもしれない.しかし,看護師のキャリアパスを考えた時,遠くない将来にこの急性期の看護師が,キャリアとともに慢性期や在宅看護に移行していくことが考えられるとすると悲観する必要はないだろう.
筆者が運営する恵寿総合病院(426床,うちDPC292床)は石川県七尾市に位置する地域医療支援病院,医師臨床研修指定病院である.看護師特定行為研修の基本理念を踏まえ,看護師特定行為研修センターを設置.平成28年8月4日付で,厚生労働省より研修機関に指定された.
平成28年より,以下の4区分8行為の研修を開始した.
・呼吸器(気道確保に係るもの)関連
・呼吸器(人工呼吸療法に係るもの)関連
・呼吸器(長期呼吸療法に係るもの)関連
・栄養及び水分管理に係る薬剤投与関連
令和元年より,以下の3区分を追加した.
・血糖コントロールに係る薬剤投与関連
・動脈血液ガス分析関連
・創傷管理関連
研修には,自院以外にも県内外の他病院や訪問看護ステーションからの受講生を受け入れている.令和元年10月までに病院内では以下の研修修了者を数える.
平成29年特定行為研修修了1期生 5名
平成30年特定行為研修修了2期生 6名
令和元年特定行為研修修了3期生 5名
初年度の1期生は,その後の研修生の指導者を屋根瓦方式で育成する目的で,全員管理者ないしは認定看護師とした(表7).そして,その特定行為実施件数を示す(図2).当院の特徴として,呼吸器関連領域の特定行為の実施件数が多い.気管カニューレの交換や人工呼吸器の調整,ウィニングなどは当該病棟の当該勤務帯に特定行為研修修了看護師がいなくとも,他病棟からの応援で対応している.これまでに医療安全上のトラブルは,特に報告されていない.

|

恵寿総合病院看護師特定行為研修修了者の概要②
特定行為実施件数 2017年10月~2019年8月末まで
また,電子カルテ上で医師が特定行為を理解し,手順書を確認の上,容易に指示できるよう入院指示書を工夫している(図3,4).
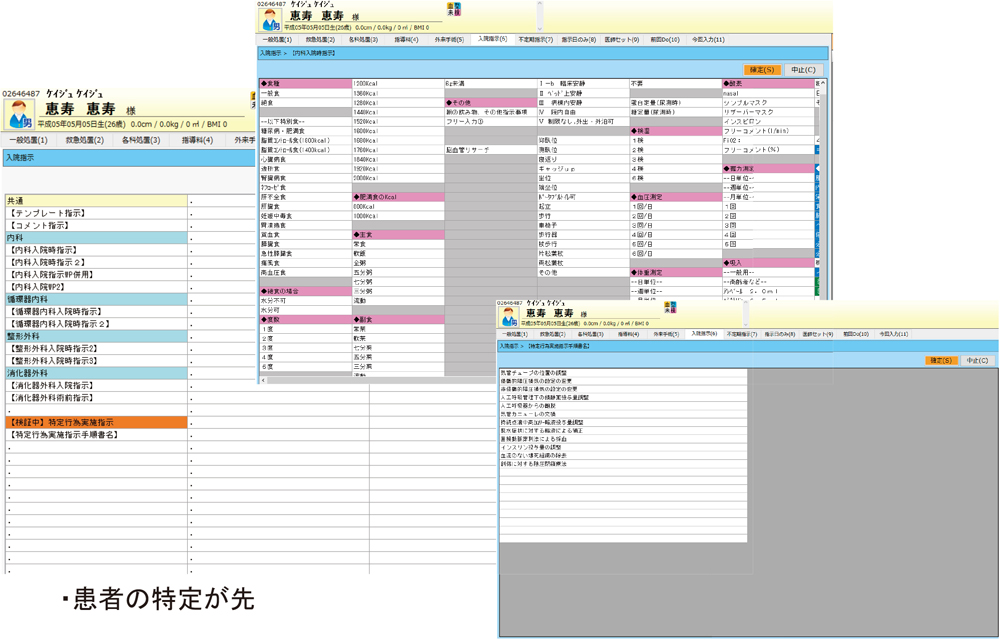
電子カルテ医師指示画面 ①
患者の入院指示書から特定行為実施指示を選択可能

電子カルテ医師指示画面 ②
指示画面で特定行為を右クリックすることで手順書を参照し,確認が可能
ちなみに,法人の介護保険施設等における看護師から介護福祉士へのタスク・シフティングを目指して,喀痰吸引等研修センターを平成29年7月に開講している.
本制度開始後5年が経過したが,その研修修了者の数を考えると,まだまだ周知不足であることは否定できない.看護師だけではなく,いわば受益者である医師や患者への周知が重要であろう.そのためには,診療報酬における評価の拡大や広告規制などの緩和案件としての協議も必要だろう.
その他今後の課題を臨床現場と教育現場に分けて考えたい.
1. 臨床現場における課題・患者の特定が原則となるが,一方で機動的な対応も求められる.
入院医療や在宅医療においては,患者は特定され,あらかじめ手順を確認した上で,医師による包括的な指示が可能だ.本研修修了看護師は,フィジカルアセスメントの後,判断して特定行為を実行可能だ.一方,救急医療の現場においては患者の特定が難しい場合も特定行為の実施が想定される.その際の,包括的支持のあり方について議論が必要だ.
・患者の同意は個別同意ではなく,包括的同意やオプトアウトで良いと規定すべきである.
特定の医療行為を看護師が判断をして実施する以上,患者の同意を必要である.しかし,国の規則と病院の責任で所定の研修を修了した者であることから,初診時や入院時の包括的同意やオプトアウトで良しとして,機動的な運用を図るべきだろう.
・特定行為の実施に当たっては,医師と特定行為終了看護師との情報共有は必須であり,そのためのICT投資も必要だ.
特定行為の実施,報告,確認など手順書に則った一連の作業について,主治医と看護師の情報共有が必要であるが,その迅速性と効率性を担保するためにICTの活用も図るべきだろう.
2. 教育現場における課題・eラーニングにおける受講免除規定を整備することで特定行為研修機関以外での受講を勧めるべきである.
研修指定機関以外の看護師もeラーニングを受講し,その受講単位を認めることで,看護師の生涯教育としてキャリアデザイン,キャリアパスを膨らませることできる.これによって,指定研修機関では実習・演習を中心とした研修のみの受講となり,より時間短縮を図ることができる.
・特定行為研修の時短が叫ばれている中で,看護教育との整合性を取りながら,「臨床推論」の研修・演習に力を注ぐべきである.
これまでの看護教育になかった「臨床推論」の研修・演習に時間を割くことで,より「判断」に必要な理論的な裏付け身に着けるべきだろう.
・特定行為の見直しと特定行為研修後の医療の進歩に合わせたフォローアップは必要である.
研修制度の進捗と同時に,医療の進歩も目覚ましい.したがって,時代に即した医行為の見直しは必要であり,研修修了者のフォローアップ研修もまた本制度の質の担保のために必要だ.
本論文発表内容に関して特に申告すべきものはない.