2023 Volume 32 Issue 1 Pages 23-27
2023 Volume 32 Issue 1 Pages 23-27
外科周術期のリハビリテーションは,術後呼吸器合併症予防とADL早期獲得を目的に,早期離床を主な手段とし,排痰や呼吸練習などのコンディショニングを付加する術後の介入が主体となる.これに対して,インセンティブ・スパイロメトリーを含めた呼吸練習は,術前のリハビリテーションの一環として慣習的に行われてきた.術前のリハビリテーションは,がんのリハビリテーション診療ガイドラインにおいて実施が推奨されているが,そのプログラムは運動療法を中心とした包括的な内容であり,呼吸練習単独の効果は示されていない.加えて昨今,在院日数の短縮化によって,十分な期間を確保しにくいため,その効果はより乏しくなる可能性がある.これらを踏まえると術前患者に対するリハビリテーションでは,エビデンスの乏しい呼吸練習に時間を割くべきではない.
外科周術期におけるリハビリテーションは,呼吸器や心大血管,消化器系などの胸腹部外科領域を主たる対象とし,術前から術後までの一連の過程で適用される.なかでも呼吸器や消化器などの癌は,病巣や転移巣の除去によって根治を目指す外科的治療が臨床病期初期の標準的な治療となり,現在,年間に約56,000人もの患者が手術を受けている1).そのため,全身麻酔を要する呼吸器・消化器癌の手術適応患者が,リハビリテーションの対象となる頻度は高く,全国の急性期病院を対象とした調査では,回答した約9割の施設で,両手術患者に対して,標準的にリハビリテーションを実施している現状が明らかとなっている2).周術期のリハビリテーションの目的は,術後早期の合併症予防と日常生活動作(activities daily living: ADL)再獲得,安定期の運動機能あるいは健康関連生活の質(quality of life: QOL)の回復促進であり,このうち術後合併症の予防は主たる目標とされ,しばしば周術期リハビリテーションの主要評価項目となる.
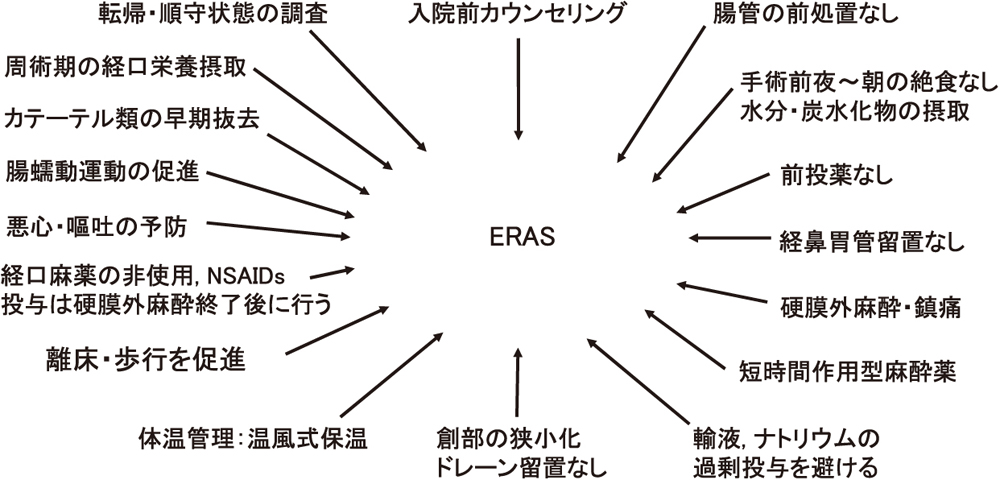
術後合併症予防のための基本方針として,近年の周術期管理では,エビデンスに基づいた術後管理のバンドルである術後回復強化(enhanced recovery after surgery: ERAS)プログラムが推奨されている3).ERASは,20項目以上のエレメントからなる術後回復促進のためのパッケージであり(図1),消化器外科や呼吸器外科など多くの疾患の周術期管理に導入することで在院日数の短縮や医療費の削減,医療負担軽減などの効果が示されている4,5,6).ERASプログラムでは,術後に除痛を図り,また不要なカテーテルやドレーンを早期に抜去し,早期より積極的に離床・歩行を促進することを推奨している.つまり,術後の回復促進と合併症の予防には,まず,早期離床を中心とした「術後」の介入が不可欠であるといえる.
術前リハビリテーションは,術後合併症リスクの軽減,リハビリテーションの必要性に対する認識の向上を目的とし,患者との信頼関係の構築や,入院前の生活状況を含めた全身状態の把握,術後合併症の発症リスクおよび離床遅延の可能性の予測のための情報収集を行う.術前リハビリテーションは,オリエンテーションや呼吸練習,運動療法によって構成され,手術の数日前あるいは前日に入院する患者を対象として適用するのが,現在までの周術期リハビリテーションの潮流であった.しかし近年は,手術手技や術後管理の発展に伴う手術適応の拡大を背景に,術前の運動機能向上によって肺炎をはじめとする術後の呼吸器合併症の発症リスクを軽減させることを目的とした積極的な術前リハビリテーション導入の気運が諸外国を中心に高まっている.
本邦においても術前リハビリテーションの注目度は高まっており,胸腹部癌患者では,診療ガイドラインでその実施が推奨されている7).このような術前リハビリテーションは,高齢や全身状態不良 [米国麻酔学会(American Society of Anesthesiologists, ASA)リスク分類class 2以上],慢性心不全や慢性閉塞性肺疾患の併存,喫煙・飲酒歴,低栄養状態などの術後合併症発症の全般的なリスク因子8)を有する患者に対して導入が考慮される.加えて,術前の呼吸機能と運動耐容能は術後合併症のリスク層別化に用いられること9),高齢者の中でもフレイル・サルコペニアの合併が術後の合併症発症に影響していること10)を踏まえると,術前の呼吸機能および運動耐容能などが低下している患者,フレイル患者が術前リハビリテーションの具体的な適用対象として挙げられる.逆にいえば,術後の合併症発症リスクの軽減には,術前の呼吸機能や運動機能の改善が必要条件となる.
筋力トレーニングや持久力トレーニング,呼吸筋トレーニングによって構成される運動療法は,肺癌患者を対象としたレビューにおいて,術前の呼吸機能や運動耐容能を改善し,同時に胸腔ドレーン留置期間や術後在院日数,術後合併症を有意に改善することも示され11),術後経過を改善させる有効な手段としてエビデンスが確立されてきている.このように,術後合併症の発症を予防するためには,術前のアウトカムとして呼吸機能や運動機能を改善させる運動療法をその手段として考慮すべきである.
術前の呼吸練習では,深呼吸や咳嗽に加え,本邦ではインセンティブ・スパイロメトリー(incentive spirometry: IS)が広く適用されている.ISは,吸気を視覚的・聴覚的にフィードバックする器具を用いた呼吸法であり,最大吸気位を少なくとも3~5秒間保持することによって,術後の末梢気道閉塞の予防あるいは,拡張不全が認められる肺胞の再拡張,無気肺の予防と改善,吸気容量の増加と吸気能力の改善が効果として期待される12).
しかしながら,術前後の深吸気や咳嗽,早期離床,適切な鎮痛管理を含む術前後の呼吸療法は,ISの有無に関わらず術後合併症を予防することが示されており,2011年に米国呼吸ケア学会より発表された「ISに関するクリニカルプラクティス・ガイドライン」においても,術前後ともにISをルーチンに単独使用することを否定する見解が示されている13).また,上腹部手術患者を対象としたISに関するシステマティックレビューでは,深呼吸や通常ケアと比較して,術後合併症や呼吸不全,呼吸器合併症発症率に有意差がないことが報告されている(図2)14).さらに,術後合併症の発症と多様なアプローチの効果を検討したメタ・アナリシスでも,ERASや早期離床や呼吸筋トレーニングを含む理学療法士による術後の呼吸理学療法は,術後合併症を予防する効果が示されたものの,ISについてはその効果を認めなかった(図3)15).


CPAP:持続的気道陽圧法;ERAS:術後回復強化;FiO2:吸入酸素濃度;HFNC:高流量鼻カニュラ;n:各グループのPPC転帰のある患者数;N:各グループの患者の総数;NIV:非侵襲的換気
このように,ISの術前導入は,術後の合併症を予防するエビデンスが乏しく,また術後合併症の発症経過に関連する術前の呼吸機能や運動機能を改善する効果も期待できないことから,現状では術前の呼吸練習としての実施意義は低いと言わざるを得ない.加えて,現在実施されているISは,頻度や強度,回数,吸気の保持時間,実施・終了のタイミングなど,その方法論が確立されておらず16),実施方法の確立や対象患者の明確化など適用のためには課題も少なくない(表1).IS以外の横隔膜呼吸や自己排痰についても,あくまで術後の早期離床の補完的な手段に位置づけられるため,必ずしも術前に導入する必要はない.これらを踏まえ,術前患者に対する呼吸練習は,術前リハビリテーションの一環として慣習的に適用されてきたISを含め,ルーチンに適用する必要はないといえる.
| 提案 | |
|---|---|
| セッションの頻度 | 10分ごと,1時間ごと,2時間ごと,2回/日,4回/日,5回/日,12回/日,4回/時間,3回/時間,4時間ごと,10回/日,30回/時間 |
| 吸気容量の目標 | 術前肺活量の50-70%,1,400-1,700 mL,200-2,000 mL,できる限り最大の吸気 |
| セッションあたりの呼吸回数 | 3回,3-5回,5回,10回,15回,20回 |
| 呼吸の保持時間 | 5秒,3秒,できるだけ長く |
| 使用のタイミング | 術後最初の3日,術後最初の4日,術後4-72時間の開始,術前と術後最初の5日,術後3日間,術後5日間,術後1時間で開始しその後3日,抜管後4時間で開始 |
| 段階的な使用手順 | 吸気の目標容量の増加,容量と息止め時間双方の増加,頻度の漸減 |
術前の呼吸練習のみならず,運動療法を含めた術前リハビリテーション全般の適用には,まだ多くの障壁が存在している.効果的な術前リハビリテーションの適用には,実施期間を担保する必要があるが,医療機関の在院日数の短縮化やリハビリテーション介入による手術の遅延に対する患者の不安などを理由に,十分な時間が確保できないケースが少なくない.加えて,周術期患者における術前リハビリテーションの必要性は,患者のみならず医療者にも,その認識が十分に普及しているとはいえず,患者と医療者双方ともにアドヒアランスの維持が困難な状況も考慮される.さらに,周術期リハビリテーションの主たる対象である癌患者は,現在外来でのリハビリテーション診療報酬が適用できないこと,実施のための周辺医療機関との連携が確立されていないなど,周術期患者をシームレスにケアをするシステムが未成熟であるという問題もある.このような障壁を背景に,術前から一定の期間を確保して,積極的に術前リハビリテーションを適用することは困難であるのが現状である.
そのため,術前リハビリテーションは手術前の数日間での適用が現実的であり,その限られた期間では,エビデンスが不十分なISを含む呼吸練習を導入するよりも,最も効果が明らかな術後の早期離床を成功するためのオリエンテーションに時間を割くべきである.これについて,Bodenらは,開腹上腹部患者441名を対象に,通常のパンフレットによる指導に加え,理学療法士による術後合併症に関する詳細とその予防策としての早期離床,術後早期の呼吸法に関する説明を計30分行うことによって,術後14日の呼吸器合併症が半減したことを報告している(図4)17).このように術後の問題やその対策に対するオリエンテーションを丁寧に行い,術後に早期離床を推し進めれば,術前に呼吸練習をはじめとした術前リハビリテーションを実施しなくても,術後の合併症は十分に予防できることが既に示されている.

術後合併症の予防は周術期リハビリテーションの主目標であり,早期離床を中心とした術後の介入はその効果が示されている.術前リハビリテーションでは,運動療法が術後合併症を予防する一方で,ISを含む呼吸練習単独の効果は明らかにされていない.また術前リハビリテーション全般は,介入期間や導入のためのシステムの問題を背景に積極的な実施が困難なのが現状である.この現状下では,あくまでリハビリテーションは術後の導入を原則とし,術前に時間が確保できた場合であっても,術後プログラムの立案に参考となる術後合併症のリスクを層別化するための患者評価や,術後の離床を成功させるためのオリエンテーションに時間を割くべきであり,エビデンスの乏しい呼吸練習に時間を割くべきではないと思われる.
神津玲;講演料(帝人ヘルスケア株式会社),永安武;研究費・助成金などの総額(株式会社クリプトン,協和機電工業株式会社),永安武;奨学(奨励)寄付などの総額(大鵬薬品工業株式会社,中外製薬株式会社,日本イーライリリー株式会社)