2023 Volume 32 Issue 1 Pages 28-34
2023 Volume 32 Issue 1 Pages 28-34
慢性閉塞性肺疾患の治療ガイドラインや特発性間質性肺炎の診断と治療の手引きでは,呼吸リハビリテーションを行うことが推奨されている.呼吸筋トレーニングは呼吸練習や持久力トレーニングと同様に,呼吸リハビリテーションプログラムの一つに位置付けられている.呼吸器疾患患者に対する呼吸筋トレーニングの効果をPros&Consのシンポジウムにおいて議論した.Pros&Consの議論するテーマを3つのquestionを中心に,Prosの立場で,Q1.慢性閉塞性肺疾患に対する呼吸筋トレーニングの効果は十分か? Q2.間質性肺疾患に対する呼吸筋トレーニングの効果は十分か? Q3.その他の呼吸器疾患に対する呼吸筋トレーニングの効果は十分か?についてポジティブなエビデンスを紹介した.
呼吸筋トレーニングは,吸気筋トレーニング(inspiratory muscle training: IMT)と呼気筋トレーニング(expiratory muscle training: EMT)の2種類があり,呼吸筋に適度な負荷刺激を加えることで筋力増強を図る方法である1).特に,腹部重錘負荷法による横隔膜トレーニングを代表とするIMTが呼吸器疾患に対するトレーニングの主流として行われてきた1).慢性閉塞性肺疾患(chronic obstructive pulmonary disease: COPD)に対して,2022年に発表された本邦のCOPDに対する診断と治療ガイドライン第6版では,包括的呼吸リハビリテーションの実施は強く推奨されている2).間質性肺疾患(interstitial lung disease: ILD)に対しても,同じく2022年に発表された本邦の特発性間質性肺炎に対する診断と治療の手引き改定第4版において,運動療法を含めた包括的呼吸リハビリテーションの効果について肯定的な内容が紹介されている3).その中で,呼吸筋トレーニングは呼吸練習や持久力トレーニングと同様に,呼吸リハビリテーションプログラムの一つに位置付けられているが,一般的には運動療法や患者教育などとの併用で実施されることが多いため,呼吸筋トレーニングそのものが呼吸困難や運動耐容能,健康関連QOLなどに対して十分な効果を認めるのか,呼吸器疾患別で得られる効果に違いがあるのかなど,呼吸筋トレーニング自体の効果について一定の知見は得られていない.さらには,2018年に報告された呼吸リハビリテーションに関するステートメントにおいては,呼吸筋トレーニング単独での効果は十分なエビデンスはなく,持久力トレーニングとの併用でより効果的と述べているが4),検証できる論文数が少ないことも理由として考えられる.そこで,呼吸器疾患に対する呼吸筋トレーニング効果を3つのquestionに絞って展開する.QuestionはQ1.COPDに対する呼吸筋トレーニングの効果は十分か? Q2.ILDに対する呼吸筋トレーニングの効果は十分か? Q3.その他の呼吸器疾患に対する呼吸筋トレーニングの効果は十分か?である.呼吸器疾患に対する呼吸筋トレーニングのPros&Consのシンポジウムにおいて,Prosの立場から論述する.
COPD患者に対するIMTの効果については様々な指標にて報告されている.その中でも吸気の主動作筋である横隔膜に対する効果が重要となるが,横隔膜の機能を評価する指標としては最大吸気圧(maximal inspiratory pressure: MIP),横隔膜筋電図検査および横隔膜移動距離(maximum level of diaphragm excursion: DEmax)などが報告されている.
MIPについては,2011年にGosselinkらがCOPD患者へのIMTの効果を検証したシステマティックレビューにおいて5),32報のランダム化比較試験(randomized controlled trial: RCT)論文を検証し,IMTの効果はMIP,運動耐容能,呼吸困難,QOLを改善させると報告している(表1).さらに,IMTと運動療法の併用効果では,運動療法単独と比較してMIPの改善が大きく,特にMIPが 60 cmH2O以下のCOPD患者で,定常運動負荷試験での運動持続時間の改善が大きい5).また, ChuangらによるIMTの単独効果の検証では,COPD患者 55例(IMT実施群27例,対照群28例)を対象に8週間のIMTを実施し,IMT実施群においてMIP,6分間歩行距離,呼吸困難および健康関連QOLの有意な改善を報告している6).しかし,MIPは努力吸気時の口腔内最大陰圧を意味し,吸気の主動作筋である横隔膜の能力を正確に評価できていない可能性がある.
| Outcome measures | Subjects n | Q‑statistic | I2 | SES | 95% CI | p-value (z‑statistic) | Natural unis |
|---|---|---|---|---|---|---|---|
| PImax | 32 | 57.8 | 46 | 0.73 | 0.53-0.93 | 0.001 | +13 cmH2O |
| RMET | 14 | 47.3 | 73 | 1.05 | 0.62-1.49 | 0.001 | +261 s |
| ITL | 11 | 16.8 | 3 | 0.98 | 0.72-1.25 | 0.001 | +13 cmH2O |
| MVV | 4 | 1.2 | 0 | 0.23 | -0.27-0.72 | 0.373 | +3 L min-1 |
| Functional exercise capacity | 22 | 14.3 | 0 | 0.28 | 0.12-0.44 | 0.001 | 6MWD: +32 m 12MWD: +85 m |
| Endurance exercise capacity | 3 | 4.6 | 57 | 0.72 | -0.12-1.55 | 0.087 | -198 s |
| 9 | 6.0 | 0 | -0.13 | -0.38-0.11 | 0.293 | -0.04 L min-1 | |
| 5 | 5.0 | 20 | 0.3 | -0.02-0.63 | 0.067 | +1. 3 mL min-1. kg-1 | |
| 9 | 5.5 | 0 | -0.04 | -0.3-0.2 | 0.696 | -0.7 L min-1 | |
| W max | 10 | 5.1 | 0 | 0.07 | -0.16-0.3 | 0.562 | +1.7 W |
| Dyspnoea Borg score | 14 | 15.6 | 17 | -0.45 | -0.66--0.24 | 0.001 | -0.9 |
| Dyspnoea TDI | 4 | 6.3 | 52 | 1.58 | 0.86-2.3 | 0.001 | +2.8 |
| Dyspnoea CRQ-Dyspnoea | 9 | 16.6 | 52 | 0.34 | -0.03-0.71 | 0.068 | +1.1 |
| Quality of life CRQ | 9 | 10.4 | 20 | 0.34 | 0.09-0.60 | 0.007 | +3.8 |
| CRQ fatigue | 10 | 8.2 | 0 | 0.27 | 0.03-0.50 | 0.024 | +0.9 |
| CRQ emotion | 10 | 7.6 | 0 | 0.19 | -0.04-0.42 | 0.107 | +0.5 |
| CRQ mastery | 10 | 8.5 | 0 | 0.09 | -0.14-0.33 | 0.432 | -0.005 |
n=32.CRQ: chronic respiratory questionnaire;ITL:漸増吸気閾値負荷;MVV:最大努力換気量;SES:効果量;PImax:最大吸気圧;RMET:呼吸筋持久力テスト;TDI:トランジション呼吸困難指数;
横隔膜を直接評価する方法として,筋電計による横隔膜筋電図検査がある.Langerらは7),8週間のIMT実施前後で,定常運動負荷試験中の横隔膜筋電図検査を実施した.その結果,IMT実施群は非実施群よりも運動持続時間の有意な増加を認め,定常運動負荷試験における介入前後の同等時間での比較では,IMT実施群で横隔膜筋活動の有意な低下と呼吸困難の有意な改善を認めたと報告している(図1).この結果から,IMT実施は横隔膜筋活動を改善し,呼吸仕事量が減少することで呼吸困難を軽減させることを示唆している.加えて,Langerらの研究の対象者は,%1秒量(% forced expiratory volume in one second: %FEV1)が40~50%とCOPDの重症度分類の中で重度に分類されるが,横隔膜機能に支障を来す重症例に対してもIMTの効果が期待できることは大変重要な結果であり認識すべきことである.なお,呼吸リハビリテーションマニュアル-運動療法-第2版において,IMTの適応は「呼吸筋力が低下しており,自覚症や運動耐容能に影響を及ぼすことが予測される症例」とされ,呼吸筋力低下を認めない軽症例は適応外となる1).しかし,COPDは経過により肺過膨張の進行から横隔膜の可動性低下を来すと予測されるため,予防効果を期待してIMTを実施すべきである.菅原らは,MIPが 60 cmH2O以上のCOPD患者19例を対象にIMTの効果を検証し,機能的残気量,最大呼気圧(maximal expiratory pressure: MEP),6分間歩行距離,健康関連QOLの有意な改善を報告しており8),呼吸筋力低下前の患者に対するIMTの実施は否定すべきで無いと考える.
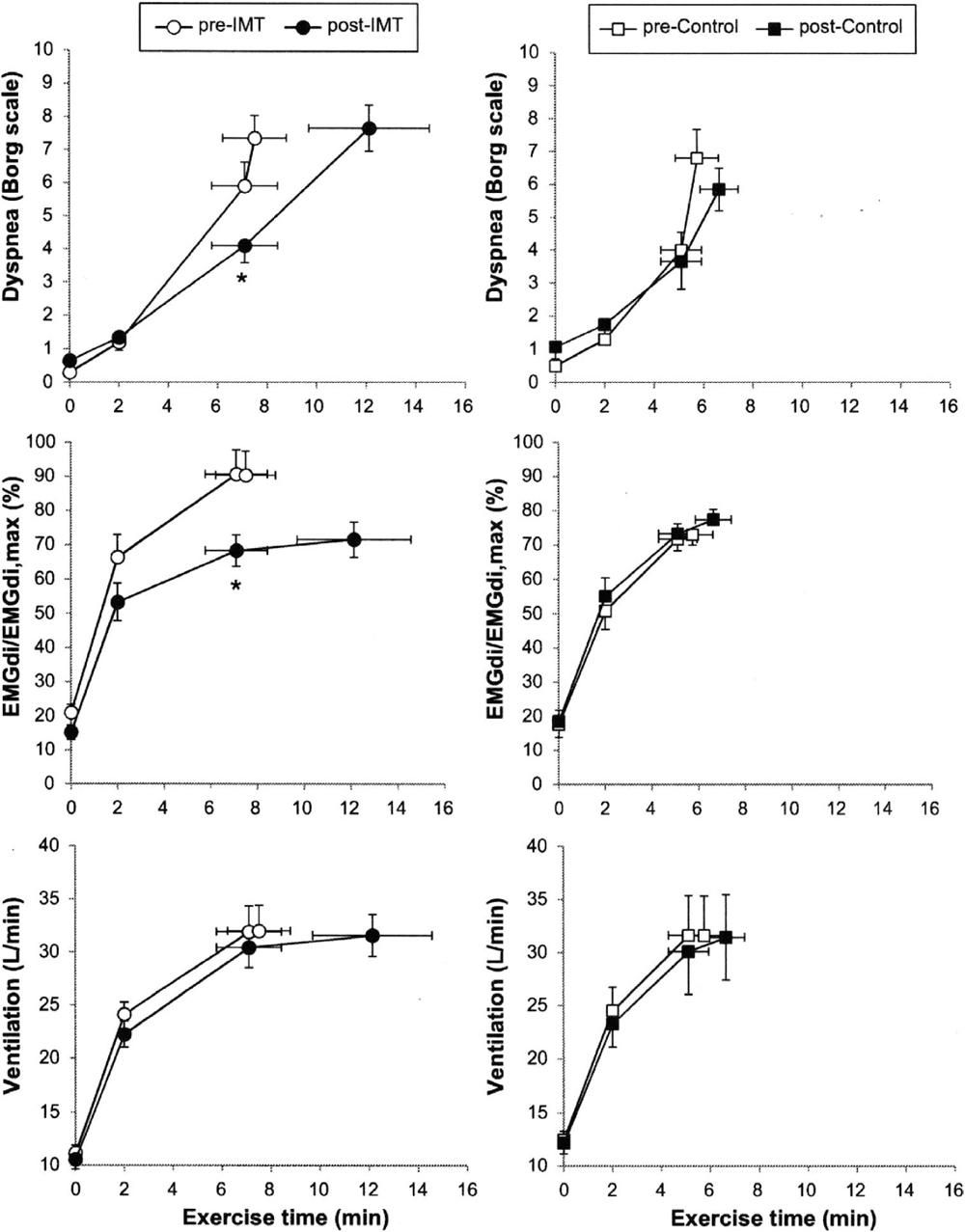
それぞれ右がIMT実施群,左が対照群の結果を示す.*p<0.05,介入前後の同等時間での比較.IMT実施群において,介入前後で呼吸困難の改善(上図)および横隔膜筋電活動(中図)の有意な改善を認め,呼吸仕事量が軽減していることを示している.文献7より引用.
他に横隔膜を直接評価する方法として,超音波診断装置を用いて横隔膜の最大呼気位から最大吸気位までの移動距離を評価するDEmax測定がある.Shiraishiらの報告では9),COPD患者は年齢を一致させた健常高齢者と比較しDEmaxが有意に低く,COPD患者のDEmaxは最高酸素摂取量(peak oxygen uptake:
COPD患者に対するEMT単独およびIMTとEMT併用の効果について,Nevesらの5報のRCT論文を検証したメタアナリシスの報告では,EMT単独は呼吸困難や運動耐容能の改善において対照群と差を認めなかったが,EMT単独およびIMTとEMTの併用はMIPおよびMEPで大きな改善を認めたため,重症~最重症のCOPD患者の呼吸リハビリテーション治療の一部として活用出来ると述べている10).さらに,近年COPD患者は嚥下障害を合併する割合が高く11),嚥下機能に関連する最大舌圧が低下すると報告されている12).これに対してEMTは,他疾患での検証で喉頭挙上を司る舌骨上筋群の筋活動や嚥下に関する自覚症の改善を認めているため13,14),運動耐容能等の向上に加え,嚥下機能へのアプローチとしても,IMTとEMTの併用は望ましい治療法である.対象者の問題点を明確にすることで,IMTとEMTの併用による複数の治療効果が期待できる.
ILD患者へのIMT実施は,運動療法との併用でMIPおよび運動耐容能を改善させる.Hanadaらは,IPFに対する運動療法や呼吸練習に関する13論文で検証したメタアナリシスを報告し,その中で運動療法とIMTとの併用に関する効果について検証している15).その結果,採用された論文は1編のみだが,運動療法とIMTの併用は対照群よりも6分間歩行距離が大きく改善すると報告している(図2).さらに,自転車エルゴメーターの運動持続時間の効果に対する介入前後での検証では15),IMT併用群で運動耐容能の有意な改善を示している(図3).そのため,ILD患者に対する運動耐容能改善へのアプローチとして,運動療法とIMTを組み合わせる効果は高い.その他に,運動療法とIMTの併用について,呼吸困難や健康関連QOLへの影響が検証されたが効果は認めなかった15).これは,検証可能なRCTが極めて少なく,十分な検証ができない状況による.しかし,Arizonoらが行った22例のILD患者と27例のCOPD患者を対象とした検証では16),10週間の運動療法とIMTの併用により呼吸困難,運動耐容能および健康関連QOLの改善が両群で同程度認められたと報告している.そのため,ILDに対する運動療法とIMTの併用は,運動耐容能の改善に有効で,呼吸困難や健康関連QOLの改善も期待できる.ILD患者,COPD患者,健常者の3群それぞれ16例を対象として,自転車エルゴメーターを用いた漸増運動負荷試験中の横隔膜筋電図や呼気ガス分析による換気能を検証した報告では17),ILD群の運動中の横隔膜筋活動は健常群と比べてCOPD群と同程度の有意な増加を示し,換気量低下や呼吸困難の増加もCOPD群と同程度の有意な悪化を認めた.これは,ILD患者はCOPD患者と同様に,運動中は横隔膜筋活動への負担が生じることを示している.ILDは病態の進行により肺間質の線維化が進み,肺の拡張制限が起こることで拘束性換気障害を呈し,横隔膜移動距離の減少から呼吸補助筋の代償による胸式優位な呼吸パターンへシフトするため,さらに横隔膜筋活動が制限されることで筋力低下が進行すると考えられる.加えて,ILDはCOPDと同様に運動中の横隔膜筋活動が低下し,肺の線維化による拡張制限を認めるため,運動中に必要な換気量を確保するためにはより強い吸気筋力が必要になる(図4).そのため,拘束性換気障害を呈するILD患者に対しても,COPD患者と同様にIMTは適応可能であると考える.なお,ILD患者に対するEMTの効果については,RCTなどの検証報告が確認できないため,今後EMTの効果についての検証が進むことを期待したい.

1.1.3の項にて運動療法+IMTの解析結果が示されており,対照群と比較し有意な効果を認めている.95% CI:95信頼区間,IV:逆分散,SD:標準偏差.文献15より引用.

1.1.3の項にて運動療法+IMTの解析結果が示されており,介入により運動持続時間に対する有意な効果を認めている.95% CI:95信頼区間,IV:逆分散,SD:標準偏差.文献15より引用.

ILDによる換気障害が横隔膜の筋力低下を引き起こし,さらには肺の拡張制限の影響から運動中はより強い吸気筋力が必要になると考える.
IMTの実施は気管支喘息患者に対してMIP,呼吸困難,喘息発作などの自覚症を改善させる.気管支喘息に対するIMTの効果について,小児領域においてIMT実施群25例,対照群25例を対象に90日後の検証が報告されている18).その結果として,IMT実施群でMIP,MEPおよびピークフローなどの呼吸機能や,気管支喘息の症状や日常生活制限の程度,喘息発作の頻度などで改善を認めている18).2013年に報告された成人を対象としたCochrane reviewでは,小児と同様に,IMTによるMIPおよびMEPの改善は認めるが,救急受診回数の減少などについては報告が少なく効果は不明としている19).このように気管支喘息患者に対するIMTは,特に小児領域でMIP,MEP,ピークフロー,労作時呼吸困難および喘息発作などの自覚症の改善が期待できる.気管支喘息は喘息発作による気道狭窄がエアトラッピングを発生し,肺過膨張の増加および換気量低下から横隔膜移動距離が減少するため,吸気筋力が低下すると考える(図5).そのため,IMTの実施は気管支喘息患者の吸気筋力を増加させ,さらにはIMTの反復運動が呼気筋力の増加につながり,ピークフローが向上し自覚症改善の一助になると考える.

気管支喘息による換気障害が横隔膜の筋力低下を引き起こすが,IMT実施により吸気筋力が向上し,さらにはIMTの反復運動によりEMTの要素も兼ねることで呼気筋力の向上も期待できる.
誤嚥性肺炎に対するIMTの効果を検証した報告は見当たらないが,誤嚥性肺炎の最大の原因となる嚥下障害は,球麻痺や偽性球麻痺などを背景とする脳血管障害で合併しやすい.脳血管障害に対するIMT実施はMIP,MEPが増加し,さらに嚥下障害合併例に対するEMT実施は嚥下機能を向上させる.脳血管障害に対するIMTおよびEMTの効果について,5論文で検証したメタアナリシスが報告されている20).この報告は脳血管障害発症後に呼吸筋力が低下した成人患者を対象とし,5週間のIMTまたはEMTもしくは両方の介入にて,MIPおよびMEPは未実施および偽介入群より改善が大きく,誤嚥性肺炎などの呼吸器合併症のリスクは有意に減少した(図6).呼吸筋トレーニングが呼吸器合併症のリスクを減らす根拠として,脳血管障害患者に対するEMT実施が嚥下機能を改善させるとの報告がある13,14).Parkらは,27例の脳血管障害患者を対象に4週間EMTを実施し,喉頭侵入・誤嚥スコア,舌骨上筋群の筋活動および栄養摂取状況において有意な改善を認めたと報告している13).我々の検証でも,嚥下障害を有する16例の脳血管障害患者にEMTを4週間実施し,反復唾液嚥下テストや摂食嚥下の自覚症などで有意な改善を認めた14).また,嚥下内視鏡での検証において21),EMTでの呼気負荷中は咽頭壁の持続的な収縮を認め,EMTにより嚥下筋群の収縮を促すことが確認出来ている.よって,脳血管障害患者に対する呼吸筋トレーニングは,IMT実施により換気量が増加し,EMT実施による呼気筋力向上と併せて咳嗽機能が改善し,さらには舌骨上筋群などの嚥下筋力の向上で嚥下機能が改善し,誤嚥性肺炎の早期改善や予防に貢献できると考える(図7).

呼吸筋トレーニング実施群の方で呼吸器合併症の相対リスクが有意に低下することを示している.n=179.RR:相対リスク,95% CI:95信頼区間.文献20より引用.

脳血管障害では運動麻痺による横隔膜などの吸気筋の筋力低下から換気量低下を生じ,舌骨上筋群などの嚥下筋力の低下により嚥下障害を生じると考えるが,これらはIMTおよびEMT実施により改善が期待でき,咳嗽および嚥下機能が改善することで誤嚥性肺炎の予防・改善が期待できる.
呼吸器疾患患者に対する呼吸筋トレーニングの効果をPros&Consのシンポジウムにおいて,3つのquestionを中心に,Prosの立場から論述した.Prosの立場で,Q1.慢性閉塞性肺疾患に対する呼吸筋トレーニングの効果は十分か? Q2.間質性肺疾患に対する呼吸筋トレーニングの効果は十分か? Q3.その他の呼吸器疾患に対する呼吸筋トレーニングの効果は十分か?について肯定的でポジティブなエビデンスを紹介した.現在のところ,ILDに対する呼吸筋トレーニングの報告や,EMTの効果についての報告が乏しいため,さらなる検証を今後も進めていく必要がある.
有薗信一;研究費・助成金などの総額(特定非営利活動法人 中日本呼吸器臨床研究機構)