2017 Volume 59 Issue 1 Pages 48-55
2017 Volume 59 Issue 1 Pages 48-55
関節リウマチ(RA)に罹患している重度慢性歯周炎患者に対し,医科との連携によって歯周治療を行った後,良好な経過を得た症例を報告する。患者は42歳女性で,右側臼歯部歯肉の出血と腫脹を主訴に来院した。全顎的に歯肉は浮腫性に腫脹し,プロービングデプス(PD)の平均値は5.1 mm,4 mm以上のPDの割合は75.6%,プロービング時の出血(BOP)は82.2%で,プラークコントロールレコード(PCR)は80.4%であった。またデンタルX線では高度な水平性および垂直性骨吸収が認められ,広汎型重度慢性歯周炎と診断された。全身的既往歴として10年前にRAを発症し,9年間副腎皮質ステロイドを服用している。歯周基本治療として,プラークコントロール後スケーリング・ルートプレーニングを行うとともに,かかりつけ内科医に血液検査のデータを照会し,リウマチ症状の経過および内服薬についての把握を行った。その後歯周外科治療を経て歯周組織は安定したためSPTへ移行した。現在SPT後2年6ケ月経過しており,PDの平均値は2.6 mm,4 mm以上のPDの割合は6.0%,BOPは8.7%,PCRは15.0%と歯周組織は安定している。リウマチ症状の経過としては,初診時に全身の関節痛があり日常生活にも支障があったが,歯周組織の改善とともに関節痛が少しずつ軽減した。しかし血液検査におけるリウマトイド因子は安定せず,必ずしも歯周組織の状態と関連性はみられなかった。
関節リウマチ(RA)と歯周病は共通したリスクファクターが関与しており,その相関関係が示唆されている1)。またRA患者は健常者と比較すると歯周組織の状態はより重症化しやすいとも言われている一方で2),歯周治療を行い歯周組織が改善したことでRAの症状が軽減するという報告もある3)。本症例は,RAに罹患している重度慢性歯周炎患者に対し,内科医と情報を共有しながら歯周治療を行い,良好な経過を経てサポーティブペリオドンタルセラピー(SPT)に移行したものである。なお,本論文は倫理的配慮に基づき患者の同意を得て発表した。
患者:42歳・女性
職業:教師
初診日:2012年8月21日
主訴:右上の奥歯の歯肉が腫れて痛む。
現病歴:10年前から歯肉の腫脹と出血が気になっていたが歯科医院が怖くて来院出来ずにいた。しかし3ケ月前から右側臼歯部の歯の動揺と咬合痛を伴うようになり来院した。
全身既往歴:関節リウマチ(2003年9月より発症と同時に副腎皮質ステロイドを服用,2012年より免疫抑制剤・葉酸・NSAIDsに変更)
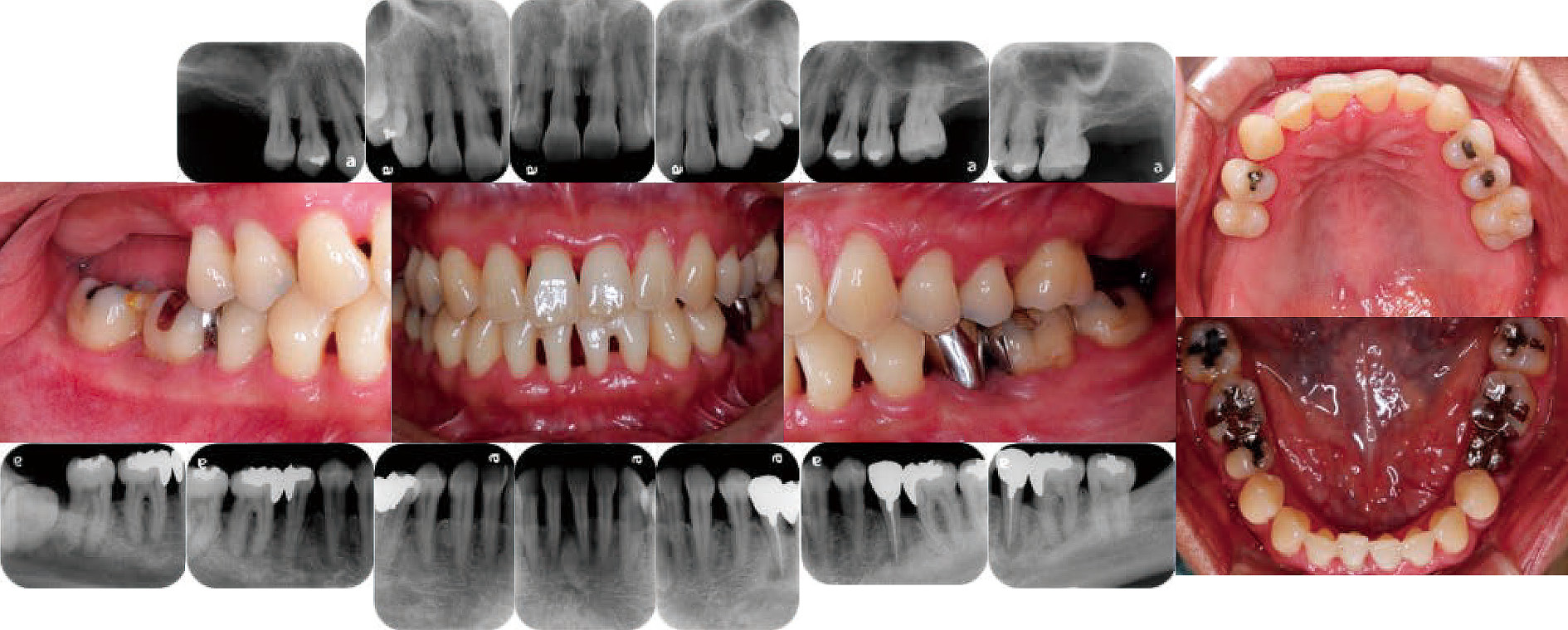
全顎的に歯肉は発赤し,浮腫性の腫脹と出血が認められた(図1)。

全顎的に歯根長の1/2以上の水平性骨吸収を認め,16,17,18,27,28においては根尖付近に及ぶ垂直性骨吸収が認められた(図1)。
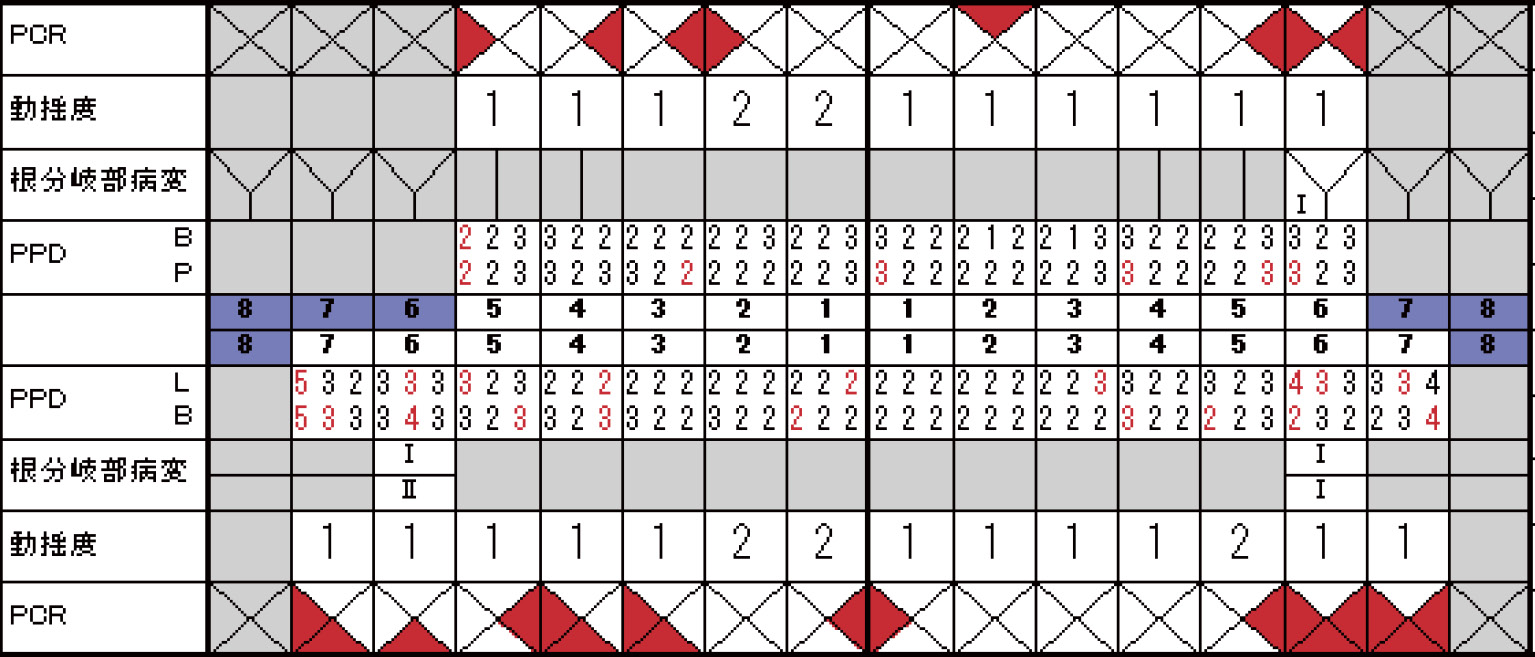
3) 歯周組織検査プロービング時のポケット深さ(PD)の平均値は5.1 mm,PD(4-6 mm)の割合は50.6%,PD(≧7 mm)の割合は25.0%で,プロービング時の出血(BOP)の割合は82.2%であった。16,17に3度の根分岐部病変が認められた(図2)。

広汎型重度慢性歯周炎
(1)歯周基本治療
1)プラークコントロール
2)スケーリング・ルートプレーニング(SRP)
3)抜歯:16,17,18,27,28,38
(2)再評価
(3)歯周外科治療:15~26,37~47
(4)再評価
(5)機能回復治療:16,17のインプラントによる咬合の支持
(6)再評価
(7)SPT
本症例においては,順天堂大学医学部附属静岡病院(静岡県伊豆の国市)との医療連携により,血液検査データの照会を行いながら歯周治療を進めていった。
1) 歯周基本治療(2012年9月から2013年1月)患者は治療開始時,10年前から口腔内の変化に気づいていたが歯科治療に対する恐怖心が強かったため来院できずにいた。恐怖心を取り除くこと,セルフコントロールの確立が重要であると考えた。はじめにRAと歯周病との関連性についての説明を行った。また歯周治療の流れを理解してもらうために十分な時間を必要とした。歯科衛生士として歯科医師,患者との橋渡しだけでなく内科医とも連携をとることで患者のRAの症状を共有することができた。このことにより患者自身,口腔内だけでなく自身のRAの症状を把握してもらえることは安心して歯科治療を受けることができると少しずつ恐怖心が軽減されていった。プラークコントロールにおいては,ブラッシング時の疼痛軽減のため軟毛ブラシ(DENT. EX Slimhead II 33S・ライオン歯科材)を使用し,ブラッシング圧のコントロールを指導した。リウマチによる指先の痺れが若干あったがPCRは20%台に改善したため,SRPを開始した。歯肉縁上スケーリングには超音波スケーラー(Piezon Master 600・EMS)を使用し,SRPには主に手用スケーラー(グレーシーキュレットスタンダード・ヒューフレディ)を使用した。歯肉縁下にも多量の歯石の沈着が認められ,マイクロスコープ(グローバル)を用いて根面の形態を触知しながら,低侵襲なSRPを心がけた。また炎症の軽減に伴い歯間ブラシ(DENT. EX・ライオン歯科材)の使用を開始した。歯周基本治療段階における抜歯は患者の意向により17,18,28のみとした。
RA症状としては,初診時において全身の関節痛があり日常生活にも支障があるほどで免疫抑制薬(リウマトレックス8 mg/week)と葉酸(フォリアミン錠5 mg/week)を服用し,関節疼痛時にNSAIDs(ロキソニン60 mg/T)を服用していた。
2) 再評価(2013年2月)歯周組織検査においては,PD平均値は3.4 mm,4 mm以上のPDの割合は33.9%,BOPの割合は30.2%,そしてPCRは23.9%であった。歯肉の浮腫性の腫脹は軽減したが,多くの部位に歯周ポケットの残存がみられた(図3, 4)。当初,恐怖心から歯周外科処置を望んでいなかったが再評価時には,口腔内を改善するためにより積極的な治療を望むようになっていた。
RA症状としての全身の関節痛は改善傾向がみられたため,リウマトレックスは8 mg/weekから6 mg/weekに減量され,NSAIDsを服用することがなくなった。また血液検査値においては,炎症の指標であるCRPは0.6 mg/dl(初診時)から0.3 mg/dlに改善し,RAの活動性の指標であるMMP-3も64.6 ng/dl(初診時)から35.5 ng/dlに減少した(図5)。一方リウマトイド因子(RF)と免疫グロブリンG(IgG)は改善が見られなかった(図6)。白血球数は標準値より低値のままであった(図7)。





骨欠損の状態について説明,同意を得たのち16,27,38は抜歯,12~24,31~37,41~47はエムドゲインⓇゲルによる歯周組織再生療法,14,15,25,26はオープンフラップデブライトメントを行った。また内科医からの指示に従い,外科処置前には抗生剤(オラセフ錠250 mg)の術前投与を行っている。術後のプラークコントロールには歯ブラシ(タフト24ESS・オーラルケア)を使用し,2週間後に抜糸を行った。
4) 再評価(2013年10月)PDの平均値は2.4 mm,4 mm以上のPDの割合は6.0%,BOPの割合は16.7%と改善が認められた。しかし歯肉退縮が見られたことによりブラッシング時の疼痛から歯頸部へのプラークの付着率は増加していたため,歯磨剤をシステマセンシティブ(ライオン歯科材)に変更し,歯間ブラシのサイズの見直しを行った。
MMP-3,IgGは抜歯直後に一時的に上昇したが,再評価時には減少していた(図5,図6)。
5) 機能回復治療16,17の欠損部位へのインプラント埋入を計画していた。内科医への照会においては,症状が落ち着いている時期なのでインプラント治療は可能であるとのことだった。しかしCBCT所見から広範囲な上顎洞挙上術が必要であり,白血球数が減少している状態での上顎洞へのアプローチは感染のリスクが高いと判断し,インプラント治療を保留しSPTに移行することとした。
6) SPT(2014年1月~)SPT移行時の口腔内写真とデンタルX線写真を図8に示す。歯周組織検査では,PDの平均値は2.4 mm,4 mm以上のPDの割合は4.0%,BOPの割合は17.3%でPCRは25%であった(図9)。歯周組織の安定が得られたため3ヶ月間隔のSPTとし,現在2年半が経過した。現在のSPT時の口腔内写真とデンタルX線写真を図10に示す。歯周組織検査ではPDの平均値は2.6 mm,4 mm以上のPDの割合は6.0%,BOPの割合は8.7%でPCRは15.0%と歯周組織は安定している(図11)。歯肉の退縮に伴いブラッシング時の疼痛を訴えたため,歯ブラシをSystema SP-T(ライオン歯科材)に変更した。歯間ブラシはM・Lを使用している。SPT中に根面の陥凹部に対し留意はしていたがカリエスになってしまったため35,45,46に補綴修復処置を行っている。現在は,根面カリエスの予防として歯磨剤:チェックアップスタンダード(ライオン歯科材)とチェックアップルートケア(ライオン歯科材)を使用している。
関節のX線検査において,リウマチとしての骨病変の進行は認められず症状も安定している。起床時の手指の強張りを感じることはあったが日常生活に支障をきたすほどの症状は消失している。現在の内服薬はリウマトレックス4 mg/week,フォリアミン錠5 mg/week,ケアラム錠50 mg/dayである。血液検査値においては下降傾向を示しているものの,突発的にMMP-3やRFが上昇を認める時期もあり,必ずしも臨床症状とは一致していない。


RAは自己抗体産生により関節組織に破壊をもたらす炎症性疾患である。一方歯周炎は歯周組織における免疫応答が原因とされ,両者の組織破壊のメカニズムには共通点がありその相関性は強く示唆されている4)。今回はRAに長期罹患している重度慢性歯周炎患者に対し,歯周治療を行ったことで歯周組織の安定に至った。また関節リウマチの症状においても初診時,日常生活に支障をきたすほどの関節痛,疼痛があったが現在は起床時に若干の強張りが見られる程度で痛みは軽減している。歯周病治療がリウマチ症状を改善させる可能性を示唆する報告3)もあることから,今回の歯周組織の改善がRAの臨床症状改善に関与しているのかもしれない。しかし,SPT移行後においても,血液検査値は必ずしも安定しているとはいえず,内科医による内服薬のコントロールが必要である。RA患者に対して歯科治療を行う際は,RAの特徴的な関節痛症状や血液検査値はもちろん,患者の心理状態や精神的サポートを図りながらSPTを継続していくことが重要であると考える5)。今後は特に露出した根面に対するプラークコントロールを課題とした上で,内科医との連携をとりながらSPTを継続していきたい。
稿を終えるにあたり,本症例で御協力いただきました順天堂大学医学部附属静岡病院の片桐彰准教授および関係各位に心より感謝いたします。
なお,本論文の要旨は第58回春季日本歯周病学会学術大会(2015年5月16日)において,ポスター発表した内容に一部追加,改変して掲載いたしました。
今回の論文に関連して,開示すべき利益相反状態はありません。