2023 Volume 63 Issue 12 Pages 824-829
2023 Volume 63 Issue 12 Pages 824-829
症例は62歳男性.頭部外傷2日後の急性両側失明のために当科に入院した.頭部MRIでは小脳の出血性梗塞を認め,頭部MRAでは末梢動脈の描出不良を認めた.急性発症の失明で視神経炎を鑑別に挙げ診断的治療としてステロイド治療を施行したが視力に改善はみられなかった.9日後のMRA再検では,動脈の描出に改善を認め,可逆性脳血管攣縮症候群(reversible cerebral vasoconstriction syndrome,以下RCVSと略記)が示唆された.当初,眼底検査では視神経乳頭の異常は認められなかったが約1か月後から視神経萎縮が出現し,後部虚血性視神経症の可能性が示唆され,RCVSが誘因と考えられた.
A 62-year-old man was admitted to our hospital for acute bilateral blindness two days after a head injury. Hemorrhagic cerebellar infarction was found on the initial MRI, and peripheral arteries were poorly visualized on MRA. On the follow-up MRA nine days later, peripheral arteries were clearly depicted. These imaging findings suggested reversible cerebral vasoconstriction syndrome (RCVS). We started steroid pulse therapy for suspected optic neuritis with no clear response. The initial fundoscopic examination revealed no abnormalities in the optic disc, but optic nerve atrophy developed one month later. Based on the course of events, we diagnosed the patient with posterior ischemic optic neuropathy triggered by RCVS.
急性発症の両側失明は稀な病態である.硝子体や網膜などの眼病変と視神経から後頭葉視覚野に及ぶ中枢神経病変が責任病変になりうる.可逆性脳血管攣縮症候群(reversible cerebral vasoconstriction syndrome,以下RCVSと略記)では,後方循環系の虚血により急性の皮質性視覚障害をきたすことがある1)2).一方,我々は頭部外傷後に急性の両側失明をきたし,RCVSに合致する画像所見を認め,虚血性視神経症(ischemic optic neuropathy,以下IONと略記)による視覚障害が原因と考えられた症例を経験したので報告する.
症例:62歳,男性
主訴:両側失明
既往歴:先天性白皮症,高血圧,左下肢閉塞性動脈硬化症,心房細動,高脂血症.
家族歴:類似の症状の家族歴なし.
生活歴:飲酒歴は,焼酎2~3合/日(純アルコール量40~60 mg/日),メタノール暴露歴なし,喫煙歴5~6本/日,偏食なし.
現病歴:入院6日前に,自宅で転倒し,後頭部を打撲した.翌日から徐々に視界が暗くなっていくのを感じ,入院4日前の起床時には両側失明状態となっていた.意識清明であったが,電話をみつけられず救急要請ができなかった.入院当日に職場の同僚が自宅を訪問して発見され,当院救急入院となった.
入院時現症:身長176.0 cm,体重57.7 kg.血圧154/112 mmHg,脈拍92/min,不整.体温36.2°C,SpO2 99%(room air).頭痛,嘔気,下痢なし.後頭部に径1 cm程度の打撲痕を認めた.顔面に創傷や圧痛点なし.胸部,腹部,四肢に異常所見なし.
神経学的所見:意識清明.失語症なし,失行,失認なし.脳神経領域では,瞳孔は両側正円同大で散瞳(6.0 mm)し,対光反射は直接反射,間接反射とも両側消失.視力は両側とも失明(発症前視力は,右1.2,左0.4).光視症,羞明なし.眼底は,両側とも明らかな異常は認めなかった.眼球運動時痛なし.眼球頭位反射は両側とも正常.眼瞼下垂なし.開閉眼,額しわ寄せ,口角挙上は正常.顔面感覚は正常.四肢に運動,感覚の異常なし.協調運動に異常なし.深部腱反射は全て正常であった.
血液検査所見:白血球9,000/μl,肝機能正常,BUN 132.7 mg/dl,Cr 2.63 mg/dl,Na 131 mEq/l,K 3.4 mEq/l.血糖155 mg/dl,HbA1c 6.1%,CRP 1.54 mg/dl,甲状腺機能 正常,ビタミンB1 39 ng/ml,ビタミンB12 1,402 pg/ml,葉酸6.65 ng/ml,CEA 3.9 ng/ml,SCC 0.6 ng/ml,PSA 1.266 ng/ml.抗核抗体,抗AQP4抗体,抗MOG抗体,MPO-ANCA,PR3-ANCAは陰性.Dダイマー0.9 μg/ml.LHON遺伝子変異陰性.
髄液検査:細胞数1/μl,蛋白質46 mg/dl,糖定量76 mg/dl(同時血糖126 mg/dl),IgG index 0.317.Myelin Basic Protein 67 pg/ml.オリゴクローナルIgGバンド 陰性.
頭部造影CT画像所見:右小脳半球下部の後下小脳動脈領域に出血性梗塞を認めた(Fig. 1A).
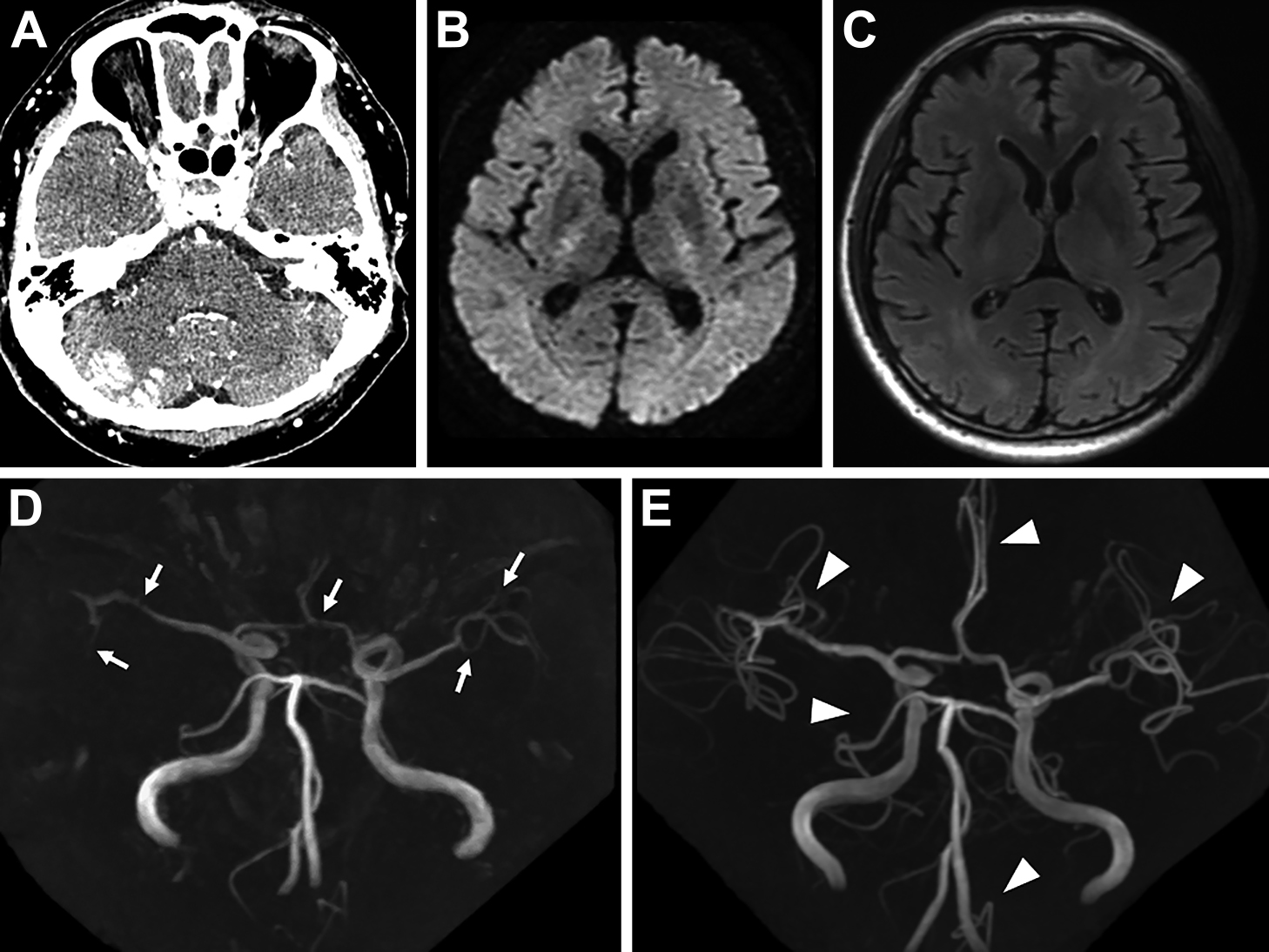
CT showed hemorrhagic infarction in the lower part of the right cerebellar hemisphere (A). MRI shows no abnormal findings in the occipital lobe on DWI (B) and FLAIR (C) images. On the MRA of the first admission day, peripheral regions of the arteries are poorly visualized. Segmental narrowings are observed in the M1 and M2 portions of the right middle cerebral artery (MCA), the M2 portion of the left MCA, and the A1 portion of the left anterior cerebral artery (ACA) (arrows) (D). The MRA on the ninth day of admission shows improved cerebral blood flow, particularly in the peripheral regions (arrowheads). The segmental narrowings of the arteries in the previous study have subsided (E).
頭部単純MRI画像所見:拡散強調像・FLAIR画像において大脳半球に有意な異常は認められなかった(Fig. 1B, C).視神経の炎症・浮腫を示唆する所見も認められなかった.MRAでは,前方,後方循環系ともに脳動脈末梢の描出が全体的に乏しく,一部に限局性狭窄を疑う所見を認めた(Fig. 1D).
眼科検査:入院時と入院3日目の眼底検査では,角膜,前房,水晶体,結膜,網膜に異常所見を認めなかった.視神経乳頭に浮腫などの異常は認められなかった(Fig. 2A, B).光干渉渉断層撮影(optical coherence tomography,以下OCTと略記)において,両眼の網膜神経線維層(retinal nerve fiber layer,以下RNFLと略記)の軽度の菲薄化と網膜神経節細胞層(retinal ganglion cell layer,以下RGCLと略記)の広範囲の菲薄化を認めた(Fig. 3).入院4日目の蛍光眼底造影検査では明らかな異常はなく蛍光充盈遅延など虚血性の異常は認められなかった(Fig. 2C, D).
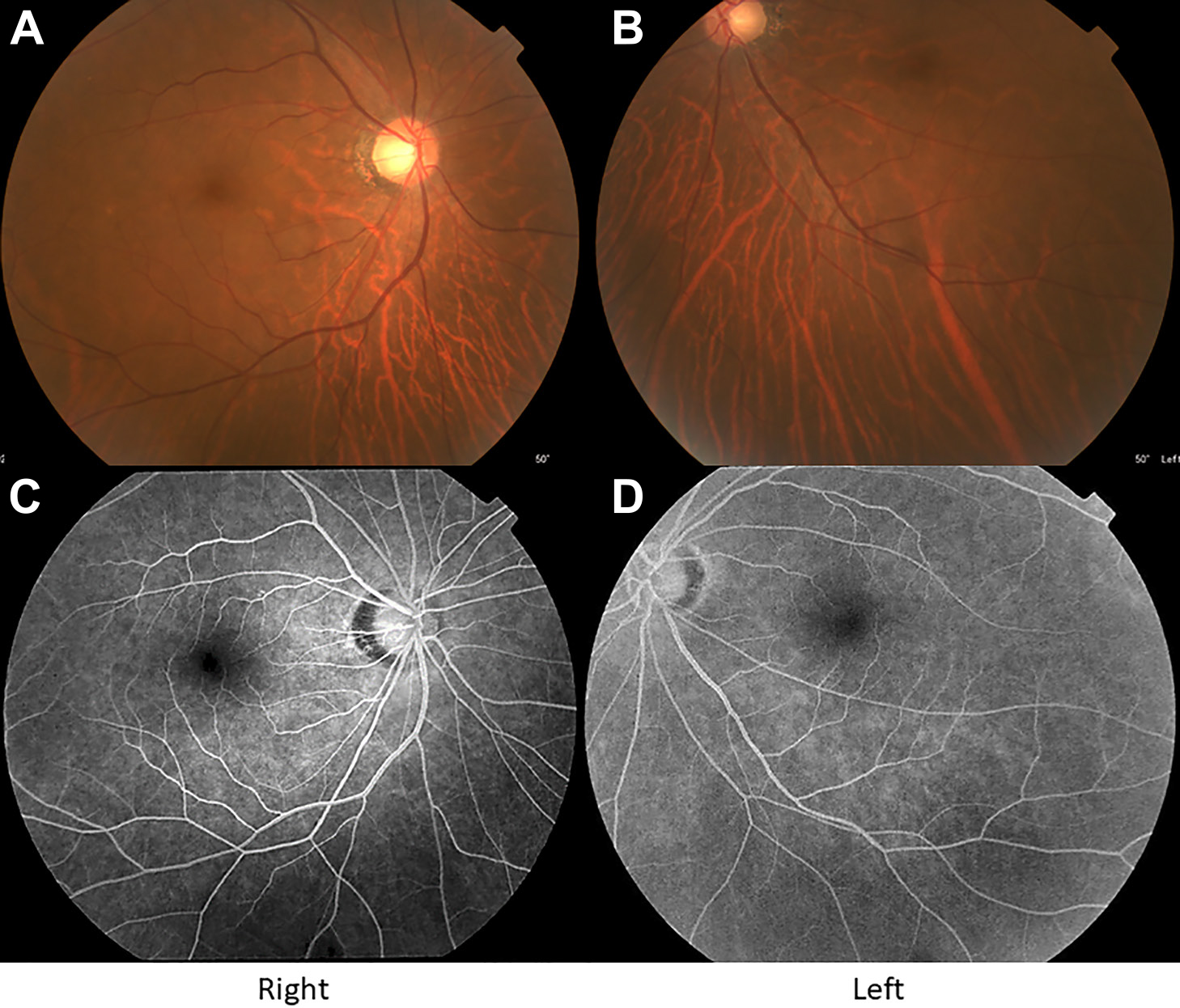
There is no evidence of retinal detachment or hemorrhage in the optic fundi. The papilla and fundus vessel structures are normal.

The retinal nerve fiber layer and the retinal ganglion cell layer show mild thinning in both eyes.
入院後経過:急性発症の両側失明の原因として,自己免疫性の両側視神経炎,もしくはアルコール多飲に伴う栄養欠乏性視神経症を疑った.外傷のエピソードがあったが頭部CT,MRIでは視神経損傷をきたすような顔面,眼窩の骨折は認められなかった.入院1日目から,ビタミンB1の補充とステロイドパルス療法を施行したが,症状の改善は認めなかった.その後,ビタミンB1は正常値であり,AQP4,MOG抗体を含む各種自己抗体も陰性であることが判明した.MRAでは当初,末梢動脈の描出が不良で一部に限局性の狭窄が認められていたが,9日後の再検では末梢動脈の血流の改善と限局性狭窄の消失を認めRCVSの所見に合致していた(Fig. 1E).眼動脈の変化については同定が困難であった.入院23日目に施行したflash VEPでは,左右刺激とも波形は導出されなかった(Fig. 4A, B).眼底所見は数日おきに経時的にフォローされたが,当初は網膜,視神経乳頭に異常を認めず,入院29日目に始めて視神経萎縮が認められた.OCTでは入院3日目においてRNFL,RGCLに菲薄化を疑う所見があり前部虚血性視神経症(anterior ION,以下AIONと略記)に伴う軸索障害が疑われたが蛍光眼底造影検査では虚血を示唆する所見は得られなかった.OCTマップでは,入院3日目と比較して,入院37日目の時点で,視神経乳頭萎縮と周囲のRNFL,神経節細胞複合体(ganglion cell complex,以下GCCと略記)の菲薄化を認めた(Fig. 5).これらの眼底所見の経時的変化は後部虚血性視神経症(posterior ION,以下PIONと略記)の経過に合致していた.入院時点で視神経脊髄炎を含む自己免疫性の視神経炎の否定は難しかったためステロイドパルス療法を計3回施行したが症状の改善は認められなかった.Leber遺伝性視神経症について,急激な経過で家族歴なく非典型的であったがmtDNA 11778,3460,14484の遺伝子変異を検索し,いずれも陰性であった.その他明らかな視神経障害をきたす原因が特定されないことから.RCVSに伴う眼動脈系の血流不全によって引き起こされたPIONと診断された.視覚障害に対する生活環境調整が行われ,入院183日目に自宅退院とした.経過中,視力の改善は認められず,退院前の眼底所見でも視神経萎縮が残存した(Fig. 6).その後13か月にわたりフォローされたが視力の改善は認められなかった.
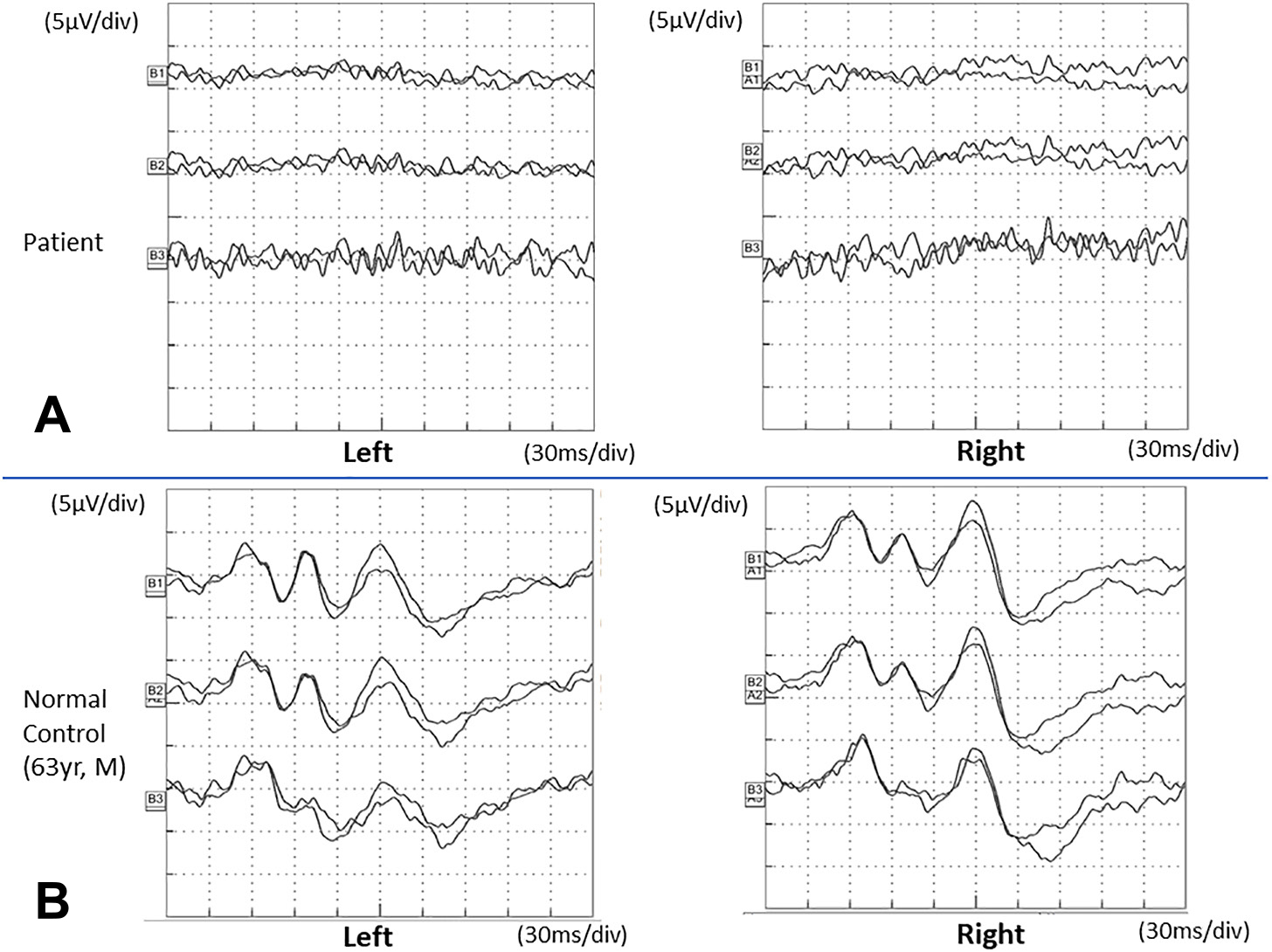
The top traces (A, B) are recordings from the present patient, which showed no recognizable VEP responses. The bottom traces (C, D) are control recordings from a healthy subject.

Thickness of the fundus is compared with that of the normal eye database, and percent thinning at each retinal segment is indicated by color scale. Actual measured values are also described at the bottom of each figure with graphs. One month after admission, both retinal nerve fiber layer (RNFL) thickness (D, E) and ganglion cell complex (GCC) maps (F) showed thinning of the RNFL around the optic nerve papilla and the retinal GCC (arrows).

The fundus photograph shows optic nerve atrophy with the pallor of the optic disc and the narrowed retinal blood vessels (arrows). *The left eye fundus photograph is unavailable as the patient could not maintain an appropriate visual fixation.
頭部外傷後,急性の経過で両側失明し,RCVSによる視神経障害が疑われた1例を経験した.成人の急性両側失明は稀ではあるが,原因疾患は多岐にわたる.脳血管障害,多発性硬化症,視神経脊髄炎などの中枢性脱髄疾患,側頭動脈炎などがよく知られるが,その他にもION,Wernicke脳症,Leber遺伝性視神経症,頭蓋内腫瘍,中枢神経感染症,薬剤性などの報告もある3).本症例では,頭部MRI画像にて視神経,後頭葉を含む視覚路に明らかな異常を認めず,瞳孔散大,対光反射消失がみられたことから,後頭葉視覚野の病巣ではなく視神経障害が疑われた.視神経障害について各種の血清自己抗体は陰性で髄液にも炎症所見を認めず,ステロイド大量療法にも反応がみられなかったことから,炎症性,免疫介在性の機序は否定的であった.側頭動脈炎・巨細胞性動脈炎を示唆するような発熱,頭痛,炎症反応高値など所見も認められなかった.大酒家であることから栄養欠乏性視神経症,Wernicke脳症が鑑別に挙がったがビタミンB1,B12,葉酸は正常値であった.
本例はMRAで可逆性の脳血管攣縮が認められRCVSが示唆された.RCVSの稀な原因として頭部外傷が報告されており本例では後頭部打撲が誘因となった可能性が示唆された1)2).RCVSでは稀に失明をきたすことがあるが,後頭葉皮質の障害によるものであり,視神経障害の報告はない.視神経障害の原因の一つとして眼動脈の血流不全に伴うIONがある.IONは視神経への血流不全により急速な無痛性の視力低下,視野欠損,色覚低下で発症し,片眼発症例が多いが,ときに両眼同時発症例もある4)~6).その原因は多岐に渡り,巨細胞性動脈炎によって直接眼動脈が障害されるもの(動脈炎性)に加え,虚血性心疾患・脳梗塞などの動脈硬化性疾患,糖尿病,高血圧・低血圧などの血圧異常など全身疾患が背景にあるもの(非動脈炎性),術中の大量出血や低血圧,眼窩内操作など手術に関連したもの(周術期関連)などが報告されている5)~8).また,詳細な機序は明らかではないが血管攣縮の関与も推定されており,片頭痛やスマトリプタンなど血管収縮薬の使用がION発症に関与していたとする報告もある4)5)9)10).本例では巨細胞性動脈炎の合併はなく,他,IONの誘因となる明らかな病態は認められなかった.過去に報告はないが.RCVSに伴う血管攣縮・眼動脈系の血流不全が本例のIONをきたした可能性が考えられた.
IONは視神経の障害部位によりAIONとPIONに分類される.AIONでは視神経病変の首座が前方,すなわち強膜節状板近傍にあり病初期より視神経乳頭に病的所見を認める.一方,PIONでは病変が強膜節状板より後方にあり,初期には乳頭所見を伴わず視力低下をきたし,4~6週後に視神経乳頭の下行性萎縮を認める5)6).本症例では初期には眼底検査では視神経乳頭に異常を認めず,経過とともに萎縮が明らかとなった点,光干渉断層撮影でも経過とともにGCCとRNFLの菲薄化を認めた点はPIONに合致する所見であった.一方で,PIONおける眼底所見は球後視神経炎でみられるものとほぼ同様の経過を示すため,本例で挙げたような鑑別疾患を積極的に除外していくことが診断に不可欠である5).
IONの治療に関して,側頭動脈炎・巨細胞性動脈炎に合併する動脈炎性の機序ではステロイドパルス療法が原則とされ有効性が示されている,一方で非動脈炎性IONでは短後毛様体動脈の還流低下が原因で発症すると考えられ,原因は一様ではなく抗凝固薬が選択されることがあるが確立された治療はない5)6).本例では,当初,自己免疫性の機序を想定してステロイドパルス療法による治療を開始したが明らかな治療効果は認められなかった.その後,RCVSが背景にある可能性が示唆され治療も検討されたが,入院時点で,頭痛などの典型的症状を伴わず,MRAでの攣縮所見は経時的に自然軽快を認めていたためCa拮抗薬などの導入は行わなかった.
頭部外傷によるRCVSからPIONをきたした症例を経験した.RCVSに伴う視覚障害は皮質障害に伴うものが一般的だが,本例のようにIONが原因となるものが存在している可能性がある.現状では同病態の頻度は不明であるが成人の急性発症の両側失明例では鑑別疾患の一つとして認識する必要がある.
※著者全員に本論文に関連し,開示すべきCOI状態にある企業,組織,団体はいずれも有りません.