2024 Volume 64 Issue 2 Pages 99-104
2024 Volume 64 Issue 2 Pages 99-104
症例は30歳男性.クローン病に対してインフリキシマブで治療中にけいれん重積発作を生じ,Epstein–Barrウイルス脳炎の診断で加療され,症状改善後左同名性下四分盲が残存した.脳炎の9ヶ月後から,自身の手や物が大きくまたは小さく見える,動いているものが速くあるいは遅く見える,コマ送りで見える,視界に霧がかかって見えにくいという視覚症状,身体浮遊感が出現し,その後も約10年間にわたり主に疲労時に出現した.各種検査により脳炎の再発や焦点てんかんは否定され,脳炎による遅発性の後遺症として,後頭葉,頭頂葉,側頭葉における皮質機能障害により,不思議の国のアリス症候群を示したと考えられた.
A 30-year-old man who received infliximab for treatment of Crohn’s disease developed Epstein–Barr virus (EBV) encephalitis, which responded well to therapy; however, he had left lower visual field loss following treatment. The patient noticed peculiar symptoms 9 months after recovery from encephalitis; objects in his view appeared smaller or larger than their actual size (micropsia/macropsia). Moreover, it appeared that objects outside moved faster or slower than their actual speed of movements and moving objects appeared as a series of many consecutive snap shots. His vision was blurred, and he had visual difficulties and a sensation that his body was floating. These symptoms mainly appeared following fatigue and persisted over approximately 10 years. Based on cerebrospinal fluid analysis, brain MRI, N-isopropyl-p-123I-iodoamphetamine with single photon emission computed tomography, fluorodeoxyglucose positron emission tomography, and electroencephalography, we excluded both recurrent encephalitis and focal epileptic seizures. By taking all symptoms and other evaluation findings into account, the patient most likely suffered from “Alice in Wonderland syndrome” which is primarily associated with cortical dysfunction in the right temporo-parieto-occipital area as the consequence of previous acute EBV encephalitis.
不思議の国のアリス症候群(Alice in Wonderland syndrome,以下AIWSと略記)は,自身の身体像の奇妙な変形,空中浮揚の錯覚的感覚,時間感覚の錯覚的変化や,物体の大きさ,位置,距離に関する錯覚的誤認などを呈する疾患群の総称である1).原因は片頭痛や脳炎,てんかん,薬物など様々である2).本症候群は特に成人の脳神経内科領域においてはその概念の理解と確立が十分になされておらず,身体表現性障害と誤解されやすい.しかし,その症候を適切に理解していれば病歴聴取により診断可能であり,原因となる病態を診断し適切に治療を行うことで症状の改善につながる.今回我々は,Epstein–Barrウイルス(EBV)脳炎の後遺症としてAIWSと考えられる症状を呈した症例を経験したので報告する.
症例:30歳男性,右利き,日本人
主訴:疲労時に,自分の手や物が大きく見えたり,小さく見えたりする.動いているものの速度が速くなったり遅くなったりして見える.視界全体に霧のようなものがかかって見えにくくなる,身体浮遊感
既往歴:13歳時発症のクローン病に対して19歳時に結腸全摘及び回腸部分切除・回腸直腸吻合術を施行.その後定期的なインフリキシマブ(IFX)投与を受けていた.
家族歴:特記事項なし.
現病歴:X年Y月にけいれん発作の重積を起こした.A病院に入院し,髄液検査で単核球優位の細胞増加(細胞数252/3 μl,単核球79%)と蛋白増加(53 mg/dl)を認め,髄液PCR検査でEBV-DNA陽性であった.脳MRIにて右側頭葉から頭頂葉,後頭葉にかけて拡散強調画像(DWI)とFLAIR画像,T2強調画像にて高信号病変,ガドリニウム(Gd)造影MRIにて髄膜に沿った造影効果を認めたことから,IFXによるEBVの再活性化に伴うEBV脳炎と診断された.ステロイドパルス療法,アシクロビル投与,ホスフェニトイン静注及びレベチラセタム(LEV),バルプロ酸ナトリウム(VPA)の投与を行い,脳炎およびけいれん重積状態は軽快した.しかし,左口角及び左上肢のミオクローヌスが残存し,脳波にててんかん性放電を右側頭部から後頭部にかけて認めたため,脳炎後の焦点てんかんと診断され,LEVは続行の上,VPAがクロナゼパム(CZP)へ変更された.その後ミオクローヌスは消失し,LEV 1,000 mg/day,CZP 2 mg/dayにて脳波上もてんかん性放電の消失を認め,左同名性下四分盲の残存のみで経過は良好であった.
同年Y+9月に自分の手や物が,ある時は小さく見え,またある時は大きく見えるという症状が出現した.症状に好発時間帯はなく,疲れている時や注視している際に多く出現し,一度起こると数分から30分以上持続し,休息や睡眠により軽快・改善した.その間は見る対象を変えても持続して視界に入るものの大きさが大きく,あるいは小さく見えた.MRIでは右側頭葉から頭頂葉及び後頭葉にかけてFLAIR高信号を認め,右視放線のFLAIR高信号が以前より増強していたため脳炎再燃の可能性を考えステロイドパルス療法が施行された.経過中に左上肢のミオクロニー発作が出現し,脳波検査にて右側頭部に持続性徐波が認められたため,LEVを2,000 mg/dayに増量,CZPをカルバマゼピン(CBZ)600 mg/dayに変更した.ミオクロニー発作は消失し脳波所見も正常化したが,視覚症状は改善なく,同年Y+10月に精査目的にB病院へ入院した.
来院時現症:意識は清明であり,左同名性下四分盲の他に神経学的異常所見は認めなかった.視界に入る自身の手やペットボトルなどの物体が,ある時は大きく見えたり,またある時は小さく見えたりする.視界内にある動いている人や車などの物が全て速く見えたり,遅くみえたり,コマ送りで見える.視界全体に霧がかかったように見えにくくなる,体が浮くような感じがするという症状を認めた.視覚症状は左右差や中心・周辺視野での症状の違いはなく,全視野で出現するとのことであった.これらの症状は単独で生じることもあるが,視覚症状についてはそれぞれ組み合わさって生じることもあった.持続時間はそれぞれ数分~30分以上であり,疲労時や白色灯を長く浴びた際に好発した.
臨床検査:一般血液及び髄液検査では特記所見なく,髄液EBV抗体価は陰性であった.薬物血中濃度はLEV 22 μg/ml,CBZ 10.2 μg/mlであった.頭部MRIは前医と著変なく,DWIでの異常信号や新たなFLAIR高信号病変の出現は認めず,造影病変も認めなかった.右側頭葉から頭頂葉の皮質にT1強調画像にて高信号がみられ,大脳皮質壊死と考えられた(Fig. 1).脳波では明らかなてんかん性放電はなく,背景律動が右半球で減少,右半球特に後方領域での間欠的不規則デルタ帯域徐波を認めるも,経時的に徐波は軽減した(Fig. 2).また,123I-IMP脳血流SPECTでは右後頭側頭葉に血流低下があり,18F-FDG PETでも同部位の集積低下を認めた(Fig. 3).
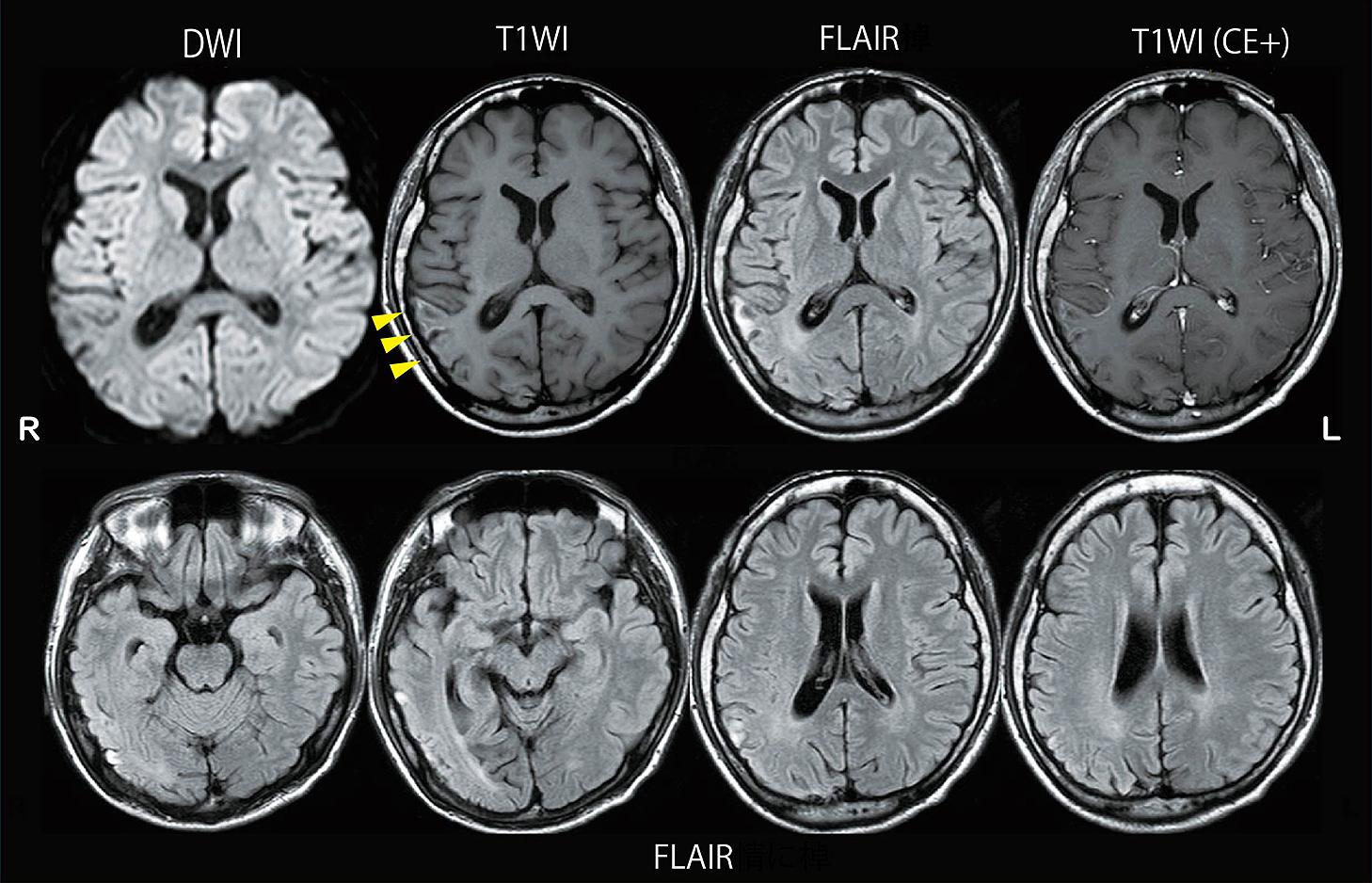
FLAIR images of the brain showed high signal intensity lesion in the right temporo-parietal. The lesion also showed high signal on T1-weighted images (T1WI), which indicated cortical necrosis. Diffusion-weighted images (DWI) revealed no high intensity lesion. No abnormal enhanced lesion was observed on Gadolinium-enhanced T1WI. CE+: contrast enhanced
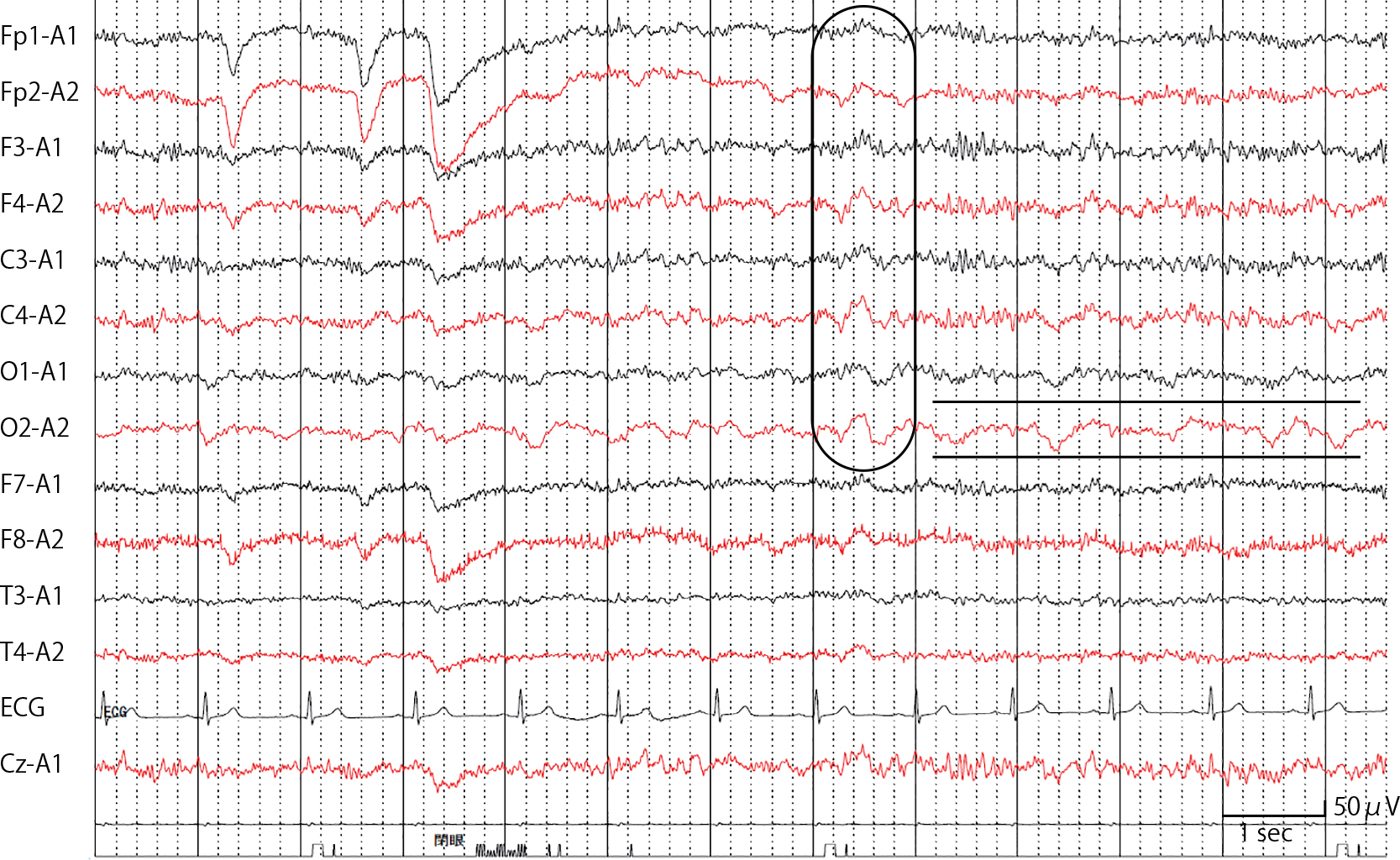
EEG revealed poorly organized posterior dominant rhythm, poorer on the right side (10–11 Hz). Intermittent irregular delta occurred regional right hemisphere every 20 to 30 page.

A. 123I-IMP SPECT showing hypoperfusion in the right temporo-occipital area. B. 18F-FDG PET showed hypometabolism in the right temporo-occipital area.
臨床経過:入院中,視野の左側に光の点滅が見え,それに後続して左上下肢の脱力,感覚異常から両側強直間代発作に移行する発作を認めた.この発作は脳炎後遺症としての焦点てんかんと焦点起始両側強直間代発作と判断した.
髄液検査や脳MRIにて,脳炎の再燃を示唆する所見は認めず,右側頭葉から頭頂葉及び後頭葉にかけての脳炎後変化を認めるのみであった.視界に入ったものが大きくあるいは小さく見える症状や,動いているものが速く見えたり,遅く見えたり,コマ送りで見える,視界全体が霞んで見える症状,身体浮遊感は,上記の疲労時や白色灯を長く浴びた際の他,てんかん発作が生じた後にも起こりやすいとのことであったが,脳波や123I-IMP脳血流SPECT,18F-FDG PETの所見から,同部位において焦点起始発作が持続している状態(持続性部分てんかん)は否定的であった.Y+12月に退院した後,身体浮遊感は消失したが,視覚症状は断続的に出現し,脳炎発症後10年の時点でほぼ毎日約数分~30分以上の持続時間で一日合計4~5時間程度認められた.
AIWSは1952年のLippmanの報告に続き3),1955年にイギリスの精神科医Toddが提唱した.Toddはその論文の中で4例の片頭痛患者を含む6例の患者について,ルイス・キャロルの小説「不思議の国のアリス」の主人公と同様の症状を体験する一群としてAIWSと報告した4).AIWSの主要症状として①身体像の奇妙な変形,②物体の大きさ,位置,距離に関する錯覚的誤認,③空中浮揚の錯覚的感覚,④時間感覚の錯覚的変化がある1).本症例では,a. 視界に入った物が大きく見える(大視症),b. 小さく見える(小視症),c. 速く見える(加速視),d. 遅く見える(減速視),e. 動いているものがコマ送りに見える,f. 視界全体に霧がかかったように見にくくなる(霧視),g. 身体浮遊感という7症状の訴えがあり,eの動いているものがコマ送りに見える症状は物体の動きを認識することができない“失運動視症”の症状5)と考える.本症例は上記のAIWSの主要症候の中では②の物体の大きさの錯覚的誤認と③の空中浮遊の錯覚的感覚,④の時間間隔の錯覚的変化を満たし,AIWSと判断される.現在までAIWSに関する論文は約170本報告されているものの2)6)7),AIWSの認知度が低く,診断基準も定まっていないため,どこまでをAIWSの範疇とするかは未だ曖昧である.
AIWSの原因は多岐にわたり,169例を対象としたレビューによると,片頭痛(27.1%),感染性脳炎(22.9%),脳血管障害や脳腫瘍・外傷を含む中枢神経疾患(7.8%),次いで薬物関連(6%),精神疾患(3.6%),てんかん発作(3%)の順に多く,感染性脳炎の中では,EBV(伝染性単核球症を含める)がAIWS全体の15.7%と最も多い2).
本症例では急性期に髄液中EBV-DNAが陽性であったことと,クローン病に対してIFXを投与されていたことから,IFXによるEBVの再活性化に伴うEBV脳炎と診断された.本症例と同様にIFX投与中のクローン病患者において一過性にEBVが再活性化した症例報告はあり,EBVの再活性化により髄膜炎,脳炎,脊髄炎,急性散在性脳脊髄炎,急性小脳失調症を来すことが知られている8).本症例はAIWSの発症時には脳炎の活動性を示す所見はなかったことから,EBV脳炎が直接AIWSの原因となったとは考えにくい.てんかん発作もAIWSの原因の一つとして挙げられるが,本症例の場合は症状の持続時間が30分以上と長く,またてんかん発作終了後に生じやすい傾向はあったが,主にはてんかん発作と関連なく生じており,てんかん発作症状に典型的ではなかった.また脳波検査でてんかん性放電や発作時変化を認めず,123I-IMP脳血流SPECTや18F-FDG PETでも同部位は集積低下を認めたことから,持続性部分てんかんも否定的であった.以上より,本症例におけるAIWSの病因は脳炎後の右側頭葉から頭頂葉,後頭葉にかけての大脳皮質病変による一過性の機能的変容状態によるものと最終的に考える.なおEBV感染症に伴ってAIWSを発症した症例報告では,脳症あるいは脳炎の急性期にAIWSを呈しており,本症例のように脳炎発症とその後のAIWS症状発現に時間差がある例は検索し得た範囲では認めなかった.本症例が遅発性にAIWSを発症した原因は不明であり,神経の可塑性変化による機能変容などの関与があるかもしれないが,これについては推察の域を出ない.
AIWSに関連して報告された症状は様々であり,本症例で認めた大視症,小視症,失運動視症,身体浮遊感についてはAIWSで呈した症状としてこれまで報告されている2).AIWSの責任病巣については諸説あり,側頭葉頭頂葉病変でAIWSを生じた症例報告9)や,神経機能画像を用いた研究では脳血流SPECTでの側頭葉,後頭葉,シルビウス裂周辺の血流低下10)や,機能的MRIでの一次視覚野と外線条皮質を含む後頭葉での活動低下,頭頂葉での活動亢進等が報告されている11).これらの報告から,AIWSの症状には側頭葉頭頂葉接合部や頭頂葉,視覚路を含む後頭葉などいくつかの大脳の領域が関与することが示されており7),それらの接合部であるtemporo-parieto-occipital carrefourを関連部位として挙げている文献もある6).また,前頭葉てんかんや,脳梁を含む前頭葉の脳梗塞によりAIWS様の視覚症状を生じた症例も報告されており12)13),上記の領域が直接障害されずとも,投射する神経線維の異常によりAIWSが生じ得ると考えられている.本症例で認めた症状の責任部位について個別に考察する.a. 大視症,b. 小視症は,AIWSにおいてそれぞれ45.0%,58.6%としばしば報告される症状であり2),30例のAIWSを用いて標準脳に病巣のmappingを行った研究にて,大視症・小視症を呈した21例を含む視覚症状を主とした22例で,外線条皮質と視覚路の白質を含む後頭葉の関与が示唆されている14).この報告では本症例のように視覚症状が全視野に及んだ例の他,片側視野の例も含まれるが,22名中20名が右側病変であった.c. 加速視,d. 減速視に関しては右側頭葉病変や右側頭頭頂後頭葉病変での症例報告がある15)16).中でも中側頭回後方に位置するMT野と,右下頭頂葉小葉は視覚情報の運動や時間的処理に関与するとされており,加速視・減速視への関与が推察されている16).e. 失運動視症は左右いずれかのMT野の病変で対側に生じるとされており15),サルを用いた研究ではMT野の他に隣接するMST野も対象の動きを認識する機能が示され,同部位の障害で失運動視症を生じるとされている17).一側病変で全視野に失運動視症を生じた症例報告もあり,その際の病変の分布は右下頭頂小葉から頭頂後頭接合部であり,MT野のみならずMST野を含むより高次視覚領野に障害が及んだことにより,全視野に症状を生じた可能性が推察されている5)17).f. 霧視は非特異的な症状であり責任病巣の特定は難しいが,一側病変にて症状が全視野に及んでいることから,高次視覚野の関与が疑われる.g. 身体浮遊感については前庭覚あるいは体性感覚の症状と考えられ,頭頂葉の関与が推察される.本症例では脳MRI,123I-IMP脳血流SPECT,18F-FDG PETにて右後頭葉から側頭葉底部,頭頂葉まで広く病変が及んでおり,上記いずれの症状についても画像上の病変を責任部位として矛盾しないと考える.
以上をまとめると,今回の症例は,EBV再活性化に伴い脳炎を発症し,後遺症として右側頭葉,頭頂葉,後頭葉に器質的障害を認めた.同部位が原因となり①右外側膝状体から視放線の器質的異常による左同名性下四分盲,②皮質障害に起因する視覚症状を前兆とした焦点てんかん,③後頭葉,中側頭回後方,頭頂葉,頭頂後頭接合部などの障害により,AIWSとして霧視,大視症,小視症,加速視,減速視,失運動視症,身体浮遊感を呈したと考えられる.本症例において,脳炎発症とAIWSの症状発現に時間差がある点については原因不明であり,今後の知見の蓄積が必要と考える.
本症例報告の作成にあたりご指導頂きました北野病院脳神経内科(現:脳神経ホームクリニック)の松本禎之先生に深謝いたします.