2017 Volume 37 Pages 35-44
2017 Volume 37 Pages 35-44
目的:日本の医療機関を受診した在日外国人の異文化体験の様相を明らかにする.
方法:在日外国人22名に受診行動をとおして実感した異文化体験についてグループインタビューを行った.
結果:対象者は【受診システムがわかりくい】【自分の病状や主張を正しく伝えるのが難しい】状況の中【医師は十分に対話してくれない】【壁をつくられて向き合ってもらえない】ことを経験し,【患者1人ひとりの文化的背景が注目されない】【拒否する権利を行使できない】と実感していた.また【決まり事の存在や根拠が理解できない】ことから【なじみのない『暗黙の了解』にとまどう】体験をしていた.【看護師の関わりは家族のようで安心できる】と思う一方【病気のことは看護師に頼れない】と認識していた.
結論:在日外国人は,言葉の壁,外見に基づく先入観の壁,異文化が理解されないことに直面していた.医療者は,外国人に対する文化的側面への注目の欠如を自覚する必要がある.
文化は,民族・地域・社会の集団によって形成・維持・継承されている人間の生活様式・信条・道徳・慣習などの総体である(日本文化人類学会,2008).看護の対象者は,様々な文化的価値観を尊重した看護を受ける権利を有する.M. Leininger(1992)は,人々がそれぞれの文化に合った方法で安寧や健康を維持もしくは回復したり,死に直面したりできるように,文化を考慮した看護ケアを提供することの必要性を挙げ,文化に基づく看護の知識と技術は不可欠であると述べている.一方,工藤(2008)は,看護師がとらえる「『全人的な人間』は身体・精神・社会という言葉で説明されるが,とりわけ社会的側面を含み込む言葉の中身はブラックボックスとなっている」と述べている.つまり,社会的側面である文化を考慮した看護ケアは,曖昧なままであることが推察される.
看護師を対象とした研究によると,外国人患者に対し看護師は,患者の訴えを十分に傾聴しない,患者から足が遠のく,必要最低限のケアにとどめるといった患者との関わりを回避する行動をとっていることが報告されている(久保ら,2014;野中・樋口,2010;長谷川ら,2002;藤原,2006).
池田(2010)は,文化に基づく人間の信条や価値観,行動を受け入れることは,現場の看護師個人の努力では限界があり,対応が難しいと述べている.しかし,文化的背景を内包した全人的理解が前提であるはずの看護の現場で,なぜ外国人患者との関係構築を阻むような状況が生じているのだろうか.
看護は,患者と看護師の援助的人間関係を主軸としていることから,両者の関係性の中で生じている現象を明らかにするためには,患者,看護師それぞれの立場における視点が不可欠であると考える.前述のように,外国人患者に関する看護師を対象とした研究は散見されるが,看護の対象の当事者である外国人患者を対象とした研究はほとんど見当たらない.そこで,当事者の声に耳を傾け,日本の医療機関への受診・入院を体験して実感したことを文化の視点から明らかにすることが有意味であると考えた.その成果は,看護師が自身の文化的背景を再認識するとともに,実践の中で看護師が遭遇する患者の様々な反応が,文化の中に位置づけられていることを意識し,多様な文化的背景をもつ患者との関係構築を促進するための糸口になると考える.また,増加する外国人患者への対応に戸惑いを抱えている看護師に,多様な文化的背景をもつ患者に対する看護のあり方への視座を提供できると考える.
本研究の目的は,在日外国人に対するグループインタビューにより,在日外国人が受診行動をとおして実感した日本の医療における異文化体験の様相を明らかにすることである.ただし,在日外国人とは,日本に定住し,日本国籍を有しない外国人とする.
本研究は,グループインタビュー法による質的研究である(安梅,2010).グループインタビューは,他者の発言に刺激を受けたり,共感したりしながら本音の発言が期待できるため,幅広い情報を引き出すことにつながると考えた.
2. 対象者日本の病院に通院・入院した経験(家族の受診に付き添った場合も含む)のある在日外国人を対象とした.医療者が応対する当事者は患者と家族であることから,本研究における受診経験の中に受診に付き添った場合も含めた.ただし,対象者自身の経験を語ってもらうためであり,家族の代弁者としてではない.在日期間は1~10年程度とした.在日期間が長い場合,日本文化に適応し,対象者自身が母国との文化の違いを認識しにくいと考え,在日期間を設けた.また,対象者は,日本語での会話が可能であることを条件とした.日本語レベルの最低条件は,会話やジェスチャーにてかろうじて1人で医療機関を受診できることとした.1グループの人数は,グループインタビューに適しているとされる5~6名とした.
1) 対象者のリクルート方法当初,登録外国人比率の高い地域の国際交流協会や,外国人の受診が多い医療機関を通じて研究協力依頼を試みたが,個人情報保護の観点から対象者の確保が非常に困難となった.そこで,外国人を対象としたリサーチ支援業務を行っている人材派遣会社を活用し,先の条件を指定して対象者を募集した.
具体的には,人材派遣会社に対し,研究の主旨および対象者の条件,1グループの人数をリクエストし,特定の国籍の者がグループ内に偏らないよう調整を依頼した.人材派遣会社は,研究者らが提示した研究の主旨,インタビュー日時,場所,対象者の条件を登録在日外国人に提示した.その後,条件を満たし,研究参加の意思を示した対象者を研究者らに紹介した.研究者らは,紹介された対象者に研究の主旨を口頭と文書にて直接説明し,最終的に研究協力同意書に署名した者を対象者とした.
2) インタビュー方法研究者2名がインタビュアー,記録・観察者となり,インタビューガイドをもとに半構成的インタビューを実施した.インタビュー内容は,対象者の了解を得てICレコーダーに録音し,記録・観察者は対象者の発言の偏りや表情などをメモとして記録した.グループインタビューは,幅広い多様な情報収集が可能な一方,メンバーが他者の意見に引きずられやすい,他者の意見に過剰に反応する,本来の話題から逸れてしまうなどの特徴があるため,プレテストを試み,インタビュー技術およびインタビュー構成について改善を行った.インタビュー時間は1グループあたり1~2時間程度とし,場所は,録音環境と対象者のプライバシーを考慮し,静かな公共施設の個室とした.
3) インタビューガイド日本での受診行動をとおし,自分や家族が尊重されている・大事にされていると感じた場面,不快に感じた・戸惑った場面を挙げてもらい,それらの場面についてなぜそのように感じたのか,どのように考えたのかを尋ねた.インタビュー項目の順番はインタビューの流れに応じて変更し,可能な限り対象者に自由に語ってもらえるようにした.インタビュアーは,対象者の発言内容が本題から逸れることのないよう文化に関連した話題(言語,生活習慣,生活様式,宗教,人生の価値観,家族観,健康観,医療に対する考え方,地域の風習,コミュニケーション方法,対人距離など)に焦点を当てるように努めた.ただし,家族の受診に付き添った場合の体験の語りにおいては,あくまでも対象者自身の感じ方や考え方に焦点を当てており,家族の代弁をとらえたものではない.
3. 分析安梅(2010)によるグループインタビューの分析手法を用いた.
録音した内容をグループ毎に逐語録に起こし,どの対象者が何を発言したのかがわかるように対象者別にアルファベット記号を付した.次に,本研究の目的を念頭におき,話題の場面ごとに文脈を解釈し,文化に関連した内容,話者の考えや認識を拾い上げ,文章にマーキングした.マーキングした文章は,文脈が変わらないように内容を縮約して重要アイテムとした.次に,各重要アイテムにグループ番号と通し番号を付記した.重要アイテムは,グループ全体の総意なのか否かについても把握できるようにした.これらの重要アイテムは,類似性や関係性を検討しながら意味のある情報の体系的なまとまりとして集約し,サブカテゴリとした.サブカテゴリは,可能な限り話者の言葉を活用し,それ自体で意味が理解できるように努めた.
すべてのグループの分析終了後,各グループで導き出されたサブカテゴリを突き合わせて俯瞰し,抽象度,サブカテゴリ間の関係性について,グループの特性をふまえて整理し,カテゴリとして統合した.分析は,表現そのものではなく,それが何を意味しているか,文脈に焦点を当て,「文化に関連した内容についての対象者の認識,考え,感情,心理的変化を表す表現」を視点に,研究者らと大学院生の計3名で進めた.分析結果は,客観的な説明ができ,分析者全員の合意が得られるようにした.
4. 倫理的配慮本研究は,順天堂大学大学院医療看護学研究科研究等倫理委員会の承認(順看倫第26-43号)を得た後に実施した.研究参加に際し,協力の任意性と撤回,個人情報保護,成果の公表,匿名性の保持について文書(英語・日本語)と口頭にて説明し,同意書への署名を得た.
対象者は22名,グループ構成は,6名グループが2つ,5名グループが2つの計4グループであった.対象者の概要を表1に示す.
| グループ1 | グループ2 | グループ3 | グループ4 | |
|---|---|---|---|---|
| 男性(名) | 2 | 3 | 4 | 2 |
| 女性(名) | 4 | 3 | 1 | 3 |
| 在日期間(年) | 1~7 | 1~7 | 3~9 | 1~9 |
| 出身国 | イタリア,カナダ,韓国,ジャマイカ,タイ,ロシア | ウズベキスタン,中国,トルコ,フィリピン,フランス,マレーシア | アメリカ,韓国,中国,ポーランド | インド,カナダ,中国,フィリピン |
| 年齢(歳) | 27~38 | 20~31 | 22~52 | 27~42 |
| 日本語の会話レベル | 日常会話程度5名 ビジネスレベル1名 |
日常会話程度5名 ビジネスレベル1名 |
日常会話程度4名 ビジネスレベル1名 |
日常会話程度5名 |
| 職業等 | 事務職,学生,飲食店勤務ほか | 事務職,学生,主婦,会社員ほか | 会社員,教員,学生ほか | 会社員,主婦ほか |
| 受診経験の概要(名) | 入院経験者2 外来通院経験者4 |
入院経験者4 外来通院経験者2 |
入院経験者2 家族の入院経験者3 |
入院経験者4 家族の入院経験者1 |
各グループのインタビュー所要時間は74~97分であった.いずれのグループもメンバー全員がインタビュー時初対面であったが,集合からインタビュー開始までの時間に交流が始まっており,自然体かつリラックスした状況でインタビュー開始となった.開始後,どのグループも沈黙する時間はほとんどなく,自発的な発言が多くみられた.一部のグループでは,日本語の会話レベルの差により,会話中の言葉の意味を理解できないメンバーがいたが,他のメンバーや研究者らが表現を言い換えたり,一部英語で表現したりして意思疎通をはかった.発言の少ないメンバーには研究者らが個別に意見を求め,発言機会を促し,すべてのグループにおいて全体的に活発な会話が展開された.
3. 対象者が日本の医療機関を受診して実感した異文化体験の様相対象者の語りから,10のカテゴリを導き出した(表2).カテゴリ間の関係性を図1に示す.
| カテゴリ | サブカテゴリ(グループ番号) |
|---|---|
| 受診システムがわかりにくい | 効率的に受診するための日本の医療システムが分からない(G1) 貼り紙が多過ぎて必要な情報がとれない(G1) 受診すべき診療科が分からない(G2) 口で説明されないので受診システムが理解できない(G2) |
| 自分の病状や主張を正しく伝えるのが難しい | 日本語だと自分の症状を正しく伝えることが難しい(G1) 日本語で自分の症状を説明できない(G2) 日本語が十分に話せないと医師や看護師に自分の主張が伝わらない(G3) 日常会話はできても医療用語がわからず意思疎通できない(G4) |
| 医師は十分に対話してくれない | 時間をとって医師と十分に関わりたい(G1) 医師は表面的で聞く態度をもっておらず信頼出来ない(G1) 質問もできず医師とのコミュニケーションに不全感がある(G2) 医師は患者に注目しようとしない(G2) 医師の診察は事務的で十分に時間をかけて説明しない(G3) 医師は患者に興味を示さない(G3) オープンマインドではない(G3) 医師の説明は曖昧でアドバイスもなく診察を早く終わらせたい感じがする(G4) |
| 壁をつくられて向き合ってもらえない | 外見で日本語が理解できないと決めつけられている(G1) 医療者の方が壁を感じていて分かり合おうとしない(G1) 外国人の顔だと会話ができなくなる(G1) 外国人は日本人と違い,面倒くさい存在として見られる(G1, G3) 顔をみて外国人だと思われると話す前から会話ができないという先入観をもたれる(G3) 言葉の壁が合っても向き合ってほしいのにそうしない(G3) 外見で「外国人が来た」と仰天するような反応をされる(G3) 外国人という理由で話をためらったり厳しい対応をされると感じることがある(G4) |
| 患者1人ひとりの文化的背景が注目されない | 性別に対する配慮を希望できない(G1) 食事に関する情報がなく宗教上の食事に対応してくれるのか不安がある(G1) 痛み止めを使うより痛みに慣れた方が良いと言われた(G2) 家族は自分の都合に合わせて好きな時間に患者のそばにいたいのにできない(G3) 時間で決められた入院生活やルールの存在は刑務所みたいだが仕方ない(G3) 本当は患者も自分の意見をはっきり言える雰囲気が大事(G4) ベジタリアンだと対応してくれるのか不安になる(G4) |
| 決まり事の存在や根拠が理解できない | 外出手続きなどの決まり事の存在が分からない(G1) 細かくつぶされたものを食べる意味がわからず嫌だった(G1) 面会や携帯電話使用の範囲など入院中の注意点が分からない(G2) 家族が付き添ってケアできないのが不思議(G3) 面会時間のルールなどの根拠がわからない(G4) |
| なじみのない『暗黙の了解』にとまどう | 大部屋では家族が一緒に泊まってははいけない雰囲気がある(G1) 我慢できるうちはナースコールを押さないようにする(G2) 片付けに間に合うように食事は早く食べ終えないといけない(G2) 日本人患者は医師に自分の体を委ねるという考えがあるから何も言わないのだろう(G3) 病室のカーテンには患者同士話してはいけないという暗黙の了解がある(G3) 病院では声をひそめて日本人のように静かに行動しないといけない(G4) |
| 看護師の関わりは家族のようで安心できる | 日本の看護師は優しくてママみたい(G1) 看護師の対応は信頼できる(G2) 家族がいなくても看護師がいるから安心できる(G3) 看護師は熱心に関わってくれる(G3) 看護師は自分の苦痛をわかろうと工夫してくれた(G4) 日本語があまり話せなくても看護師は親身に対応してくれた(G4) 看護師は想像以上に細かいところまで援助してくれて家族のようで支えになった(G4) 看護師の方から声をかけてくれて支えになった(G4) |
| 病気のことは看護師に頼れない | 看護師は医師のお手伝いみたいで何も言わない(G1) 説明しないので看護師か医師かわからないこともあった(G2) 看護師に治療に関する大事なことは聞かない(G2) 看護師が実施できるケアの範囲が分からない(G2) 診察時,看護師は医師の指示通りで何も主張しない(G3) 診察中看護師は何もしない(G4) |
| 拒否する権利を行使できない | 患者に説明なく学生が見学して見世物のようですごく嫌だった(G1) 言葉がわからないと何をされるかわからず不安になる(G2) 言葉が通じず拒否したくてもできない(G3) 事前に説明なく体を動かされて戸惑った(G4) 日本語の書類で良くわからないままサインするのは本当のICではない(G4) |
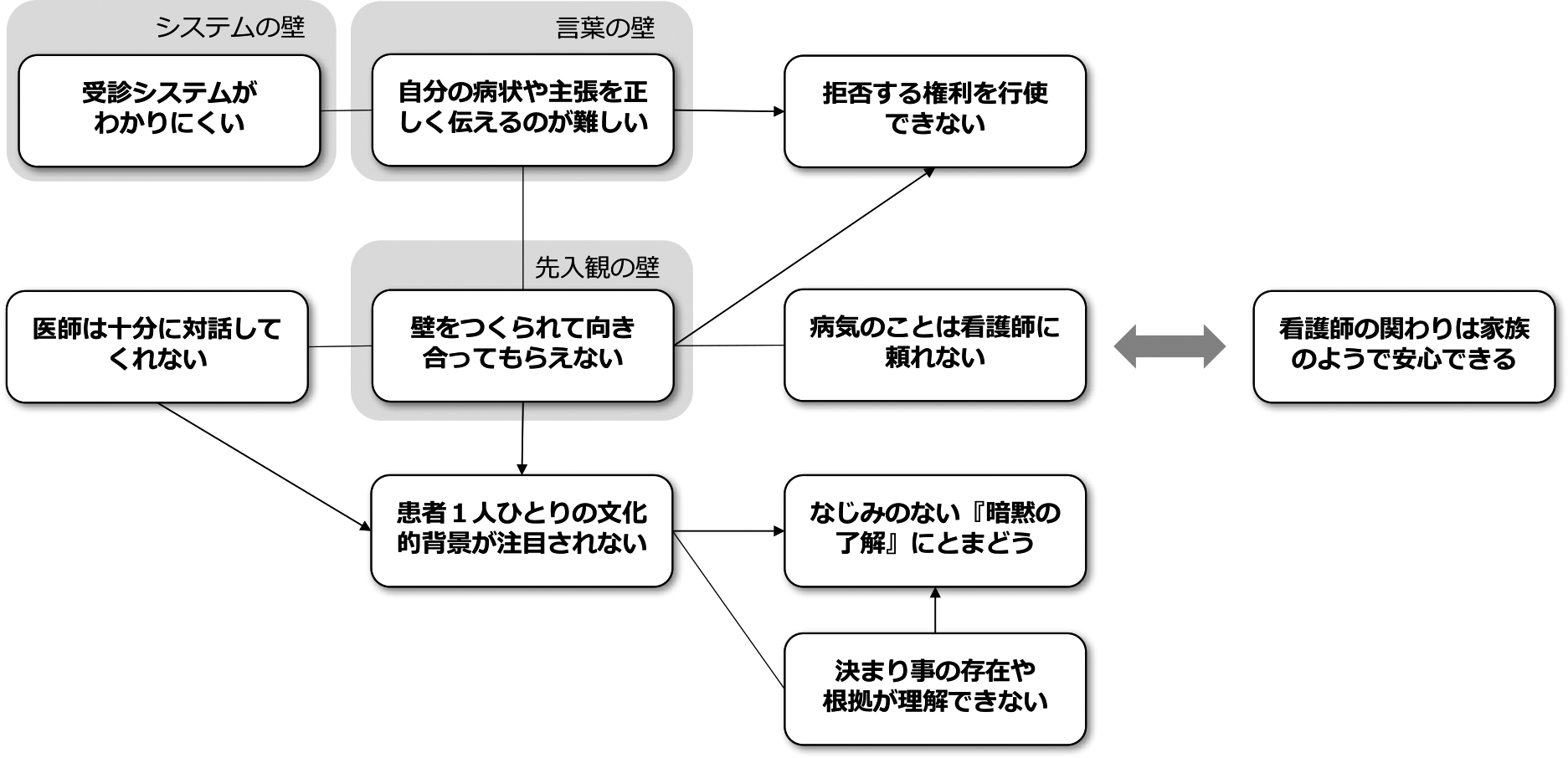
在日外国人が日本の医療機関を受診して実感した異文化体験の様相
対象者は,日本の医療機関受診に際して,【受診システムがわかりくい】ことや【自分の病状や主張を正しく伝えるのが難しい】という不安を抱いていた.そして,診療場面では,【医師は十分に対話してくれない】【壁をつくられて向き合ってもらえない】という経験をとおして,【患者1人ひとりの文化的背景が注目されない】ことを実感していた.そのことが影響し,病院での【決まり事の存在や根拠が理解できない】,【なじみのない『暗黙の了解』にとまどう】体験をしていた.また,看護師に対しては,【看護師の関わりは家族のようで安心できる】と思える一方で,【病気のことは看護師に頼れない】という経験をしていた.対象者は,不安を抱えながら異国での受診行動に踏み出したが,外国人であるがゆえに【壁をつくられて向き合ってもらえない】ことを実感しており,インフォームド・コンセントにおける【拒否する権利を行使できない】状況が生み出されていた.
各カテゴリを【 】,対象者の語りを「斜体」で示し説明する.
1) 【受診システムがわかりにくい】対象者は,治療費によって病院の待遇や治療内容に差が出ない日本の平等な医療サービスを高く評価していた.しかし,受診する専門分野を患者が選択する日本の受診方法が母国と異なるため,どの診療科を受診したら良いかわからず,受診することの難しさを語っていた.
「英語の壁というよりやり方が違うから分かりづらいし,大きい病院なのに専門の医者さんがいないところもあってびっくりしました.(症状に合わせて自分で診療科を選択することは)西洋人にはわかりづらくて結構難しい.」
「日本語の貼り紙がたくさんあるけど読めないし,ナースさんとか先生は口で説明しないんですね,貼っとけばいいって感じ.なんでも紙だらけで何が大事なことかわからないですよね.」
2) 【自分の病状や主張を正しく伝えるのが難しい】対象者は,日本語で自分の症状の微妙なニュアンスなどが正しく伝わるか不安を感じていた.上手に説明することが難しいため,自分の感覚が医師や看護師に伝わらないといった言葉の壁を感じていた.
「痛みでもこの痛みだと…英語で表現するとちょっと微妙に違う….でもどう言おう…日本語で説明するのが一番難しいところです.正しく伝わるか不安があります.」
「普通の日本語はわかるけど,医者の難しい言葉とかわからないです.めまいがあったときdizzinessと日本語のめまいが合ってるかわからなくて…」
3) 【医師は十分に対話してくれない】診察時の医師の対応について対象者は,自分は十分に関わりたいのに,医師は表面的で親身ではなく,患者の話を聴く態度をもっていない,信頼できないと語っていた.患者に興味を示さない医師の態度は,診察に対する不全感を生じさせていた.
「患者さんを大量生産の物扱いしてますよね.聞く度に大丈夫としか言わないんですよ.例えば検査をみて大丈夫ですよ,大丈夫ですよ.ちゃんとした答えがもらえないし,最後に質問したいか聞かない.先生(医師)は完了してもこっち(患者)としては完了していない.…もう早く終わりたいっていう感じがするんですよね.」
「検査何回も行った時,僕たちは初めて親になるから赤ちゃんの話とか楽しみしてた.でも先生は,はいはい早くしてって…自分たちの時間が大切ですみたいな雰囲気出してた.彼は(医師は)そういうのいっぱい見てるかもしれないけど,僕たちはそうじゃない.」
4) 【壁をつくられて向き合ってもらえない】顔を見て外国人だとわかると,看護師は,日本語ができるかどうかを考えて緊張し,話す前から会話ができないと決めつけ,外国人に対して自発的に関わろうとしない現状があることを語っていた.こうした体験から,自分から日本語ができる,会話ができることをアピールしていると語る対象者もいた.
「(自分を指さし)こういう顔してるな,ああ…ってなってコミュニケーションがとれなくなる.何回もこちらからどうぞしゃべってくださいって言ってるのに…自分は心開いてるのに向こうは閉じて…壁をつくってるのは向こうですよ.だからこちらが安心させないといけないです(笑).」
「私,女房と一緒に病院に行って…アジア人の女房とだけ話して…なぜ私,直接に聞きたくないですか.(自分を指さし大きな声で)私に聞いてくださいよ!私に話さない,それが嫌でしたね.言葉の壁を超えた時に通じ合えるものですよ,そうでしょう?」
「They don’t speak very openly.丁寧なんだけど…面倒な感じで少ししか話さない…いろいろ(自分に)話してこない,悲しくなります.」
5) 【患者1人ひとりの文化的背景が注目されない】対象者は,性別への配慮,疼痛への対処,家族と共有する時間,食習慣等が尊重されていないことを語り,こうした患者個々がもつ文化的価値観への対応について不安を語っていた.
「麻酔がとれて痛くて…痛み止めがあるんだけど,注射するとすぐはオッケーだけど時間たつともっと痛いからずっと我慢したほうがいいって言われて…もうなんとも言えなくて,痛みには慣れた方がいいんですね…言うとおりにしようって…」
「(面会時間外に)いろんな人がウロウロするの良くないけど,やっぱり家族は好きな時間に一緒にいたいよね.朝から晩までいたいよね,大事な人.」
「自分の国ではこんなに病院静かじゃない.みんな主張するからワーワーうるさいです.でもそれは自分の意見をはっきり言ってるから.自分は適応しちゃってるから日本のようにちゃんとしなきゃいけないって思うけど,本当は患者も自分の思うこととか意見をはっきり言うのが大事ですよね.」
6) 【決まり事の存在や根拠が理解できない】母国にはない入院生活上の決まり事がわからず,注意を受けて初めてその存在を知るといった体験をしていた.決まり事の存在だけでなく,その根拠が理解できず戸惑いを抱えていた.
「用事があって勝手に(院外に)出ちゃ駄目っていうのを知らなくて,病院側にも言ってなかったら後で結構怒られましたですよね.先生から.でも手続きがあるとかわからないし,そういうの不安…外国人だからこその不安…」
「面会時間?正直あれ意味ないと思って.夜に面会時間以降に普通に行っても別になんも言われなかったし.別に迷惑掛けないと思ってるんですけどね,ほかの看護師さんとか医者さんに迷惑を掛けているわけじゃないのに,なんでいけないのかな.」
7) 【なじみのない『暗黙の了解』にとまどう】対象者は,日本の医療の特徴を理解するために,また,日本人と同じように行動できるように,自分にとってなじみの薄い『暗黙の了解』にとまどいながらも日本人患者のふるまい,患者と医師との関係性等をつぶさに観察していた.
「日本人は先生(医師)のところ行って座って,先生が『今日はどうしましたか』って聞くと『ちょっと熱がある』,それだけ.日本人あまり言わない.たぶん先生をなんでも知ってる神様みたいに思ってるみたい.だから任せてる.日本人は,先生はなんでも知ってると思って任せてるね.」
「たぶん国が違うからかもしれないけど,6人部屋で(患者同士)お互いに全然元気か聞いたことなくて…普通の人たちは短い(近い)距離だと親近感をつくるじゃないですか…日本の病院ではカーテンがあって知らない人とは話してはいけないっていう暗黙の了解があるじゃないですか…エレベータもそう…静かにしないとね…」
8) 【看護師の関わりは家族のようで安心できる】対象者は,病院に家族がいなくてもナースコールを押せばすぐに患者のもとに来て,嫌な顔をせず,苦痛をわかろうと熱心に,親身に対応してくれる看護師は安心できる存在だと語っていた.
「足をアロマで洗ってくれて,想像もできないぐらいいろいろやってくれたんですよね.喉が乾いたら看護師さんが水を買ってあげるって声をかけてくれて…すごい印象的で家族の存在を感じました.」
「先生の説明が理解できなかったとき,いつも話を聴いてくれて,ナースから声かけてくれて,わかりやすい言葉で,身振り手振りで伝えようと努力してくれて…すごく助かりました.」
9) 【病気のことは看護師に頼れない】看護師は診察中に介入してこない上,看護師に相談しても医師に確認するだけで解決してもらえないことが多く,対象者は,医師のアシスタントで何も主張しない看護師には専門的な関わりを期待していないと語っていた.また,誰も説明しないので職種の区別がつかず,看護師が法的な責任を負える権限の範囲がわからないと語っていた
「看護師は何も言わない,医師のアシスタント,患者の話を医師に伝える人ね.あんまり患者に関わらない,関係ないって思ってた.看護師さんに聞いて,分かってるとこはもちろん答えてきますけど,そんなに責任が持ちたくないみたいな感じなので,結構わからないっていう答えが多いんですよね.」
「医師はプロで看護師は周りのケアをする人.看護師さん国によってシステムが違うからわからなくて…看護師はちゃんと『私は看護師』と説明しないこともあったから,看護師か医師かがわからなかったこともあります.」
10) 【拒否する権利を行使できない】治療の選択や検査説明・承諾の有無で一番困った経験として書類の記入を挙げ,日本語の読み書きができないのに詳細が分からずサインせざるを得ず,多言語に対応できる書類を希望していた.また,母国と療養方法が違うと思っていても言葉が通じず拒否したくてもできなかったり,検査の必要性に納得できなくても自分の主張が伝わらないといったもどかしさを語っていた.
「病院いっぱいあるでしょ.これサインして,はいこれサインしてって.僕の場合は奥さん(日本人)がやってくれたから…急なときにはアプリ(翻訳アプリ)使えないでしょ?わからないです.はっきりわからないままサインしないといけない.」
「看護師はリハビリ大事だよって言って,そうですかってなったけど,外国ならもっと休むかもしれない.いきなり体動かされても日本語でうまく言えないからやるしかない.」
在日外国人が受診行動をとおして実感した日本の医療における体験から,彼らが言葉の壁,受診システムの壁に加え,外見に基づく先入観の壁に直面していることが明らかとなった.本稿では,先入観の壁がもつ意味,対象者が浮き彫りにした潜在文化における価値観について考察する.
1. 個としての患者への注目を阻む言葉と先入観の壁の存在受診行動をとおして対象者は,【壁をつくられて向き合ってもらえない】思いを抱え,向き合ってもらえないのは,外国人とは会話ができない,外国人は面倒くさい存在という医療者の先入観がつくり出す壁であるととらえていた.
野中・樋口(2010)は,在日外国人患者と日本人看護師との関係構築において,患者を理解したいという意思がありながらも,看護師が患者との関わりを一時的にためらうプロセスがあることを明らかにしている.本研究における対象者の語りは,医療者全体に向けられたものであるが,文化的背景の異なる患者への関わりを回避する看護師の行動を,患者も感じとっていることが明らかになった.こうした看護師の行動の背景は,自文化を優先して関わりたいという看護師側の心理や,乏しい語学力の自覚によって生じる関わりへの自信のなさであると報告されている(野中・樋口,2010;長谷川ら,2002).しかし,言語的コミュニケーションをとろうと働きかけても向き合ってもらえないという対象者の語りは,会話ができないという先入観によって,看護師との関係構築のきっかけが阻まれていることを示している.それは,コミュニケーションを閉ざすという患者へのメッセージとなり,患者―看護師間の相互作用で成立する援助的人間関係の根底を揺るがすことになる.また,コミュニケーションエラーによる患者安全を脅かすことにもつながりかねない(Maeno et al., 2011).
さらに,通訳の役割を果たす家族と共にいても,家族に対してではなく,自分に向き合って話してもらいたいという対象者の語りからは,言葉の問題ではなく,自分の存在が認められないことによる危機感と,外国人患者というラベルではない,唯一無二の存在としての自分を理解してもらいたいという強い意志がうかがえる.つまり,【壁をつくられて向き合ってもらえない】ことは,関係構築のきっかけを阻むだけでなく,文化的価値観をもつ個としての患者の存在が尊重されないことであると解釈できる.文化において共有されている自己の通念である文化的自己観には,相互協調的自己観と相互独立的自己観がある(石黒・亀田,2010).それによると,アジア圏では「自己=他と根元的に結びついているもの」が一般的とされているが,北米では「自己=他から切り離されたもの」が一般的な信念とされている.こうした自己観は文化的影響を受ける上,価値あるものと認識されることから(木内,1996),【壁をつくられて向き合ってもらえない】ことは,相互独立的自己観をもつ者にとっては到底受入れられない,アイデンティティをも脅かす関わりであり,彼らにとってはそのような関わり自体が強烈な体験であったと考える.
2. 対象者の語りが浮き彫りにした潜在文化における価値観対象者は,【患者1人ひとりの文化的背景が注目されない】ことを実感し,日本人患者と医師との関係性,病室の様子,日本人患者のふるまいなどを観察して病院という文化的環境への適応行動をとっていた.病院には時間,ルール,空間,病院やスタッフへのレッテル等の独自の世界があるとされている(池田,1990).これら暗黙の了解が語られた背景の1つに,日本と対象者の出身国の医療制度や医療職に対する役割期待の違いがあると考えられる.これらの違いによる日本人の病院でのふるまい方,医師への関わり,食事の提供時間や食事に要する時間の感覚などは,対象者の日常とはかけ離れたものであったと推察される.
文化には,文化的行事など形式化された顕在文化と,人間関係のとらえ方や物事のとらえ方の範囲などを意味する潜在文化があるとされ,形式化されない潜在文化に接する時に誤解や摩擦が生じるとされている(田中・池沢,1999;松倉,1997).このことから,外国人の宗教や食習慣などは,文化的背景として注目されやすいが,本研究で対象者が暗黙の了解として感じとった患者−医療者関係,患者−患者関係などのとらえ方である潜在文化に対しては,価値が重んじられていなかったことが示唆される.周囲からうるさく思われても,患者は自分の思うことや意見をはっきり言うのが本当は大事だという対象者の語りからは,病院という環境においても自己の意見を述べることがその人らしさのあらわれであるといえる.このような態度は,日本では,治療や看護が停滞する,治療やケアを受け入れてもらえないなど,看護上の困難として認識されやすい(久保ら,2014).先行研究で外国人患者に対する「看護上の困難」とされてきた内容は,文化の違いにより生じた事象である.日本人の習慣や価値観を基盤にしてそれらを問題視するのではなく,異文化ゆえの現象として理解することが必要である.医療者は,自分の文化的背景が自身の価値観に影響していることを認識し,クライアントに対して自己の価値観の押し付けを生じさせるリスクについて意識する必要があるとされている(Campinha-Bacote, 1999).
国外では,文化を考慮した看護のあり方を示した研究がなされているが(Purnell, 2005;Narayanasamy, 2002;Kim-Godwin et al., 2001;Campinha-Bacote, 1999),それらのエビデンスとなっている対象は,医療者,医療を学ぶ学生,研究者である.そのため,これらの研究にはクライアントの視点が不足していることが指摘されている(Marzilli, 2014).本研究によって明らかとなった外国人がとらえた日本の医療における異文化体験の様相は,こうした指摘に応えるものであると考える.また,本研究における在日外国人の語りは,これまで明らかにされてこなかった対象者の潜在文化の価値に対する医療者の注目の必要性を明らかにし,日本における外国人へのケアのあり方に示唆を与えるものと考える.
3. 研究の限界と今後の課題本研究は,高等教育を受け,日本で職業を有する在日外国人という限定された22名の語りを分析した結果である.今回の対象者とは異なる背景をもつ外国人のデータにより,あらたな内容が見出される可能性は否定できない.今後は,受診・入院経験の頻度,疾患の重症度の違いなども考慮し,より多くの外国人の声を拾い上げる必要がある.
在日外国人は,言葉の壁,受診システムの壁に加え,外見に基づく先入観の壁に直面していることが明らかとなった.また,在日外国人は,受診行動や入院経験の中で,自身の文化的背景が注目されないことを実感しており,暗黙の了解を感じとりながら日本の病院環境への適応行動をとっていたことが明らかとなった.日本の医療者は,外国人の顕在文化に加え,人間関係や物事のとらえ方に関する潜在文化の価値に注目する必要がある.
謝辞:本研究にご協力くださった在日外国人の皆様に謹んで御礼申し上げます.
本研究は,JSPS科研費(25670927)の助成を受けて実施したものです.
利益相反:本研究における利益相反は存在しない.
著者資格:MTは研究の着想から論文作成まで研究全体に貢献,YMはデータ収集・分析の実施,論文への示唆および研究プロセス全体への助言.すべての著者は最終原稿を読み,承認した.