2020 Volume 53 Issue 5 Pages 418-424
2020 Volume 53 Issue 5 Pages 418-424
症例は72歳の女性で,閉塞性黄疸にて当院紹介となった.右第7肋間より経皮経肝胆道ドレナージ(percutaneous transhepatic biliary drainage;以下,PTBDと略記)を挿入した後,遠位胆管癌の診断で幽門輪温存膵頭十二指腸切除術を施行した.病理組織学的に中分化型管状腺癌Stage IAと診断された.術後3年目にPTBD刺入部痕に発赤疹を認め皮膚生検にて転移性腺癌と診断された.他臓器には明らかな病変を認めず皮膚腫瘤摘出術を施行し,胆管癌のPTBD刺入部再発(ly+,v+)と診断された.初回手術後4年6か月の体幹部CTで右腋窩に孤立性腫瘤を指摘され他臓器に異常所見を認めず,切除診断目的に腫瘤摘出術を施行し胆管癌の腋窩リンパ節転移と診断された.その後化学療法を開始したが4か月後に多発肺転移が出現し,初回手術から6年後に原病死した.今回,遠位胆管癌術後の異時性PTBD刺入部再発がその後のリンパ行性および血行性転移の起点となったと考えられる症例を経験した.
One potential risk of percutaneous transhepatic biliary drainage (PTBD) is tumor seeding along the catheter tract. A 72-year-old woman was referred to our hospital because of obstructive jaundice. Five weeks after inserting PTBD from the 7th right intercostal space, a pylorus-preserving pancreaticoduodenectomy was performed for the diagnosis of distal bile duct carcinoma. The patient was given a pathological diagnosis of stage I (T1 N0 M0) distal bile duct carcinoma. A tumor with rash on PTBD fistula was found and was removed 3 years after the first operation. Histological findings were compatible with bile duct carcinoma metastasis. An isolated lymph nodal mass of the right axilla was found by CT 4 years and 6 months after the first operation, and an excision biopsy was performed. Histological findings were compatible with bile duct carcinoma metastasis again. The patient underwent chemotherapy, but multiple lung metastases appeared 4 months later and she died 6 years after the first operation. We report on a case of PTBD fistula recurrence and right axillary lymph node recurrence after radical surgery for early distal bile duct carcinoma.
閉塞性黄疸に対する経皮経肝胆道ドレナージ(percutaneous transhepatic biliary drainage;以下,PTBDと略記)の合併症は,早期には門脈・肝動脈・胆管損傷などがあり,晩期には播種再発や瘻孔部再発がある.特に瘻孔部再発は腫瘍学的にも重大な合併症として報告されている1)~15).さらに,まれではあるが瘻孔部再発巣から直接腋窩リンパ節に転移する症例も報告されている7)14).今回,我々は閉塞性黄疸に対して術前にPTBDを挿入された早期遠位胆管癌の根治術後にPTBD刺入部再発と孤立性右腋窩リンパ節転移を異時性に来し,いずれも断端陰性の切除生検が可能であったが,術後に化学療法を施行したものの腋窩リンパ節転移巣の切除4か月後に多発肺転移が出現し,初回手術から6年後に原病死した症例を経験したので,文献的考察を加えて報告する.
症例:72歳,女性
主訴:黄疸
既往歴:2型糖尿病,高血圧,胆石症(63歳時に開腹胆囊摘出術術後),虫垂炎術後,子宮筋腫術後
現病歴:2型糖尿病で近医に通院していたが黄疸を指摘されて当院に紹介となり,同日緊急入院となった.腹部CTにて遠位胆管の狭窄と肝内胆管から遠位胆管にかけて拡張を認め,閉塞性黄疸の診断にて内視鏡的逆行性膵胆管造影検査(ERCP)を予定したが乳頭部からカニュレーションが困難であったため,右第7肋間から前区域枝にPTBDが挿入された.胆汁細胞診はClass Vであり遠位胆管癌と診断された.PTBD挿入後34日目に幽門輪温存膵頭十二指腸切除術(pylorus-preserving pancreatoduodenectomy;PpPD)が行われた.病理組織学的所見は遠位胆管癌 BiA,tub2,fm,ly1,pn0,pPanc0,pDu1,pA0,pN0,pHM0,pEM0,pT1bN0M0,pStage IA,curAであった(Fig. 1).術後32日目に軽快退院となり,その後は外来にて経過観察となっていた.術後3年目に右第7肋間のPTBDチューブ刺入部痕に2 cm大の硬結様発赤疹を認め(Fig. 2),増大傾向を示したため皮膚生検を施行したところ病理組織学的所見はadenocarcinomaであり,胆管癌のPTBD刺入部再発と診断された.

A: The resected specimen showing wall thickening of the lower bile duct. B: Histopathological findings showing moderately differentiated adenocarcinoma of lower cholangiocarcinoma.
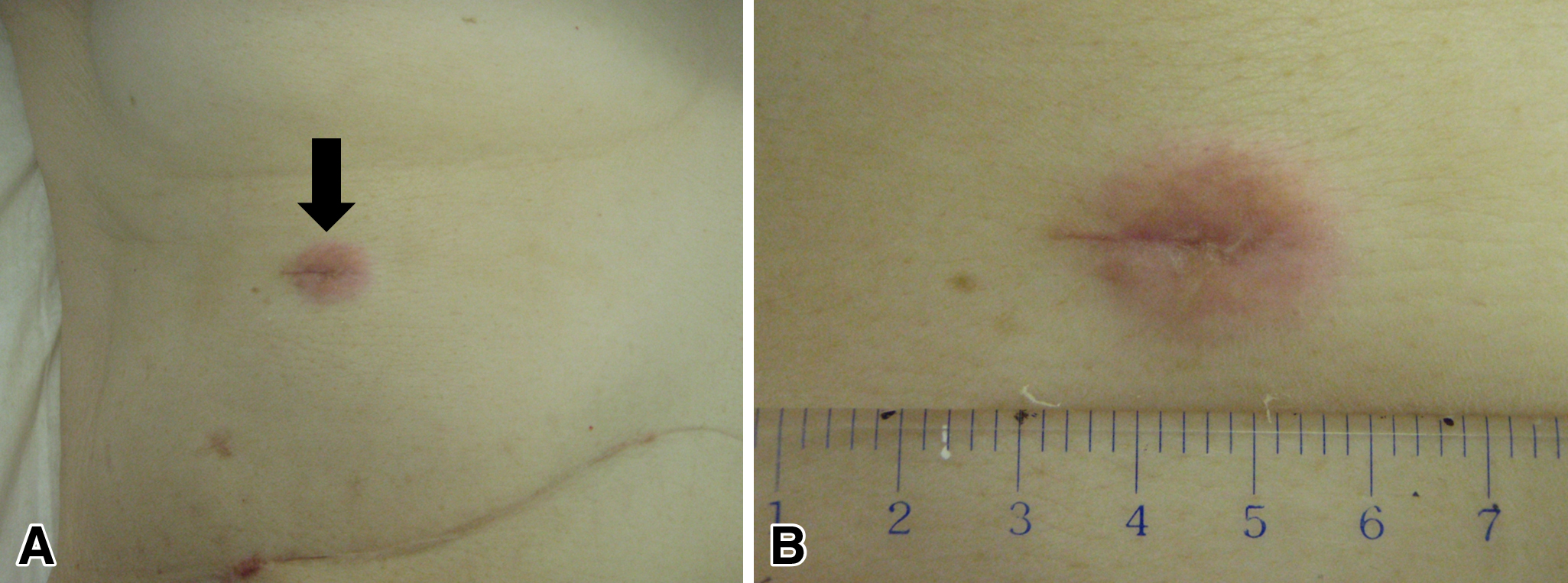
A: A skin rash was observed on the scar of the PTBD insertion site at the right 7th intercostal space (arrow). B: A skin rash on the PTBD insertion site was about 2 cm in size.
血液生化学検査所見:CEA 2.2 ng/ml,CA19-9 16.1 U/mlと腫瘍マーカーは正常であった.
検査所見:体幹部CTでPTBD刺入部の皮下腫瘤以外に肝臓やリンパ節に明らかな異常を認めず(Fig. 3),上・下部消化管内視鏡検査でも明らかな腫瘍性病変を認めなかった.以上より,遠位胆管癌のPTBD刺入部再発と診断し腫瘤摘出術を施行した.

Abdominal CT showing a skin nodule at the scar of the PTBD insertion site.
再発手術所見:局所麻酔下に右第7肋間の皮下腫瘍より約1 cmのmarginを確保して腫瘤摘出術を施行した.迅速病理検査で切除断端陰性を確認した.
PTBD刺入部再発巣病理組織学的検査所見:白色硬結様の腫瘍径は20 mm×5 mm(Fig. 4A),深達度は真皮までであり(Fig. 4B),組織像はmetastatic adenocarcinoma(ly+,v+)(Fig. 4C),切除断端は陰性だった.前回の病理組織像と同様に中分化型腺癌で,胆管癌PTBD刺入部再発と診断された.
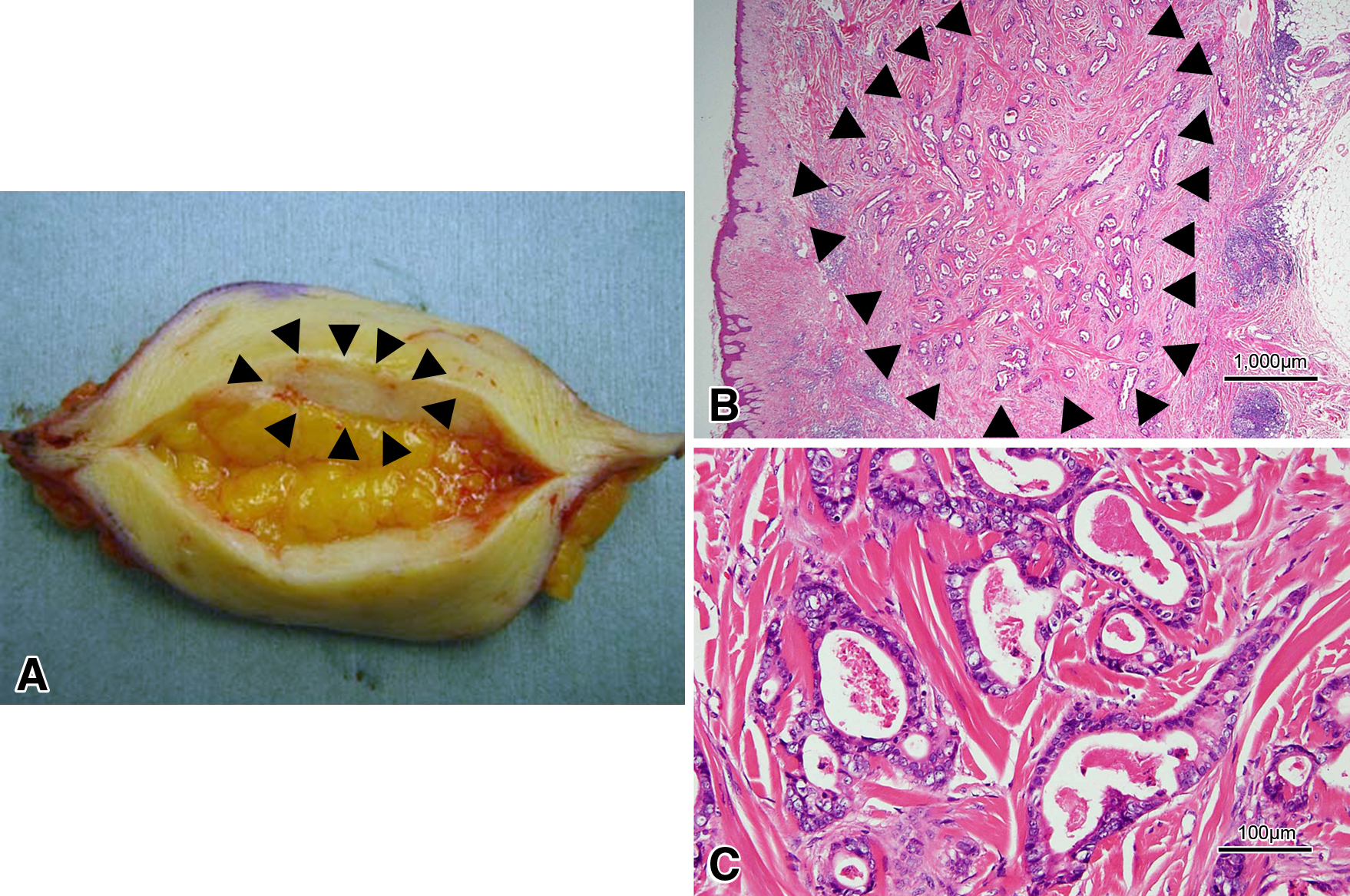
A: A resected specimen from the PTBD fistula rash. The white nodular tumor (arrowheads) was resected with a margin. B: Histopathological examination showing that the depth of the resected mass (arrowheads) remains in the dermis (×20). C: Histopathological examination showing that the resected PTBD fistula rash was a metastatic adenocarcinoma with lymphatic vessel invasion (×200).
再発手術後経過:術後はS-1®(80 mg/day)による補助化学療法を5か月間施行した.再発手術から1年6か月後(初回手術から4年6か月後)の体幹部CTで右腋窩に40 mm大で孤立性の腫瘤を指摘されたが(Fig. 5),肺を含めその他の臓器に腫瘤性病変や転移性病変を認めなかった.マンモグラフィー検査,上下部内視鏡検査でも異常所見を認めなかった.腫瘍マーカーはCA19-9 57.9 U/mlと上昇を認めた.PET-CTでも,肺や他臓器には異常所見を認めず右腋窩の既知の腫瘤にのみFDGの集積亢進を認めた(Fig. 6).切除診断目的に腋窩リンパ節切除生検を施行し,病理組織学的検査では以前の胆管癌の組織像と同様であり,胆管癌腋窩リンパ節転移と診断された(Fig. 7).術後の化学療法にジェムザール®(以下,GEMと略記)(1,300 mg/day,day 1,8,15)を4か月間投与したが,体幹部CTにて新規肺結節を両肺に2か所認め(Fig. 8),GEM+S-1併用療法に変更し3か月間投与した.しかし,肺結節は増加増大して多発肺転移と診断,初回手術から6年後に永眠された.
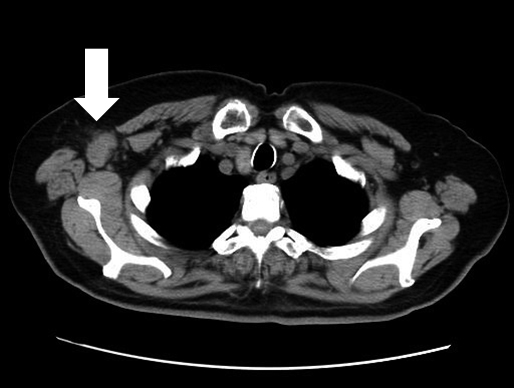
Body CT showing a 40-mm low-density area in the right axilla.
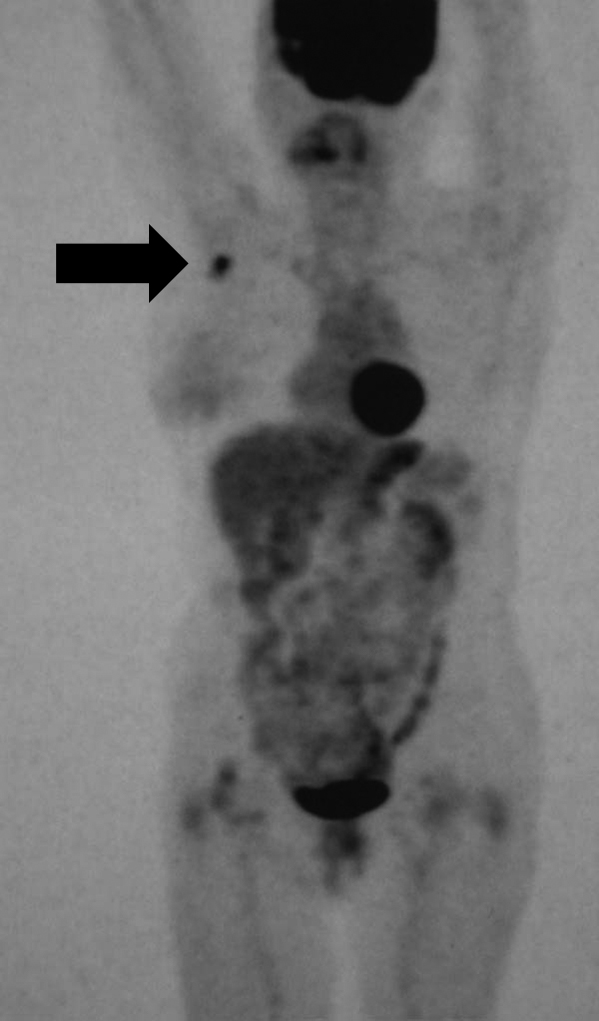
PET-CT showing an isolated hypermetabolic focus in the right axilla.
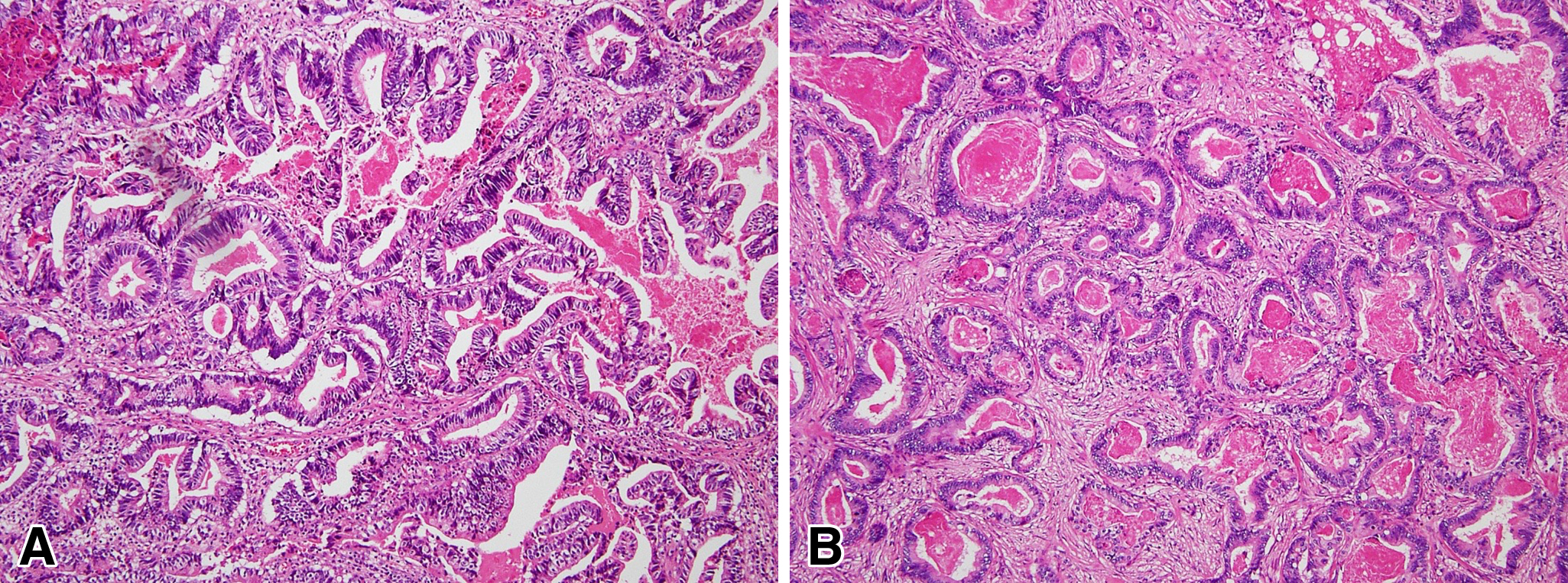
A: Histopathological examination of previous primary bile duct carcinoma. B: Histopathologic examination of the right axilla mass showing tubular adenocarcinoma, consistent with her previous primary bile duct carcinoma and PTBD fistula site recurrence.

Chest CT showing a single metastatic nodule (arrows) at the peripheral region of both the lungs (A: right, B: left).
黄疸に対するドレナージ処置にはPTBDと内視鏡的胆道ドレナージ術(endoscopic biliary drainage;以下,EBDと略記)があるが,低侵襲で治療効果が高いことから現在EBDが第一選択となってきている.本症例のようなEBD困難例や不能例にはPTBDが適応となるが,癌に対するPTBDの重大な合併症にPTBD瘻孔部再発がある.その頻度は4.2~5.2%で,原発巣切除からPTBD瘻孔部再発までの期間は,平均14.4~16.7か月1)と報告されている10)11)13).
胆管癌のPTBD瘻孔部再発切除後の腋窩リンパ節転移に関して,1964年~2018年の期間で医学中央雑誌にて「胆管癌,PTBD,再発」もしくは「胆管癌,再発,腋窩」で,PubMedにて「cholangiocarcinoma axillary metastasis」で我々が検索したかぎり,PTBD瘻孔部再発の報告は散見されたが,瘻孔部再発切除後の腋窩リンパ節転移に関する報告は2例のみであった7)14).
胆管癌の腋窩リンパ節転移を来す経路としては,胸腹壁の再発巣から胸腹壁皮下浅リンパ管を介して転移する経路7)1)16)と腹腔内リンパ系を介して転移(跳躍転移含む)する経路7)17)が挙げられる.後者に関しては,原発巣がかなり進行した状態であることが推測され,腋窩リンパ節にのみ孤立性に転移を来すことは非常にまれと考えられる.久保田ら17)は,進行胆管癌根治切除後にPTBD瘻孔部再発は認めずに頸部リンパ節転移を経て,腋窩リンパ節に転移を来した切除例を報告している.一方で武藤ら18)は,遠位胆管癌根治術後にPTBD瘻孔部再発は認めず左側胸部皮下と腋窩リンパ節に異時性再発を来した症例を報告しており,詳細な転移経路は不明としている.
本症例は根治的切除が施行された早期胆管癌であり,腋窩リンパ節に転移した経路として,PTBD刺入部に限局した瘻孔部再発巣と同側であることから,腹腔内リンパ系を介した経路よりもPTBD瘻孔部再発巣から胸腹壁皮下浅リンパ管を介した経路の方が有力と考えられた.これは,瘻孔部再発巣の病理組織学的所見でリンパ管侵襲陽性であったことからも支持される.
一方で胆管癌の肺転移については,Kawaguchiら19)が胆囊癌を含む遠位胆管癌の肺転移を切除した15例について報告しており,肺転移巣が一つ以下と初回手術から肺転移再発までの期間(3年以上)が独立した予後良好因子であると報告している.本症例の肺転移は初回手術から約5年経過して出現しているが,腋窩リンパ節転移巣の切除4か月後と早期でかつ化学療法施行中に2病変が出現したことから瘻孔部再発巣からリンパ行性転移とほぼ同時に血行性転移も来していた可能性が推測される.これは瘻孔部再発巣の病理組織学的所見で脈管侵襲陽性であったことからも支持される.瘻孔部再発巣の病理組織学的所見でのリンパ管・脈管侵襲に応じて,その後の経過観察でも遠隔転移を念頭におく必要がある.
胆道癌瘻孔部再発の予後は一般的に不良とされるが,瘻孔に沿った皮膚・腹壁・肝臓に限局したものであれば,切除により良好な予後が期待できるため12),切除可能な病変であれば手術が最善の治療であると考えられる.本症例は治癒する可能性が十分ある進行度の早期遠位胆管癌であったが,手術後3年目にリンパ管侵襲を疑うPTBD刺入部に限局する瘻孔部再発を来し,再発巣を摘出した後に補助療法を付加したものの術後4年6か月目にリンパ行性による右腋窩リンパ節転移,4年10か月目に血行性転移による多発肺転移で6年後に原病死となった.
本症例は非常にまれな病態ではあるが,PTBD瘻孔部再発を認めた症例において,皮下浅リンパ管を介した遠隔リンパ節転移や血行性転移による肺転移が出現することも念頭において経過観察をする必要がある.
利益相反:なし