2024 年 83 巻 2 号 p. 94-97
2024 年 83 巻 2 号 p. 94-97
症例:59歳,女性
主訴:夜間,歩行後,立位姿勢後のふらつき
既往歴:気管支喘息,脳梗塞,全般性不安障害,うつ病(某精神科通院中)
内服薬:ミルタザピン,クロチアゼパム
現病歴:20XX–2年10月に発症した脳梗塞後,歩行時や起立姿勢継続時の浮動感を発症し,症状が継続するため20XX年4月に近医より当院に紹介となった。初診時のDizziness Handicap Inventory:DHIは38点であった。
初診時所見・結果(20XX年4月)
眼振所見:左下頭位で左向きの眼振を認めた(図1)。
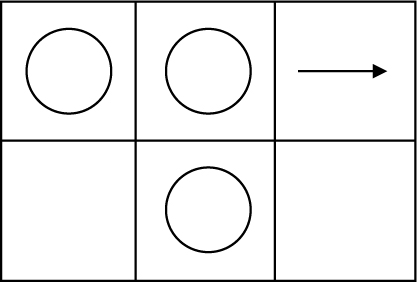
左下頭位で左向きの眼振を認めた。
重心動揺検査:正常であった(図2)。
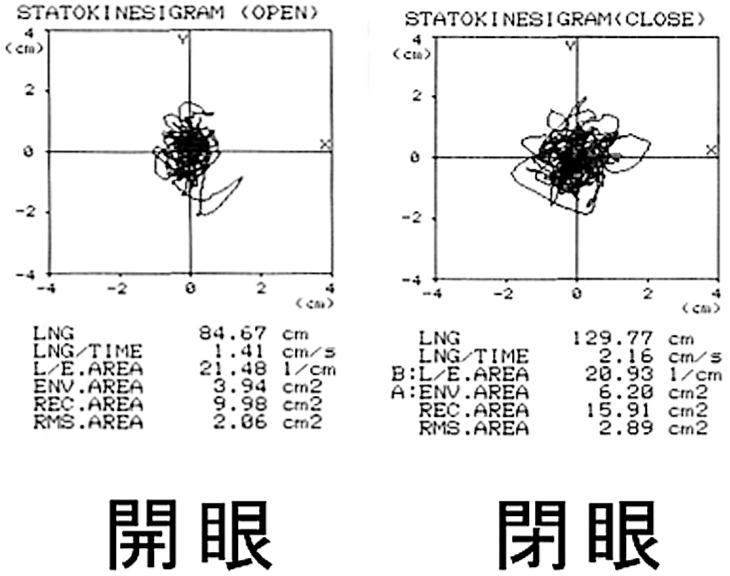
初診時 正常範囲内であった。
純音聴力検査:右16.3 dB,左17.5 dB(四分法)
MRIT1WI画像:両側内耳道に聴神経腫瘍を認めなかった(図3)。
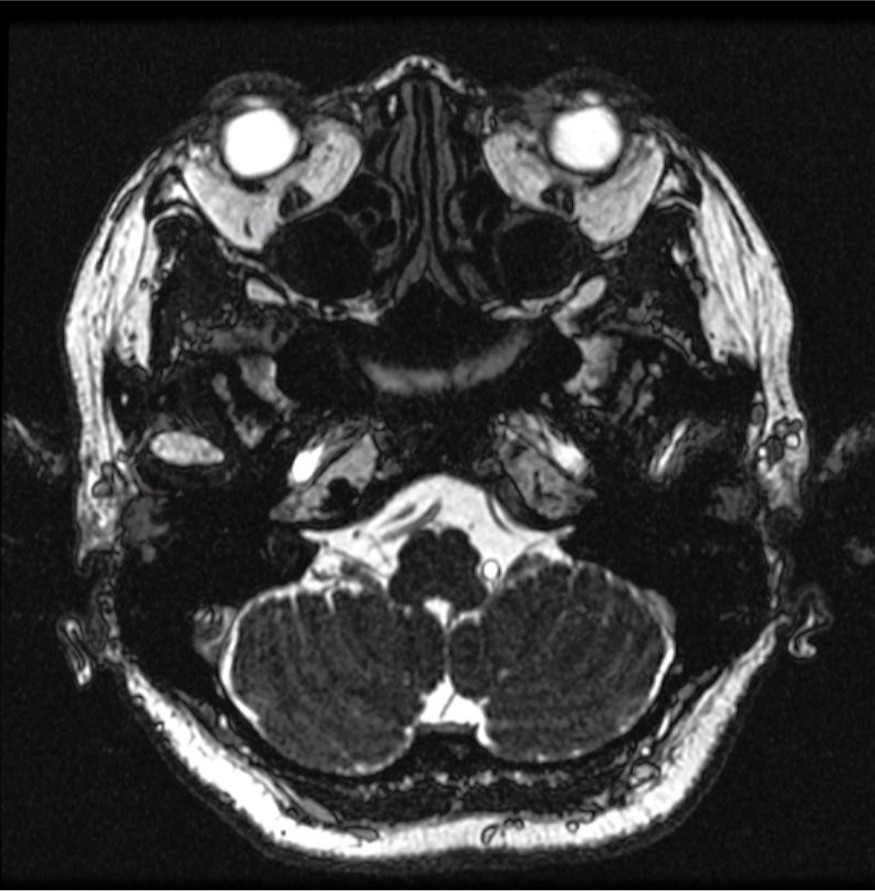
両側内耳道に聴神経腫瘍を認めなかった
温度刺激検査:44°Cで両側反応なし,30°Cでは右22度/秒,左は反応なし,左10°Cで53度/秒であった。左側の外側半規管麻痺があるものの,廃絶はしていない状況であった。
State-Trait Anxiety Inventory:STAI 状態不安44 特性不安34。
一側性の前庭障害として漢方薬(半夏白朮天麻湯)処方,前庭リハビリテーションの指導を行ったがめまい症状は改善を認めなかった。精神科でミルタザピン(リフレックス®)が1錠から2錠に増えたにもかかわらず,徐々にDHIは上昇した。
20XX + 2年4月:患者の希望で20XX + 2年後に某大学病院めまい外来を受診した。大学病院では,oVEMPでは左卵形嚢の機能低下を認め,左前庭機能障害,自律神経障害や心因性めまい,下船病,恐怖性姿勢めまいの診断を受けた。また,臥位の頭位検査で左有意の方向交代性向地性眼振を認めたため水平半規管型BPPVの診断を受けた。担当の医師より歩行訓練やModified Lempert法1)の指導を受け,めまい症状は改善した。しかし他県の大学病院への通院は困難であり,患者の意思で通院が中断するに至った。
通院中断後は再度DHIが上昇し,60–70点台となった。診察時にも車椅子利用が中心となった。症状の持続と悪化は一側性の前庭障害のみでは説明しきれない為,潜在的な疾患としてPersistent Postural-Perceptual Dizziness(持続性知覚性姿勢誘発めまい:PPPD)が候補に挙がった。改めて患者に症状を尋ねるとスマホなどのモニター画面を見ることができない症状に加え,立位姿勢や歩行後にめまい症状が増悪する点などPPPDに一致する所見が見られた。Niigata PPPD Questionnaire:NPQは,66点(立位23点,体動20点,視覚23点)であって,PPPDの診断に至った。
20XX + 3年5月:別の精神科に診察を依頼した。薬剤への介入(薬剤の変更)によってエスシタロプラム(レクサプロ®)が1.5錠で開始され,ミルタザピン(リフレックス®)は3錠→2錠→1錠→0.5錠→中止,リーゼは3錠→2錠→1錠→中止,と時間をかけながら減量していった。しかしSTAIによる不安評価では薬剤の減量時には状態不安66,特性不安60まで上昇した。20XX + 4年1月に認知行動療法を開始したところ,STAIによる不安評価は徐々に改善を認め,状態不安37,特性不安35と低下した。DHIも徐々に低下した。20XX + 5年5月でDHIは40台まで改善しかつ内服薬もエスシタロプラム単剤のみとなった(図4)。NPQは,最終的には50点まで減少した(立位23点→17点,体動20点→13点,視覚23点→20点)。現状では体調が悪化した夫を車で送り迎えするまでADLが改善した。
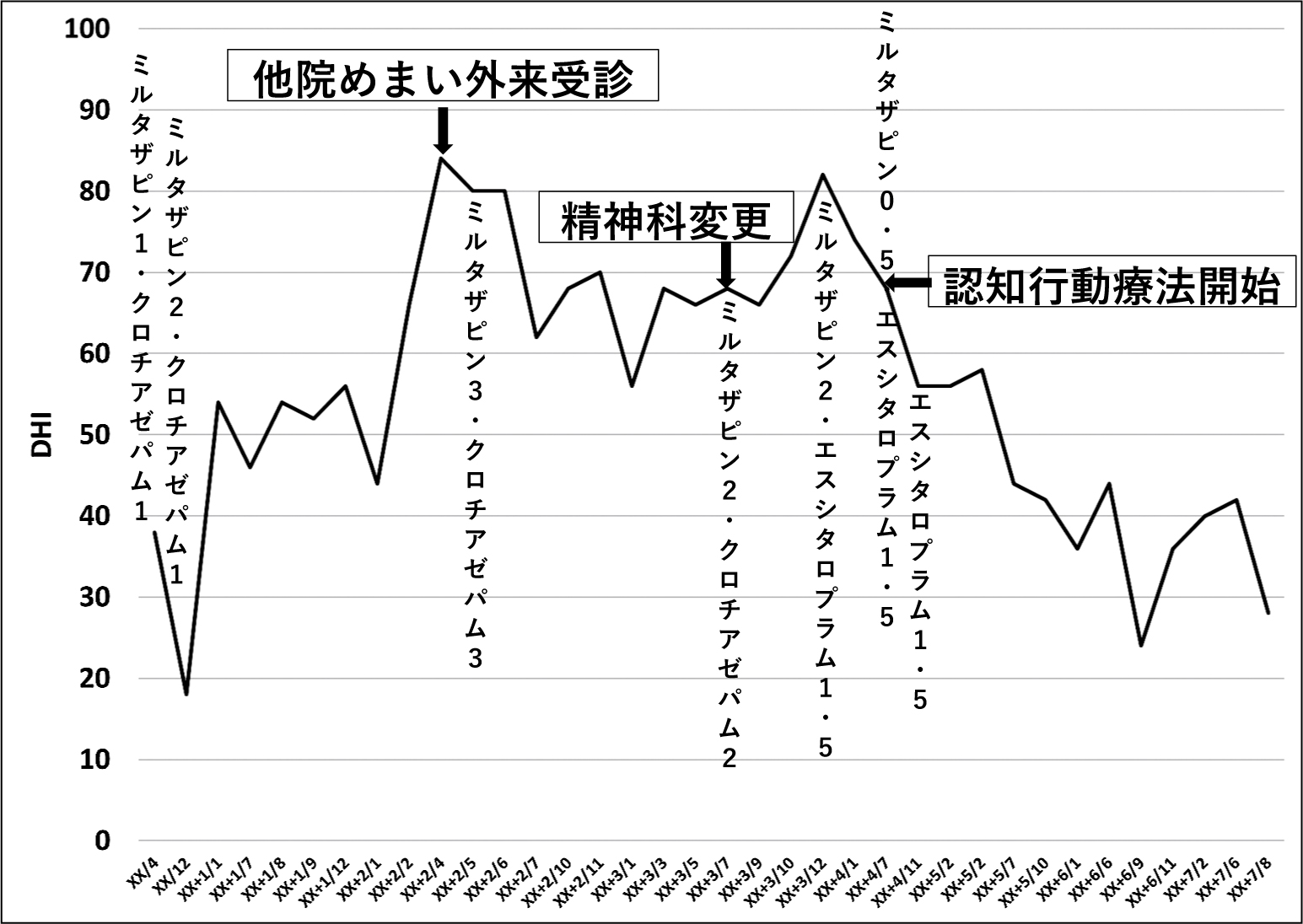
精神科医による薬剤の変更と認知行動療法がDHI改善をもたらした。
DHIの推移:別紙に示す通りである(図4)
本症例は初診時に一側性前庭障害で精神科のかかりつけがある患者で,徐々にPPPDに移行した。PPPDの向精神薬以外の薬物治療の報告は少ないが,半夏白朮天麻湯の効果が報告2)されている。本症例では同漢方を一貫して投与したが劇的に抑制する効果は認めなかった。DHIが改善を認めず,向精神薬も増量している状況で向精神薬の調整や抗精神薬の処方を耳鼻科側から行う事は憚られたため,他の精神科医に診察を依頼した。その結果,介入(薬剤の減量)と認知行動療法(CBT:1970年代に米国のBeck3)により開発)が行われた。認知行動療法では下記①~④を日記に記載して認知のゆがみを修正した。①今起こっている事は何か,それをどう感じているか,②根拠を書く。③他の可能性を書きだす。④こういう事があったらこうした方が良いかもしれないと対策法を検討する。認知行動療法の効果については複数報告4)5)されている。本症例では精神科による介入(薬剤の減量)で不安が増悪したが,これに対する認知行動療法(CBT)が有効であった。NPQの改善は軽度であったがふらつきへの受け入れはかなり改善している。精神科の介入(薬剤の減量)と認知行動療法でDHIの減少を認め日常生活を送れるようになっている。
慢性めまい診療では,しばしば初診時からすでに心療内科を含めた精神領域のかかりつけ医を持つ患者がいる。その患者がPPPDに罹患していてかかりつけ精神科医にこれに対する治療方針がない場合,耳鼻科側の治療のみでは症状が改善せず治療に難渋することが多い。めまいを診療する耳鼻科医は,精神科の中でPPPDに対して適切な薬剤介入と認知行動療法を指導できる精神科医を探して連携を取る必要がある。
認知行動療法の主な技法に認知再構成法と問題解決法3)がある。
認知再構成法(Cognitive reconstruction)とは,過度にネガティブな気分や不適応な行動を引き起こす認知に焦点を当て,そのような非機能的な認知を自己修正するための技法である。
問題解決法(problem solving training)とは,生活上の諸問題に対する適応的な解決の手続きを主体的に考え,実践するための技法である。
これらは認知行動療法で最も頻繁に活用され,多様な問題に適用可能な効果の高い二大技法である。
利益相反に該当する事項はない。