2021 Volume 42 Issue 1 Pages 9-17
2021 Volume 42 Issue 1 Pages 9-17
乳児血管腫は自然消退する腫瘍であるが,消退後の残存病変が問題であり,修正手術を必要とする症例が少なからずある.当クリニックではロングパルスダイレーザー(595 nm)とプロプラノロール内服あるいは両者の併用で積極的に治療介入し,局面型は1才以下で,腫瘤型は2才台で早期に確実に消退させている.残存病変を軽くするためには,発症初期から治療を開始して腫瘤の増大を抑制することが重要だと思われる.
Infantile hemangioma (IH) is a self-resolving tumor. However, some patients with IH require revision surgery due to the presence of residual lesions after regression. Our clinical therapeutic strategy for IH involves aggressive interventions using a long pulsed dye laser (595 nm) (including a cooling device with a variable pulse width) to reduce redness, oral propranolol administration, or a combination of both methods. The early intervention strategy used at our clinic eliminates the plaque- and mass-type IH in children aged less than 1 and 2 years, respectively. Beginning treatment at an early stage of IH seems to be important to suppress the growth of the tumor.
乳児血管腫(Infantile Hemangioma: IH)はISSVA分類ではglucose transporter-1(GLUT-1)陽性の毛細血管内皮細胞の良性腫瘍とされている.IHは赤くて表面が凹凸のある野苺のような外観を呈するため,従来は「苺状血管腫」と呼ばれていた.乳児の良性腫瘍の中で最も多くみられ,「あざ」の中でも最も多く,27年間の当クリニックのあざ外来総数6,778名中3,357名がIHで49.5%と半数を占めていた.さらに,IHは血管内皮細胞が腫瘍性増殖後にアポトーシスを起こして自然消退する特異な経過を辿る腫瘍である.
IHの治療は2016年9月にプロプラノロール(以下,PRN)内服薬が本邦でも承認され,大きく前進した.それまではステロイドの使用やダイレーザー(冷却装置付きのパルス幅可変式色素レーザー:以下,レーザー)照射が治療の中心であったが,腫瘤型や重症例の治療には限界があった.またレーザー照射に伴う潰瘍形成などの合併症が見られたため,IHが自然消退する疾患ならば積極的に治療すべきでない「wait and see policy」経過観察という考え方が現在でもある1,2).しかしながら,PRN内服の登場により,レーザー照射と併用して残存病変をより軽くする積極的な治療介入ができる時代になったと思われる1,3).
但しIHの症状は多彩で経過に個人差が大きいため,症例によって治療方針が異なる.またクリニックと総合病院でも初診時の月齢や重症度が異なれば,当然治療方針も変わってくるであろう.
本稿ではIH治療の問題とIHの治療戦略についてクリニックの立場から述べる.
IHの発症頻度には人種差があり,本邦では1.7%,白人では2~12%,アフリカ系アメリカ人では1.4%,台湾では0.2%と報告されている4).またIHは人種に関係なく早期産児,低出生体重児に多く,海外では37週未満で4.3%5),2,000 g未満で12.7%と報告されている6).さらに,IHは女児が男児に比べて3~9倍多い.当クリニックの262例では,男女比2.7倍,単発例が85%,多発例が15%であった7).
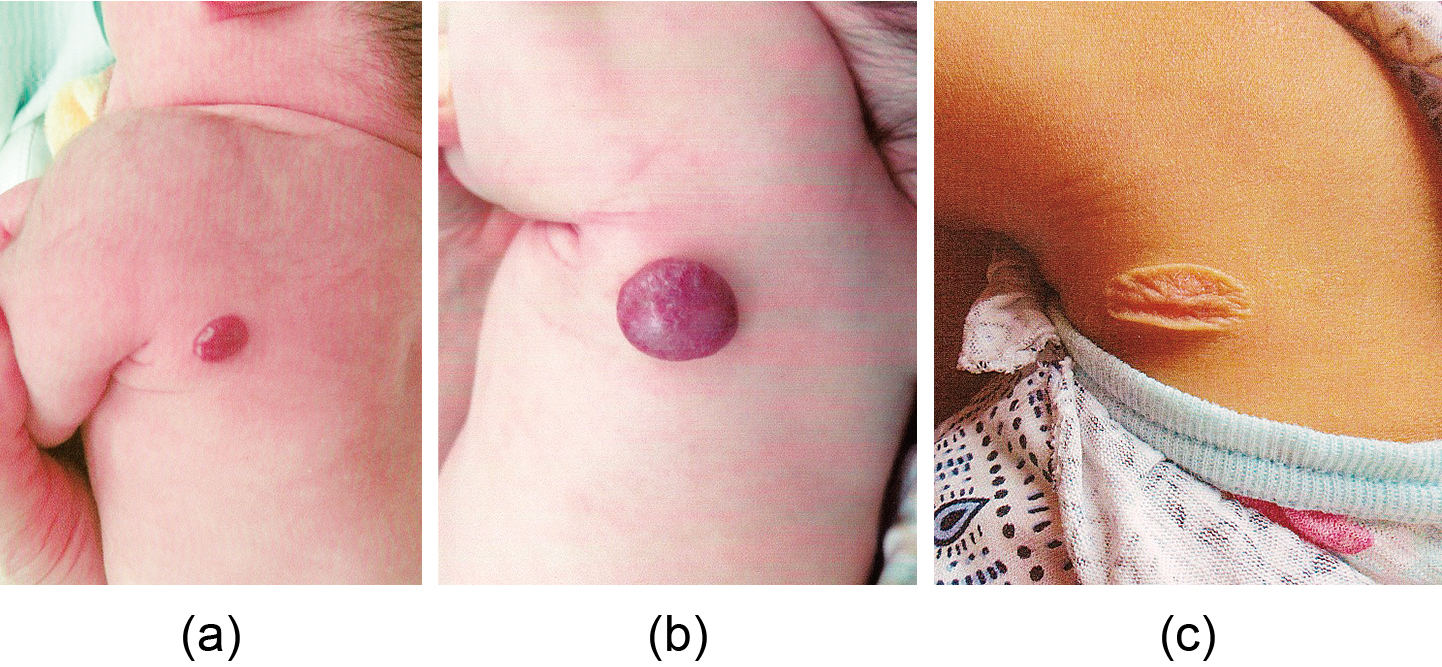
本邦ではIHの病型は,局面型,腫瘤型,皮下型の3型に加えて,これらの組み合わさった混合型で分類されることが多い.提唱した中山によれば,発症頻度は局面型が57%,腫瘤型が40%,皮下型が3%と報告している8).なお,IHは月齢とともに症状が変わる一連の病態であり,増殖期の症状で最終的に型が決まることになる.局面型は赤色部分が軽度隆起(3 mm以下)して真皮上層に病変が局在する.腫瘤型は境界が明瞭な濃赤色の結節を形成しており,病変は真皮深層から皮下脂肪織に局在する.皮下型は病変が皮下脂肪織にあり青色調の皮下結節を呈しているため,レーザー照射ではなくPRN内服の適応となる(Fig.1).

Subcutaneous type of infantile hemangioma on the nasal apex region (Cyrano’s nose)
IHの発症は殆どが生後1~2週間以内で,前駆症状として貧血斑,血管拡張が見られることがあるが,一部は出生時から存在していることもある.IHは1ヵ月頃より急速に増大し,赤色も濃くはっきりしてくる.そのため,1ヵ月健診は早期治療のポイントとなる重要な健診であり,この健診による紹介受診の症例が多い.IHは1~2ヵ月で急速に増大し,5ヵ月までに増大のピーク時の80%に達する(増殖期).腫瘤が増大するほどに皮膚が過伸展され,不可逆性のダメージを受ける.消退後に瘢痕を残すことになるため早期に治療介入し,腫瘤形成を抑制することが望ましい.7~8ヵ月頃には増大のピークとなり,1歳を過ぎると退縮期に入り,3~5歳までに徐々に赤色,腫瘤が消退して10歳頃までに消える(消失期).このIHの臨床経過を保護者に説明する際に「7-5-3の法則」を使うと分かりやすい.概ね7歳で70%,5歳で50%,3歳で30%の比率で赤色の色調や腫瘤は消退していく9).しかし完全に消退するわけではなく,何らかの残存病変が見られることが多い.IHの経過には個人差があることを,初診時に十分に説明する必要がある.
発症部位は従来,頭頸部が6割と最も多く躯幹が2割と報告されていた4)が,著者の症例では躯幹が4割と最も多く,頭頸部が3割でこの2部位で全体の7割を占めていた7).
IHの症状は多彩で,増殖力や経過に個人差が大きいため,初診時に病変の進行を予測することは困難である.
前医や保健師に「IHは自然に消えるから待ちなさい」と言われたものの,「逆にIHが盛り上がってきた」,「1歳過ぎてもIHが消えない」と保護者が不安になり,当クリニックを受診する症例が今でも多い.「wait and see policy,IHは治療しなくても自然に治る」という魅力的な言葉は,今でも産科,小児科の一部の医師や保健師などの医療従事者に,幅広く根強く浸透している.Fig.2では生後2週目頃は赤色が薄かったため,小児科医に「経過観察で良い」と言われたが,その後急速に増大した症例である.生後1ヵ月の初診時には,皮下にも腫瘤を形成し混合型を呈していた(Fig.2a).PRN内服を開始し腫瘤の退縮は見られたものの赤色の消退が遅いため(Fig.2b),生後5ヵ月(PRN 2ヵ月内服後)からレーザー照射を併用した.1歳5ヵ月(PRN内服 15ヵ月目,レーザー5回照射2ヵ月後)併用後より赤色が著明に薄くなってきて,腫瘤の退縮も促進された(Fig.2c).
Mixed type of infantile hemangioma on the left chest region
(a) At the first visit to our clinic at the age of 1 month; (b) After oral propranolol therapy for 2 months (patient age: 5 months); (c) After oral propranolol therapy for 15 months and 2 months after 5 dye laser treatment (patient age: 1 year and 5 months)
初診時に「経過観察」の方針を告げられると,患者側は治療しなくてもきれいに治ると誤解して再診しない症例も多い.IHの自然消退を待つ経過中に急速に増大して瘢痕を残した場合には,医療トラブルとなる可能性もある.そのため「IHは自然に消える」という言葉は,リスクを伴うため安易に使うべきではなく,IHは「3歳以降に,何らかの後遺症を残して消退する」疾患と捉えて治療した方が良いと思われる.
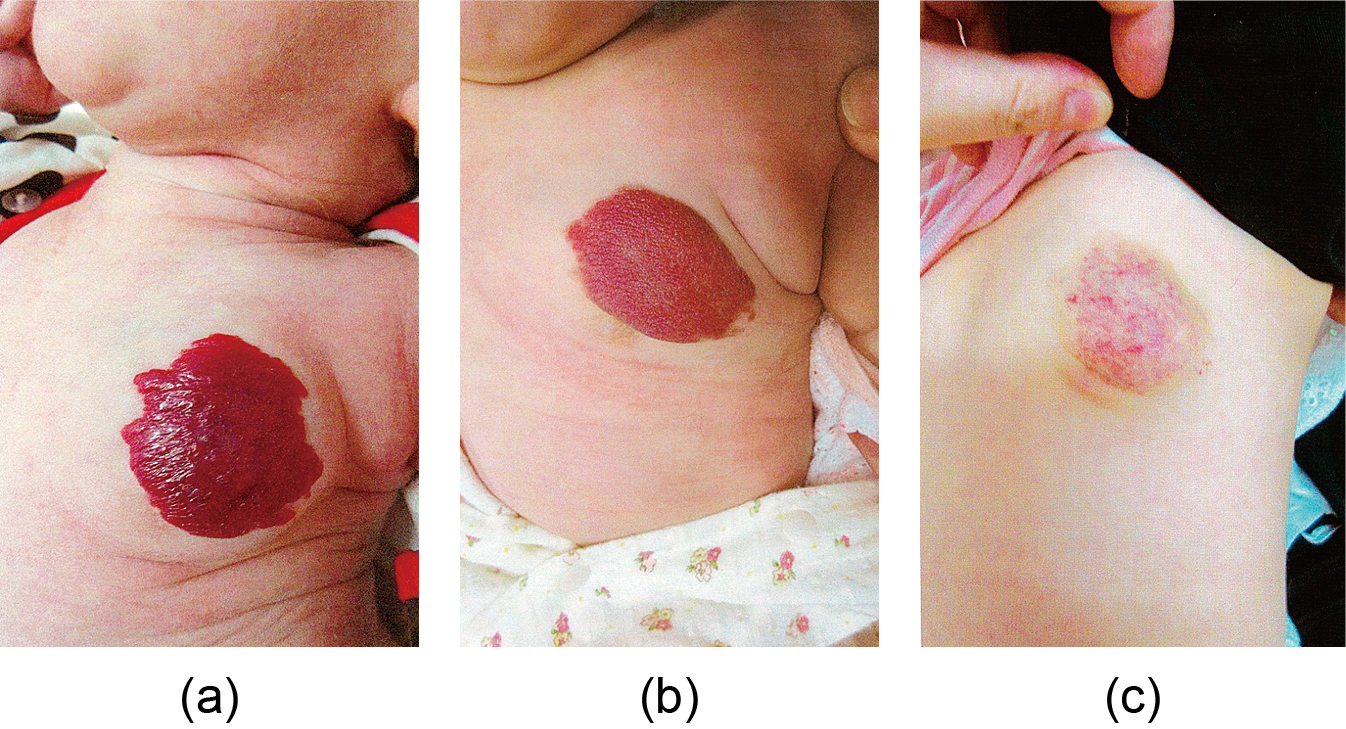
4.2 消退後の残存病変IHは完全に消退する症例は意外に少なく,消退後には色素沈着,色素脱失,毛細血管拡張,萎縮性瘢痕,皺状瘢痕,禿髪など何らかの残存病変が見られることが多い(Fig.3).時には修正手術まで必要とする症例もあり,成長後の精神面への影響が危惧される(Fig.3c).未治療の場合は,77.3%10),PRN内服でも23%11)に残存病変が残ったとの報告がある.
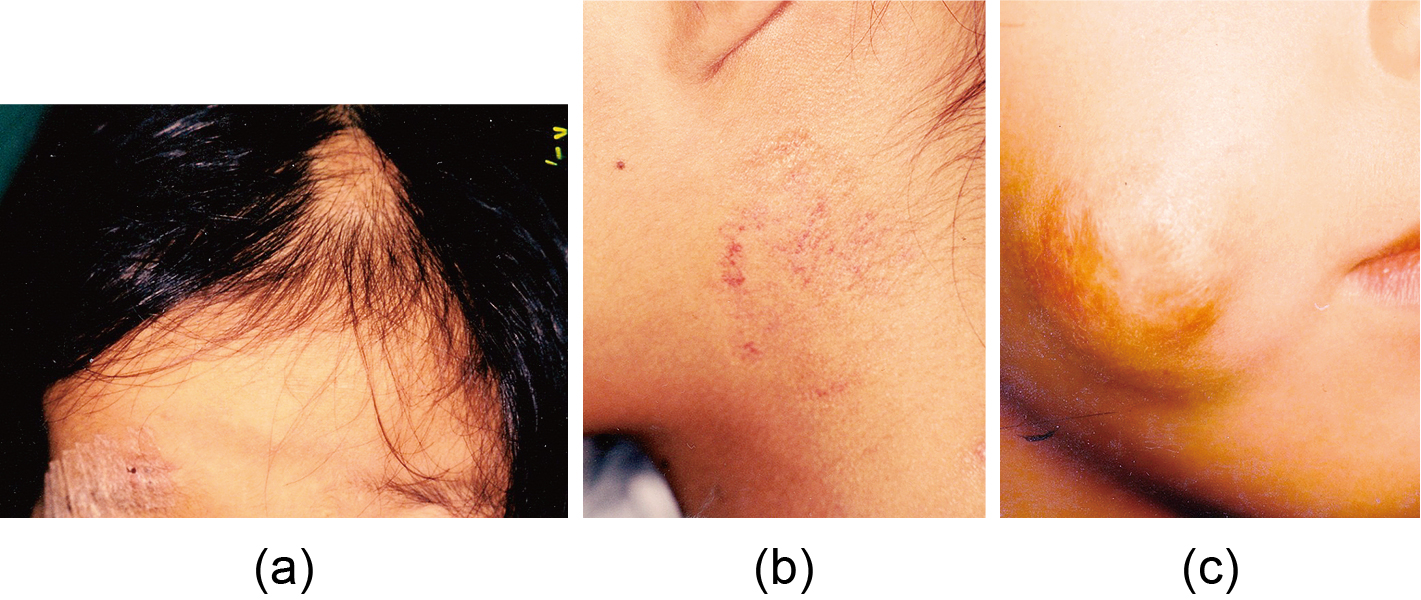
Cases with a chief complaint of residual lesion after regression (nontreatment)
(a) At the age of 4 years, baldness after scarring was observed; (b) At the age of 20 years, telangiectasia was detected; (c) Scar with subcutaneous nodule
河野らのIHの診療アルゴリズムによると,整容面が気にならない,瘢痕が残っても構わない部位や大きさは経過観察で良いとされているが4,12),初診時の判断は難しいため,治療は保護者の希望によることになる.Fig.4の初診時の症状が該当すると思われる.生後1ヵ月の初診時には1.5 cm大で局面型をしていた(Fig.4a).レーザーを2回照射したものの,2ヵ月頃より急速に増大し,4ヵ月では腫瘤の増大がピークに達した(Fig.4b).1歳過ぎには退縮傾向となり,1歳11ヵ月では皺状,萎縮性瘢痕を残して消退した(Fig.4c).思春期になっても瘢痕が目立ったため,修正手術が必要であった.
Tumorous type of infantile hemangioma on the left shoulder region
(a) At the first visit to our clinic at the age of 1 month; (b) Two months after 2 dye laser treatment (patient age: 4 months); (c) Three months after 8 dye laser treatment (patient age: 1 year and 11 months): Atrophic scar remained.
Fig.5は生後1ヵ月(Fig.5a)からレーザーを2回照射しても腫瘤の増大を抑制できず(Fig.5b),生後3ヵ月からPRN内服投与に切り替えた症例である.内服開始2週目頃から腫瘤は退縮傾向となり,2歳11ヵ月で内服を終了したが,赤色部の皮膚が過伸展されたため萎縮性瘢痕が残った(Fig.5c).眼瞼,口唇,耳介など整容面ならびに機能面で問題となる部位は,初診時に病変が小さくても,レーザー照射で経過を見ながらPRN内服を検討すべきである.

Mixed type of infantile hemangioma on the right eyelid region
(a) At the first visit to our clinic at the age of 1 month; (b) One month after 2 dye laser treatment (patient age: 2 months); (c) After oral propranolol therapy for 2 years and 3 months and 2 years and 3 months after 3 dye laser treatment (patient age: 2 years and 5 months)
当クリニックはIHの発症初期の乳児の紹介受診が多く,2019年度は生後1ヵ月以内の症例が34%(28/83名),生後2ヵ月までの症例が58%(48/83名)と半数以上を占めていた.またIH症例の76%が局面型であり軽症例が多かった7).
5.1 使用機器と照射条件当クリニックのダイレーザー装置は,冷却装置付きパルス幅可変式ロングパルスダイレーザー(V-beam,シネロン・キャンデラ社)である.波長は595 nm,可変式パルス幅は0.45~40 msecである.
IH治療の照射条件は,スポットサイズは7 mmを使用し,パルス幅は10~20 msec,出力は8~12 J/cm2,皮膚冷却システム(dynamic cooling device:DCD)は40/20 msecにしている.臨床症状や発症部位によって照射条件を調整しているが,初回は出力を低めにして痂皮,水疱ができないように照射を開始している.他のあざと違ってIHの皮膚は,伸展され脆弱である事を念頭に置くべきである.河野はアポトーシスを「後押し」する感覚の治療が望ましいと述べている1).
5.2 早期の治療介入(Fig.6)当クリニックでは初診時にIHの特異な経過を説明し,保護者が同意すればすぐにレーザー照射を開始している.局面型の場合,まずレーザーを1回照射して2週間の反応を見る.反応が良ければ,1ヵ月後に2回目を照射している.1~2回のレーザー照射に反応せず増大する場合は,PRN内服を検討する.1~2回のレーザー照射で消退傾向になれば,1歳以内に数回のレーザー照射で治療終了となることが多い.境界不鮮明で,赤色点状局面の初期病変には,レーザー照射は著効する.言わば「 苺 」の外観を呈する前に治療を開始したい.Fig.7は従来ならば「経過観察」の方針かもしれないが,早期の照射により1歳以下で確実に消退させることができ,メリットは大きいと思われる.
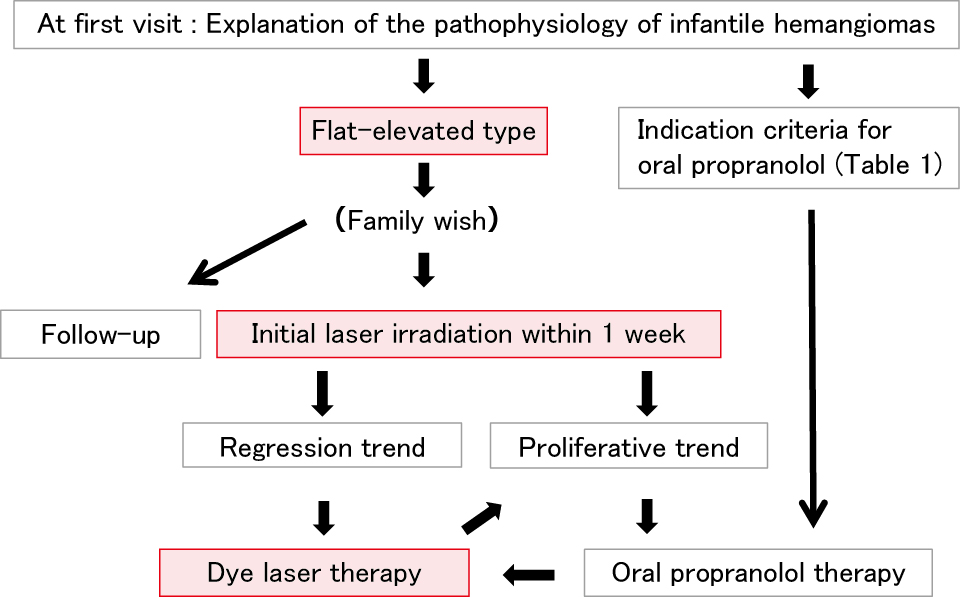
Treatment strategy at our clinic

Flat-elevated type of infantile hemangioma on the left elbow and forearm region
(a) At the first visit to our clinic at the age of 2 months; (b) Three months after 3 dye laser treatment (patient age: 9 months)
手足のIHは早期のレーザー照射が著効する部位で,殆どの症例が増殖を抑制でき残存病変が残らなかった(Fig.8).頭部は混合型を呈することが多く,早期の照射により1歳位で禿髪を残さずに消退する7).被髪頭部のレーザー治療には異論があるが,消退後に瘢痕脱毛が残った症例(Fig.3a),脱毛を伴う結節が残り修正手術を要した症例(Fig.9)を経験したため,当クリニックでは被髪頭部のIHも積極的に治療している.なおレーザー照射で脱毛となった経験はない(Fig.10).手足や頭部のように,皮下が硬い部位でのIHは,早期のレーザー照射が有効であり,残存病変がほとんど残らない.前腕,下腿のIHも残存病変が比較的軽い印象がある.その反面,顔面,上腕,外陰部などの皮下が軟らかい部位のIHは,腫瘍が増殖しやすいためか,瘢痕が残ることが多い.特に臀部は排泄物で汚染され浸軟し,摩擦部位であるため潰瘍が生じやすくハイリスクな部位である(Fig.11).IHの発症部位による治療効果の違いは,初診時の説明時に有用である.
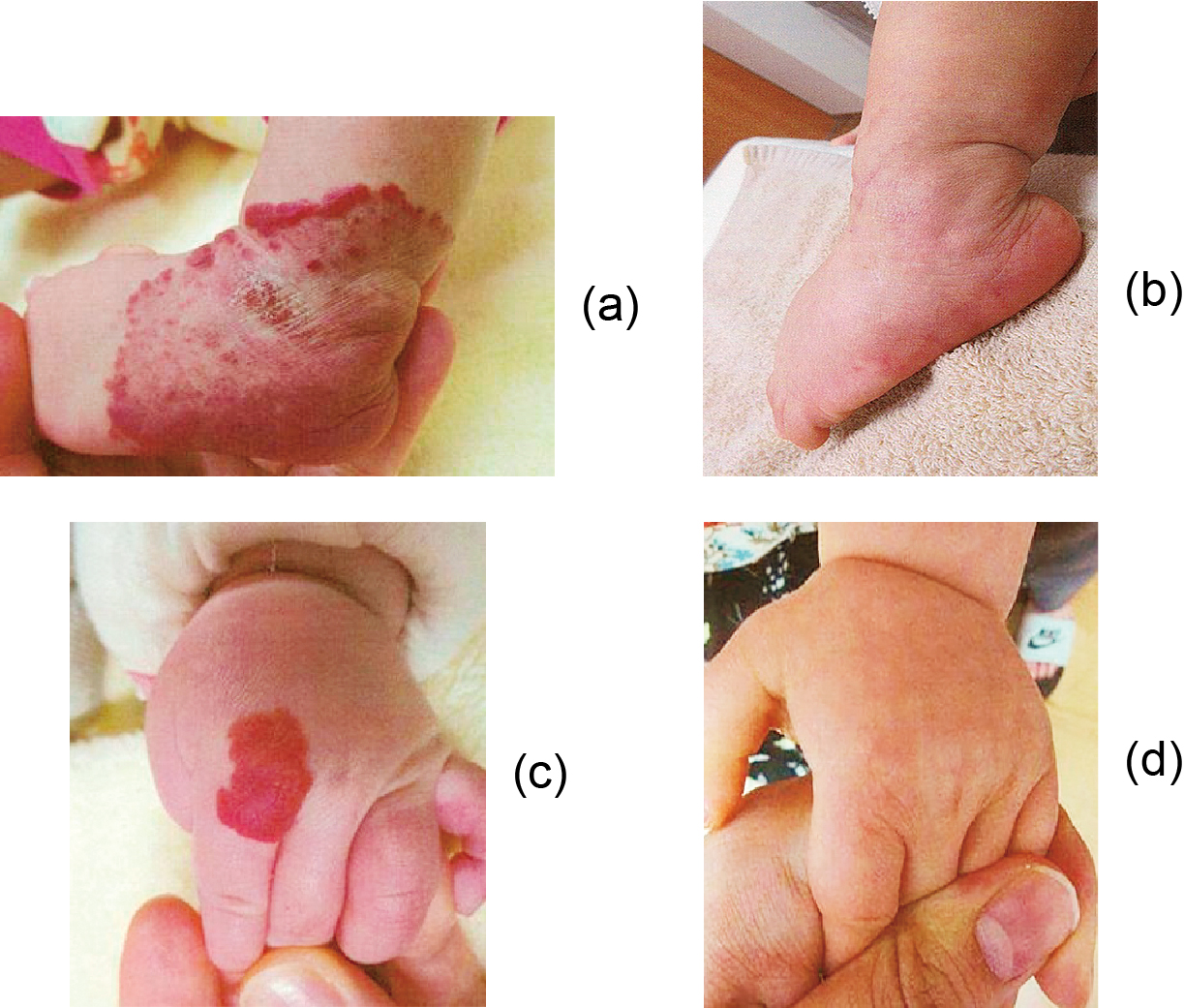
Flat-elevated type of infantile hemangioma on the right lower leg (a, b) and the left hand (the forefinger) (c, d)
(a) At the first visit to our clinic at the age of 2 months; (b) Three months after 4 dye laser treatment (patient age: 1 year); (c) At first visit to our clinic at the age of 4 months; (d) Three months after 3 dye laser treatment (patient age: 10 months)
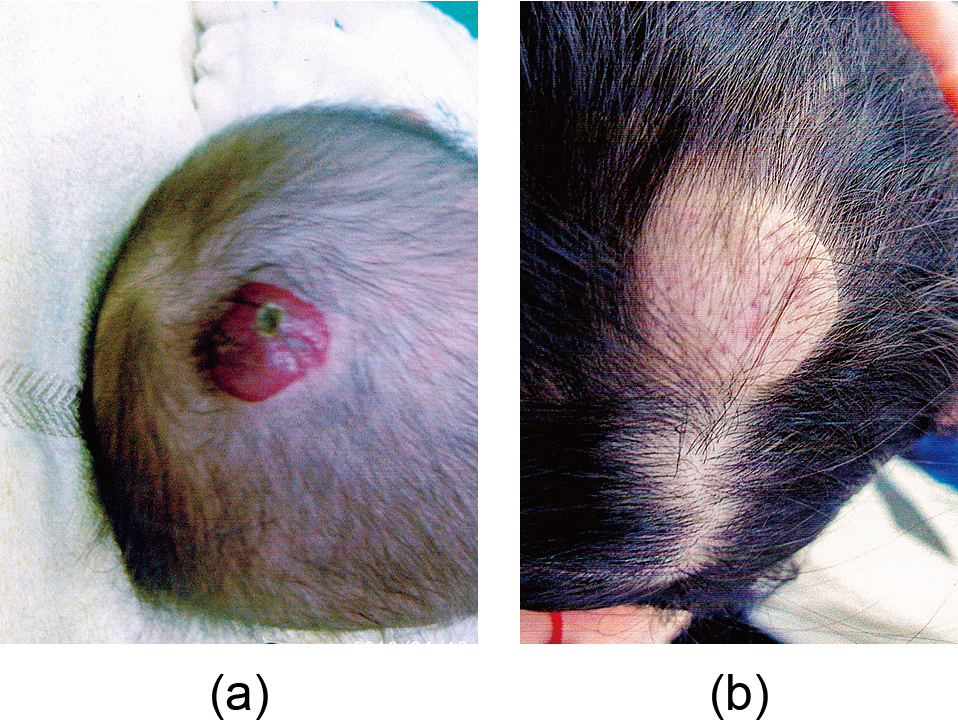
Tumorous type of infantile hemangioma on the head region
(a) At the first visit to our clinic at the age of 6 months; (b) Nine months after 6 dye laser treatment (patient age: 2 years and 5 months): Hairloss with subcutaneous nodule
(※Quoted from the reference of No. 7.)
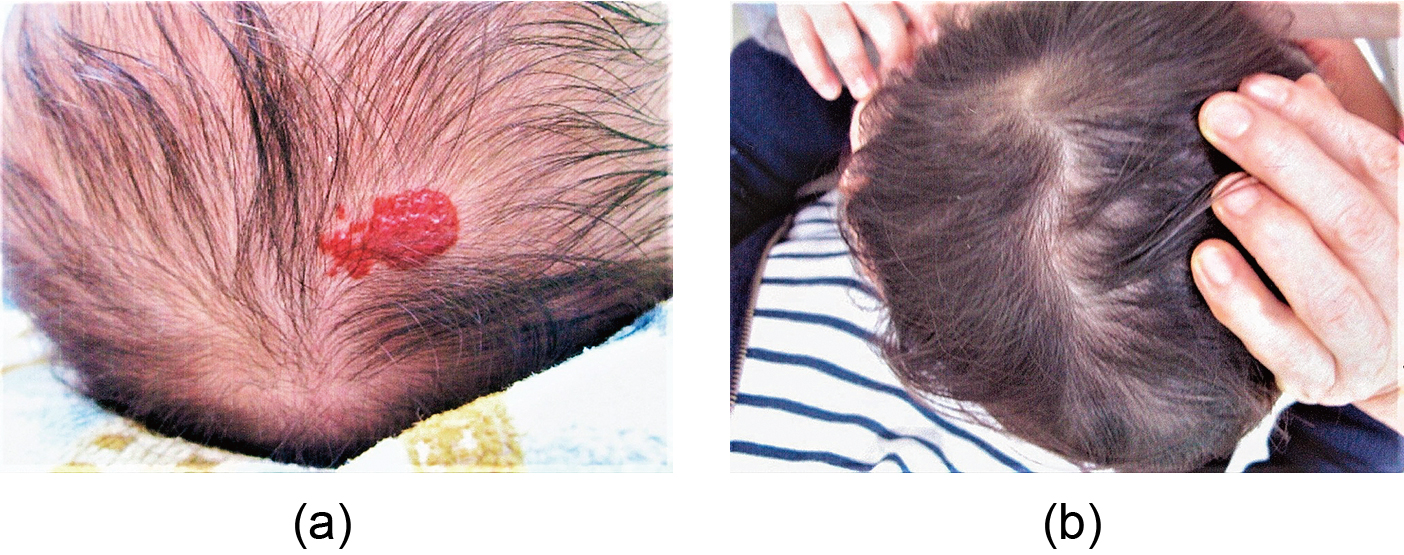
Flat-elevated infantile hemangioma on the head region
(a) At the first visit to our clinic at the age of 2 months; (b) Nine months after 4 dye laser treatment (patient age: 1 year and 5 months)
(※Quoted from the reference of No. 7.)

Tumorous type of infantile hemangioma on the buttocks region (case before PRN was approved)
(a) At the first visit to our clinic at the age of 2 months; (b) Three weeks after 1 dye laser treatment (patient age: 3 months): Ulceration; (c) Four months after 5 dye laser treatment (patient age: 1 year and 10 months): Scar healing
(※Quoted from the reference of No. 7.)
レーザー治療の重要な合併症である潰瘍形成は,過度の出力による照射や増殖期の照射に起こり易い.潰瘍が生じやすいハイリスクな部位は頬部,口唇,頸部,外陰部,肛囲で,分節型も注意が必要である.潰瘍は一般的な軟膏療法では難治で上皮化まで1ヵ月を要することがあり,PRN内服の適応である.
初診時より潰瘍があるIHや急速増大しているIH,ハイリスク部位のIHはPRN内服の適応である.PRN承認以降,当クリニックでの潰瘍の症例は激減した.2019年度は3例の潰瘍症例があり,1例は大腿部後面の混合型で,生後1ヵ月に摩擦による潰瘍を形成した.2例は頭部,背部の腫瘤型で,生後1ヵ月時の初回レーザー照射による潰瘍形成であった.いずれもPRN内服により腫瘤の退縮と共に順調に上皮化した.
5.3 PRN内服の併用初診からの1ヵ月以内にレーザーを1~2回照射しても増大を抑制できない場合は,PRN内服を検討する.PRN内服が適応の場合は熊本大学病院皮膚科に依頼し,小児科医の協力のもとに5日間入院し導入している.PRN内服は1 mg/kg/day,朝夕2回から投与を開始し,3 mg/kg/dayまで漸増し,維持量を最低24週投与して経過を見る.投与期間は1~2年である.
当クリニックでは,2019年度のIH症例241名の中で,レーザー照射単独214名,PRN内服症例は27名であった.その内訳はレーザー照射で増大を抑制できずPRN内服に切り替えた症例が12名,PRN内服単独症例が9名,レーザー照射との併用症例が4名,PRN内服終了後レーザー照射を追加した症例が2名であった.当クリニックの2019年度のPRN内服症例は,IH症例の10%であったが,漸増の傾向にある.PRN内服の有効性,安全性が広く認められるようになったため,重篤な症例以外でも,腫瘤型,整容面が問題となる露出部位などにも適応を広げている13).但しPRNは全身に影響を及ぼすβ-ブロッカー内服薬であるため,適応基準を厳密に守る必要がある(Table 1).
| 1. | Life threatening IH (airway, periorbital) |
| 2. | Ulcerated IH (perineal, neck, lip) |
| 3. | Segmental IH (face, extremities, lumbosacral) |
| 4. | Rapid increase in size |
| 5. | Possibility of disfigurement (lip, nasal tip, ear) |
| 6. | Possibility of scarring (exposed area) |
Our clinic has experienced no cases with number 1.
国内臨床試験では心血管症状(低血圧,徐脈,不整脈),低血糖,気管支痙攣,睡眠障害などの有害事象が31%と報告されている14).保護者が将来の精神発達障害を危惧してPRN内服を希望しなかった症例,気管支喘息や他疾患を持つ適応外の症例,保護者の都合で導入時の入院ができない症例には局所治療であるレーザー照射を行った.PRN内服の適応症例は,原則として最低6ヵ月間は内服単独で経過を観察し,その後赤色の消退傾向が遅い場合にはレーザー照射を併用している.また消退後の毛細血管拡張(Fig.3b)にもレーザー照射が有効である.
Fig.2,Fig.12は,レーザー照射とPRN内服との併用例である.赤色の消退はレーザー照射の方が,腫瘤の退縮はPRN内服の方が有効であるため,単独で治療するよりは併用療法の方が,より早くIHを消退させ有効との報告がある3,15,16).現時点では併用療法はいまだ確立されておらず,有効性の検討は今後の課題である.
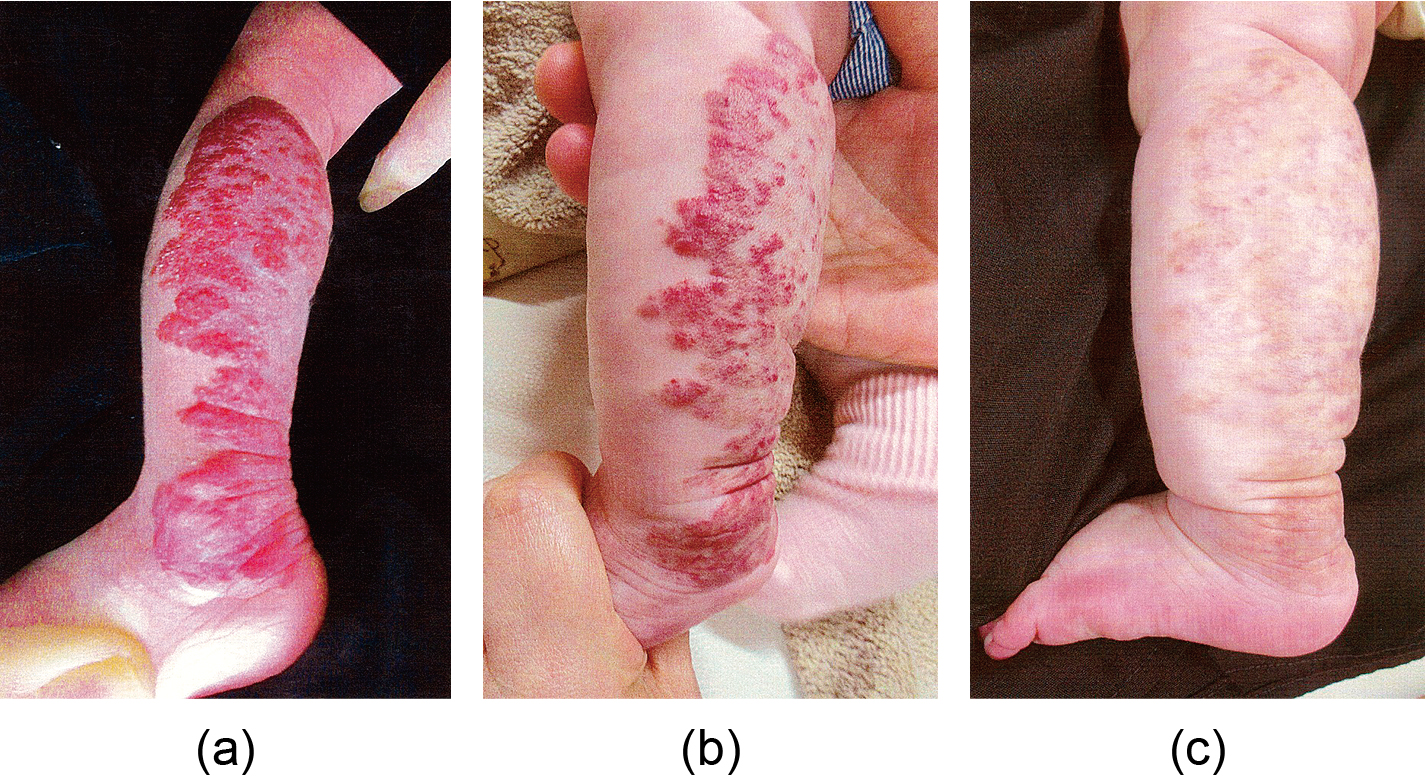
Mixed type of infantile hemangioma on the left lower leg region
(a) At the first visit to our clinic at the age of 1 month; (b) One month after 3 dye laser treatment (patient age: 4 months); (c) After oral propranolol therapy for 4 months and 4 months after 4 dye laser treatment (patient age: 8 months)
Fig.12は典型的な背景を持つ症例である.一卵性双生児の女児,早期産児(33週),低出生体重児(1,846 g),先天性心疾患と呼吸器障害があり,妹の女児にもIHがみられた.初診の生後1ヵ月(修正月齢2日)時は,IHが左下腿から左足まで広範囲に局面を形成していた(Fig.12a).全身状態がまだ安定してないためPRN内服の適応でなく,まずレーザー照射から開始した.1ヵ月おきにレーザーを3回照射した後より,赤色はピークを過ぎ消退傾向となったが,皮下のIHが増大してきた(Fig.12b).生後4ヵ月(修正月齢3ヵ月)になり,体重が3,000 gを超え全身状態が安定してきたため,レーザーを4回照射後にPRN内服に変更した.生後8ヵ月(修正月齢7ヵ月),PRN内服4ヵ月後には,IHは全体的に消退傾向となった(Fig.12c).11ヵ月現在も内服中である.
2019年のアメリカ小児科学会の診療ガイドラインでは,瘢痕や機能障害の可能性がある重症例に対して,PRN内服の早期の治療介入(理想的には生後1ヵ月以内)を勧めている17)が,全身状態を見ながらの,PRN内服のタイミングは難しいと思われる.馬場らは早期産児,低出生体重児,生後5週未満の乳児は,薬剤の代謝が未熟で安全性が確立していないため,早期のPRN内服投与は慎重にすべきと警告している18).
IH治療の問題点とIHの治療戦略についてクリニックの立場から述べた.
IHのレーザー治療は全身的な影響がないため,新生児期からの照射が可能で早期病変に対応できること,PRN内服との併用でPRN内服単独より赤色が早く消退し,治療期間を短縮できる可能性があること,PRN内服適応外の症例を治療できることが利点である.
欧米では,生命を脅かすような機能障害を持つ重症例や整容的に問題となる瘢痕を残す症例に対してのみPRN内服で治療介入しているが,局面型は基本的に「wait and see」の方針である17).治療に対する考えの違いは,発症頻度が本邦の5~10倍多いこと,医療保険制度(国民皆保険,乳児医療)の違いが影響していると推察される.
本邦ではメディアの影響と思われるが,最近益々「見かけ」(整容的な問題)に対して不寛容な社会になったと感じている.保護者はいじめの問題を気にして,集団生活が始まる3歳までに確実にIHを消退させる事を望んでおり,積極的な治療を希望する傾向にある.
早期からの治療介入が重要なポイントとなるが,そのためには出産病院や小児科医,保健師など医療従事者からの紹介が不可欠である.その対策としては,日頃からのIHの情報共有や啓蒙活動が必要である.
この論文は,2020年3月に急逝された熊本大学皮膚科学教室 尹浩信教授に捧げます.また論文作成に協力頂いた当院の内田武博技師に感謝します.
開示すべき利益相反なし.