2026 Volume 53 Issue 2 Pages 128-134
2026 Volume 53 Issue 2 Pages 128-134
【目的】多発性硬化症の急性期治療後に,身体機能や日常生活動作が低下した症例の症状変化に沿った理学療法介入を検討する。【症例紹介】本症例は40歳代女性であった。急性増悪後1カ月で,左下肢運動麻痺や重度感覚鈍麻を有し,杖や装具で短距離歩行が可能も転倒恐怖感が強くみられた。また,疾患への自己管理能力が乏しく易疲労性は日によって異なる変化(日間変化)を呈した。【理学療法介入】症状変化に沿った運動課題の導入時期検討やBorg scaleでの負荷量調整,集学的教育や生活指導を含めた包括的介入を行った。また,歩行練習導入時には歩行補助ロボットでの練習を行った。【結果】増悪後2.5カ月で易疲労性が消失し,4カ月で歩行が再獲得となり,5カ月で復職が可能となった。歩行機能は歩行補助ロボット練習後に改善を認めた。【結論】本症例は増悪期~寛解期の症状変化に沿った,課題導入や負荷量設定が効果的であったと考えられた。加えて,歩行課題では積極的な歩行補助ロボット介入が有用であったと考えられた。
多発性硬化症(Multiple Sclerosis:以下,MS)は,再発寛解や多彩な神経症状など時間的・空間的な多発性を呈する炎症性脱髄疾患である1)2)。MSの治療は,急性増悪期(以下:急性期)のステロイドパルス療法(Intravenous Methylprednisolone:以下,IVMP)や寛解期の疾患修飾薬による薬物療法に加え,リハビリテーションの有用性が報告されており2),コクランレビューでは,筋力や運動能力,倦怠感などの改善が報告されている3)。また運動時には,易疲労性や鬱熱(ウートフ兆候)に留意した課題や負荷量調整が重要とされる2)。MS機能障害重症度評価(Expanded Disability Status Scale:以下,EDSS)0(神経学的に正常)~6.5(休息なしで20 m歩行に常時両側補助具が必要)の軽~中等度MS患者には,有酸素運動や筋力増強練習,関節可動域練習,バランス練習,歩行練習などの運動課題を4),中等度強度で週2~3回行うことが推奨されている5)6)。特に,急性期から寛解期の移行時は症状変化に沿った介入が重要と考えられるが,時間的変化に沿った課題設定や負荷量調整,患者教育に関する報告は少ない。
今回,急性増悪後1カ月時点で左下肢の運動麻痺や感覚鈍麻などの神経症状や易疲労性を有し,歩行障害とActivities of Daily Living(以下,ADL)が低下したMS症例を担当した。本症例の神経症状変化や易疲労性,鬱熱に留意し課題設定や負荷量調整,患者教育を考慮した理学療法を実施したところ,症状増悪を認めずに歩行再獲得や復職に至った。本報告の目的は,本症例の経過を後方視的に検討し,MS患者の症状変化に沿った運動課題の導入時期や運動負荷量を考慮した理学療法介入を検討することとした。
なお,本症例へはヘルシンキ宣言に則り報告の目的と趣旨,個人情報の取り扱いについて説明し,口頭および書面にて同意を得た。また,本報告は社会医療法人北斗 医の倫理審査委員会にて承認を得ている(倫理番号:第2025-1142号)。
症例は,X年Y月Z日に急性増悪した多発性硬化症の40歳代女性(初発:X−3年)であった。家族は夫と子供の4人家族で,病前は育児や家事,週5日の就労を行っていた。増悪前は補助具なし歩行が可能も,Z日より徐々に身体機能低下を認め,Z+5日には歩行器歩行レベルに低下し前医に入院となった。Z+5日の画像所見ではMagnetic Resonance Imaging(MRI)のFluid Attenuated Inversion Recovery(FLAIR)画像にて,脳室周囲や左小脳,脊髄(C4周囲)に高信号域を認めた(図1)。薬物療法は,Z+5~8日にIVMP(ソル・メドロール500 mg×2/日静注),Z+9~32日に経口ステロイド療法(プレドニン錠,50 mg/日にて開始し,Z+32日に終了)が施行された。前医でのリハビリテーションはZ+7日より開始され,Z+27日に右片ロフストランド杖と,左オルトップ型短下肢装具(Ankle-foot Orthosis. オルトップ®,パシフィックサプライ株式会社,日本:以下,オルトップAFO)で自宅退院となった。その後,Z+30日より十勝リハビリテーションセンター外来リハビリテーションが開始となった。
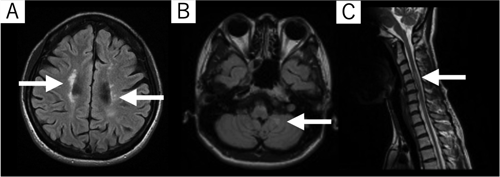
脳室周囲(A),左小脳(B),脊髄C4周囲(C)に高信号域(白矢印)を認めた.
MRI: Magnetic Resonance Imaging, FLAIR: Fluid Attenuated Inversion Recovery.
本症例の理学療法介入の経過に合わせ,評価は外来開始時の初回評価(Z+30日),中間1(Z+48日),中間2(Z+78日),外来終了時の最終評価(Z+111日),外来終了1カ月後(Z+141日)の計5回実施した(表1)。評価項目は,MS重症度評価にEDSS7),神経症状評価にStroke Impairment Assessment Set(以下,SIAS)8)の下肢近位遠位運動,下肢筋緊張反射,下肢感覚,体幹の項目を用いた。筋力は,股関節屈曲・外転,膝関節伸展,体幹屈曲・回旋に対し徒手筋力検査法(Manual Muscle Testing:MMT)9)を用いた。バランス機能評価には,Timed Up and Go test(以下,TUG)10)とFunctional Reach Test(以下,FRT)11),Mini-balance Evaluation Systems Test(以下:Mini-BESTest)12),歩行機能評価には10 m歩行テスト13)と6分間歩行テスト(6 Minute Walk Test:以下,6MWT)14)を行い,転倒恐怖感評価で改訂Gait Efficacy Scale(以下,GES)15)を用いた。さらに,初回評価時と最終評価時の左荷重応答期における膝関節角度評価として,歩行時の左矢状面画像における大腿中央線,下腿中央線を基準にImageJソフトウェア(Version 1.54g, National Institutes of Health, Bethesda, MD, USA)を用いて角度を算出した。また,生活活動範囲を評価するためLife space assessment(以下,LSA)16)を実施した。なお,LSAの生活範囲は,自宅内レベル,自宅敷地周囲レベル,自宅周囲レベル(半径800 m),町内レベル(半径10 km),町外レベルと規定した。介入時にはBorg scale17)にて疲労度の自覚的評価を実施し,負荷量調整を行った。
| 初回評価 | 中間評価1 | 中間評価2 | 最終評価 | 終了1ヶ月後評価 | |
|---|---|---|---|---|---|
| EDSS | 6.0 | 6.0 | 2.5 | 1.0 | 1.0 |
| SIAS | |||||
| 股/膝/足 | 2/2/1 | 2/3/2 | 3/4/4 | 4/4/5 | 4/4/5 |
| 下肢筋緊張/下肢反射 | 3/0 | 3/1 | 3/3 | 3/3 | 3/3 |
| 下肢触覚/下肢位置覚 | 0/0 | 1/1 | 2/3 | 2/3 | 3/3 |
| 体幹垂直性/腹筋 | 3/1 | 2/1 | 3/2 | 3/2 | 3/2 |
| 10 m歩行 | |||||
| 快適時間(秒)/歩数(歩) | 15.8/22 | 15.2/22 | 9.7/20 | 9.2/20 | 9.6/17 |
| 最大時間(秒)/歩数(歩) | 13.4/20 | 11.9/21 | 7.5/19 | 6.9/17 | 6.9/16 |
| Borg scale全身 | 12–14 | 11 | 9 | 9 | 9 |
| TUG(秒) | — | 13.4 | 9.0 | 6.6 | 6.7 |
| 6MWT | |||||
| 距離(m) | — | 220 | 385 | 450 | — |
| Borg scale全身 | — | 15 | 11 | 11 | — |
| Borg scale下肢 | — | — | 15 | 15 | — |
| FRT(cm) | — | 24.0 | 38.5 | 42.0 | 44.5 |
| LSA(点) | 12.0 | 16.5 | 58.0 | 60.0 | 84.0 |
| GES(点) | 26 | 29 | 81 | 97 | 98 |
| Mini-BESTest(点) | — | — | 21 | 27 | — |
| MMT(R/L) | |||||
| 股関節外転 | — | — | 3/2 | 4/4 | 5/4 |
| 股関節屈曲 | — | — | 5/2 | 5/4 | 5/4 |
| 膝関節伸展 | — | — | 5/4 | 5/5 | 5/5 |
| 体幹屈曲 | — | — | 3 | 4 | 4 |
| 体幹回旋 | — | — | 3 | 3 | 4 |
未実施の項目については「—」と記載.
EDSS: Expanded Disability Status Scale, SIAS: Stroke Impairment Assessment Set, 10 m歩行:10 m歩行テスト,TUG: Timed Up and Go test, 6MWT: 6-Min Walk Test, FRT: Functional Reach Test, LSA: Life Space Assessment, GES: Gait Efficacy Scale, Mini-BESTest: Mini-Balance Evaluation Systems Test, MMT: Manual Muscle Testing.
初回評価のEDSSは6.0で,ロフストランド杖とオルトップAFOにて10 mの屋内歩行が自立レベルであった(図2)。神経症状は,左下肢の運動麻痺や重度感覚鈍麻,左下肢体幹に軽度運動失調を呈した(表1)。歩行では,10 m歩行後のBorg scaleは12–14と易疲労性を認め,左立脚期に転倒恐怖感を訴えた。ADLは身辺動作が可能も,掃除や洗濯などで疲労感が強く介助を要した。一方で,強い疲労感を感じつつも,家事や育児などでの活動時間が延長し,「昨日は全然動けなかったが,今日は朝から動いてすごく疲れた」など,自己管理能力の低下に伴う易疲労性の日によって異なる変化(以下,日間変化)を呈した。なお,認知機能はMini-mental-State-Examination-Japaneseで29点であった。
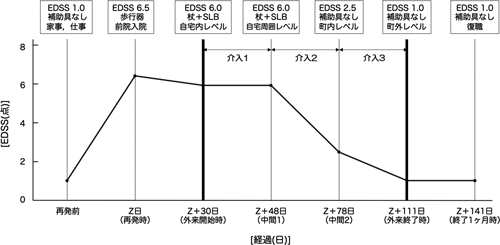
本症例の発症前から外来終了1カ月後までのEDSSと歩行機能,生活活動範囲を図2に示す。発症前はEDSS 1.0で,家事や育児,就業を行っていた。Z日より増悪を認め,EDSSが6.5(歩行器歩行レベル)となった。初回評価のEDSSは6.0,ロフストランド杖とオルトップAFOを要し,生活範囲はLSA 12.0点(自宅内レベル)で家事や育児に介助を要した。中間1でEDSSは6.0と初回評価時から不変であったが,易疲労性が軽減しLSAが16.5点(自宅周囲レベル)に拡大,家事も自立となった。中間2ではEDSSが2.5となり,屋外補助具なし歩行が自立,LSAは58.0点(町内レベル)に拡大し買い物も可能となった。最終評価のEDSSは1.0,LSA 60.0点(町外レベル)へと改善し,外来終了1カ月後でもEDSS 1.0を維持し,LSAも84.0点と拡大して復職に至った。
2. 身体機能や歩行の変化表1に初回評価から外来終了1ヵ月後の身体・歩行機能変化を示す。開始時は,SIASの下肢運動機能は股屈曲2点,膝伸展2点,足パット1点,下肢感覚機能は触覚,位置覚ともに0点,下肢反射0点であった。左下肢には膝踵試験にて運動時振戦,躯幹失調検査でステージIIの失調を呈した。また,易疲労性が強く10 m歩行テストでのBorg scaleは12–14であった。さらに疲労感に日間変化があり,運動療法が難しい日もあった。歩行は,足部内反や左立脚期のふらつきからロフストランド杖とオルトップAFOを要し,快適歩行速度は0.63 m/s,GESは26点と転倒恐怖感を呈し,歩容は顕著な左back knee patternや左荷重量減少,ぶん回しを認めた(図3A)。中間1ではSIASや易疲労性にやや改善を認め,10 m歩行テストでのBorg scaleは11,6MWTは220 m(Borg scale 15)まで可能となった。一方,歩行機能や転倒恐怖感に大きな変化はなく,時折鬱熱を訴えることがあった。中間2では,SIASや転倒恐怖感(GES81点)が改善し,補助具なしの屋内外歩行が自立した。また易疲労性は,10 m歩行にてBorg scale 9,6MWTが385 m(Borg scale 11)と改善した。また,快適歩行速度は1.0 m/sと改善し,back knee patternやぶん回しが軽減し,歩行時の鬱熱も消失した。一方で,不整地歩行や階段でのふらつき,両下腿の筋疲労感が見られMini-BESTest 21点,左股関節周囲筋にMMT2と低下を認めた。最終評価では,Mini-BESTest 27点,左股関節MMT4と改善し,転倒恐怖感も消失した。また,歩容では,荷重応答期での膝関節角度は約−20度から約35度に改善した(図3B)。さらに,「たまに子供の世話で疲れるけど,疲れた時は休むようにしている」など,疲労の自己管理も可能となった。
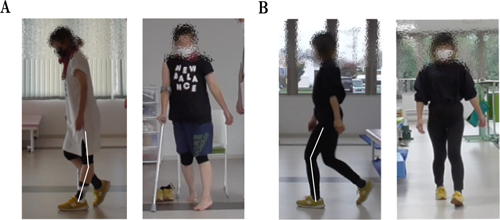
A:初回評価時(Z+30日),ADL場面では左オルトップ短下肢装具と右片ロフストランド杖使用していた.左立脚期での顕著なback knee pattern,左遊脚期での足部クリアランス低下,左下肢への荷重量減少を呈した.
B:最終評価時(Z+111日),歩行補助具なしでの歩行が可能となった.back knee pattern,左遊脚期での足部クリアランス低下が消失した.
本症例の理学療法介入は,症状変化に沿った運動課題や運動負荷量の調整,患者教育を行った。介入期間は初回評価~中間1(以下,介入1),中間1~中間2(以下,介入2),中間2~最終評価(以下,介入3)と区分した(図4)。介入1では,易疲労性を考慮した軽負荷介入を行った。介入頻度は40分/日,週3回とし,運動課題は短下肢装具や両手すりを用いた左下肢荷重練習とした。運動負荷量はBorg scale 11–13を基準とし,基準に達した時点で2–3分程度の休息をとった。また,強い疲労感がある日(運動前の疲労感がBorg scale 13–15)は運動を控え患者教育を中心に行った。患者教育では,パンフレットを用いた疾患理解と,ADLにてBorg scale 13の疲労感を上限に休息し,疲労感により活動量を自己調整することを指導した。さらに,本症例の状況を主治医と共有し,主治医より疾患や過負荷に対するリスクなどの説明が行われた。介入2では,易疲労性の軽減に合わせ歩行練習を導入した。本症例は,左下肢の運動麻痺や重度感覚鈍麻により平地歩行において歩容の自己修正が難しく,転倒恐怖感により歩行量の確保も難しかった。そこで,ロボット脚補助や視覚フィードバック(Feedback:以下,FB)機能を有する歩行補助ロボット(トヨタ自動車株式会社,ウェルウォークWW-2000:以下,WW)を用いた歩行練習を行った。運動負荷量は,1施行の歩行距離をBorg scale 13に達する距離とし,3~4施行実施した。患者教育では,歩行量拡大に向けた外出機会の拡大や,Borg scale 13を目安に歩行量の自己調整を促した。その結果,本症例より「歩くときの疲れ具合を把握しやすくなった」との発言が得られた。補助具なし歩行が自立してから介入3へと移行し,習慣的な運動量定着を図った。介入頻度は60分/日,週2回とし,運動課題は,屋外長距離歩行や階段昇降,両下肢・体幹筋の筋力増強練習に加え課題指向型バランス練習を実施し,筋力増強練習は週3回の自主練習も指導した。運動負荷量は継続してBorg scaleで13を上限に設定した。患者教育では,再発予防と復職に向けて,習慣的運動と外出機会の重要性をパンフレットにて教育した。
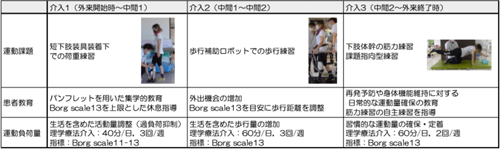
本症例では,介入2によるWW歩行練習を実施後に歩行機能改善を認めた(図2)。WW歩行練習は,本症例の左下肢運動麻痺や運動失調,感覚鈍麻によるback knee pattern(図5A)に左下肢荷重への恐怖感などの問題点を考慮し導入した(図5B)。WWは,両側手すり付きトレッドミル型歩行補助ロボットで,ロボット脚にて立脚期膝伸展や振り出しの補助が可能である。補助値は膝伸展が10段階(レベル10:目標トルク約80 Nm~レベル1:目標トルク2 Nm),振り出しが6段階(レベル2:ロボット脚の重量分を相殺,1段階の変化毎に0.5 kg補助量が変化)で調整が可能である18)19)。また,前方モニターによる前額面や矢状面,足元のFBが可能である18)19)。本症例への補助設定として,膝伸展補助は同機器で評価可能な膝関節角度を基準に,立脚初期~中期にて適切な運動となるよう調整し,振り出し補助は過剰なぶん回しとならないよう設定した。さらに,前方モニターには,前額面と矢状面の映像に垂直線を表示し,体幹やぶん回しの自己修正を促した。さらに,疲労感に合わせ左立脚期での股関節伸展や,遊脚期での骨盤引き上げを介助した(図5C)。歩行速度は平地歩行と同程度の0.60 m/sに設定し,連続歩行距離はBorg scaleで13となる距離に設定した。以上の設定にて,症例と歩容の問題点を共有することで,左荷重量増加やdouble knee actionの出現など即時的な歩容改善を認め,開始2週間で膝伸展補助値は4から1,振り出し補助値は3から1へ軽減し,1施行の歩行距離は14.0 mから67.2 mに改善した。
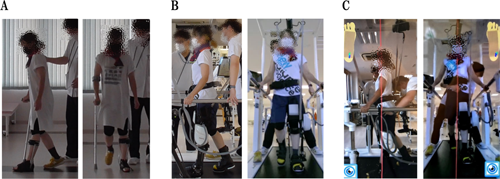
A:平地歩行練習,平地での杖歩行練習では,左立脚期でのback knee patternや,左下肢への荷重量減少が見られた.
B:WW歩行練習,平地歩行で見られた左立脚期でのback knee patternや,左荷重での重心移動量に改善が見られた.
C:WW歩行練習時の介助方法とフィードバックモニター,介入中はWW前方のモニターにて前額面,矢状面のFBを行った.垂直線を基準に体幹屈曲や側屈,ぶん回しの抑制を図った.さらに,疲労感に合わせて左立脚期での股関節伸展や,遊脚期での骨盤引き上げ介助を行った.
WW:ウェルウォークWW-2000, FB: Feedback.
本症例は,急性増悪後1カ月時点で神経症状や易疲労性からADLが低下し,自己管理が不十分であった。そこで理学療法介入として,症状変化に沿った運動課題の導入時期や負荷量調整,患者教育を行った結果,身体機能が改善しADL向上や歩行再獲得,復職に至った。
MSの病型は,再発寛解型MS(Relapsing and Remitting Multiple Sclerosis:以下,RRMS),一次性進行型MS,二次性進行型MS(Secondary Progressive Multiple Sclerosis:以下,SPM)に大別されるが,臨床的発症初期の8~9割がRRMSであり20),RRMSからSPMSへの移行は15~20年で32~58%にみられるとされる21)。また,LerayらはRRMSの臨床的発症から不可逆的障害状態をEDSS 3までの前期段階とEDSS 6までの後期段階に分類し,前期では個人差が大きいと報告している22)。本症例では,臨床的発症から3年と短く,EDSSが1に改善したことからRRMSの前期段階と考えられる。RRMSの急性増悪後はIVMPなどにより,約80%で神経症状や23)歩行機能,EDSSが改善する24)とされるが,本症例では治療後1カ月時点で改善は乏しかった。しかし,症状変化に沿った理学療法介入にて身体機能やADLが改善するなど,理学療法の有用性が示唆された。以下に,本症例における運動課題や負荷量調整,患者教育,さらに歩行機能改善に寄与した歩行補助ロボット介入について述べる。
運動課題は身体機能や疲労の変化に応じ段階的に設定した。介入1では軽負荷の運動課題を導入し,易疲労性の日間変化軽減を認めた時期より歩行量を増加させた。さらにEDSSが2.5となったことに加えて神経症状が改善した後に筋力増強および課題指向型バランス練習を実施した。コクランレビューでは,MS患者に対する運動介入は筋力や運動能力,倦怠感の改善に有効であることが示されており,本症例の改善は先行知見を支持する結果となった。また,MSへの運動課題はEDSS別に推奨されることが多い2)4)。例えば,EDSS 0~6.5の症例では有酸素運動や筋力増強練習,関節可動域練習,バランス練習,歩行練習などが推奨されている4)。しかし,EDSS 0~6.5は重症度の幅が広く(正常~両側補助具),より詳細な課題設定が必要であると考えられる。本症例ではEDSS 6.5の時点にて,易疲労性の日間変化を呈するなどの状態が見られ,歩行練習や筋力増強練習などは過負荷となる可能性があった。そのため,症状変化や疲労に応じて課題内容や導入時期を調整したことが,症状悪化を回避しながら機能改善を得られた一因と考えられる。以上より,MS患者における運動介入は,重症度のみならず身体機能や疲労の特性を考慮した課題内容を検討することが重要であると考える。
MSの運動負荷量指標として,先行研究では最大心拍数や最大酸素摂取量,Borg scaleが報告されている2)6)25)26)。本症例では,心拍数増加を伴わない動作でも疲労感を呈したため,自覚的評価が可能なBorg scaleを用い負荷量調整を行った。Kalbらは,EDSS 5.0~6.5のMSに対し修正Borg scale 2–6(弱い~きつい)の運動負荷量を推奨しており4),本症例への負荷量も同程度と想定されるBorg scale 11–13(楽である~ややきつい)に設定した。介入1ではBorg scale 11–13を基準に休息をとるように指導し介入した結果,中間1にてEDSSが不変の中でも易疲労性やADLが改善した。さらに,介入2・3においても,歩行量や運動量増加を図りつつ鬱熱を考慮しBorg scale 13の負荷量を継続した結果,増悪なく歩行機能やADL改善に至った。よって本症例では,鬱熱を含めた疲労感を自覚的に評価できるBorg scaleでの負荷量調整が有用であったと考える。
また,本症例では変化に沿った課題設定や負荷量調整を行う中で,WWを用いて歩行量増加を図った結果,歩容や歩行速度が大きく改善した。WWは,ロボット脚補助や,多彩なFBにて歩行難易度を調整し,歩行量増加や運動学習を促進する18)。さらに脳卒中患者の歩行だけでなく18)19),近年ではMS患者の歩容27)や歩行速度,持久力27)28)などの改善効果が報告されている。本症例は,重度感覚鈍麻や転倒恐怖感などから,自己の歩容への注意や歩行量の確保が難しかったが,ロボット補助や視覚FBにて転倒恐怖感を考慮した難易度調整を行い,歩容の自己修正を促せたことが易疲労性を呈する中での歩行量や歩行機能改善に寄与したと考える。
MSに対する集学的プログラムは,日常生活の改善にて中等度のエビデンスが示されている2)29)。本症例は発症3年と早期で,疾患理解が乏しく自己管理能力が低下していた。そこで,介入1ではパンフレットでの教育やBorg scaleを用いた疲労感の自己管理を促した。その結果,疲労感の自己管理が可能となり中間1にて,EDSSが不変の中で易疲労性軽減やADL拡大を認めた。また,寛解期のリハビリテーションでは再発予防や身体機能維持が重要であり,一日30分,週150分程度の習慣的な活動量の確保が必要とされている4)。そこで,介入3では日常的な運動量確保の有用性を指導した。その結果,自主練習の定着や外出機会が確保され,外来終了後も生活範囲は拡大し復職に至った。これらの結果より,本症例においても患者教育は有用であったと考えられる。
本症例は急性増悪後に症状変化が残存し,歩行機能やADLの低下を認めたが,症状の変化に沿った包括的な理学療法介入が有用であったと考える。これは,ガイドラインに示されている,機能障害の特性や時間的変化,活動制限や参加制約を踏まえ,障害度や個人因子・環境因子に沿った包括的リハビリテーションを行うことの重要性2)を支持するものである。特に,Borg scaleを活用した運動課題導入時期や負荷量の調整,早期からの患者教育など,生活場面を含めた包括的な介入が有効に作用したと考えられる。さらに,歩行補助ロボットの活用は歩行量や歩行機能の改善に寄与した可能性がある。本報告の限界として,本報告は単一症例の報告であり,本症例以外に対しての有用性は明らかではない。したがって,今後症例数を増やし,MSの変化に沿った理学療法についてさらに検討する必要がある。
急性増悪後1カ月時点で神経症状や易疲労性が残存し,身体機能およびADL低下を呈したMS症例に対して,症状変化に沿った運動課題の介入時期や負荷量の調整,患者教育など包括的な理学療法介入を行った。それにより身体機能やADLが改善し,自己管理能力の向上が得られ,最終的に復職に至った。本症例の経験から,MS患者に対する症状変化に沿った個別性の高い理学療法介入が有用であることが示唆された。
本症例報告において開示すべき利益相反はない。