2023 Volume 26 Issue 2 Pages 83-88
2023 Volume 26 Issue 2 Pages 83-88
緩和ケア病棟に入院する終末期がん患者は,肝転移,消化管通過障害,全身状態悪化による嚥下機能低下,摂食量低下などにより低血糖発作をおこしやすいことが予想される.一方,終末期がん患者ではCori回路の活性化により,低血糖発作がおきにくいという報告もされているが 1, 2 ,その実態に関する報告はほとんどされていない 3 .今回,当院に入院後,緩和ケア病棟転入を経て死亡までを観察した例において,最終入院における低血糖発作について後方視的に検討を加えたので,その実態と今後の課題について報告する.
2018年7月1日から2023年1月31日までに当院緩和ケア病棟に入院し死亡した患者のうち,緩和ケア病棟転入までの最終入院期間中のカルテ検索が可能であった院内転棟例を対象とした.最終入院の受診時,一般病棟および緩和ケア病棟入院中の低血糖発作について後方視的に検討した.
低血糖発作の定義としては,低血糖による交感神経刺激症状や中枢神経症状があり,血糖値が50 mg/dL以下の場合とした.不適切なインスリンや経口血糖降下剤の投与による糖尿病性医原性低血糖は除外した.それぞれの症例の低血糖発作時の対応とその後の経過について検討し,注意点,今後の課題について考察した.
本研究は院内倫理委員会の承認(No.1817)のもとに行った.
検討した419例の一般病棟入院から緩和ケア病棟転棟を経て死亡にいたるまでの最終入院期間は1–424日,中央値30日であった.そのうち緩和ケア病棟入院期間は1–214日,中央値11日であった.最終入院の低血糖発作は,入院時のみが1例,入院時と一般病棟入院中が1例,緩和ケア病棟入院中が1例,一般病棟入院中が1例の計4例,0.95%にみられた(表1,図1).

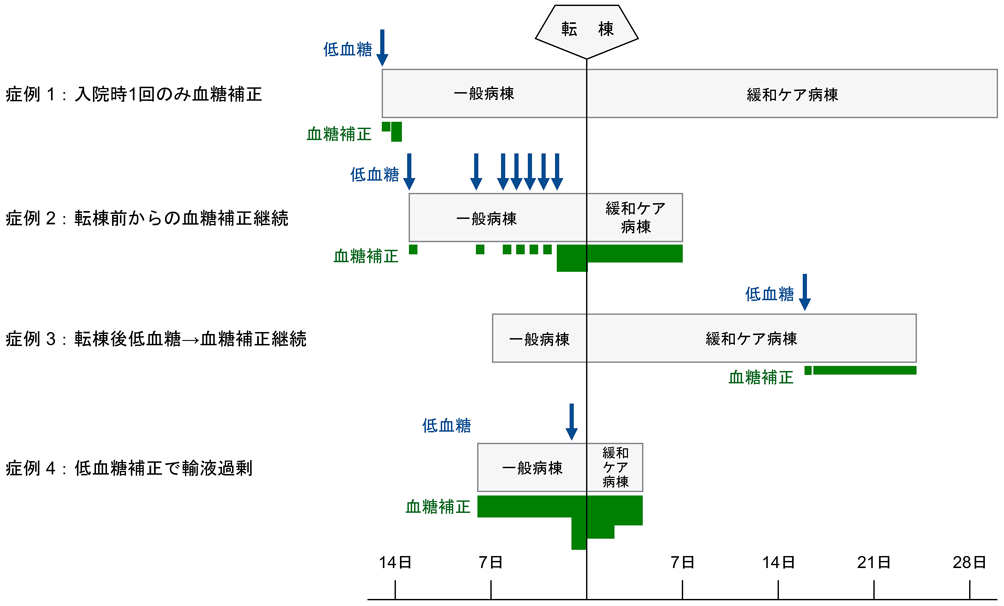
1例目は69歳男性,膵尾部がん患者で試験開腹のみが行われていた.呂律障害,意識障害で救急外来を受診し,血糖値20 mg/dL以下であったが,50%ブドウ糖液40 mLの静脈内注射で血糖は改善した.肝転移,腹膜播種,大量胸腹水を認めて入院した.入院後は糖電解質輸液を1日のみ行い,その後は経口摂取が可能となり,7日間血糖測定をしたが低血糖はなかった.第15病日に緩和ケア病棟に転棟した.その時点で予後は3–6週と予測した.転棟18日目に黒色嘔吐あり,以後絶食,水分のみ可とした.胸腹水が大量にあり,輸液なしで経過観察とした.転棟後31日目に死亡するまで低血糖発作はなかった.
2例目は75歳男性,膵体部がんでperipherally inserted central venous catheter (PICC)を留置しての化学療法が行われた症例であった.十二指腸水平脚狭窄に対して十二指腸stentも留置されていた.脱力,意識障害で救急外来を受診し,血糖値20 mg/dL以下であったが,50%ブドウ糖液40 mLの静脈内注射で意識状態は改善し,一般病棟に入院した.第5, 7, 8, 9, 10病日に血糖値50–70 mg/dLの低血糖があり,その都度早めの食事摂取や,50%ブドウ糖液20–40 mLの静脈内注射が行われた.第11病日に血糖値20 mg/dL以下の低血糖発作を認め,以後50%ブドウ糖液40 mLの1日3回の静脈内注射が行われた.第13病日に緩和ケア病棟に転入したが,その時点で予後は3週以内と予測した.50%ブドウ糖液100 mLの持続静脈内点滴を開始した.転棟6日目には欠食となり,転棟7日目に死亡された.緩和ケア病棟転入後は低血糖発作なく経過した.
3例目は72歳女性,子宮頚がんで子宮全摘,放射線化学療法後,骨転移,肺転移を認めた.全身状態悪化のために一般病棟に入院,第7病日に緩和ケア病棟に転棟した.予後は1か月弱と予測した.転棟後15日目に摂食低下,16日目に冷汗,頻脈,傾眠あり,血糖値24 mg/dLであった.50%ブドウ糖液40 mLの静脈注射で意識は改善した.以後末梢血管を確保し糖電解質輸液500 mL/日を持続点滴した.低血糖発作後8日目の死亡まで低血糖なく経過した.
4例目は66歳男性,gastrointestinal stromal tumor (GIST)の腹膜播種,肝転移の症例で分子標的薬による治療が行われていた.低血糖発作を繰り返し,精査の結果insulin-like growth factor (IGF)-II産生腫瘍であることが判明した.中心静脈ルートからの50%ブドウ糖液800 mL/日の持続点滴でいったん血糖は落ち着き,在宅医療に移行した.今回は,痛み,不穏で一般病棟に入院した.入院後も50%ブドウ糖液800 mL/日の持続点滴が継続された.入院7日目に低血糖発作をおこし,中心静脈からの50%ブドウ糖液が1,680 mL/日まで増量された状態で8日目に緩和ケア病棟に転棟した.終末期せん妄,倦怠感が強く,予後は数日と判断した.すでに投与されていたオピオイド鎮痛薬に加え,苦痛緩和のための鎮静を開始した.痰が大量に認められたため,50%ブドウ糖液は1,000 mL/日まで漸減したが,痰の多い状態は継続し,転棟4日目に死亡された.ブドウ糖液減量後も低血糖発作はなかった.
緩和ケア病棟の終末期がん患者では,がん組織でのブドウ糖需要の増加,栄養摂取量の低下,肝や腎の機能低下による糖新生低下,血管確保困難などの理由により低血糖発作がおきやすいことが予想される.しかし,Currowらはオーストラリアの緩和ケア病棟での低血糖は65例中1例の1.5%と報告している 3 .Petruzzelliらは,終末期がんには低血糖発作が少ないと報告しており,その機序として,がん組織の嫌気性代謝により産生された乳酸が肝での糖新生によりブドウ糖に変換され血中に放出される経路「Cori回路」が活性化されているためと説明している 1, 2 .今回の症例1のように,低血糖発作で入院したにもかかわらず,摂食できなくなった最期の約2週間に輸液なしでも低血糖発作なく経過した例がみられた理由として,がんの進行によりCori回路が活性化されたことによる可能性が考えられた.緩和ケア病棟で実際に行うことは難しいが,こういった症例の血中乳酸,血糖の定期測定などを行って理論の裏付けを行うことも今後の課題と考えられた.そしてこれらの機序もあってか,我々の緩和ケア病棟入院患者の検討における低血糖発作の頻度はCurrowらの報告と同様に0.95%と低かった.ただしこれについては,緩和ケア病棟入院患者という患者背景があり,意識障害例すべてに血糖測定を行ったわけではない点は注意が必要である.あくまでも低血糖発作が疑われ,その補正による症状改善が見込める全身状態の患者数が分母になるため,正確な頻度とは言えないが,かなり少ないという臨床的な意味は示せたと思われる.
終末期がん患者の低血糖では偽性低血糖にも注意が必要である.一般的な採血による生化学検査で血糖測定をした場合,異常に増加した血球細胞が試験管内のブドウ糖を消費し減少させて生じるのが偽性低血糖である 4 .この場合低血糖症状は呈さない.真の低血糖との鑑別にはpoint of care testing (POCT),すなわち試験管を用いずに行うベッドサイドでの即時血糖測定が有用である.
低血糖が確認された場合にはブドウ糖10 gまたはブドウ糖を含む飲料を150–200 mL投与することが推奨される 5 .経口困難な場合には50%ブドウ糖液20 mLの静脈内注射,あるいはグルカゴン1 mgの静脈内注射または筋肉内注射が行われる.静脈内注射どうしを比較した報告では,意識回復に要した時間はブドウ糖が4分,グルカゴンが6.5分とブドウ糖の方が速かった 6 .一方グルカゴン投与では血管合併症が少ないこと,また血管確保が出来ない場合に筋肉内注射が出来る点に優位性がある.
2020年8月にわが国でもグルカゴン点鼻粉末(バクスミーⓇ)が使用可能になった.筋肉内注射よりもさらに容易な投与方法であり,家庭内での低血糖発作などでも用いやすいと思われる.ただし薬価の比較ではグルカゴン点鼻粉末3 mgが8,368.6円,グルカゴン1 mgが2,643円,ブドウ糖50% 20 mLが99円であり,包括払い診療報酬の緩和ケア病棟においてはブドウ糖が第一選択と考えるべきであろう.
今回紹介した症例1や症例3では低血糖発作は1回のみであり,経口摂取あるいは末梢血管からの点滴による補正で十分であった.症例2は低血糖発作の頻度が多かったが,幸いPICCが留置してあったために静脈への高濃度のブドウ糖液の必要量を継続して投与することができた.症例4はIGF-II産生腫瘍であり中心静脈からの大量のブドウ糖投与を要した.予後が限られた中で血糖補正を行い続けた結果,水分過剰を招き,痰の増加により患者の苦痛増強につながった.緩和ケア病棟においては,患者の予後を鑑みながら血糖補正と水分制限のバランスをとっていく必要性を学んだ症例であった.
血糖異常を臨死期の自然な変化と捉えて治療介入を差し控えるという判断が妥当な場合もありうる.緩和ケア病棟は苦痛緩和を第一に考えるべき病棟であり,血糖測定をすること,血糖補正をすることが患者の苦痛緩和につながるかどうかという視点で常に判断をすべきである.ただし,突発的に発生した低血糖には分単位の判断,対応が求められる.低血糖発作時に患者自身は意識レベルが落ちており正確な判断が困難であり,現在のコロナ禍の状況では入院中の低血糖発生時に家族の付き添いがない場合も多い.低血糖発作が起こる可能性,その補正の利点と欠点についてあらかじめ患者や患者家族とよく話しあっておくことは理想ではあるが,1%以下の頻度の事象をあらかじめ話し合うことも現実的には難しい.1回目の低血糖発作は主治医を中心とした複数の医療者の判断で迅速な対応を行い,以後の対応については患者や家族とよく話し合うのが現実的な対応ではないかと思われた.
開示すべきCOIなし.
本文の要旨は第28回日本緩和医療学会学術大会で発表した.