2015 年 32 巻 4 号 p. 259-263
2015 年 32 巻 4 号 p. 259-263
近日中にアメリカ甲状腺学会(ATA)の甲状腺結節と甲状腺分化癌取り扱いガイドラインの最新版が出版されるが,今回はいくつか大きな変更点がある。その一つが甲状腺微小乳頭癌の取り扱いである。今までは細胞診で乳頭癌と診断された場合は当然のように手術が施行されていたが,今回は1センチ以下の微小乳頭癌でリンパ節転移や局所進展のないものは,たとえ画像上癌を疑っても細胞診による診断をしないことを推奨し,またたとえ癌と診断がついたとしてもすぐに手術を行うのではなく,経過観察(active surveillance)を取り扱いの選択肢として採択した。これは日本から論文の形で発信された内容を受け入れたものであり,実に画期的な変化である。ただ,もちろんATAガイドラインの内容をすべて日本の実地医療に適用するのがよいかどうかについては異論もあるかも知れない。本稿では微小乳頭癌の経過観察について,ATAガイドラインと日本の診療の合致点および差異について述べる。
甲状腺微小乳頭癌(以下微小癌)は最大径1センチ以下の乳頭癌を意味する。本来はリンパ節転移,遠隔転移あるいは局所浸潤の有無を問わない。このような所見がある微小癌は当然,適切に治療されるべきである。最近大きい臨床的問題となっているのは,種々の画像検査によって,このような所見のない微小癌が非常にたくさん偶発的に発見されるようになっていることである。本稿では画像上,転移や浸潤を認めない,いわゆるlow-risk微小癌の取り扱いについて述べる。
微小癌はもともとラテント癌として,病理解剖で高頻度で見つかることが知られていた。エコー検査で発見可能なサイズである3ミリ以上に限定しても,0.5~5.2%に見つかるという報告が出ている[1]。一方で武部らは乳癌検診に訪れた30歳以上の女性に甲状腺エコーと細胞診による甲状腺癌検診を行い,受診者の3.5%に甲状腺癌を発見し,そのうち84%が微小癌であったと報告した[2]。これは当時の臨床癌のおよそ1,000倍の頻度に相当する。
こういったデータを元に隈病院の宮内昭は,小さい乳頭癌を見つけ次第手術をすることが本当に患者にとってよいことかどうか疑問であり,むしろ多くの患者が不必要な手術を受けているのではないかと考えた。そして医局会にて画像上,遠隔転移やリンパ節転移がなく,細胞診で低分化成分や高細胞型などのaggressive typeを疑う所見がなく,かつ位置的に気管や反回神経に浸潤している可能性が低いlow-riskな微小癌はすぐに手術をせずに経過観察を治療の選択肢とすることを提案し,他の外科スタッフの賛同を得て1993年,微小癌の経過観察が開始された。宮内はこのとき,もしたとえ微小癌が経過観察中に少々進行したとしても,その段階で手術治療を行えば問題ないであろう,全ての低リスク乳頭癌に手術を行うことは患者にとってメリットよりもデメリットが大きいのではないかと考えた。当時は経過観察についてのエビデンスはまだなかったため,患者に手術療法と経過観察の両方のオプションを同等に提示し,患者にどちらか選んでもらうという形であった。1995年には癌研病院もlow-risk微小癌の経過観察を開始し,この2施設から経過観察は治療の選択肢として有望であるという報告がなされてきた[3~8]。他国からは現在に至るまでこういった報告はなく,これは日本が世界に向けて情報発信した非常に重要な知見である。
2006年,DaviesとWelchはアメリカにおいて2002年の甲状腺癌の罹患率が1973年に比べて2.4倍に増加しており,その主たる理由は1センチ以下の微小癌の発見率が増加していることであると発表した。そして重要な点はそのおよそ30年の間,甲状腺癌の死亡率がまったく変わっていないということである[9]。彼らはこのような小さい甲状腺癌を発見手術することは過剰診断(over diagnosis),過剰治療(over treatment)であるだろうとした。彼らは2014年にも2009年の甲状腺癌罹患率が1975年に比べて2.9倍に増加したが,それにもかかわらず死亡率はまったく変わっていないことを発表している[10]。同じ年に韓国からも2011年の甲状腺癌の診断率は1993年の実に15倍に増加しているという報告が出ている[11]。そしてアメリカの発表と同じように,甲状腺癌による死亡率はその間,まったく変化していない。
これらは上記のlow-risk微小癌に手術を行うことに重大な疑念を提起するものである。
2003年に当院からlow-risk微小癌の第一報が出て以来,当院および癌研病院から複数の報告が出ている[3~8]。表1にその最新のものを示すが,双方に共通するものとしてはlow-risk微小癌が進行する確率は低いことと,経過観察中に遠隔転移を起こした症例や癌死した症例は皆無であることである。また,サイズ増大や新たなリンパ節転移の出現などのprogression signsが出てから手術を行った症例はいずれも腫瘍は適切に治療されており,その後に再発や生命に関わる遠隔転移を起こした症例が皆無であることも共通している。当院の知見では,臨床癌では予後不良とされる高齢者のlow-risk微小癌は進行しにくく,却って若年者の微小癌のほうが進行しやすいが,そのような若年者であっても適切な手術療法を行えば重大な事態を招いた症例はない[6]。臨床的乳頭癌において,若年者は転移や再発率は中年患者よりやや高頻度であるが,最終的生命予後は良好であることは以前よりよく知られている。

日本における微小癌経過観察についての最近の知見
その一方でlow-risk微小癌を見つけ次第,すぐに手術を行う場合は,たとえ片葉切除であっても術後に甲状腺ホルモンの補充が必要となることもあり,また,反回神経や上喉頭神経外枝の損傷による発声不良といった合併症もありうる。何らかの理由で全摘を行った場合は甲状腺ホルモンの補充が不可欠である上に,永続性副甲状腺機能低下症がある一定の確率で起きる。すなわち患者の立場からみれば,本来必要でない手術を施行され,上記のような合併症がたとえエキスパートが手術をしたとしてもある一定の確率で起こりうるわけで,これは看過できない問題である(論文投稿中)。
まず,細胞診で乳頭癌であるという診断をつけ,患者本人にそれを告知する。今までは先に述べたとおり,手術と経過観察の二つの治療選択肢を同等のものとして取り扱い,患者にどちらかを選ばせていた。しかし最近は上に述べた理由により,経過観察を第一選択肢として患者に説明を行うようにしている。それでも患者がどうしても手術を希望する場合は,手術を行う。経過観察を希望した場合は,原則的に1回目は6カ月後に,その後は年に1度,エコー検査を行い,サイズや形状の変化,そして新たに転移を疑うリンパ節が出現していないかどうかをチェックする。転移を疑うリンパ節が出現していれば,それに対して細胞診および穿刺針の洗浄液のサイログロブリンを測定し[12],転移と診断されればN1症例として手術を行う。サイズについては,われわれの論文では3ミリ以上の増大を増大例と報告したが,実際の臨床では,最近は,1センチをあきらかに越えて増大してくるようであれば進行したとみなし,その時点で手術を施行している。最初が10ミリであった症例は13ミリを越えるまで経過をみていると言うことである。それ以外の場合は経過観察を継続する。
今回,ATAガイドラインは大きく改訂され,微小癌の取り扱いにも大きな変化がみられている[13]。すなわち1センチ以下の結節が発見されたとき,たとえ画像上,悪性を疑ったとしてもリンパ節転移やあきらかな甲状腺外進展がなければただちに細胞診を行わず,エコーによるclose follow-upを行うことを勧めている(RECOMMENDATION 8)。さらに,RECOMMENDATION 12にはたとえ細胞診で悪性と診断されても,上記のように画像上リンパ節転移や甲状腺外進展がなければ経過観察,すなわちactive surveillanceも一つの選択肢であると記載されている。
実はこれらのRECOMMENDATIONの根拠となるものは日本の2施設からの報告であり,日本からの情報発信がアメリカのガイドラインを大きく変えた快挙と言ってよい。すでにアメリカでも施設によってはactive surveillanceを開始しており,その結果が待たれる。
最初の段階で細胞診によって診断をつけるべきかどうかがポイントとなる。ATAのガイドラインには1センチ以下でエコー上,リンパ節転移や周囲への進展がみられない場合,細胞診はしなくてよいとある。しかし,やはり少なくとも微小癌を疑う結節は,細胞診を行って診断をつけておくほうがよいとわれわれは考えている。
リンパ節転移はともかく,1センチ以下の原発巣の場合,周囲への進展については腫瘍の場所が背面にあり,同側の声帯麻痺があるような場合以外,なかなか進展ありと判断することは難しい。われわれは微小癌と気管との関係については図1に示すとおり,気管軟骨面と腫瘍の接する角度が重要であると考えている[14]。われわれの研究結果ではhigh-riskと判定される症例,すなわち軟骨面に鈍角で接する腫瘍で,かつ最大径7ミリ以上の場合は,51例中12例(24%)に気管軟骨層状切除以上のairway resectionが必要であった。逆に6ミリ以下の場合は,risk判定に関係なく軟骨浸潤は認められなかった(表2)。一方,背面にあり,なおかつ反回神経の走行経路に近いところにある微小癌は,最大径6ミリ以下ならば反回神経にあきらかな浸潤はなかったが,7ミリ以上の症例でかつ,神経走行経路との間に正常甲状腺組織が画像上認められない症例98例中9例(9%)に神経切除再建,あるいは軸索はかろうじて残ったもののその周囲組織に切り込むようなshavingを要した[14](表3)。従って,気管や反回神経との関係が懸念されるような症例に対しては細胞診による診断はつけておくべきである。

癌と気管の接する角度と気管浸潤

7ミリ以上の微小癌における気管の画像上リスクと浸潤性の関係
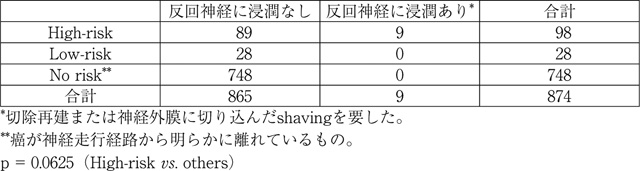
7ミリ以上の微小癌における反回神経の画像上リスクと浸潤性の関係
また,周囲組織への浸潤が位置的にない症例に対しても細胞診による診断は必要であると考えている。患者に(細胞診であるから100%とは言えないまでも)癌の疑いが強いときちんと告知することによって,放置することなくきちんと定期的な通院を促すためである。確かにlow-risk微小癌は大抵進行しないが,中には着実に進行していくものもある。そういった症例に対する外科的治療のタイミングを逸さないためにも,患者にきちんと癌の疑いが濃いことを説明したほうがよいとわれわれは考えている。さらに,超音波検査でも高率に微小乳頭癌を疑うことができるが,診断精度は細胞診よりは遥かに劣る。超音波検査のみでの診断では経過観察の結果を科学的に評価し難いであろう。
今回のATAガイドラインの改訂は画期的であり,とくにlow-risk微小癌の経過観察を治療の選択肢として認めたことは日本の研究成果を取り入れたもので,歴史的にみても大変重要である。ただ,原発巣に対して敢えて細胞診を行わず診断をつけないなど,科学的というよりは社会的な配慮がみられ,これは日本の診療方法とは異なるものである。しかしいずれにせよ,不必要な外科手術を行うことを避けようというコンセプトは日本の診療方針に大きく近づいたと言える。微小癌の経過観察を最初に提唱し,実践したわれわれとしては,今回のことをきっかけにこの取り扱い方法が患者のために全世界へ広まることを願ってやまない。