Abstract
症例は73歳,女性で,急な上腹部痛と嘔気を主訴に,当院を受診した.受診時に腹部は全体に膨隆し,軽度の圧痛を認めた.腹部造影CTでwhirl signを認め,小腸軸捻転と診断した.また,右下腹部に結腸が見られず,whirl signに巻き込まれていたことから,腸回転異常が背景にあると考えた.腸管の血流は保たれているものの,腸管の浮腫や腸間膜の脂肪織輝度の上昇も見られたことから,同日に緊急手術とした.術中,小腸が時計軸方向へ720°の軸捻転をしており,捻転を解除した.解除後の腸管の血色は良好であったため腸管切除は施行しなかった.盲腸は後腹膜との固定がない遊離盲腸であった.Treitz靭帯から30 cm肛門側の空腸に5 cm程の腫瘤が見られたため切除した.遊離盲腸と空腸重複腸管が併存した小腸軸捻転症について若干の文献的考察を加えて報告する.
はじめに
小腸軸捻転症は,自然還納の報告1)2)もあるが,基本的には広範囲の腸管壊死を来しうるため,緊急手術の適応となる病態である.特に原因のない特発性小腸軸捻転と,腸回転異常症や腫瘍,生理的癒着や術後の癒着などが原因となる続発性小腸軸捻転がある.今回,我々は遊離盲腸と空腸重複腸管という発生異常が併存していたが高齢になるまで無症状で経過し,小腸捻転症に至った1例を経験したので報告する.
症例
症例:73歳,女性
主訴:上腹部痛,嘔気
家族歴:特記事項なし.
既往歴:高血圧症,胃炎,不眠症
現病歴:上記疾患のため,当院へ通院中であった.数日前より上腹部痛が続いていた.痛みが持続し,嘔気も出現したため当院を受診した.
初診時現症:身長153 cm,体重46.5 kg,体温37.0°C,血圧173/92 mmHg,脈拍92回/分で整,呼吸数18回/分.腹部は軽度膨隆しているものの軟であった.上腹部を中心に軽度の圧痛がみられたが,反跳痛はみられなかった.
血液生化学検査所見:白血球数10,000/μlと高値であったが,CRPは0.05 mg/dlと基準値内であった.Hbは11.4 g/dlと軽度の貧血を認めた.その他,特記すべき異常なし.
腹部造影CT所見:上腹部にwhirl signを認め(Fig. 1a),小腸軸捻転と診断した.右下腹部に結腸が見られず,whirl signに巻き込まれており(Fig. 1b),腸回転異常が背景にあると思われた.腸管の血流は保たれているものの,腸管の浮腫や腸間膜の脂肪織輝度の上昇が見られた.
以上の所見より,腸回転異常症に伴った小腸軸捻転症と診断した.絞扼した所見はみられなかったが,上腹部痛と嘔気の症状があり,脱水に伴って腸管壊死に陥る可能性を考えて,同日に緊急手術を施行した.
手術所見:腹部正中切開で開腹した.小腸が上腸間膜動静脈根部を軸として時計軸方向に720°捻転し,小腸間膜内の静脈が著明に拡張していた(Fig. 2a).小腸間膜内のリンパ節が全体に腫大していたことから,慢性的な病態であったことが示唆された.小腸は浮腫状であったが腸管の色調は良く,腸切除は施行しなかった.さらに,腹腔内を観察すると,盲腸が後腹膜に固定されていない遊離盲腸であり,小腸間膜根部のTreitz靭帯から回腸末端までの距離が著明に短縮していた(Fig. 2b).また,Treitz靭帯から30 cm肛門側の空腸の腸間膜側に,本来の腸管内腔と交通のある長径5 cm程の囊胞様の腫瘤を認めた(Fig. 2c).この腫瘤が軸捻転に関与した可能性があり,腫瘤の基部を楔状に切除し,短軸方向に層-層縫合し閉鎖した.遊離盲腸は後腹膜へ固定し,予防的に虫垂を切除した.
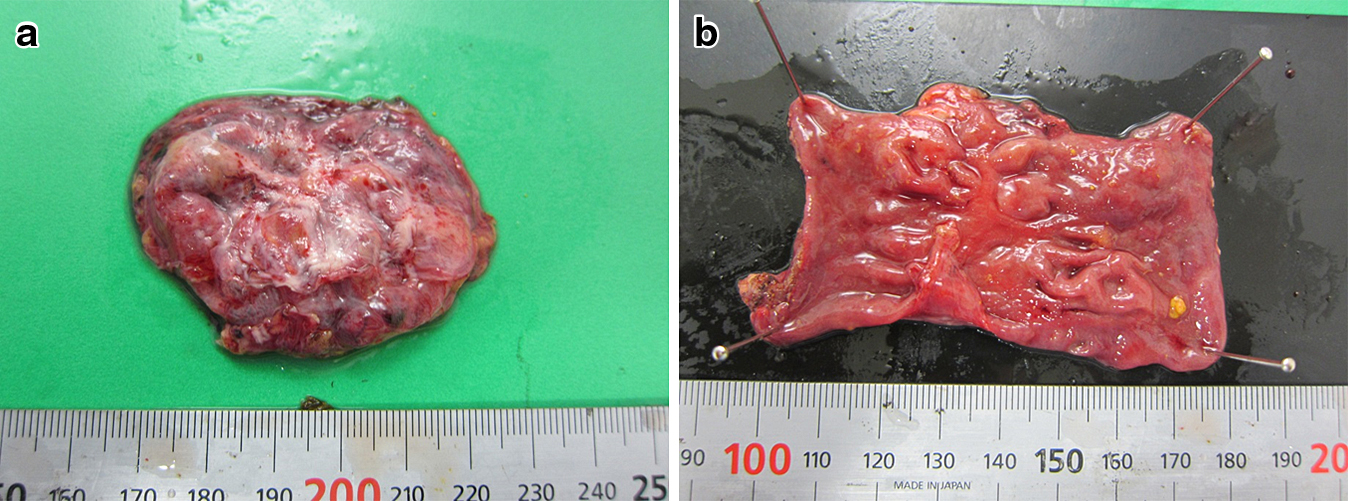
切除標本の肉眼所見:空腸の腫瘤は長径5 cm程の柔らかい袋状構造であった(Fig. 3a).切開すると内部に正常粘膜を認めた(Fig. 3b).
病理組織学的検査所見:粘膜から漿膜まで全層構造のある重複腸管であった.
術後経過:術後の経過は良好で,術後第5病日より食事を開始し,第14病日に退院とした.術後2か月現在,捻転の再発を認めていない.
考察
小腸軸捻転症には,特発性小腸軸捻転と続発性小腸軸捻転がある.続発性には,総腸間膜症,腸回転異常,内ヘルニアといった先天性素因をもつ場合と,腸間膜の瘢痕,癒着,索状物形成といった後天性素因をもつ場合があるとされる3).自験例は遊離盲腸と空腸重複腸管という発生異常が併存しており,続発性小腸軸捻転が考えられた.
遊離盲腸は胎生期の中腸回転の第3段階の固定期に関与した発生異常であり,正常に腸回転はしたものの盲腸・上行結腸の後腹膜への固定が正常に行われなかった,いわゆる移動盲腸症の状態である4).1904年のHausmannによって記載されたとされ,これまで本邦では独立疾患として取り扱われてきた歴史がある4).そのため,現在でも遊離盲腸は腸回転異常ではなく単に後腹膜に固定されていない病態とされる場合がある.腸回転異常の分類として使用されるWangら5)による分類は,①non-rotation type,②malrotation type,③reversed type,④paraduodenal herniaの4型に分けられ,遊離盲腸が該当する型はない.しかし,Bill6)の分類においてはIIIC型に該当し,近年新たに発生学の視点から腸回転異常を無回転型,不完全回転型,不完全固定型の3群に整理した西島7)に従えば,自験例の遊離盲腸は不完全固定型に該当する.腸管の固定は腸回転の最終段階であり,固定異常は腸回転異常という発生異常の一つであり,西島7)の分類は理にかなっていると考える.この腸回転異常が小腸軸捻転の原因となった報告はこれまでにも散見される1)8)9).自験例の術中所見でTreitz靭帯から回腸末端までの小腸間膜根部の距離が短縮していた原因は,長期間にわたって遊離盲腸がTreitz靭帯に接近し,小腸間膜根部の生理的癒着が発生したためと考えた.そのため,もともと小腸が軸捻転を来しやすい背景にあったと思われた.さらに,手術所見で小腸間膜の静脈が著明に怒張していたことからも慢性的に捻転した状態にあったと考えた.
また,自験例では遊離盲腸に空腸の囊胞型重複腸管も併存していた.重複腸管は,胎生第12週までに上皮細胞の間に形成された液胞の融合段階での発生異常であり,咽頭から直腸までのいかなる部位にも発生しうるとされる10).まれな疾患であり,初めての記載は1733年にCalderによってなされたとされ10),その後にLaddら11)が報告している.自験例は手術中に空腸の腸間膜側に5 cm程の囊胞状の腫瘤として指摘し,病理組織学的検査所見で腸管は平滑筋を含めた全層構造を有していたことから重複腸管と診断した.
自験例のように,遊離盲腸という腸回転異常に重複腸管を併存した病態はさらにまれであり,1983年から2013年まで医学中央雑誌で「腸回転異常」,「重複腸管」をキーワードに検索すると,詳細がわかりえたものは自験例を含めて3例12)13)だけであった(会議録を除く).新生児が1名12),20歳が1名13),そして自験例の73歳の高齢者が1名であった.また,腸回転異常は併存していないものの,空腸重複腸管による胎児期腸軸捻転を来した新生児の報告が見られた14).これらの報告例で共通することは,重複腸管の発生部位は全て空腸であることと,腸捻転に陥っていたことである.さらに,新生児において卵巣囊腫と誤認されるほど腹腔内での移動性が見られた消化管重複囊胞の報告があり15),重複腸管にも移動性があるものと思われる.また,自験例の重複腸管は本来の腸管内腔との交通型であり,重複腸管内に食物残渣が貯留することで重みが増し,移動性が高まった可能性がある.
これらの報告例から自験例の小腸軸捻転の発生機序を考えると,先述のようにもともと遊離盲腸により小腸軸捻転を来しやすい環境にあったのに加えて,空腸の囊胞型の重複腸管に誘導されるようにして小腸が時計軸方向に捻転した可能性が考えられる.これはあくまでも推測の域を脱せず,「遊離盲腸」,「重複腸管」,「小腸軸捻転症」という偶然の合併であったかもしれない.しかし,本来,遊離盲腸と空腸重複腸管などの発生異常は小児期や比較的若年期までに何らかの腹部症状で発見されることが多いとされるが10),自験例は高齢になるまで無症状であったため発見されることなく,73歳で初めて小腸軸捻転に陥ったことで発見された,大変興味深い病態であった.
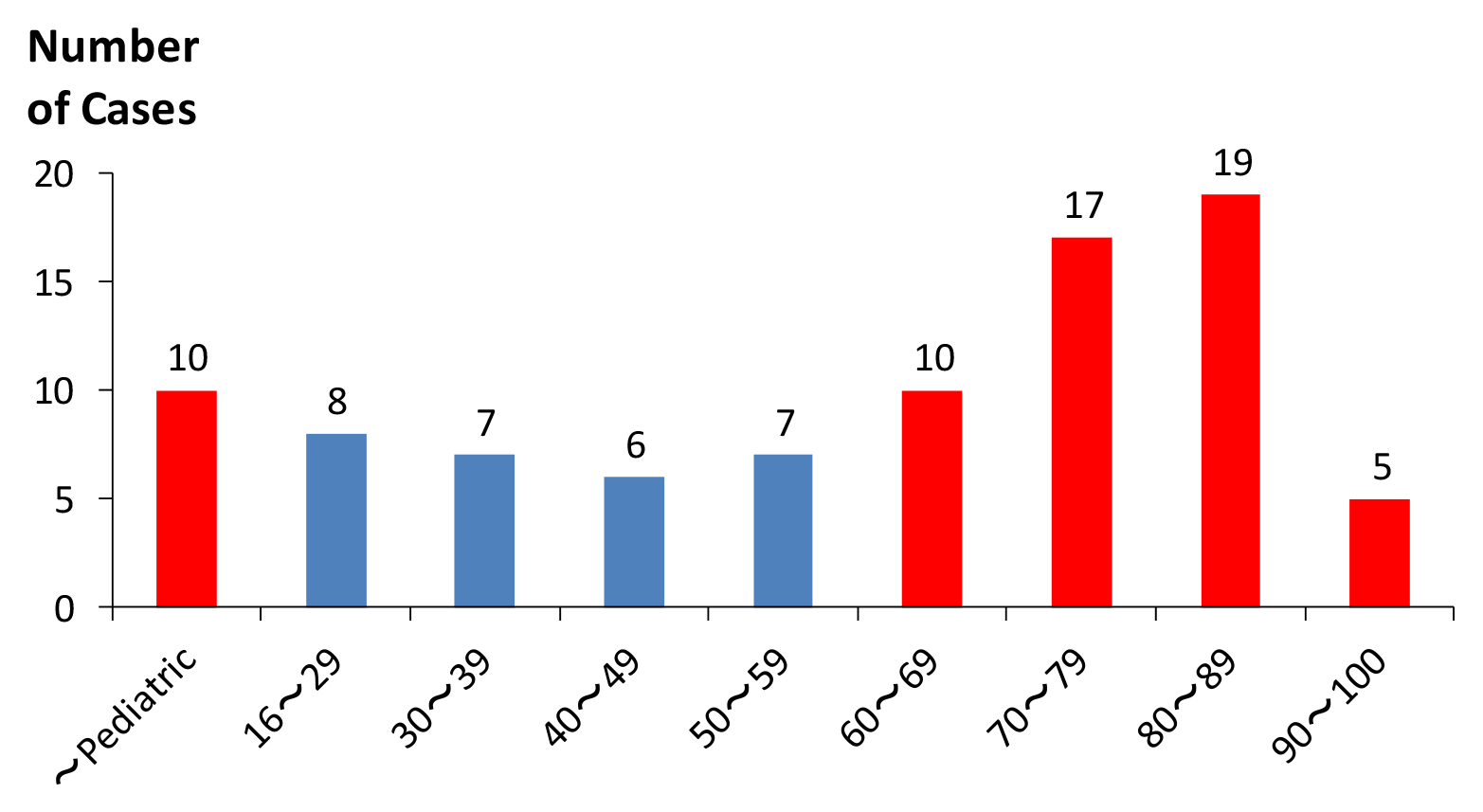
小腸軸捻転症について,1983年から2013年まで医学中央雑誌で「小腸軸捻転症」をキーワードに検索すると,自験例を含めて114例が該当した(会議録を除く).そのうち2000年以降では89名1)2)8)9)16)~88)が該当した.この小腸軸捻転症の89名について,まず発症年齢を年齢別にみてみると,新生児・小児10名,16~29歳8名,30~39歳7名,40~49歳6名,50~59歳7名,60~69歳10名,70~79歳17名,80~89歳19名,90歳以上5名とどの年代にも発症していることがわかる(Fig. 4).なかでも新生児期から小児期と60歳以上の二峰性に比較的多く発症していた.小児期までは腸回転異常などの発生異常によるものが多いためと考えられるが,なぜ自験例のような60歳以上にも多く発症しているのかを検討することとした.先述の小腸捻転症の89名から新生児・小児の10名16)~21)を除いた79名1)2)8)9)22)~88)について,16~59歳までの28名2)8)9)11)~42)と60歳以上の51名1)32)33)36)43)~88)にわけて,発症の原因や併存病態について比較した(Table 1).新生児・小児期10名を本検討からは除いた理由は,診断方法が身体所見やX線写真が中心で成人とは異なっていることと,性別や捻転の原因が不明な症例が多かったためである.
Table 1
Causation of 79 cases of small intestinal volvulus
|
16–59 yrs
n=28 |
≥60 yrs
n=51 |
|---|
| Spontaneous |
18 (64.3%) |
27 (52.9%) |
| Secondary |
10 (35.7%) |
24 (47.1%) |
| Postoperative |
4 (14.3%) |
3 (5.9%) |
| Intestinal abnormality |
2 (7.1%) |
7 (13.7%) |
| Intestinal malrotation |
2 (7.1%) |
2 (3.9%) |
| Physiological adhesion |
0 |
1 (1.9%) |
| Neoplasm |
0 |
7 (13.7%) |
| Others |
2 (7.1%) |
4 (7.8%) |
16~59歳が28名に対し,60歳以上の報告症例数は51名と1.5倍多かった.16~59歳では特発性18名(64.3%),続発性10名(35.7%)で,60歳以上では特発性27名(52.9%),続発性24名(47.1%)といずれも特発性が多いものの,60歳以上では続発性の割合が多い傾向にあった.続発性腸捻転の原因を比較すると,術後の割合が16~59歳では14.3%と60歳以上の5.9%よりも3倍高かった.自験例のように腸回転異常に続発する小腸軸捻転症は60歳以上では7.1%,60歳以上では3.9%と意外にも少なく,高齢者では特にまれであった.一方,16~59歳では新生物が原因の症例は見られなかったのに対し,60歳以上では新生物が原因の場合が13.7%と多く見られた.小腸の消化管間質腫瘍などの新生物は一般的に年齢の増加とともに発症率が高くなる疾患であるためと考える.また,高齢者の続発性小腸捻転には手術の影響や腫瘍性のものなど報告されていないものも多くあると考えられ,高齢者で続発性の発症頻度が増えることで,結果として60歳以上の全体の小腸軸捻転の発症頻度が高くなることは当然の結果かもしれない.これまでは腸軸捻転症は30~50歳代に比較的多いとされていたが3),今後の高齢化社会とともに増加してゆく病態かもしれない.
特発性の小腸捻転について,同様に新生児・小児期を除いた45名22)~39)48)~66)を,16~59歳までの18名22)~39),60歳以上の27名48)~66)にわけて,臨床的特徴を比較した(Table 2).特発性の場合,全例が手術を施行していたが,壊死腸管切除を必要としたのは,16~59歳では10名(55.6%)に対し,60歳以上では11名(40.7%)に留まった.しかし,術前に腸捻転と診断できなかった症例では,16~59歳では6名中5名が,60歳以上では6名中4名が,年齢にかかわらず最終的に壊死腸管の切除が必要であった.腸捻転の診断がつかず,手術までに時間を要したためではないかと考えた.また,壊死腸管切除が必要であった症例の腸捻転度合は,年齢にかかわらず180°~900°とさまざまであった.60歳以上の中には1,080°捻転していても腸管切除の必要がなかった症例もあり49),腸捻転の度合が強いからといって必ずしも腸管壊死に陥るわけではないようである.このことから,捻転による支配血管自体の絞扼具合が大きく関与していると考える.手術に至るまでの小腸軸捻転症の診断方法であるが,どの年齢でもCTによるものがほとんどを占めた.CTでの特徴的な所見は,腸間膜動脈周囲を小腸が渦巻き状に巻き込む「whirl sign」である.このwhirl signが見られなくても,小腸軸捻転症の術前診断が可能であった症例は,腸間膜の引きつれ像(radial distribution)という所見によって診断されていた24)36).しかしながら,こういった特徴的な所見がはっきりしないこともあり,その場合には原因不明の絞扼性イレウスを疑って手術を行った症例がほとんどであった.小腸軸捻転が疑えなくても,緊急手術の適応となる状態であればすぐに手術を行う必要がある.
Table 2
Clinical characteristics of 45 cases of spontaneous small intestinal volvulus
|
16–59 yrs
n=18 |
≥60 yrs
n=27 |
| Age (y) |
38 (17–57)* |
85 (60–95)* |
| Sex (n) |
|
|
| Male |
10 |
14 |
| Female |
8 |
13 |
| Diagnostic procedure (n) |
|
|
| CT |
17 (94.5%) |
26 (96.3%) |
| Ultrasonography |
1 (5.5%) |
1 (3.7%) |
| Others |
0 |
0 |
| Whirl sign (n) |
|
|
| Yes |
12 (66.7%) |
20 (74.0%) |
| No |
6 (33.3%) |
7 (26.0%) |
| Preoperative diagnosis (n) |
|
|
| Possible |
12 (66.7%) |
21 (77.8%) |
| Impossible |
6 (33.3%) |
6 (22.2%) |
| Operation (n) |
|
|
| Yes |
18 (100%) |
27 (100%) |
| No |
0 |
0 |
| Extent of volvulus (°) |
360 (180–900)* |
360 (180–1,080)* |
| Intestinal resection (n) |
|
|
| Yes |
10 (55.6%) |
11 (40.7%) |
| No |
8 (44.4%) |
16 (59.3%) |
利益相反:なし
文献
- 1) 瀬尾 雄樹, 岸川 浩, 井口 清香, 貝田 将郷, 西田 次郎, 森下 鉄夫.自然解除した成人発症続発性小腸軸捻転症の1例.日本腹部救急医学会雑誌.2008;28(5):701–705.
- 2) Ikegami T, Soejima Y, Taketomi A, Harada N, Uehara H, Yamashita Y, et al. Small-intestinal volvulus around the superior mesenteric artery as an extremely rare positioning-associated complication after percutaneous liver biopsy. Surg Today. 2008 May;38(6):576–577.
- 3) 鈴木 博孝.K機構および機能異常 5 腸軸転不通症,腸捻転症.木本 誠二,和田 達雄編.新外科学大系 小腸・結腸の外科II.東京:中山書店;1991. p. 383.
- 4) 鈴木 博孝.K機構および機能異常 1 腸管の位置ならびに固定の異常 a中腸回転と固定の異常.木本 誠二,和田 達雄編.新外科学大系 小腸・結腸の外科II.東京:中山書店;1991. p. 343–349.
- 5) Wang CA, Welch CE. Anomalies of intestinal rotation in adolescents and adults. Surgery. 1963 Dec;54:839–855.
- 6) Bill AH. Malrotation of the intestine. In: Ravitch MM, editor. Pediatric Surgery, vol. 2, 2nd Ed. Chicago: Year Book Medical Publishers; 1979. p. 912–923.
- 7) 西島 栄治.腸回転異常症の概念と分類.小児外科.2005;37:749–754.
- 8) 大谷 裕, 岡 伸一, 倉吉 和夫, 河野 菊弘, 吉岡 宏, 金山 友.CT所見により術前診断しえた腸回転異常症に合併した小腸軸捻転症の1例.松江市立病院医学雑誌.2009;13(1):71–75.
- 9) 松田 佳子, 森末 正樹, 飯島 崇史.小腸軸捻転により発症した逆回転型腸回転異常症の1例.日本臨床外科学会雑誌.2009;70(10):3031–3035.
- 10) 鈴木 博孝.K機構および機能異常 1 腸管の位置ならびに固定の異常 c重複腸管ならびに憩室症.木本 誠二,和田 達雄編.新外科学大系 小腸・結腸の外科II.東京:中山書店;1991. p. 356–362.
- 11) Ladd WE, Gross RE. Surgical treatment of duplications of the alimentary tract: enterogenous cysts, enteric cysts or ileum duplix. Surg Gynecol Obstet. 1940;70:295–307.
- 12) 常塚 宣男, 渡辺 洋宇, 大浜 和憲.広範囲小腸捻転を伴った新生児消化管重複症の1例.臨床外科.1992;47(9):1241–1244.
- 13) 森 周介, 岸本 浩史, 田内 克典, 樋口 佳代子.総腸間膜症および腸管重複嚢腫に続発した成人中腸軸捻転症の1例.日本消化器外科学会雑誌.2007;40(1):107–112.
- 14) 漆原 直人, 中川 賀清, 丁田 泰宏, 八木 孝仁, 田中 紀章, 植松 貞繁,ほか.空腸重複症による胎児期腸軸捻転を原因とした空腸閉鎖の1例.日本小児外科学会雑誌.1998;34(6):1046–1049.
- 15) Iijima S, Ohzeki T, Mochida Y. Enteric duplication cyst presenting as a wandering mass in a low birthweight infant. Med Postgrad. 2008 Apr;46(2):133–137.
- 16) 遠藤 尚文, 佐野 信行, 佐々木 英之.新生児小腸軸捻転症の3例.日本小児外科学会雑誌.2005;41(1):37–42.
- 17) 谷脇 聡, 榊原 堅式, 山下 年成, 横山 智輝, 寺下 幸夫, 伊藤 寛.新生児原発性小腸軸捻転症の3例.日本臨床外科学会雑誌.2005;66(9):2189–2193.
- 18) 風間 理郎, 島岡 理, 小西 峯生, 米澤 俊一, 望月 泉.腸回転異常を伴わない小腸軸捻転の1例.小児外科.2005;37(7):857–860.
- 19) 城田 千代栄, 長谷川 洋, 坂本 英至, 小松 俊一郎, 久留宮 康浩, 法水 信治.腸軸捻転で発症した小腸腸間膜リンパ管腫の1例.日本臨床外科学会雑誌.2007;68(5):1322–1325.
- 20) 室 雅彦, 久保 慎一郎, 井谷 史嗣, 石川 隆, 浅海 信也, 金 仁洙.腸軸捻転で発症した小児小腸腸管膜リンパ管腫の1例.外科.2009;71(10):1124–1126.
- 21) 田崎 達也, 津村 裕昭, 日野 裕史, 金廣 哲也, 市川 徹.CTにより早期診断が可能であった思春期原発性小腸軸捻転症の1例.日本腹部救急医学会雑誌.2009;29(7):1055–1058.
- 22) Takemura M, Iwamoto K, Goshi S, Osugi H, Kinoshita H. Primary volvulus of the small intestine in an adult, and review of 15 other cases from the Japanese literature. J Gastroenterol. 2000;35(1):52–55.
- 23) 阪口 晃行, 安川 十郎, 大東 雄一郎, 中島 祥介.成人原発性小腸軸捻転症の1例.日本外科系連合学会誌.2001;26(1):95–97.
- 24) 岸本 浩史, 霜田 光義, 斉藤 文良, 南村 哲司, 坂本 隆, 塚田 一博.原発性小腸軸捻転症の1例.北陸外科学会雑誌.2000;19(1):33–35.
- 25) 清水 智治, 花澤 一芳, 吉岡 豊一, 岡 浩, 梶並 稔正, 谷 徹,ほか.成人にみられた原発性小腸軸捻転症の1例.日本臨床外科学会雑誌.2002;63(8):1905–1909.
- 26) 渡瀬 誠, 魚住 尚史, 下村 淳, 門脇 隆敏, 刀山 五郎, 山田 毅,ほか.術前CTにて“whirl sign”を呈した成人原発性小腸軸捻転症の1例.日本外科系連合学会誌.2002;27(4):654–658.
- 27) 柴田 佳久, 木浦 伸行.腸閉塞病態の術前診断に腹部超音波検査が有効であった成人小腸軸捻転症例.超音波医学.2003;30(2):J215–9.
- 28) 本田 晴康, 津澤 豊一, 川田 崇雄, 熊谷 嘉隆.成人にみられた原発性小腸軸捻転症の1例.日本臨床外科学会雑誌.2004;65(1):112–116.
- 29) 井上 潔彦, 中尾 照逸, 塚本 義貴.腸切除を回避し得た成人原発性小腸軸捻転症の1例.日本外科系連合学会誌.2005;30(2):178–181.
- 30) 廣 純一郎, 松本 好市, 三木 誓雄, 楠 正人.成人に発症した原発性小腸軸捻転症の1例.三重医学.2006;49(3-4):53–56.
- 31) 柴崎 晋, 澤谷 令兒, 今井 敦, 吉川 紀雄.成人原発性小腸軸捻転症の1例.日本臨床外科学会雑誌.2007;68(2):351–354.
- 32) 槇 彰子, 藤木 健弘, 松尾 勝一, 田中 伸之介, 池田 靖洋, 山下 裕一.成人の原発性小腸軸捻転症の1例.日本臨床外科学会雑誌.2008;69(3):567–571.
- 33) 濱洲 晋哉, 佐藤 文平, 堀井 進一, 薄井 裕治.術前診断にCT検査が有用であった原発性小腸軸捻転症の1例.日本救急医学会雑誌.2008;19(4):214–218.
- 34) 杉浦 浩朗, 久保 章, 亀田 久仁郎, 長嶺 弘太郎, 遠藤 和伸, 藤井 一博.成人原発性小腸軸捻転症の1例.日本臨床外科学会雑誌.2009;70(7):2003–2007.
- 35) 清水 大輔, 清野 徳彦, 平野 佑樹, 西脇 眞, 長崎 和仁, 射場 敦子,ほか.成人原発性小腸軸捻転症の1例.浜松赤十字病院医学雑誌.2009;9(1):17–20.
- 36) 山田 達也, 宮前 洋平, 北原 信介, 小川 晃, 山崎 穂高, 中村 正治,ほか.Whirl signを認めなかった原発性小腸軸捻転症の1例.北関東医学会雑誌.2009;59(3):269–273.
- 37) 藤川 寛人, 林 勉, 藤井 慶太, 小島 康幸, 成井 一隆, 松津 賢一,ほか.成人原発性小腸軸捻転症の2例.日本外科系連合学会誌.2010;35(1):45–50.
- 38) 塙 秀暁, 小笠原 康夫, 加納 恒久, 名取 穣治, 内山 喜一郎, 鈴木 英之.腸管膜乳び浮腫および乳び腹水を呈した成人原発性小腸軸捻転の1例.日本臨床外科学会雑誌.2012;73(3):603–607.
- 39) 藤田 洋一, 吹上 理, 前田 恒宏, 辻 俊明, 佐々木 政一.原発性小腸軸捻転症の1例 原発性小腸軸捻転症本邦報告64例の検討.和歌山医学.2012;63(4):158–160.
- 40) 吉田 哲也, 藤本 高義, 戎井 力, 先田 功, 金井 俊雄.外傷性小腸壁内血腫の保存的治療中に発症した続発性小腸軸捻転症の1例.日本消化器病学会雑誌.2003;100(10):1206–1211.
- 41) 塚田 祐一郎, 岸本 浩史, 吉福 清二郎, 小田切 範晃, 笹原 孝太郎, 田内 克典.成人原発性小腸軸捻転症の3例.日本臨床外科学会雑誌.2009;70(12):3584–3588.
- 42) 梅邑 晃, 肥田 圭介, 木村 祐輔, 高橋 正統, 若林 剛.乳糜腹水を伴った絞扼性イレウスの1例.日本腹部救急医学会雑誌.2010;30(6):847–850.
- 43) 池辺 孝, 西岡 考芳, 真弓 勝志, 寺倉 政伸.成人原発性小腸軸捻転症の1例.日本臨床外科学会雑誌.2011;72(1):84–87.
- 44) 伊藤 元博, 木下 裕夫, 波頭 経明, 山田 誠, 足立 尊仁, 松井 康司,ほか.膀胱拡大術16年後に発症した続発性小腸軸捻転症の1例.岐阜市民病院年報.2011;31:1–3.
- 45) 桂 春作, 榎 忠彦, 濱野 公一.小腸軸捻転で発症した空腸憩室(10 cm)の1例.日本臨床外科学会雑誌.2012;73(5):1120–1123.
- 46) 青木 順, 岡澤 裕, 高橋 里奈, 水越 幸輔, 杉本 起一, 小宮山 博光,ほか.慢性特発性偽性腸閉塞症術後にwhirl signを呈して診断された小腸軸捻転の1例.日本外科系連合学会誌.2013;38(4):820–824.
- 47) 大端 考, 三井 洋子, 四方 敦, 山崎 将典, 小原 誠, 綿引 洋一,ほか.成人原発性小腸軸捻転症の1例.日本臨床外科学会雑誌.2002;63(2):395–398.
- 48) 松澤 克典, 笹本 信幸, 松澤 信五, 関根 智久, 板橋 浩一, 柿田 章.超高齢者の原発性小腸軸捻転症の2例.日本消化器外科学会雑誌.2003;36(5):417–421.
- 49) 田崎 達也, 水流 重樹, 植田 秀雄, 熊谷 元, 谷本 康信.超高齢者に発症した原発性小腸軸捻転症の1例.日本臨床外科学会雑誌.2003;65(2):404–409.
- 50) 成田 清, 岸川 博隆, 桐山 昌伸, 工藤 淳三, 高嶋 伸宏.小腸軸捻転症の1例.名古屋市立病院紀要.2003;25:53–55.
- 51) 内山 清, 清水 義博, 山口 明浩, 塚本 賢治.前駆症状を認めた2次性小腸軸捻転症の1例.京都府立医科大学雑誌.2004;113(6):383–387.
- 52) 行方 浩二, 松本 浩次, 三上 陽史, 松本 文夫, 津村 秀憲.成人原発性小腸軸捻転症の1例.日本腹部救急医学会雑誌.2004;24(6):1085–1089.
- 53) 茶谷 成, 前田 佳之, 布袋 裕士, 田原 浩, 三好 信和.腸管・腸管膜固定術にて治癒した原発性小腸軸捻転症の1例.日本臨床外科学会雑誌.2006;67(5):1023–1027.
- 54) 山崎 政直, 新田 敦範, 山田 忍, 冬廣 雄彦, 康 純明, 田中 肇.開腹下整復術3ヶ月後同部位に再発した原発性小腸軸捻転症の1例.日本臨床外科学会雑誌.2006;67(7):1582–1586.
- 55) 小林 大介, 本田 一郎, 守 正浩.特徴的なCT像より早期診断しえた原発性小腸軸捻転の1例.日本消化器外科学会雑誌.2007;40(1):113–118.
- 56) 和久 利彦.原発性小腸軸捻転症の3例.日本腹部救急医学会雑誌.2007;27(1):95–97.
- 57) 柴田 伸弘, 島山 俊夫, 高屋 剛, 田中 俊一, 江藤 忠明, 千々岩 一男.腸軸捻転を契機に発症した気腹を伴った腸管気腫症の1例.日本腹部救急医学会雑誌.2008;28(1):105–108.
- 58) 松久 忠史, 田口 宏一, 福森 大介, 湊 正意.原発性小腸軸捻転の1例.砂川市立病院医学雑誌.2009;25(1):11–13.
- 59) 神戸 大介, 渡辺 明彦, 中川 顕志, 坂本 千尋, 右田 和寛, 横山 貴司,ほか.原発性小腸軸捻転の1例.奈良県立奈良病院医学雑誌.2008;12(1):65–67.
- 60) 森 隆太郎, 簾田 康一郎, 鈴木 紳祐, 佐々木 真理, 江口 和哉, 仲野 明.高齢者に発症した原発性小腸軸捻転症の1例.日本臨床外科学会雑誌.2010;71(7):1795–1799.
- 61) 飯田 あい, 眞部 紀明, 浦上 淳, 山下 和城, 平井 敏弘, 畠 二郎.腹部超音波で術前診断した原発性小腸軸捻転の1例.日本臨床外科学会雑誌.2010;71(12):3144–3147.
- 62) 岸川 博隆, 杉戸 伸好, 黒野 格久.原発性小腸軸捻転症の2例 ショックに陥った1例とほとんど症状の無かった1例の比較.名古屋市立病院紀要.2011;33:29–32.
- 63) 渋谷 雅常, 寺岡 均, 坂下 克也, 豊川 貴弘, 金原 功.門脈ガスおよび大動脈内ガスを伴った原発性小腸軸捻転症による絞扼性イレウスの1例.手術.2012;66(8):1173–1175.
- 64) 遠藤 健, 福田 千文, 伊藤 眞史, 篠原 克浩, 堀 義城.原発性成人小腸軸捻転の1例.日本臨床外科学会雑誌.2012;73(6):1402–1406.
- 65) 竹本 大樹, 尾崎 佳三, 山代 豊, 柴田 俊輔, 山口 由美, 石黒 稔,ほか.高齢者の原発性小腸軸捻転症の1例.鳥取赤十字病院医学雑誌.2012;21:15–18.
- 66) 上村 卓嗣, 三浦 禎司, 横沢 友樹, 中野 達也, 中村 泰行.門脈ガス血症を伴った原発性小腸軸捻転症の1救命例.消化器外科.2013;36(8):1245–1250.
- 67) 上田 城久朗, 能丸 真司, 永田 夏織, 梶井 信洋, 大村 良介, 原田 俊則,ほか.空腸憩室をともなった原発性小腸軸捻転症の1例.日本消化器病学会雑誌.2000;97(1):33–37.
- 68) 根塚 秀昭, 桝谷 博孝, 黒田 吉隆.腸切除せずに治癒しえた成人原発性小腸軸捻転症の1例.日本臨床外科学会雑誌.2002;63(1):117–121.
- 69) 久田 将之, 佐嶋 健一, 花輪 聰, 青木 達哉, 小柳 泰久.続発性小腸軸捻転症の1例.日本臨床外科学会雑誌.2002;63(7):1696–1699.
- 70) 櫻井 俊孝, 森 洋一郎, 藤原 まゆみ, 山成 英夫, 島山 俊夫, 千々岩 一男.成人原発性小腸軸捻転症の1例.宮崎県医師会医学会雑誌.2003;27(1):79–83.
- 71) 内山 清, 清水 義博, 山口 明浩, 塚本 賢治.胃切除後に間歇的な腹痛と嘔吐で発症した小腸軸捻転症の1例.京都府立医科大学雑誌.2003;112(10):795–799.
- 72) 湊 栄治, 大竹 耕平, 藤野 一平, 松本 収生, 嶋 廣一.高齢者の臍腸管遺残による小腸軸捻転の1例.日本臨床外科学会雑誌.2004;65(5):1263–1266.
- 73) 岡田 健一, 貞廣 荘太郎, 石川 健二, 鈴木 俊之, 幕内 博康.腸管膜嚢胞により誘発されたと考えられる成人小腸軸捻転症の1例.日本臨床外科学会雑誌.2005;66(4):853–856.
- 74) 加藤 秀明, 薮野 太一, 宮永 太門, 渡邊 透, 山脇 優, 佐藤 博文.術前に診断した空腸憩室に伴う小腸軸捻転症の1例.日本臨床外科学会雑誌.2005;66(4):857–860.
- 75) 伊勢 憲人, 白山 公幸.小腸軸捻転症を合併した成人特発性腸重積症の1例.日本消化器外科学会雑誌.2006;39(6):708–712.
- 76) 渡邉 泰治, 小林 博通, 陣内 祐二, 戸部 直孝, 木村 正之, 大坪 毅人,ほか.小腸GISTが誘因となった続発性小腸軸捻転症の1例.日本臨床外科学会雑誌.2006;67(7):1587–1590.
- 77) 目黒 誠, 奥 雅志, 伊東 竜哉, 高島 健, 佐藤 卓, 平田 公一.小腸軸捻転を伴った骨盤小腸GISTの1切除例.日本臨床外科学会雑誌.2006;67(11):2635–2639.
- 78) 進藤 吉明, 天満 和男, 吉野 敬, 日比野 政則, 今野 広志, 中村 正明.乳び腹水を呈した胃全摘後小腸捻転の1例.外科.2007;69(6):711–714.
- 79) 卯月 ゆたか, 中川 国利, 鈴木 幸正.空腸GISTが誘引となった続発性小腸軸捻転症の1例.臨床外科.2007;62(7):979–982.
- 80) 室 雅彦, 井谷 史嗣, 石川 隆, 浅海 信也, 久保 慎一郎, 金 仁洙.腸軸捻転で発症した小腸GISTの1例.日本臨床外科学会雑誌.2008;69(10):2575–2579.
- 81) 中嶌 雅之, 牧野 洋知, 永野 靖彦, 藤井 正一, 國崎 主税, 嶋田 紘.軸捻転により腸閉塞をきたした回腸GISTの1例.日本臨床外科学会雑誌.2008;69(7):1701–1706.
- 82) 原田 知明, 田中 芳憲, 坂田 親治, 東野 正幸, 後藤 司, 中谷 守一.右鼠径ヘルニア嵌頓と併存し,続発性小腸軸捻転が疑われた1例.日本臨床外科学会雑誌.2010;71(10):2615–2619.
- 83) 竹原 清人, 森廣 俊昭, 藤原 裕子, 田中屋 宏爾, 青木 秀樹, 竹内 仁司.強皮症患者に発生した再発性小腸軸捻転症に対し腸間膜固定術を施行した1例.日本消化器外科学会雑誌.2011;44(5):571–576.
- 84) 里吉 梨香, 小棚木 均, 吉楽 拓哉, 岩崎 渉, 大内 慎一郎.空腸憩室が原因と思われた90歳小腸軸捻転症の1例.日本臨床外科学会雑誌.2011;72(7):1753–1757.
- 85) 細田 桂.小腸軸捻転をきたした空腸GISTの1例.日本外科系連合学会誌.2011;36(1):27–31.
- 86) 北條 誠至, 中島 紳太郎, 諏訪 勝仁, 保谷 芳行, 岡本 友好, 矢永 勝彦.小腸軸捻転を伴った巨大小腸gastrointestinal stromal tumor茎捻転の1手術例.日本消化器外科学会雑誌.2012;45(1):86–92.
- 87) 吉岡 康多, 田村 茂行, 竹野 淳, 柳井 亜矢子, 小林 政義, 鈴木 玲,ほか.ICG蛍光法による腸管血流評価により腸管切除を回避できた絞扼性イレウスの1例.消化器外科.2012;35(3):369–373.
- 88) 小川 雅生, 今川 敦夫, 出村 公一, 川崎 誠康, 堀井 勝彦, 亀山 雅男,ほか.小腸軸捻転解除術後早期再発をきたした1例.日本臨床外科学会雑誌.2012;73(6):1407–1410.