Abstract
症例は65歳の男性で,20歳時に十二指腸潰瘍に対して幽門側胃切除術+Billroth-II法再建を施行されている.体重減少,貧血を主訴に当院紹介受診し,精査の結果,残胃癌cT4aN(+)M0 cStage IIIの診断となった.術前化学療法施行後に腹腔鏡補助下残胃全摘術+D2リンパ節郭清+Roux-en-Y法再建+横行結腸部分切除術を施行した.摘出標本では残胃広範に3型腫瘍を認め,前壁側には約3 cm大の隆起性病変を認め,病理組織学的検査では3型腫瘍部に胃癌を,隆起性病変部にはdiffuse large B-cell lymphoma(以下,DLBCLと略記)を認め,一部両者の衝突所見も認めた.術後のPET-CTにて大動脈周囲リンパ節に異常集積を認め,DLBCLの節外病変を疑った.残胃癌ypT4b(横行結腸)N2M0,ypStage IIIBと胃原発胃悪性リンパ腫DLBCL,Lugano分類Stage II2の衝突癌の診断となり化学療法施行中である.
Translated Abstract
A 65-year-old man who had undergone distal gastrectomy with Billroth-II anastomosis for a duodenal ulcer 45 years previously was referred to our hospital because of weight loss and anemia. He was given a diagnosis of remnant gastric cancer with cT4aN (+) M0 cStage III. After neoadjuvant chemotherapy, we performed hand-assisted laparoscopic total remnant stomach resection and partial transverse colectomy. Macroscopic examination of the resected specimen showed a large type 3 tumor that had spread widely in the remnant stomach and a 3-cm prominent lesion on the anterior wall. Histopathological examination revealed the type 3 tumor to be an adenocarcinoma, while the prominent lesion was diagnosed as diffuse large B-cell lymphoma (DLBCL). Postoperative PET-CT revealed abnormal uptake in the periaortic lymph nodes. We also suspected extranodal DLBCL lesions. The final diagnosis was collision tumor composed of the remnant gastric cancer ypT4b (transverse colon) N2M0 ypStage IIIB and DLBCL. The patient was subsequently treated with chemotherapy for DLBCL.
はじめに
胃癌と胃悪性リンパ腫の共存は,それぞれ胃癌の0.08~0.098%および胃悪性リンパ腫の3.7%に生じると報告されており,まれな疾患である1)2).なかでも残胃における発生例は過去に報告がほとんどなく,極めてまれな疾患である.今回,我々は貴重な1例を経験したため,若干の文献的考察を加え報告する.
症例
患者:65歳,男性
主訴:体重減少(約1年で9 kg),食欲低下.
既往歴:20歳時に十二指腸潰瘍に対し幽門側胃切除術+Billroth-II法再建を施行されている.
内服薬:特記すべきことなし.
アレルギー:特記すべきことなし.
現病歴:上記主訴を認め当院紹介受診となった.
来院時現症:身長:170 cm,体重:50 kg,BMI:17.3 kg/m2.
体温:37.0°C,血圧:118/81 mmHg,心拍数:76回/分.
腹部は平坦,軟,上腹部正中に手術痕を認めた.
血液検査所見:腫瘍マーカーはCEA 8.8 ng/ml,CA19-9 77 U/mlと上昇を認めた.その他特記すべき異常所見は認めなかった.
上部消化管内視鏡検査所見:残胃全体に3型腫瘍を認め,前壁側には隆起性病変を認めた(Fig. 1a, b).3型腫瘍部の生検にてpoorly differentiated tubular adenocarcinoma,Group 5の診断となった.隆起性病変部は生検を行うも明らかな悪性病変は認めなかった.
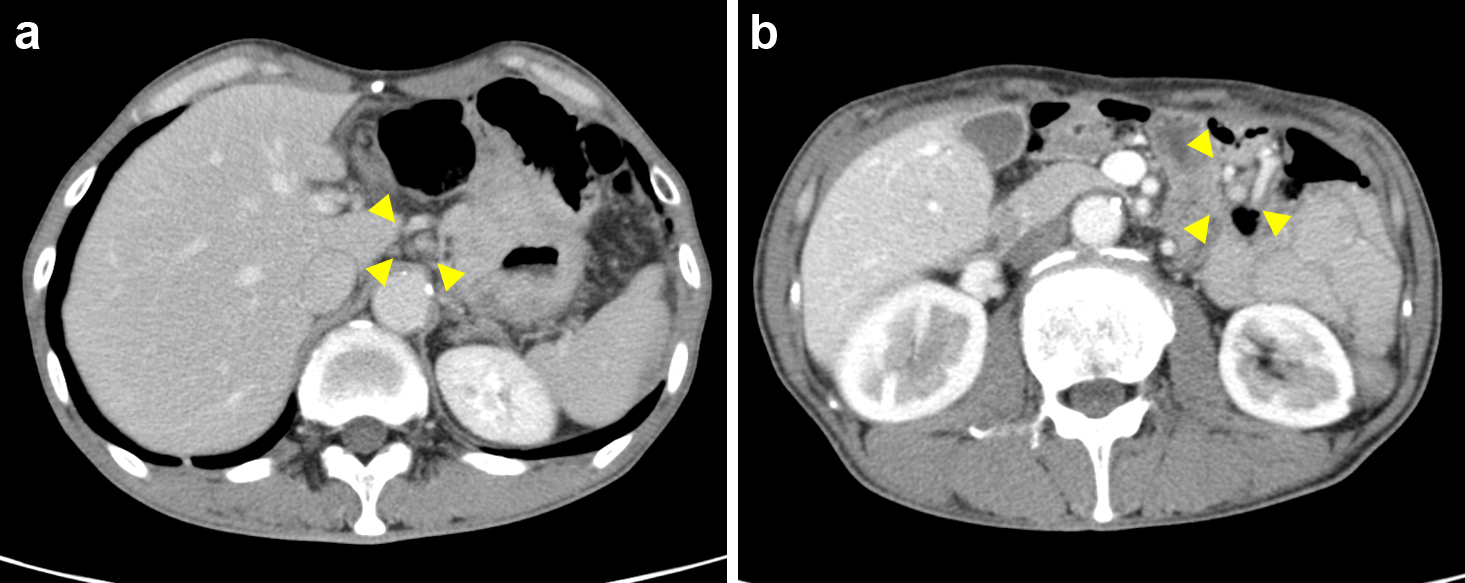
腹部造影CT所見:残胃全体に造影効果を受ける壁肥厚を認めた(Fig. 2a).腹腔動脈周囲および空腸動脈周囲に転移を疑うリンパ節を複数個認めた(Fig. 2b).その他明らかな遠隔転移は認めなかった.
治療経過:開腹手術歴を有することから腹腔内の癒着も高度であることが予測されたため審査腹腔鏡は施行しないことにした.残胃癌B-45-T,distal gastrectomy,Billroth-II anastomosis,Type 3,por,cT4a,cN2(+),M0,cStage IIIと診断し術前補助化学療法(neoadjuvant chemotherapy;以下,NACと略記)施行後に手術の方針とした.患者と相談のうえ,SOX療法(S-1+oxaliplatin)を3コース施行した.
上部消化管内視鏡検査所見(NAC後):3型腫瘍はやや縮小傾向,前壁側の隆起性病変に著変は認めなかった.
腹部造影CT所見(NAC後):残胃全体の壁肥厚および空腸動脈周囲のリンパ節腫大は軽度改善傾向であった.
治療経過②:化学療法の効果判定はstable disease(以下,SDと略記)と判定し,残胃癌B-45-T,distal gastrectomy,Billroth-II anastomosis,Type 3,por,ycT4a,ycN(+),M0,ycStage IIIの術前診断に対して用手補助下腹腔鏡下残胃全摘術の方針とした.
手術所見:用手補助下腹腔鏡手術(hand assisted laparoscopic surgery;HALS)下に施行した.腹腔内に明らかな腹膜播種,肝転移,腹水は認めなかった.残胃癌の診断に対して残胃全摘術+リンパ節郭清(No. 1,2,3,4sa,4sb,7,8a,9,10,11p,11d,12a,J1,J2)+脾摘術を施行した.腫瘍の横行結腸浸潤を認め横行結腸部分切除術を追加した.吻合はRoux-en-Y法再建(overlap吻合),後結腸経路で行った.腹水洗浄細胞診は陰性だった.
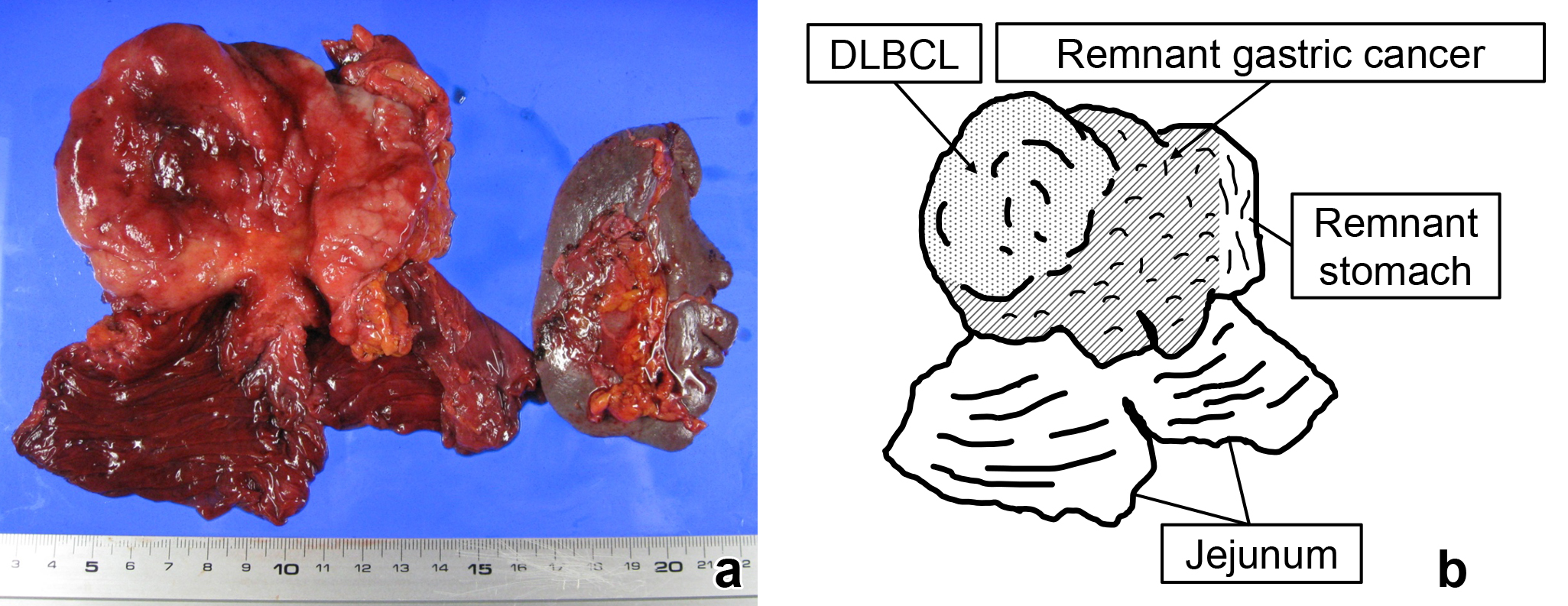
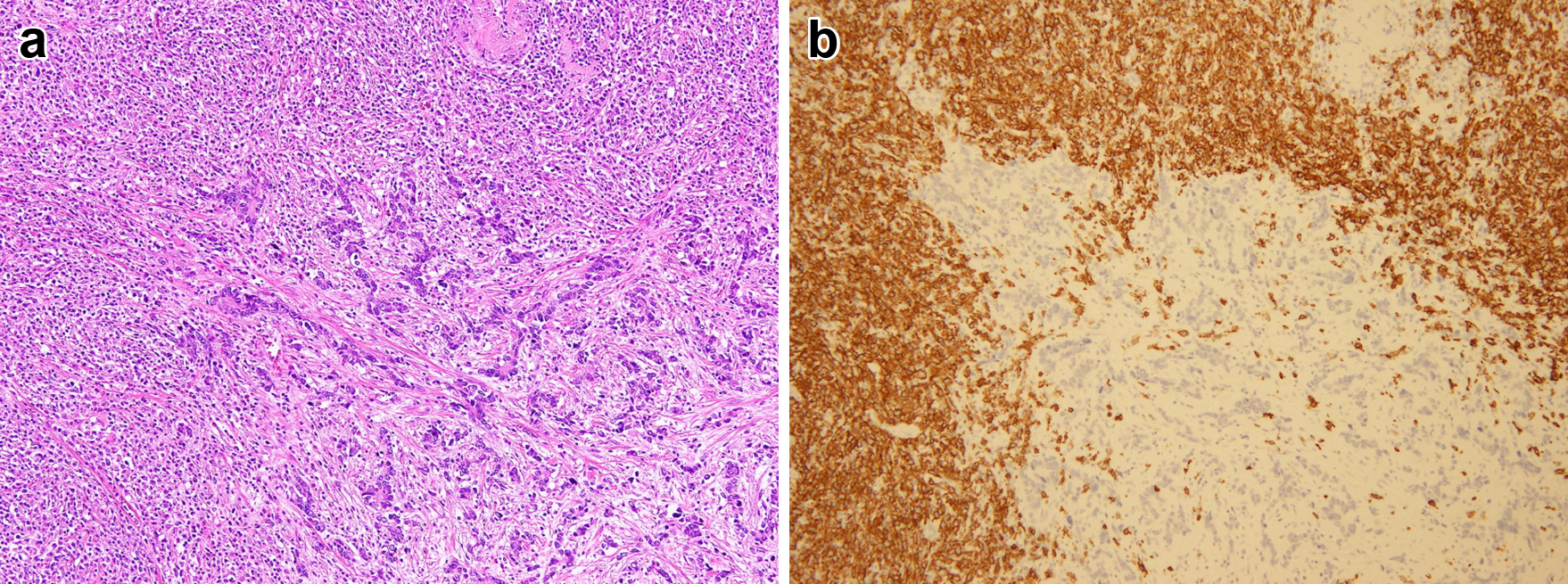
摘出標本・病理組織学的検査所見:残胃広範に3型腫瘍を認め,前壁側には約3 cm大の隆起性病変を認めた(Fig. 3a, b).3型腫瘍部にpoorly differentiated tubular adenocarcinomaを隆起性病変部には悪性リンパ腫を認め,一部両者の衝突所見も認めた(Fig. 3b, 4a).胃癌部は横行結腸への浸潤を認めた.悪性リンパ腫は免疫染色検査にてBcl-2(−),Bcl-6(−),CD3(−),CD5(−),CD10(−),CD20(+),CD30(−),CD79a(+),MUM-1(+)でありnon-GC type diffuse large B-cell lymphoma(以下,DLBCLと略記)と診断した(Fig. 4b).Epstein–Barr virus-encoded small RNAs-in situ hybridization(EBER-ISH)およびHelicobacter pylori(HP)は陰性であった.No. 11pリンパ節,空腸間膜内リンパ節に胃癌の転移を認め,No. 10リンパ節には悪性リンパ腫の転移を認めた.以上から,残胃癌B-45-T,distal gastrectomy,Billroth-II anastomosis,yType 3,70 mm,por>tub2,ypT4b(横行結腸),INFc,Ly1,V1,pPM0,pDM0,Grade 1b,ypN2,ypStage IIIBおよび胃悪性リンパ腫DLBCL,Lugano分類Stage II2の衝突癌の診断とした.
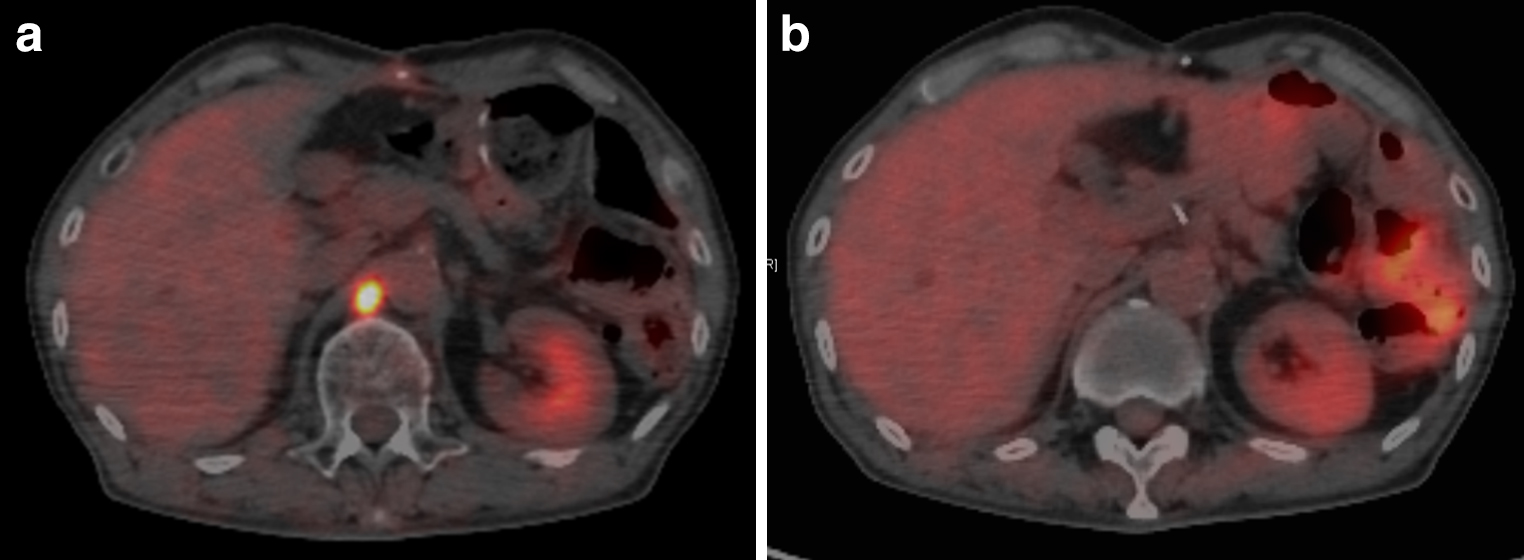
PET-CT所見(術後2か月):大動脈周囲リンパ節腫大を複数認め,同部位に異常集積(SUV=13.6)を認めた(Fig. 5a).
治療経過③:血液検査においてはCEA 6.7 ng/ml,CA19-9 21 U/mlと腫瘍マーカーの低下を認めた一方,可溶性IL-2レセプターは791 U/mlと高値を認めていたことから病歴と考え併せてDLBCLの節外病変を疑った.進行期の胃DLBCLの標準治療は化学療法であること,胃DLBCLは化学療法によって治癒が望めることから胃DLBCLに対する化学療法(R-CHOP療法)を優先して行うこととした.3コース施行後の効果判定では可溶性IL-2レセプターは480 U/mlと低下しており,PET-CTにおいても大動脈周囲リンパ節腫大への異常集積は消失しcomplete responce(以下,CRと略記)の判定となった(Fig. 5b).化学療法継続の方針とし4コース目を開始し現在も治療継続中である.
考察
同一臓器における組織学的に異なる癌腫と肉腫の共存関係についてMayer3)はその発生時期や臓器内での局在から,①相接腫瘍:両者が接して存在し渾然一体としているもの,②衝突腫瘍:両者が互いに異なった部位で発生増殖し,一部で交雑しているもの,③独立腫瘍:両者が各々独立して存在するもの,の3型に分類している.胃癌と胃悪性リンパ腫の共存例では独立腫瘍,衝突腫瘍,相接腫瘍の順に報告が多い.
胃癌と胃悪性リンパ腫の共存の発生原因としては諸説あり,①悪性リンパ腫による粘膜への慢性刺激により胃癌が引き起こされる.②悪性リンパ腫による胃局所の免疫不全や微小環境障害により胃癌が引き起こされる.③胃癌に対する直接的な慢性免疫学的反応により悪性リンパ腫が引き起こされる.④両者に共通する発癌因子が存在しそれぞれ独立して発生するなどの報告があるが依然定まった見解はない4)~6).Ishihamaら7)は胃癌と胃悪性リンパ腫の共存例66例に関して集計している.男女比は男性:女性=2.7:1と男性に多く,平均年齢は61歳だった.進行度は悪性リンパ腫の71%が進行腫瘍である一方で胃癌の76%は早期腫瘍であり,リンパ節転移は悪性リンパ腫に多く認められた.以上から,胃悪性リンパ腫が先行して発生することが多いと推測された.また,正しく術前診断できていた症例は27%と報告されており,術前診断は困難なことが多いと考察された.
なかでも,本症例のような残胃に発生する胃癌と胃悪性リンパ腫の衝突癌は極めてまれで,PubMed(1950年~2019年),医学中央雑誌(1964年~2019年)で「残胃癌」,「悪性リンパ腫」,「衝突腫瘍」をキーワードして検索したが(会議録除く),自験例を合わせ4例の報告があるのみであった(Table 1)8)~10).全例男性であり,年齢の中央値は68(66~79)歳だった.胃切除からの期間の中央値は8.5(4~45)年とさまざまであり,本症例は最長であった.全例胃癌の術前診断がなされており,術前診断は難しいと推測された.組織型は胃癌ではpoorly differentiated tubular adenocarcinomaが,悪性リンパ腫ではB細胞由来のものが多かった.胃癌が進行腫瘍である症例が4例中3例と多く一般的な胃癌と悪性リンパ腫との衝突腫瘍の報告とは異なる結果となった.どちらの癌腫が先行して発生していたかは定かでないが,残胃における胃癌と悪性リンパ腫との衝突腫瘍は通常の胃に発生する症例とは異なる機序で発生する可能性も示唆された.
Table 1
Four cases of collision tumor with remnant gastric cancer and gastric malignant lymphoma
| No. |
Author |
Year |
Age |
Sex |
Preoperative diagnosis |
Histopathological diagnosis |
Past history |
Past operation (reconstruction) |
Period from past operation |
Follow up period |
Outcome (cause of death) |
| Gastric cancer |
Malignant lymphoma |
| 1 |
Manabe8) |
2001 |
66 |
Male |
Gastric cancer |
por |
n.d. |
Bile duct cancer |
PD |
5 years |
7 months |
Death (pneumonia) |
| 2 |
Takahashi9) |
2008 |
79 |
Male |
Gastric cancer |
por |
Diffuse small Bcell (recurrence) |
Duodenal malignant lymphoma |
DG (B2) |
12 years |
2 years |
Death (gastric cancer) |
| 3 |
Akiba10) |
2010 |
69 |
Male |
Gastric cancer |
EBV-associated |
MALT |
Gastric cancer |
DG |
4 years |
n.d. |
n.d. |
| 4 |
Our case |
|
65 |
Male |
Gastric cancer |
por |
non-GC type Diffuse large Bcell |
Duodenal ulcer |
DG (B2) |
45 years |
1 year |
Alive |
por: poorly diferrentiated tubular adenocarcinoma, PD: pancreatoduodenectomy, DG: distal gastrecctomy, B2: Billroth-II anastomosis, n.d.: not detected
残胃癌に限定すると,初回手術からの介在期間は初回手術が良性疾患の場合は悪性疾患の場合より有意に長くなると報告されている11).初回手術が悪性疾患の場合萎縮性胃炎や腸上皮化生などの背景胃粘膜が関与しているとされ初回手術からの介在期間が比較的短くなるとされている12).一方,初回手術が良性疾患の場合は胆汁や膵液などの十二指腸液の逆流が関与しているとされ,介在期間は比較的長くなるとされている11).さらには,良性疾患に対し胃切除施行後30年以上経過すると残胃癌発症のリスクが上昇するとの報告もある13).本症例では十二指腸潰瘍術後45年と比較的長期間経過後に残胃癌および胃悪性リンパ腫を発症している.十二指腸液の胃内への逆流を背景とし残胃癌が発生した可能性が推察され,加えて残胃癌に対する直接的な慢性免疫学的反応により悪性リンパ腫が引き起こされた可能性も推察された.
胃癌に対するNACに関しては我が国で実施された第III相試験のエビデンスはなく,NACの有効性は証明されていないのが現状である.一方NACの利点として①全身状態が比較的良好な段階で化学療法を施行するため,強度の強い化学療法が可能であり,また化学療法のコンプライアンスも高い,②化学療法によって腫瘍やリンパ節が縮小すれば,結果的に切除割合が向上する,③化学療法の効果判定が可能となる,などが挙げられ,有効な治療法となる可能性も示唆されたため,当院ではcT3-4,N1-3,M0胃癌を対象に十分なインフォームドコンセントのうえ,SOX療法を用いNACを施行している.本症例においても以上に従いNACを施行することにした.化学療法中は大きな有害事象も認めず,減量することなく完遂することができた.腫瘍はR0切除を達成できており,化学療法の効果判定でもGrade 1bと一定の効果を認めており,有効であったと考える.
一般的に重複癌ではそれぞれの腫瘍の病期が予後を決定するとされている14).胃DLBCLの治療としては限局期(Lugano分類I/II1期)ではR-CHOP療法3コース+放射線療法が推奨されており,手術の適応は穿孔や止血困難な出血がある場合に限られている15).胃DLBCLは進行期であっても治癒が望める悪性腫瘍であり,進行期(II2期以上)では全身性のDLBCLとしてR-CHOP療法6~8コースが推奨されている15).本症例においては残胃全摘術の段階では胃癌はR0切除を達成できていること,術後も腫瘍マーカーの上昇を認めないことから大動脈周囲リンパ節は悪性リンパ腫の節外病変を疑った.悪性リンパ腫の標準療法は化学療法であり進行例であっても治癒を望めるためDLBCLの化学療法を優先して施行した.化学療法効果判定のPET-CTにてCRを得ていることからも悪性リンパ腫の節外病変に相違なかったと考えた.
残胃に発生する胃癌と悪性リンパ腫の衝突腫瘍は極めてまれな疾患であり,発生機序なども不明な点が多い.治療に関しても不明な点が多く,それぞれ癌腫の進行度から総合的に判断して治療法を選択する必要があると考えられた.
利益相反:なし
文献
- 1) Nakamura S, Aoyagi K, Iwanaga S, Yao T, Tsuneyoshi M, Fujishima M. Synchronous and metachronous primary gastric lymphoma and adenocarcinoma: a clinicopathological study of 12 patients. Cancer. 1997;79(6):1077–1085.
- 2) Noda T, Akashi H, Matsueda S, Katsuki N, Shirahashi K, Kojiro M. Collision of malignant lymphoma and multiple early adenocarcinomas of the stomach. Arch Pathol Lab Med. 1989;113(4):419–422.
- 3) Mayer R. Beitrag zur Verstandigung uber die Namengebung in der Geschwulstlehre. Zentralbl Allg Pathol. 1919;30:291–296.
- 4) 霞 富士雄, 高木 国夫, 加藤 洋, 馬場 保昌, 堀越 昇, 吉川 静.胃癌・胃肉腫重複についての考察.臨床外科.1979;34(1):105–115.
- 5) 内藤 裕二, 堀田 忠弘, 富松 淳子.早期胃癌を伴った原発性胃悪性リンパ腫の1例.消化器外科.1988;11(6):781–787.
- 6) 松本 繁己, 大津 敦, 吉田 茂昭.【消化管悪性リンパ腫1998】消化管悪性リンパ腫と全身性悪性リンパ腫とのかかわり 臨床の立場から.胃と腸.1998;33(3):314–324.
- 7) Ishihama T, Kondo H, Saito D, Yamaguchi H, Shirao K, Yokota T, et al. Clinicopathological studies on coexisting gastric malignant lymphoma and gastric adenocarcinoma: report of four cases and review of the Japanese literature. Jpn J Clin Oncol. 1997;27(2):101–106.
- 8) Manabe T, Nishihara K, Kurokawa Y, Hattanda Y, Toyoshima S, Takeda S, et al. A collision tumor composed of adenocarcinoma and malignant lymphoma in the remnant stomach after pancreatoduodenectomy: report of a case. Surg Today. 2001;31(5):450–453.
- 9) 高橋 聡, 梨本 篤, 中川 悟, 藪崎 裕, 太田 玉紀.残胃に悪性リンパ腫と胃癌の衝突腫瘍を認めた1例.日本消化器外科学会雑誌.2008;41(12):2023–2028.
- 10) Akiba J, Nakane T, Arakawa F, Ohshima K, Yano H. Collision of EBV-associated gastric carcinoma and primary gastric extranodal marginal zone lymphoma of mucosa-associated lymphoid tissue in the remnant stomach. Pathol Int. 2010;60(2):102–106.
- 11) Shimada H, Fukagawa T, Haga Y, Oba K. Does remnant gastric cancer really differ from primary gastric cancer? A systematic review of the literature by the Task Force of Japanese Gastric Cancer Association. Gastric Cancer. 2016;19(2):339–349.
- 12) Takahashi M, Takeuchi H, Tsuwano S, Nakamura R, Takahashi T, Wada N, et al. Surgical resection of remnant gastric cancer following distal gastrectomy: a retrospective clinicopathological study. Ann Surg Oncol. 2016;23(2):511–521.
- 13) Lagergren J, Lindam A, Mason RM. Gastric stump cancer after distal gastrectomy for benign gastric ulcer in a population-based study. Int J Cancer. 2012;131(6):E1048–E1052.
- 14) 吉野 肇一, 浅沼 史樹, 花谷 勇治.胃と他臓器の重複癌 その頻度,治療成績など.癌の臨床.1984;30(12):1514–1523.
- 15) 中村 昌太郎, 松本 主之.消化管悪性リンパ腫の診断と治療.Gastroenterological Endoscopy.2014;56(10):3599–3606.