2020 年 53 巻 7 号 p. 592-597
2020 年 53 巻 7 号 p. 592-597
症例は49歳の男性で,突然の激しい腹痛で発症し,CTで上腸間膜動脈起始部より解離を認め,中結腸動脈分岐後の末梢動脈の造影が不良であった.腸管壊死を疑い緊急手術を行った.小腸は全体的に色調不良であったがドプラーで腸間膜動脈の血流が確認でき閉腹した.翌日のCTで上行結腸に壁内気腫を認め再手術を行った.中結腸動脈分岐直後から解離による全ての末梢動脈の閉塞を認めた.右半結腸切除後,広範囲小腸壊死を回避すべく,右胃大網動脈と第3空腸動脈,中結腸動脈右枝と回結腸動脈を端々吻合し,小腸腸間膜動脈の拍動の改善を確認し手術を終了した.再手術後,第2空腸動脈領域空腸壊死,腸管穿孔で2度の手術を要したが初回手術から術後2か月で退院となった.右胃大網動脈,中結腸動脈右枝を用いた上腸間膜動脈分枝再建は上腸間膜動脈解離による広範囲小腸壊死を回避する有効な手段の一つと考えられた.
We report a case of a 49-year-old man with isolated acute superior mesenteric artery (SMA) dissection with mesenteric ischemia. He was admitted due to sudden abdominal pain. CT showed SMA dissection from its origin and obstruction of SMA from the root of the middle colic artery (MCA). Because bowel ischemia was suspected, we performed laparotomy. Though laparotomy showed the small intestine with a slight ischemic change, the blood flow was sensed by pulsed ultrasonic doppler, so resection of the small intestine was not performed. However, CT showed emphysema in the ascending colon wall the next day, therefore necrosis of the colon was suspected and an emergency operation was performed. SMA was obstructed from the root of the MCA to all the branches. After right hemi-colectomy, end-to-end anastomoses were performed between RGEA and 3rd jejunal artery, the right branch of MCA and the ileocolic artery for avoiding widespread bowel necrosis. Though he required two operations for necrosis of the intestine, perfused from 2nd jejunal artery and perforation of the intestine, the patient was discharged on the 74th postoperative day. Reconstruction of the branch of SMA with right gastroepiploic artery and middle colic artery for isolated acute superior mesenteric artery dissection can be considered as a useful approach for avoiding intestinal necrosis.
特発性上腸間膜動脈解離は比較的まれな疾患で,症状は無症状でたまたま別の理由で撮影したCTで発見されるものから,急性腹症を呈し,ショック状態になるものまでさまざまで,その治療方針は確立されたものはない1).特発性上腸間膜動脈解離による重度の腸管虚血に対し,右胃大網動脈,中結腸動脈を用いた上腸間膜動脈分枝再建が有効であった症例を経験したので報告する.
症例:49歳,男性
主訴:腹痛
既往歴:特記すべきことなし.
現病歴:腹痛を主訴に近医を受診したが,鎮痛剤で経過観察となっていた.翌日,腹痛は増悪し前医へ救急搬送となった.腹部CTで上腸間膜動脈解離の診断となり,加療目的で当院紹介搬送となった.
来院時現症:意識清明,血圧132/101 mmHg,脈拍82回/分,SpO2 99%,腹部は平坦,硬で左側腹部に反跳痛を認めた.
血液生化学検査所見:WBC 17,000/μl,Hb 15.3 g/dl,Plt 23.9×104/μl,LDH 302 IU/l,CPK 351 IU/l,CRP 4.44 mg/dl,pH 7.439,PaCO2 39.1 mmHg,PaO2 74.0 mmHg,HCO3 26.5 mmol/l,BE 2.3 mmol/l,Lactate 4.0 mmol/l.
腹部造影CT所見:上腸間膜動脈は起始部より解離しており,血流は中結腸動脈分枝後より約5 cmに渡って完全に途絶していた(modified Sakamoto’s classification Type VI)2).横行結腸を除く,上腸間膜動脈領域腸管の造影不良所見あり.回結腸動脈,上腸間膜動脈の末梢は辺縁動脈からのback flowで造影されていた(Fig. 1).

(A) CT shows a spontaneous superior mesenteric artery dissection from its origin. The blood flow of the middle colic artery was maintained by the flow of the false lumen. (B) CT shows the maximum intensity projection of the superior mesenteric artery. The superior mesenteric artery was obstructed completely from the root of the middle colic artery to all the branches of the superior mesenteric artery. MCA, middle colic artery; ICA, ileocolic artery; JA, jejunal artery; SMA, superior mesenteric artery.
術前診断:以上より,上腸間膜動脈解離による腸管虚血を疑った.血管内治療も考慮したが,本症例では上腸間膜動脈が中結腸動脈分枝後より完全閉塞しており,閉塞はそれより末梢の全ての上腸間膜動脈分枝にまで及んでいた.そのため,血管内治療は不可能と考えられ,緊急手術を行った.
入院後経過:腸管の色調は全体的に不良であったが,ドプラーで腸間膜の血流が確認できたためそのまま手術を終了した(Fig. 2).術後より抗凝固療法として,ヘパリン投与を開始し,収縮期血圧が120 mmHg以下となるようにニトログリセリン,ニカルジピンで厳重に管理を行った.しかし,術翌日のCTで上行結腸の造影が不良で壁内気腫を認めたため,腸管壊死と診断し,同日緊急手術を施行した(Fig. 3).
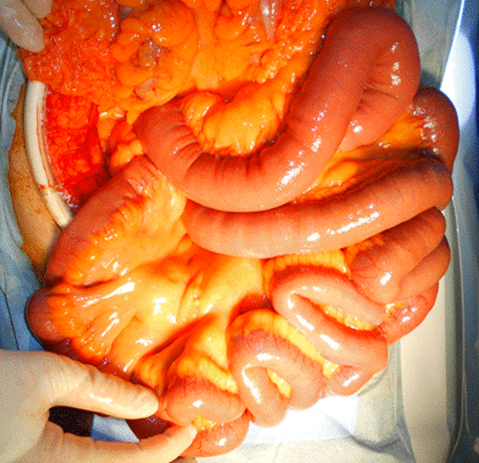
Intraoperative photograph shows the small intestine with a slight ischemic change.

CT shows the poor-contrasted ascending colon with emphysema in the wall (circled).
術中所見:壊死した上行結腸を切除し,上腸間膜動脈を露出したところCT所見同様,中結腸動脈分枝後からFig. 4Aに示す範囲で黒色に変色し拍動は触知できず,解離の進行による閉塞を認めた.閉塞した血管は解離腔の血栓により黒色に変色し拍動は触知できなかった.全ての上腸間膜動脈の分枝を再建することは不可能であり,広範囲小腸壊死を回避すべく,右胃大網動脈と第3空腸動脈を吻合した.空腸の色調は改善したが,回腸は蠕動の改善を認めたものの色調改善に乏しく,中結腸動脈右枝と回結腸動脈を吻合し回腸枝を再建した(Fig. 4B).第2空腸動脈領域の小腸は軽度色調不良を認めたが,辺縁動脈を介しての血流は確認可能であり,これ以上の再建は困難であったため再建は行わなかった.その他の領域の小腸腸間膜の動脈拍動を確認したうえで,横行結腸と回腸を機能的端々吻合で再建し手術を終了した.

(A) Schematic diagram shows the necrotic ascending colon and the extended dissection of the superior mesenteric artery. (B) Schematic diagram shows the anastomosis between the 3rd jejunal artery and the right gastroepiploic artery, and the anastomosis between the ileocolic artery and the right branch of the middle colic artery. ICA, ileocolic artery; JA, jejunal artery; MCA, middle colic artery; RGEA, right gastroepiploic artery; SMA, superior mesenteric artery.
術後経過:近位空腸の麻痺性イレウスが遷延し,術後10日目にイレウスチューブを挿入した.術後15日目に症状改善し,イレウスチューブを抜去,術後20日目に流動食を開始した.術後25日目に発熱と腹痛を認め,CTで近位小腸の腸管壊死の診断となり,第2空腸動脈領域の小腸壊死に対して小腸切除術を施行した.小腸が高度に癒着しており,癒着剥離に難渋した.術翌日に小腸穿孔を発症し,穿孔部縫合閉鎖術を施行した.癒着剥離時の損傷が穿孔の原因と考えられた.その後,癒着剥離時の別の腸管損傷が原因と考えられる腸管皮膚瘻の状態となったが,ドレーン管理により改善し,術後74日目に自宅退院となった.最終的な腸管切除範囲は,結腸右半切除時の回盲部より10 cm口側の回腸~横行結腸脾彎曲部まで,3回目の手術時の第2空腸動脈領域の小腸(Treitz靭帯から10~160 cm)であった.術後25日目に施行したCTでは右胃大網動脈と第3空腸動脈,中結腸動脈右枝と回結腸動脈の吻合部血流は良好であった(Fig. 5).術後約1年の経過ではあるが,腹部症状の増悪なく良好に経過し,社会復帰している.

3D-CT shows the anastomotic patency between the 3rd jejunal artery and the right gastroepiploic artery, and the anastomotic patency between the ileocolic artery and the right branch of the middle colic artery. ICA, ileocolic artery; JA, jejunal artery; MCA, middle colic artery; RGEA, right gastroepiploic artery.
特発性上腸間膜動脈解離はまれな疾患とされていたが,画像診断の進歩により,報告は増加傾向にある.医学中央雑誌で1964年から2018年の期間で「上腸間膜動脈解離」,「腸管虚血」をキーワードとして検索したところ,本邦報告例は自験例を含め30例であった.報告例が増加している一方で治療方法は確立しておらず1),治療方法として,抗血栓療法,降圧による保存的加療,血管内治療,外科的血行再建の報告がある.循環動態が安定している症例や上腸間膜動脈が解離によって閉塞していない症例では保存的加療は有用であるが3),腸管虚血が疑われる症例や血管内治療に反応しない症例などでは外科的治療を選択すべきである2).また,外科的治療は腸管虚血の有無をより正確に評価できるだけではなく,血行再建の際に腸管のviabilityの改善を直接肉眼的に確認できる利点を持つ.本症例では,腹部所見,白血球数の上昇,CKの上昇,CT所見などから腸管虚血を疑い試験開腹術を行った.術中所見で腸管虚血を認めない症例は必ずしも血行再建は必要ではないとされ4),本症例の初回手術の際,ドプラーで血流が確認できたため観察のみで終了とした.しかし,術翌日のCTで腸管虚血を疑う所見を認めたため再度手術を行っており,試験開腹術で血流が確認できた症例であっても腸管虚血進行の可能性を常に疑って診察する必要がある.
外科的血行再建法として,解離した上腸間膜動脈を浅大腿動脈で置換する方法,人工血管や浅大腿動脈,橈骨動脈を用いて大動脈と上腸間膜動脈を吻合する方法,上腸間膜動脈のパッチ血管形成を行う方法,右胃大網動脈を上腸間膜動脈に吻合する方法などさまざまな症例が報告されている5).いずれの再建法も成績は良好であり,大動脈と上腸間膜動脈を吻合する再建法が最も頻用されている6).
本症例は右胃大網動脈と空腸動脈を吻合する再建法を選択したが,1992年にPaulら7)が報告して以来,過去に4例の報告例があり,成績は全て良好である7)~9).この再建法は微小血管吻合の手技を必要とするが,interposition graftが不要であり,腹腔内操作のみで完結できる.また,吻合回数が少なく,早期の血流回復が見込まれ,腸管壊死の回避に有用であると考えられる8).下行大動脈の石灰化が強い症例や解離している症例は大動脈-上腸間膜動脈バイパスは困難であり,右胃大網動脈が吻合可能である場合は一考すべき方法であると思われる.
近年,新たな治療法として開腹下に上腸間膜逆行性ステント挿入術(retrograde open mesenteric stenting;以下,ROMSと略記)を行う症例の報告を認める10)11).ROMSは直視下に腸管の状態を観察し,腸管に対し必要な処置ができること,解離部に内膜固定などの外科的な処置が追加でき,必要ならバイパス手術に変更できること,バイパスよりも低侵襲で血行再開までの時間が短いことなどといった利点があげられる.しかし,ハイブリッド手術ができない施設や本症例のように解離腔が長くガイドワイヤーの通過が困難と思われる症例はバイパス術の適応と考える.
本症例では,右胃大網動脈と第3空腸動脈,中結腸動脈右枝と回結腸動脈を吻合したが,その後も第2空腸動脈領域の空腸と回腸の色調の改善に乏しかった.これ以上の上腸間膜動脈分枝の再建は困難であり第2空腸動脈領域の辺縁動脈の血流は確認できたため,追加で小腸切除は行わなかった.術後早期,近位空腸の麻痺性イレウスを認めたが,第2空腸動脈領域の血流不良により腸蠕動が低下したことが原因と考えられる.再建できなかった空腸は術後に遷延性に腸管壊死となり,再手術を必要とした.再建できた領域の小腸は術後のCTでも強い造影効果を認め,腸管壊死を来すことはなかった.術中所見に応じて,血管吻合を追加し可能なかぎり腸管の血流を確保することが重要と考えられた.
本論文の内容は第74回日本消化器外科学会総会で発表したものである.
利益相反:なし