2018 Volume 2 Article ID: 2018-032
2018 Volume 2 Article ID: 2018-032
薬剤師養成を主たる目的とする薬学教育が6年制に移行して,10年余が経過した.従来,日本の薬学部は基礎科学における発信力をもとに発展してきた.しかし,「患者本位の視点」,「臨床現場との連携重視」,「臨床現場における問題解決能力の養成」などの6年制教育の基本理念は,薬学教員に発想の転換を迫るものであり,人材養成の目標を重視したカリキュラム設計やこれに基づいた教員相互のFD活動が求められている.2012~2016年度に採択された文部科学省大学間連携共同教育推進事業「四国4薬学部連携事業」では,高度な実践能力を有する臨床薬剤師や臨床薬学分野の研究者を養成する枠組の構築を目指して様々な取り組みを実施してきた.本稿では,同連携事業の取り組みから「海外薬学教育調査」について紹介すると共に,この調査で得られたヒントをもとに日本の6年制薬学教育へのフィードバックについて論じたい.
これまでの日本の大学における薬学教育は,実績ある生命科学・創薬研究の伝統を背景として基礎薬学(基礎科学)の教育と研究,すなわち研究者養成に重点を置いており,必ずしも医療現場における薬剤師の実践力の養成を重視してこなかった.しかし,現代の日本社会における急速な高齢化の進展や医療の高度化を背景として薬剤師養成のための薬学教育が4年制から分かれて6年制に移行したことに伴い,薬剤師養成教育の質の向上が強く求められることとなった.そして新しい6年制教育においては,従来の知識伝授や基礎科学に偏重した教育ではなく,医療現場での薬剤師業務の実践を想定した,倫理観,コミュニケーション力,問題解決能力などの養成が強く求められることになった.このことは,改訂モデル・コアカリキュラムに「学習成果基盤型教育(OBE: Outcome-Based Education)が取り入れられたことにより,さらに明確となった1).しかし,これらの新しい薬学教育のあり方は,薬学部教員の多くにとっても従来からの発想の転換を求められるものであり,教員相互のFD(Faculty Development)活動や人材養成の目標を重視したカリキュラム設計が求められている.そこで,2012年度から始まった文部科学省大学間連携共同教育推進事業「四国の全薬学部の連携・共同による薬学教育改革(代表:徳島文理大学名誉学長,桐野豊:参加校は徳島文理大学薬学部,同大香川薬学部,徳島大学薬学部,松山大学薬学部)」(以下四国4薬学部連携事業)においては,個々の薬学教育分野に固有の問題を扱う分野別FD研修会,薬学教育全般を扱う合同FD活動,さらに4薬学部の教務責任者が参加して討議を行う共同教務委員会等を定期的に開催して,OBEに必要な教育目標の明確化や新しい教育手法の紹介・導入等を行い,教員の意識改革や教育の質向上を目指した2).
一方,海外においても日本と同様な社会の変化や医療の複雑化が起こっており,それに伴う薬剤師の職能の拡大や薬剤師養成教育の改革が進みつつあると考えられる.そこで,海外各国の先進的な薬学系人材養成の枠組みを現地の社会事情や医療事情の背景のもとで調査して,日本の背景における薬学教育の進展の経緯と比較することにより,さらなる6年制薬学教育の改善の提案につなげられるとの考えから,四国4薬学部連携事業では海外薬学教育調査を四国4薬学部連携事業の重要な活動と位置づけて,取り組んだ.
四国4薬学部連携事業では,2012年度よりオーストラリアを含む欧米8国を延べ9回かけて訪問し,薬剤師養成に関わる教育制度と背景となる薬剤師業務の進展状況を調査した.訪問各国における薬剤師養成を目的とした教育課程を図1に示した.現在,どの国においても満年令19才(ドイツ,フィンランド)もしくは18才(その他の国)で大学に入学し,5~6年間の教育課程および実務実習を経て薬剤師の資格を取得する制度である(ただし,フランスにおける病院薬剤師の養成制度は例外的である).しかし,訪問各国における教育課程・制度をよく見てみると,薬学教育課程に進学する前の一般教育課程の有無,臨床系教育の導入度・充実度,長期実務実習の配置年次や期間,研究教育(卒業研究)の状況,薬学教育課程修了時に取得できる学位の種類,さらに薬剤師国家試験(薬剤師登録試験)のあり方などに,大きな差異や特徴がある.そして,これら教育課程や制度の差異や特徴は,医療現場における薬剤師の現状,特に臨床面への進出状況とも密接に関連していると考えられる.以下の各項では,著者自身が訪問した各国について薬学教育の枠組みを紹介する.
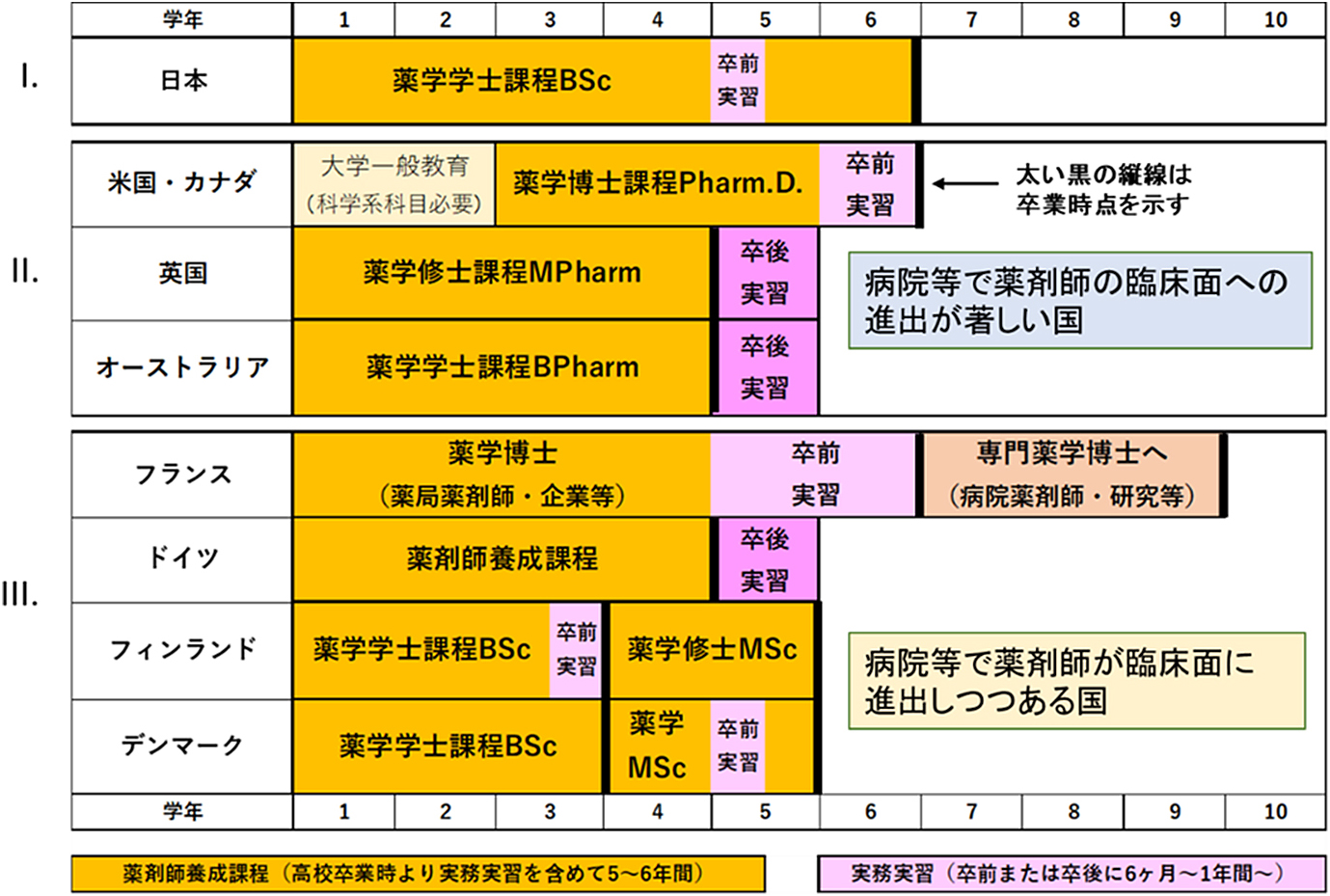
四国4薬学部連携事業で訪問した各国の薬学教育課程(薬剤師養成課程)
東西冷戦の終結後,EU拡大が振興してきた欧州では,1990年代の終わりから,ボローニャ・プロセス,あるいは「欧州高等教育圏(EHEA: European Higher Education Area)」という言葉を用いて,高等教育課程および専門職養成制度の国家間の調和(Harmonization)が図られている.その出発点となるものが,各国の教育担当大臣によって調印されたボローニャ宣言(Bologna Declaration)である.この宣言では以下の項目が謳われている3).
ヨーロッパにおける大学制度改革は,ボローニャ宣言の精神に基づいて進行中であると考えると分かりやすい.ボローニャ宣言が求めているのは,制度の統一(Unification)というよりは緩やかな統合・調整であり,調和(Harmonization)という言葉が好んで使われる.ヨーロッパ連合(EU)は,加盟各国に指令(Directive)を出して,薬剤師資格の取得に関わる教育については最低5年間の薬学専門教育(一般的には3年間のBScと2年間のMSc)を行うことおよび,最終学年または卒業後における最低6ヶ月間のインターンシップ(日本の実務実習に相当)を含めることを求めている(EU Directive 2005/36/EC,修正版EU Directive 2013/55/EC).これをもとに,欧州各国では薬剤師資格の国家間での通用性や通用性を促進するための補完的制度の整備が図られている.
フィンランドは北欧型社会福祉国家の1つであり,高い科学技術や優れた教育システムを持つことで知られる.フィンランドの大学は全て国立大学であり,近年は統合が進められているため,その総数は14で人口(約550万人)と比べても少ない.ただし,ポリテクニクなどの大学を補完する高等教育機関が多数あり,高等教育全体への進学率は高い(68%–OECD2012,87%–UNESCO2016,日本はそれぞれで51%,63%).フィンランドの大学教育課程の標準年限は,ボローニャ・プロセスに適合して,学士課程(BSc)3年,修士課程(MSc)2年である(医学・歯学・獣医学を除く).大学生の多くは学士課程終了後に修士課程に進学する.ただし,有職経験の後に進学する者も多いため,欧州では,大学・大学院進学率はあまり意味のある数字ではない.
フィンランドにおける薬剤師養成は,学士課程(BSc)3年と修士課程(MSc)2年の「2段階」で行われている(図2).薬学の学士課程を修了すると“farmaseutti”と呼ばれる,患者に対して服薬指導も行える助薬剤師(英語では,pharmaceutical assistantまたはassistant pharmacist)の資格が得られる(ただし,薬剤師資格として国外での通用性はない).さらに修士課程を修了すると“proviisori(英語では単にpharmacist)”と呼ばれる修士号を併せ持つ正薬剤師(MSc薬剤師)の資格が得られる.薬局の経営者(proprietary pharmacist)になれるのはproviisoriのみである.薬局薬剤師は同一の処方せんをもとに慢性疾患に対して患者の状態を確かめながら繰り返し調剤を行う,所謂「リフィル処方せん」を扱うことが出来る.フィンランドで薬学部を有する大学は5校だけであり,その中で,学士課程と修士課程の両方を有するのは,ヘルシンキ大学と東フィンランド大学の2大学のみで,他は学士課程までである.ヘルシンキ大学薬学部の学士課程と修士課程の入学定員は,それぞれ約150名と約50名であり,BSc助薬剤師の資格を取得後,MSc正薬剤師の取得に向けて進学するのは約3分の1に過ぎない.また,両薬剤師の資格取得には国家試験は無く,薬学部の各教育課程の修了が薬剤師の資格取得を兼ねている.薬学教育カリキュラムの調整などのために,各薬学部間には協議組織が設けられており,教育の質保証に寄与している.

フィンランドの薬剤師養成教育の概要
2003年に理学部(Faculty of Science)から独立したヘルシンキ大学薬学部(School of Pharmacy)では,直ちに学士課程(BSc)3年間と修士課程(MSc)2年間のカリキュラム改革に乗り出し,BSc 3年次における6ヶ月の実務実習,臨床系科目を重点的な導入,適正な単位配分をもとに基礎から臨床までの幅広い分野を3年間通じて継続的に学ばせるストランド・モデル(ハーデンのらせん・カリキュラムと同様な考え方である)を確立している.その結果,学士課程では臨床面での実践力をまず養成して助薬剤師を輩出し,続いて修士課程では,臨床現場での問題解決能力の基盤となる研究力の養成,さらに薬局経営者(正薬剤師)として必要な社会科学的事項の教育が重視されるようになった.ヘルシンキ大学薬学部で薬学学士課程を3年間で修了する学生の割合は入学者の80%程度であり,他の学部・学科よりはるかに高い(例えば,理学部科学科では20%程度)とのことであった.これは,学力の低さよりは,むしろ学生気質の変化や薬学(薬剤師養成)に対する動機付けの強さによると説明された.そこで,2012年より,薬剤師に必要な資質(コンピテンシー)を養成するという前提に立つ学習成果基盤型教育に基づいたカリキュラム改革が行われている4).この2度目の改革では,目標とする学習成果の設定に向けて,教員組織内およびステーク・ホルダーへの徹底的な意見聴取や議論が行われている.
フィンランドでは,薬学系博士課程の大学院を単独で持つ大学は無い.全国6大学の共同運営による薬学系大学院博士課程(FinPharmaNet Doctoral Program)が設けられており,年間30~40の博士号が授与されている.また,フィンランドでは,病院薬剤師の臨床面への進出が遅れている.各診療科の薬物治療に特化した専門薬剤師は極めて少数であり,最近まで,「薬剤師が患者に服薬指導をすると看護師の仕事を奪うことになるので」はとの声が医師の側からも聞かれたぐらいである.しかし,ヘルシンキ大学薬学部やヘルシンキ地区の病院機構を中心に,病院薬剤師の臨床実践力や臨床研究力を向上させようとする社会人大学院の仕組みが急速に整備されつつある.
北欧型社会福祉国家の代表であるデンマークは,人口(約570万人)では小国であるが世界的にも強力な製薬企業による産業立国に成功しており,英語教育をもとに高等教育の国際化を成し遂げた国でもある.デンマークでは,フィンランドと同様に大学の統合が進められているため,2016年における大学総数は8である(全て国立大学).薬学部(薬学科,薬科学科)は,コペンハーゲン大学と南デンマーク大学の2校にしかない.デンマークの薬剤師養成は,学士課程(BSc)3年と修士課程(MSc)2年の合計5年間で行われる.6ヶ月間の実務実習(有給インターンシップ)が修士課程の2年次を中心に実施されており,全体としてEU指令に合致した教育課程となっている.デンマークでもフィンランドと同様に,薬剤師養成の教育課程修了により薬剤師資格が与えられるため,薬剤師国家試験は無い.
デンマークを代表する総合大学であるコペンハーゲン大学では,近年,学部の統合化が進み,2005年には医療・健康に関連した5つの学部(医・歯・薬・公衆衛生・獣医)が統合されて健康医科学部(Faculty of Health and Medical Sciences)が誕生した.健康医科学部では,医師,薬剤師など伝統的な資格を必要とする医療職の他に,さまざまな医療系人材の養成が行われている.そこで,健康医科学部には多数の学士課程および大学院修士課程が開設されており,学士課程の修了後は,異なる分野の修士課程に進学することも奨励されている.
薬剤師養成を含む薬学教育は,薬科学科(School of Pharmaceutical Sciences)で行われている.薬科学科が学士課程として唯一開設する薬学学士課程の入学定員は約240名であるが,薬科学科の教員総数は約160人,他の職員総数も約160人と大きな組織である.薬科学科の教育組織(学科,Schoolおよび,BSc,MSc教育課程:図3)と研究組織(部門,Department:PharmacyとDrug Design and Pharmacologyの2つの部門がある)は独立に構成されている.薬科学科の学生(毎年約240名が入学)は,まず3年間の薬学学士課程(BSc Pharmacy)で学んだ後,7割の学生が薬学修士課程(MSc Pharmacy)に進学して薬剤師の資格を取得するが,残りの学生のほとんどは薬科学科が開設する2つの修士課程(MSc in Pharmaceutical SciencesとMSc in Medicinal Chemistry)や他分野の大学院に進学する(図3).

コペンハーゲン大学健康医科学部薬科学科における薬学教育の枠組み.薬剤師養成の修士課程(MSc 薬学)は,薬科学科の学士課程(BSc薬学)のみから進学でき,課程修了により薬剤師免許が与えられる.薬剤師養成以外の修士課程は,社会人大学院を含めて,全て英語で教育が行われる.博士課程(Ph.D.)の教育・研究も活発であるが,この図には載せていない.
薬学系研究者(Ph.D.)の養成についても,薬学系大学院博士課程(Drug Research Academyと呼ばれる)が充実しており,薬科学科以外の修士課程や外国からこの博士課程へ進学する者が多い(図3には示していない).薬剤師養成課程以外の大学院修士課程と博士課程の教育はほぼ全てが英語で行われているため,留学生の割合が極めて高い(約30%).また,従来の基礎科学研究者の養成に加えて,企業や行政機関の担当者などを対象として,医薬品の開発と適正使用の両面で医療現場の課題を扱う新しい社会人大学院教育が始まっている(図3).
2.カリキュラムの改革創薬科学の伝統や強い製薬産業を反映して,以前のデンマークの薬学教育は,創薬科学,製剤科学や基礎科学の教育に重点が置かれていた.薬剤師資格が得られる薬学修士課程(MSc Pharmacy)でもその卒業者の就職先の過半数は,最近まで製薬業界であった.しかし,近年,医療現場からの要請が強まり,2015年に薬剤師養成課程(BSc+MSc)カリキュラム全体の大きな改訂が行われた.新しいカリキュラム(図4)では,薬物治療学(臨床薬学)や社会薬学(医薬品適正使用・レギュラトリーサイエンス)の重視,オンライン教育や統合授業の導入などが行われ,薬剤師を含む職業現場における実践的な能力の養成に力点がシフトしている.しかし,我々が訪問した2016年時点では,臨床系薬学教育の重点化はまだ始まったばかりであり,臨床系教員の充分な確保が急務となっていた.学士と修士の両教育課程の最後には,プロジェクト研究が実施されるが,学士課程の研究プロジェクト(1セメスター相当)は,学内だけでなく学外の研究機関,行政機関,企業等で行うことや,海外研修で置き換えることも可能であり,多様な選択が奨励されている.一方,修士課程のプロジェクト研究(通常1セメスター)は修士論文を提出することが義務づけられており,希望すれば,選択科目等を置き換えることにより,通年(2セメスター)で研究に取り組むことが可能となっている.医療現場と協力して,臨床現場の課題解決につながるような研究テーマも取り上げられるようになってきている(例:慢性疼痛の薬物治療の最適化など).

コペンハーゲン大学薬科学科における薬剤師養成のカリキュラム
薬剤師資格の取得に必要な実務実習は,6ヶ月(26週:1セメスター相当)の有給インターンシップとして設定されており,修士課程の2年次に行うことが原則であるが,研究プロジェクトを2年次の通年で行うなどの理由により,1年次に行うこともできる.実習先の大半は市中薬局(community pharmacy)であり,病院での実習は10人に満たないそうである.また,病院で実習を行う場合には,市中薬局での追加実習(3週)が必要とのことである.これは,病院薬剤師の臨床面での活動がまだ限定的であることを反映していると考えられる.しかし,現在,病院現場での薬剤師の活動が活発になりつつあり,これに合わせて病院における実務実習も充実が図られると考えられる.全体としてデンマークの薬学教育は,創薬の伝統に根ざしながらも,社会が求める資質や学生の進路希望に応じた柔軟なシステムとして,改革が進められている.
かつてドイツの大学教育課程は,日本の学士課程4年間と大学院修士課程2年間が連続的に一体化したものに相当する6年制(Diplom制)であったが,ボローニャ・プロセスの影響により,現在は,学士課程(BSc:180ECTS,3年間)と大学院修士課程(MSc:120ECTS,2年間)の2段階制に分離されるようになった.一方,薬剤師養成課程は4年制教育課程であり,卒後に1年間の実務実習(有給インターンシップ)を経て合計5年間で薬剤師免許の取得を目指すが,通常の学位(BSc, MSc)は与えられない.これは,学位をその証とする研究者教育と職業教育(薬剤師教育)は異なるとする,ドイツの伝統的な考え方に基づく.
また,ドイツは薬学に強い伝統を持つことで知られる.明治以降,日本薬学会の初代会頭である長井長義を始め日本の薬学が依拠したのもドイツの薬学である.現在,ドイツで薬剤師養成課程を持つ薬学関連学部は,22の州立大学にある(薬剤師養成課程の総入学定員は約1,000名).これらの学部(教員組織)では,我々が訪問したミュンヘン大学化学薬学部(Ludwig-Maximilian-University Munich(LMU),Faculty of Chemistry and Pharmacy)やハイデルベルグ大学バイオサイエンス学部薬学および分子生物工学部門(Heidelberg University(Ruprecht-Karls-Universität Heidelberg),Faculty of Biosciences, Institute of Pharmacy and Molecular Biotechnology(IPMB))のように,名称はさまざまであるが,薬剤師養成教育課程以外に化学,薬科学,生化学などの分野の学士課程(BSc:3年間)と大学院修士課程(MSc:2年間)や大学院博士課程(PhD)を併設していることが通常である.
ミュンヘン大学(LMU)の化学薬学部には教員組織(研究組織)として,化学,生化学,薬学の3つの部門(Department)がある.また,学部が提供する学士課程としては,化学・生化学(BSc in Chemistry and Biochemistry)と薬科学(BSc in Pharmaceutical Sciences)の2種類のコースが開設されており,それぞれ,修士課程としてMSc in Chemistry,MSc in Biochemistry,MSc in Pharmaceutical Sciences の3つのコースに接続している.これらはいずれも学位取得を通じて研究者,あるいはこれに準じる職業人の養成を目的とした教育課程であり,日本の薬学部における4年制学士課程と同等であると考えることができる.学士課程と修士課程のいずれにおいても最終学年を中心にプロジェクト研究が設定されており,その成果としての論文提出が修了要件である.プロジェクト研究の単位配分は,BScでは15/180(ECTS),MScでは30/120(ECTS)である.以前の6年制(Diplom制)が2段階に分離したことにより,学士課程から修士課程に進級する過程において,学生は(1)学科・学部間を超えてより幅広い分野を選択することができると共に,(2)学士課程での経験をもとにより良い選択ができるという2つの利点があると受け止められている.
2.薬剤師養成のカリキュラム4年制薬剤師養成課程は,前半2年間の基礎教育期間と後半2年間の専門教育期間に分かれている(図5).基礎教育期間では,有機化学,無機化学,分析化学,物理学,物理化学,統計学,解剖生理学,微生物学などの基礎科学系の授業科目を中心に学ぶ.また,基礎教育期間には,最低4週間(通常4~8週間)の早期体験薬局実習が必修となっている.2年間の基礎教育期間を終えると薬学第1次国家試験を受験して,これに合格しないと3年次からの専門教育期間に進級できない.薬学第1次国家試験は,臨床系の専門科目が含まれていないことを除けば,日本の共用試験(CBT)と同様な多肢選択問題形式で行われる.薬学第1次国家試験の合格率は,LMUのようなドイツを代表する大学であっても約80%であり,他の多くの大学では50~60%とのことであった.一方,LMUと並んでドイツを代表するハイデルベルグ大学の4年制薬剤師養成課程では,前半2年間の基礎教育期間における授業科目の単位認定試験の累積結果を薬学第1次国家試験の結果とすることが唯一認められており,その合格率は85%程度である.

ドイツの薬剤師養成教育の概要.学士課程(4年間)の中間点(2年修了時)および卒業時,さらに卒後実務実習(1年間)の修了時の合計3回の国家試験を経て薬剤師免許が与えられる.
3年次からの専門教育期間に進級すると,医薬品化学,生化学,免疫学,バイオ薬学,毒性学,製剤学,薬物動態学,薬理学,薬物治療学,病院薬学などの医療系・臨床系専門科目を中心に学び,これらの修得後に卒業試験と呼ぶべき,薬学第2次国家試験を受験することになる.薬学第2次国家試験は,学部教員による口頭試問であり,LMUでの合格率は,90~95%とのことであった.
薬剤師養成課程の卒業後には,1年間の有給インターンシップ(実務実習)を行うことになる.前半の6ヶ月は市中薬局で実習する.後半の6ヶ月の実習は市中薬局(ただし,前半とは異なる薬局)で行うことも可能であるが,病院薬剤部,製薬企業,大学研究所,連邦軍薬局など多様な施設での実習,あるいは研究活動として行うことも可能である.日本と違って病院における実務実習の割合が低いのは,ドイツでは病院薬剤師の絶対数が少なく,病院における薬剤師の臨床面への進出もまだ始まったばかりであることを反映していると考えられる.1年間の実務実習を終えると,薬学第3次国家試験を受験することができる.薬学第3次国家試験は,大学薬学部と薬剤師会からの試験官による口頭試問として実施され,これに合格すると(合格率はほぼ100%),申請により薬剤師免許が与えられる.このようにドイツでは,大学における基礎から専門への2段階の教育期間の設定とこれに対応した薬学国家試験の仕組みが,学生の資質や進路希望も含めて,薬剤師養成においてより適性を持つ者を残すように働いていると考えられる.しかし,その一方で「学習成果基盤型教育」や「継続して学びのレベルを深めていくらせんモデル」などの枠組みはまだ充分に導入されていない.
英国は,NHS(National Health Service)と呼ばれる公費負担医療制度が第2次世界大戦後の早くから普及していることで知られる.NHSにおいて医師は,病院に勤務する専門医(Specialist)と地域の診療所に配置されたGP(General Practitioner:家庭医,総合診療医)に分かれている.一方,英国の薬剤師に特徴的なことは,病院におけるチーム医療への参加や患者対応などの臨床面での進出が著しいことに加えて,経験を積んで認証評価を受けると法律で定められた独立処方権が与えられ,医師の役割を補完していることである.
英国の大学における一般的な専門職養成課程の標準教育年限は,学士課程(BSc)3年間と修士課程(MSc)1年間を合わせた4年間である(フィンランド,デンマーク,ドイツと比較すると1年間短い).学士課程入学から修士課程卒業までを一貫した4年制教育課程(MSc)とすることも一般的である.一方,英国の薬剤師養成教育は,General Pharmaceutical Council(GPhC:薬事評議会)が枠組み(「コアカリキュラム」ではなく,Framework,Competency Framework,Standardsなどの言葉が使われる)を定めた薬学修士課程(MPharm)と呼ばれる4年制教育課程で行われている(図6) 5).薬学修士課程(MPharm)を卒業した者は,Pre-Registration Training(略称:Pre-Reg)と呼ばれる52週間の病院・薬局等における有給の卒後実務実習を行うことになる.従って,薬剤師養成課程は全体として5年間になり,EUが求める薬剤師養成の要件に合致している.

英国の薬剤師養成システムの概要(GPhCの資料に基づく)
英国で最も古い薬学部は,王立薬剤師会(Royal Pharmaceutical Society:創設1841年)が1842年に開設したUniversity College London, School of Pharmacy(UCL SOP)である.薬剤師養成課程を持つ薬学関連学部の数は,その後徐々に増加すると共に,21世紀に入ってから新設が相次ぎ,現在は31校である(2017年における新規薬剤師登録者数は2,689人).
GPhCは,英国における薬局の許認可や,大学および医療施設での薬剤師養成と専門学校における薬剤技師(Pharmacy Technician)養成の教育課程の枠組み設定と認証評価,さらに薬剤師(薬剤技師)資格登録試験(免許試験)および資格登録の更新(免許更新)を行っており,日本における文科省と厚労省の役割のうち,薬剤師養成(薬剤技師養成を含む)に関係する機能を併せ持ったような規制機関である.GPhCは,薬剤師や薬剤技師および,これらの職種を目指す学生を含めた薬局・医薬品業務に携わる全ての専門職が共通に,日常の実践において身に付けておかなければならないスタンダード(行動規範・資質)を提示している.2017年の改訂版では,「安全で効果的なケア」を実現することを目的として,「9つのスタンダード」を示している6).これは,日本の薬学教育モデル・コアカリキュラムの改訂(2015年)で策定された「薬剤師に求められる10の資質」に類似しているが,両者を並べて比較すると興味深いことがわかる(図7).英国の「9つのスタンダード」で最も重要とされるのは「1.人間中心医療(person-centered care)」であり,日本の「10の資質」における「患者・生活者本位の視点」に相当する.今回の改訂では,新たに「8.過ちや不正行為に対する誠実義務(Speaking up about concerns: duty of candor)」がスタンダードに付け加わったが,日本の「10の資質」には同様な項目は取り上げられていない.医療安全や社会正義を重要視する英国の特徴といえるだろう.また,「10の資質」には項目として取り上げられていない「7.守秘義務とプライバシーの保護」や「9.リーダーシップの発揮」も英国らしい重要な項目である.

日英豪の薬剤師・薬学生に求められる資質(Competency)または行動規範(Standard)の比較
英国の代表的な薬学部(科)であり,今回の事業での訪問先でもあるキングス・カレッジ・ロンドン薬学および法科学科(King’s College London, Department of Pharmacy and Forensic Science,KCL薬学および法科学部)とユニバーシティ・カレッジ・ロンドン薬学部(University College London, School of Pharmacy,UCL薬学部)のカリキュラムを図8に示した.両大学共,全ての授業科目が統合科目化されてモジュール(1 module = 30 UK 単位=15 ECTS)と呼ばれる構造に組み込まれている(図中の1マス).日本でまだ一般的に行われている「基礎生物学(解剖生理学,機能形態学)」,「薬理学」,「病態生理学」,「薬物治療学」のような科目間の区別は全く無く,臨床現場を意識した臓器別・疾患別の統合科目になっている.

英国の代表的な薬学修士課程(MPharm)のカリキュラム.上はKCL薬学部.下はUCL薬学部.
両大学共,薬剤師の職能を直接扱う臨床系のモジュールが1年次より取り入れられており,特にUCL薬学部では,4年次まで継続して配置されている.例えば,UCL薬学部の1年次の「医療における薬剤師の役割(PHAY1001)」は,入学間もない薬学生に対して医療の仕組みや制度を理解させると共に,社会において発展し続ける薬剤師の役割と責任を実感させ,医療チームとしての協働や患者中心医療に必要なスキル,コミュニケーション力,態度・倫理観などを実際の薬剤師業務に則して形成させることを目的とした通年科目である(授業時間は5~6時間/週).この科目は,講義(調剤から,セルフケア,公衆衛生,医薬品の安全,法律・倫理・プロフェッショナリズムまで幅広い),実習(処方箋の取扱,調剤,服薬指導など),ワークショップ(日本における演習に相当:英国医薬品集BNFを用いた薬学計算,さらにチュートリアル・PBLなどが含まれる)や,短期学外実習,担任教員とのSGD形式の面談・議論などの多様な授業方法で構成されている.さらに,この科目の一部として実施される短期学外研修(早期臨床体験:2時間×3回=6時間)には市内薬局における患者との接触も含まれており,そのための予習・復習も行われる.この授業科目の学習目標は,Hardenのらせんモデルに従って内容を深めながら,高学年次の臨床系科目に引き継がれる(PHAY2001, PHAY31001, PHAYM101).
4年次には,2つの臨床系科目「臨床実務事前学習(PHAYM101)」と「臨床現場における科学に基づく課題解決(PHAYM102)」があるが,前半3ヶ月(第1学期:10~12月)と後半(第3学期:4~6月)に分かれて実施されるので,その中間期(第2学期:1~3月)を利用して,「プロジェクト研究(PHAYMX98)」が集中的に実施される.このプロジェクト研究は,日本の「卒業研究」に比べると取り組み期間が短く感じるが,論文出版で測られるような成果を求めることよりも,臨床現場の問題解決に資する研究の位置付けや研究の進め方を理解させるあるいは実体験させることに主眼が置かれており,3ヶ月は適切な期間であるとの意見がヒアリングで返ってきた.また,4年間のMPharm課程を通じて学生毎に担任教員(tutor)が配置されているが,MPharmにおいては「学生の研究室配属」という概念はないとのことであった.また,KCL,UCL両大学とも4年次の「プロジェクト研究」に替えて,欧州内の提携大学への短期留学,米国を含むその他の海外の大学への短期留学,あるいは英国内のNHS病院での実習を選ぶことを認めており,UCLでは毎年約40名が海外短期留学等を行っているとのことである.
3.Pre-Reg:卒後有給実務実習4年間の薬学教育課程(MPharm)を卒業すると,病院または薬局における52週間の有給の実務実習,pre-registration training(通称:Pre-Reg)に進む.Pre-Regの目的は,医療のプロフェッショナルとして,安全で効果的なケアを患者に提供できるようになることである.Pre-Regの指標となるのは,GPhCが定めたファーマシー・プロフェッショナルとしての「9つのスタンダード」であり,その中でも特に,医療安全に掛かる「誠実義務(duty of candour)」を遵守することが求められる.
薬学部卒業予定者は自ら,Pre-Reg希望施設を選択できると同時に,採用されるためにはポートフォリオ等をもとに自らの能力をアピールする必要がある.実習施設側も同様に,より良い実習内容を設定してアピールすると共に,応募者が多ければ有能な応募者を優先的に採用することができる.実習施設の選択・決定過程に,大学は一切関与しない.将来,病院薬剤師の職に就くことを希望する場合には,病院でPre-Regを行う必要がある.病院,薬局のいずれかに関わらず,Pre-Regの52週の中で26週以上は患者に接する役割を中心に実習を行わなければならない.52週の期間を2分割して,企業等で26週,さらに病院で26週行うSplit Pre-Regという仕組みも認められている.
Pre-Reg実習生は,Pre-Reg-Tutor(チューター)と呼ばれる指導薬剤師との間で契約を交わすことを求められる.この契約は雇用契約や実習費の契約とは異なり,教育訓練の提供と受講に掛かる互いの責任を明確にして,より良い教育的なアウトカム(コンピテンシーあるいはパフォーマンス・レベルの向上)を得るための契約である.大学と実習施設の間で契約を結ぶことが求められる日本の制度とは,対照的である.契約内容には実習生とチューターの間での,実習計画の作成,定期的なディスカッションの設定,進捗報告書の作成とその指導,実習成果の確認などが含まれる.興味深いことに,Pre-Reg開始時に実習生とチューターは,それまでの学習ポートフォリオなどの資料や互いのディスカッションに基づいて,実習開始時の資質レベルを4段階で判断しなければならない.このように,Pre-Regの指導者と実習生の間には,互いの自覚と責任に基づいた真剣な関係が構築される.そして,52週を終えた時点でPre-Reg実習生は,A.個人としての資質(Personal effectiveness),B.人間関係を通じて発揮される技能(Interpersonal skills),C.医薬品と健康についての技能・態度(Medicines and Health)の3領域に分類される合計76の小項目について求められる資質レベルを,チューターの評価により達成しなければならない.
最近の相次ぐ薬学部新設などによって,薬学生(特に留学生)のPre-Reg 施設の選択が困難になってきているとの考えがある.そこで,この問題を解消することなどを理由にして,52週のPre-Regへの配置を大学側の責任として卒業前に組み込んだ5年制教育課程(MPharm)を併設する薬学部が現れた.今後,留学生の受け入れに熱心な大学を中心に5年制教育課程(MPharm)が増加するとの見方がある.
4.Registration Assessment(薬剤師登録試験)52週間のPre-Regを終了すると,Registration Assessment(薬剤師登録試験:年2回:6月,9月)の受験資格が得られる.しかし,チューターが実習内容や実習成果に何らかの不十分な点があると判断した場合には,26週の延長実習が実習生に課せられる.英国では,薬剤師免許取得までの年限には制限がある.すなわち,薬剤師養成課程入学より8年以内に,4年間の薬学修士課程(MPharm),1年間の実務実習(Pre-Reg),および薬剤師登録試験(Registration Assessment)の合格を全て終えなければ,薬剤師登録ができない.また,薬剤師登録試験も最高3回までしか受験できない.
薬剤師登録試験は1日で実施され,Part 1(午前)の薬学計算問題とPart 2(午後)の多肢選択問題に分かれている.薬剤師登録試験の出題分野は,薬学教育課程(MPharm)の認証評価基準(教育成果の到達度)に定められた「薬剤師に期待されるプロフェッショナリズム(9項目)」と「薬剤師の臨床現場での実践に必要な技能(49項目)」の2つに大別された合計58の資質項目に沿っている.GPhCは,58の資質項目および疾患の種類毎に,3段階(High, Medium, Low)の出題の重み付けをして公表している.中でも患者安全に関わることは,最重要視して扱われる.疾患についても,循環器系疾患,神経系疾患,内分泌系疾患,感染症の出題に重点が置かれている.医療制度的あるいは社会的な分野の出題を除く全ての出題は臨床現場において薬剤師が取り組む状況に沿っており,Pre-Reg での経験や努力が,薬剤師登録試験の合否に直結している.一方,純粋に基礎薬学・基礎科学的な問題は出題されない点が,日本の薬剤師国家試験との大きな違いである.
英国の植民地の期間が長く,移民によって作られた国であるオーストラリアの医療と薬剤師養成制度は,宗主国である英国の制度とよく似ている.すなわち,Medicareと呼ばれる公費負担医療制度が普及しており,医師も病院の専門医と地域の診療所に勤務するGPに分かれている.また,病院におけるチーム医療が進んでおり,病院薬剤師の臨床面への進出は英国の状況に近い.オーストラリアの薬剤師は独立した処方権は持たないが,「リフィル処方せん(Repeat Prescription)」を扱うことが出来る.また,経験を積んだ薬剤師が医師(GP)を訪問して処方アドバイスを行う活動(アカデミック・ディテーリング)が定着している.
オーストラリアの大学における薬学教育課程は,薬学教育の認証組織であるAustralian Pharmacy Council(APC:豪州薬事評議会)が枠組みを定めた4年制課程である(図9).ただし,卒業時に得られる学位は薬学士(BPharm)である.この教育課程を卒業した者は,薬剤師予備登録をして,インターシップ研修(Internship Training)と呼ばれる1,824時間(1年間)の病院または薬局における有給の卒後実務実習を行うことになる.そして,2種類の薬剤師登録試験を経て,正式の薬剤師免許が得られる(図9).したがって,オーストラリアにおける大学教育と卒後実習を合わせた薬剤師養成期間は5年間となり,英国を含む欧州諸国と同じ年限である.APCは,大学毎の薬学教育の認証評価や卒後のインターンシップ・プログラム(カリキュラム)の認証評価を行っており,薬剤師登録試験にも関与している.

オーストラリアの薬剤師養成システムの概要
オーストラリアで最も歴史の古いシドニー大学に同国初の薬学部が開設されたのは1899年である.オーストラリアの薬学部では,第2次世界大戦以降,薬理学や医薬品化学の研究を重視しており,3年制の薬学士号が1960年に導入されていたが,1990年代始めに薬局実務を学ぶコースが導入され,90年代半ばに薬剤師養成教育は4年制学士課程教育(BPharm)に移行した.その後,薬学部の新設が相次ぎ,2017年時点で薬学部の総数は18(年間卒業者数≒年間薬剤師予備登録者数:約1,700~1,800人)である.オーストラリアの広大な国土との比較は別にして,人口比で見ると日本の薬学部数(薬学生数)と大きな違いは無い.
オーストラリアには,日本の薬学教育モデル・コアカリキュラムに相当するものとして,Pharmaceutical Society of Australia(PSA:豪州薬剤師会)を中心とした薬事関係の11団体が共同で策定したNational Competency Standards Framework for Pharmacists in Australia(NCSFP)がある.NCSFPは,エントリー・レベルの薬剤師(新卒薬剤師)の資質(Competency)を規定するものとして1994年に初版が策定され,最近まで4回の改訂が行われている.NCSFPの策定に大きな影響を与えているのが,政府の保健省が医薬品政策の基本として掲げるNational Medicines Policy(NMP2000)において中心となる「Quality Use of Medicines(QUM:安全性,効果と質,効率を考慮した医薬品の適正使用)」という考え方である.すなわち,オーストラリアにおける薬学教育の目標は,「患者を中心において『医薬品の適正使用』ができる薬剤師の養成」とみなすことがきる.一方,オーストラリアにおける薬剤師の生涯教育(卒後教育)の指針や上級レベルの薬剤師の資質を規定するものとして,Advanced Pharmacy Practice Framework for Australia(APPF)がある.2016年のNCSFPの改訂では,APPFとの統合が行われ,大学での薬剤師養成教育から臨床現場で上級薬剤師に求められる資質までを連続的に俯瞰するNCSFP2016が策定された7).NCSFP2016において薬剤師に求められる基本的資質は,5つのドメイン(Domain)として定義される(図7,図10).この5つのドメインは,日本の薬学教育モデル・コアカリキュラムにおける「薬剤師として求められる基本的な10の資質)」,や英国のファーマシー・プロフェッショナルに求められる[9つのスタンダード]に相当する.各ドメインの下に合計26のスタンダード(基準,Standard),さらにその下に合計1,034の資質(Competency)が階層的に規定されており,GIOとSBOからなる日本のモデル・コアカリキュラムと似た構成になっている.しかし,NCSFPが規定するのは,あくまで医療現場における薬剤師の実践力の背景となる資質(コンピテンシー:何が,どのようにできなければならないか)である.したがって,日本の改訂版モデル・コアカリキュラムにおいて現在でも色濃く残されている「どのような個別の知識・技能を教えなければならないか」ということは全く規定されていない.そのようなことは,各大学に任されており,自由であるとの考え方である.幾多の改訂を経てNCSFPでは,従来の薬学教育において重要と見なされてきた幅広い専門的な知識・技能の習得を統合して1つのスキルと見なすようになってきている.また,薬剤師に求められる資質は,卒業時から,インターンシップ研修終了時(薬剤師登録時),さらに医療現場における指導的役割を担う薬剤師へ向けてレベル(基準・スタンダード)が高くなっていくのであり,それを統一的な基準で段階的に評価しようという考え方が,英国と同様に強く打ち出されている.また,専門的なスキルに加えて,非専門的なスキル(ジェネリック・スキル)を重視するようになってきていることが,医療安全の確保や社会的な「医薬品の適正使用」を推進する上での基本的な考え方となっている.

オーストラリアの薬学生と薬剤師が共に求められる資質をまとめたNCSFP2016(2016 National Competency Standards Framework for Pharmacists in Australia).薬剤師に求められる資質が5つのドメイン(領域)と26のスタンダード(基準)にまとめられており,その中には1,034のコンピテンシー(資質)項目が規定されている.
クイーンズランド大学健康行動科学部薬学科の薬剤師養成カリキュラムを図11に示した.4年間(2学期制)の学士課程(BPharm)を通じて33科目64単位(credits)を修得することになる.授業科目数が少ないのは英国と同様で,全ての授業科目が統合科目化されているからである.典型的な1つの科目(2単位科目)についてみると,学生は講義,チュートリアル,ワークショップ(演習),実習を組み合わせて,週に合計4~8時間の授業を受ける.また,教員側もコーディネーター教員を中心に複数で担当する形式を取っている(図12).チュートリアルは英国式の名称であり,米国風の名称である「PBL(Problem Based Learning):問題(症例)解決型(基盤型)授業」に相当する.

クイーンズランド大学健康行動科学部薬学科のカリキュラム

クイーンズランド大学薬学科1,2年次科目の授業形式
カリキュラムの組み立て方(図11)を見ると,臨床系の科目は1年次の「薬学入門」から,2,3年次の「医薬品適正使用(5科目:PHRM2011~4011)」,さらに4年次の「患者中心統合医療(4単位科目:PHRM4012)」に接続している.これらはいずれも,処方判断,調剤,臨床判断,服薬指導,さらに医薬品情報など「医薬品の適正使用」に重点を置いて,薬剤師の実践力養成に直結した内容の科目群(合計20単位)であり,4年間の薬学教育の中心柱となっている.これらの臨床系科目の要所には,早期体験見学(1年次に1日)早期体験学習(2,3年次に病院および薬局で各1週間),短期実習(4年次に1ヶ月)などが効果的に挿入されている.臨床系のチュートリアル授業では,薬学生は4~6人程度のグループに分かれて問題解決に取り組む.教員が予備知識と共に問題(症例)を提示し,学生の情報収集,議論,問題解決の発表などを誘導する.臨床系チュートリアルで興味深いことは,毎回の授業(症例)で学んだ内容を,授業の最後に行う服薬指導の練習に取り入れて,実践力を高めようとしていることである.さらに,臨床系科目に平行して,薬学計算,化学,生物(分子から人へ,解剖から生理へ,生理から薬理へ組み立てられている),製剤設計学(Dosage Form Design:分析,物理化学,薬剤学,薬物動態学などの内容を含む)などの統合型の授業科目が配置されている.
薬学科の教員構成には明らかな特徴が見られる.クイーンズランド大学は,学生数約5万人の大規模総合大学であるが,学年定員が約200名の薬学科の専任教員(講師Lecturer以上)はわずか25人である.薬学科の薬剤師養成は,多数の他学部(科)の基礎系教員や地元の薬剤師(臨床教員)によっても支えられている.解剖,生物,化学等の授業は,理学部化学科や医学部生物医学科のある別キャンパスで行われる.医師養成に特化している医学科においても基礎系の授業科目は生物医学科からの応援を仰ぐことが多い.一方,クイーンズランド州薬剤師会から派遣された多数の薬剤師が,薬学科の臨床教育のかなりの部分を担当している.クイーンズランド州薬剤師会のオフィスが薬学科の建物の中に有るという事実が両者の関係を物語っている.すなわち,社会が求める薬剤師の資質の養成に対して,極めて合理的な連携体制が取られている.
クイーンズランド大学薬学科における必修の研究教育科目としては,4年次に企業や病院,薬局,さらに研究機関や行政機関等で実施される1ヶ月間の学外研究実習がある.実質的には短期間のインターンシップであり,その成果は学内に持ち帰ってポスター等で発表される.一方,学部内においては研究室配属や必修科目としての卒業研究という概念はない.ただし,優秀かつ研究志向の学生は,学外研究実習に替えて学内研究科目である「臨床および実験薬物治療学(Clinical and Experimental Therapeutics:PHRM4080,6単位科目)」を選択することが可能であり,薬学科の教員が提供する研究テーマに対して通年で取り組むことができる.しかし,成績(GPA)と研究テーマの提供数により制限を受けるため,例年,30~35人(1学年の15~18%)しか,この研究科目を履修できないとのことであった.
3.インターンシップ研修と薬剤師登録試験オーストラリアでは,薬学教育課程(BPharm)を修了すると,薬剤師の予備登録をして病院または薬局における1年間(時間)のインターン研修(有給実務実習)を行う.英国におけると同様に卒業生は自己責任で研修先を見つけなければならず,その過程に大学側の関与はない.病院での研修は枠が少ないにも関わらず,その専門性により人気が高く,給与も良い.例えばクイーンズランド大学薬学科では,成績上位10%程度の卒業生が病院のインターン研修生に採用されるそうである.一方,充実した研修内容のインターンシップを提供する薬局,給与条件が良い薬局,都市部の薬局などでは,応募倍率が高くなるそうである.
日本の実務実習コアカリキュラムに相当するインターン研修プログラム(Internship Training Program)は,PSA(豪州薬剤師会),Pharmacy Guild of Australia(PGA:豪州薬局組合)または,州毎に特定の大学(4校)が作成しており,APC(豪州薬事評議会)の認証を受けて実施されている.インターン研修プログラムの修了要件として,指導薬剤師(preceptor)の下で研修を行い,さまざまな課題についての評価項目で合格点を取ることや,セミナー,ワークショップ等に参加することが定められている.
インターン研修の実施時間(1,824時間)の30%–547時間(2018年からは40%–730時間)を経過して相応しい資格があると指導薬剤師に判断されると,インターン筆記試験(Intern Written Examination)を受験することができる.さらに75%–1,368時間を経過すると指導薬剤師の同意の下に口頭試問(Pharmacy Oral Examination)を受験することができる.インターン筆記試験はCBT形式であり,受験者ごとに無作為化された多肢選択問題が出題される(3時間で125問に解答する).インターン筆記試験の出題範囲は,NCSFP(2019年までの受験者には,以前のNCSFP2010が適用される)の各ドメインのうち,「コミュニケーション」,「リーダーシップ」,「研究」などのドメインを除いて,筆記試験に適するとみなされるドメインのみから出題される.紙媒体の指定参考書や計算機等が,試験室に持ち込み可である.一方,口頭試問は,1年に3回実施され,NCSFPに準拠する医薬品に関する知識と服薬指導(パート1,10分),プライマリ・ヘルスケア(パート2,10分),適法で倫理的な実践(パート3,5分),問題解決とコミュニケーション(パート4,20分)の4分野について合計45分間で実施され,最後のパート4だけに指定参考書の持ち込み利用が認められている.2種類の試験に合格すると共にインターン研修を修了すると,晴れて正式に薬剤師登録を行うことができる.
四国4薬学部連携事業で訪問した各国の薬剤師養成の教育制度を日本の状況と比較してみると幾つかの特徴が浮かび上がる.第1に挙げられるのは,各国で統合授業の導入が推進されていることである.従来型の教員毎の講義を教育単位として重視する考え方は少なくなり,専門分野毎に講義・演習・実習を組み合わせた授業科目や,疾患毎に基礎から臨床までを連続的に扱う授業科目が多数を占めるようになってきている.すなわち,教育目標から遡って必要な資質を養成するために,個々の教員が補完的に協力したり分担したりすることが多くなると共に,学生も細分化された単位の修得をこなすのではなく,臨床現場を想定して必要な資質を身に付けるために総合的に学ぶ機会が増えてきている.
第2には,全ての訪問国において実務実習(インターンシップ等)は,学部教育の最終年次における6ヶ月~1年間,または卒後の1年間に設定されていることである(欧州ではEUが加盟各国にそのようにすることを求めている).これらの国では,学部教育,すなわち薬剤師養成教育の前半部分の目標が,実務実習に適合する人材を養成することに設定されていると見なすことが妥当であろう.さらに,この考え方は,エントリー・レベルの薬剤師に必要な資質は最終的に実務実習(すなわち薬剤師養成教育の後半部分)において養成されるのであり,その成果が薬剤師免許試験において試されるという考え方につながっている.実務実習を最終年次に設定することにより,大学(教員)や実習受け入れ施設(指導薬剤師)にとっては学内教育と学外教育における分担と責任を明確にすることが容易になると共に,薬学生(実務実習生)にとっても学びの目標や学び方の違いを明確にして,薬剤師として必要な資質の獲得に段階的に進んでいくことが可能になっていると考えられる.
卒前卒後に関わらず1年間に渡る長期の実務実習では,ステーク・ホルダーである薬剤師会あるいは実習受け入れ施設における,実習カリキュラムの策定,施設認証,実習実施,実習評価に関わる責任と負担は,日本の現状とは大きく異なっている.しかし,実務実習が有給のインターシップあるいは仮採用に近い形で実施されることは,ステーク・ホルダー側の教育に対する強力なインセンティブを生み出し,卒前の短期学外実習やさまざまな学内臨床教育に対する協力関係の構築に役立っているとも考えられる.また,英国におけるように,臨床教育における大学とステーク・ホルダーの協力関係の強化が,薬剤師実践力育成のための卒後教育の実質化にもつながっている例も見られた.
第3には,研究教育の重要性と多様性である.いずれの訪問国においても,薬剤師養成における研究教育が重視されていたが,必ずしもそれは日本における「3年間を通して(あるいは最低1年間)卒業研究に取り組んで,得られた成果を卒業論文にまとめる」という形式にもとづく考え方を意味しない.むしろ,学部内の教員が提供できる研究テーマに制限されることなく,学生自身の進路希望や関心に合わせて選択できる対象が学内外に広く用意されていることが多く見受けられた.このような多様性の背景には,薬剤師や関連職種の実際の職業現場において必要な問題解決能力につながる研究の重要性を理解させて必要な研究手法を学ばせるために,臨床研究を代表として既存の大学(薬学部)の枠組みだけでは提供することが困難な課題についても,積極的に学外の多様な組織と連携して研究教育を提供しようとする姿勢がある.
従来の4年制教育から分かれた日本の6年制薬学教育においても,このような実務実習と研究教育の位置づけを明確にして,モデル・コアカリキュラムの見直しを行うことが可能である.1つの考え方は,実務実習の期間を1年程度に延長して最終年次(6年次)に設定し,学内における専門教育(入学時より4~4.5年間)と研究教育(6ヶ月~1年間)は実務実習の前に終了するという枠組みへの移行である.実務実習期間を延長することにより,既存の実習内容を充実させられると共に,施設によってはプロジェクト研究的要素を組み込んだ実習を行うことができ,薬学生にとって進路希望に合わせた選択の幅が広がる可能もある.また,現在の実務実習の枠組み(期間と配置年次)のままであっても,実習施設と積極的な連携ができれば,実務実習で経験したことやヒントを得たことなどを基に,実習終了後も一定期間(3~6ヶ月)はプロジェクト研究に取り組ませられるようにすることも可能である.これには,既に幾つかの薬学部で始められているアドバンスト実習の考え方が参考になるだろう8).いずれにせよ,実務実習を薬剤師養成教育の中心に捉えて,そこに研究教育と薬剤師国家試験を連動させたり,薬学共用試験のあり方を見直したりする必要性が出てくるであろう.
世界各国の薬剤師養成制度は,異なる社会背景のもとで始まり,それぞれの医療現場からの現代的要請に応えられるように改革が進められてきたと捉えることができる.日本の薬学の伝統の中で発展してきた4年制教育から独立した6年制薬学教育のあり方についても,大学内部の視点から教員組織の維持・発展を自己目的化することなく,今一度,社会の視点で捉え直す時が来たと著者は考える.ますます高度化・複雑化する医療現場の要請に応えられる薬剤師を養成するためには,薬剤師免許の取得を1つの通過点と捉えて,薬剤師の実践力を高め続けられるように卒前教育と卒後教育を連続的なものとして捉える必要があることを指摘して,本稿を終えたい.
本稿は,日本薬学教育学会第2回年会(2017年9月名古屋)シンポジウム5で講演した内容をもとにしている.文部科学省大学間連携共同教育推進事業「四国の全薬学部の連携・共同による薬学教育改革(代表:徳島文理大学名誉学長,桐野豊)」における海外薬学教育調査については,概要が日本薬学教育学会第2回年会(2017年9月名古屋)において4題のポスター(P117~P120)として発表されており,詳細が電子書籍として出版される予定である.海外教育調査の機会を与えて頂いた桐野代表並びに共同で調査に当たって頂いた四国4薬学部(徳島文理大学薬学部,同大香川薬学部,徳島大学薬学部,松山大学薬学部)の多数の先生方に深く感謝いたします.英国およびオーストラリアにおける調査の一部は,科学研究費補助金【基盤(B)】(課題番号17H02595,25285163)の補助を受けて行われた.
発表内容に開示すべき利益相反はない.