2024 年 35 巻 1 号 p. 25-32
2024 年 35 巻 1 号 p. 25-32
血友病等の止血機能異常症の出血治療には凝固因子製剤等が必要な場合があるが,心疾患,脳血管疾患,外傷といった救急搬送を必要とする合併症が生じた場合に,搬送先の施設ではこれらの製剤の在庫がない,止血機構異常症の治療経験のある医師がいない,などの理由により,適切な治療ができなかった事例が報告されている.厚生労働省エイズ対策政策研究事業「HIV感染血友病患者の救急対応の課題解決のための研究」班では,2022年度に止血機能異常症の救急診療体制についての現状と問題点について,全国の消防本部(救急隊),救急医療機関(救急科専門医指定施設),血友病診療施設,および凝固因子製剤メーカーに対し,それぞれアンケート調査を実施した.本稿では,救急隊,救急科専門医指定施設,血友病診療施設に対するアンケート集計結果を抜粋して報告する.
血友病やvon Willebrand病(VWD)等の止血機能異常症は,治療薬の進歩により平均寿命が健常者と同等になりつつある1).このため様々な生活習慣病・加齢疾患を合併する頻度は増加しており,これに伴って心疾患,脳血管疾患,外傷といった救急搬送を必要とする合併症を発症する患者も増加している2).
止血機能異常症は,通常出血症状以外の症状に乏しいため,日常的な治療は診療所や小規模の病院で加療されている患者も多いが,これらの施設では重篤な合併症の治療は不可能である.一方,搬送先の救急医療機関において,止血機能異常症の出血の治療や予防に必要な凝固因子製剤を常備している施設は非常に限られる.
令和3年度の「エイズ予防指針に基づく対策の評価と推進のための研究」では,止血機能異常症の救急診療をより適切に実施するための解決策の一つとして,患者の病状・治療内容を搬送施設に提示する緊急時患者カード(図1)を作成し,患者・診療医に配布した.

緊急時患者カード
本研究はこれをさらに進め,代表的な止血機能異常症である血友病A/B,VWD,免疫性血小板減少症(immune thrombocytopenia: ITP),血栓性血小板減少性紫斑病(thrombotic thrombocytopenic purpura: TTP),後天性血友病A(acquired Haemophilia A: AHA)の5疾患について,救急診療の各段階における問題点を抽出し,改善策を講じるための基礎資料を作成することを目的としている.
止血機能異常症の救急診療体制の現状について,全国の消防本部(救急隊)713箇所,救急医療機関(救急科専門医指定施設)551箇所,血友病診療施設129箇所に対し,それぞれアンケート調査を実施した.
全国の消防本部713箇所に対してアンケートを送付し,508件の回答が得られた.(回収率:71.2%)
(1)意思疎通ができない(同意取得ができない)状態の患者を搬送する場合,救急隊員は,患者の所持品の中から,緊急時患者カードのような患者情報を記載した物を捜索するのか?41.6%は単独で,28.6%は第三者の立ち会いがあれば,「探す」と回答した.約7割の救急隊は何らかの形で患者情報を記載したものを探すことになるが,29.8%の救急隊は「基本的に探すことはない」と回答した.
探さない理由は,「貴重品の紛失の疑いをかけられることがあるので,第三者がいない場合は探さない」「身分証明書や連絡先が見つかれば,それ以上は探さない」「お薬手帳を先に探している」「その地域には救急対応の可能な医療機関が一つなので,可能な限り早く搬送している」などであった.
(2)緊急時患者カードのような患者情報を救急隊員が確認した場合,当該施設に連絡するか?45.1%は「基本的に連絡する」,43.7%は「搬送が可能と思われる場合には連絡する」,と回答している.緊急時患者カードを確認すれば,約9割の救急隊が当該施設に連絡することなる.
(3)患者や家族が,緊急時患者カードのような患者情報を救急隊員に提示された場合,当該施設に連絡するか55.9%は「基本的に連絡する」,39.0%は「搬送が可能と思われる場合には連絡する」,と回答しており,約95%の救急隊が当該施設に連絡することになる.
(4)搬送可能な施設までの距離(km)73.6%は「特に制限はない」と回答した.具体的な距離数を回答した26.4%のうち,約半数の救急隊は40~60 km未満が搬送可能な距離と回答している.この一方で,13.3%の救急隊は「100 km以上でも搬送する」と回答しており,救急隊によって差異がある.
(5)搬送可能な施設への搬送時間(分)71.5%は「特に制限はない」と回答した.具体的な搬送時間を回答した28.5%のうち,約半数の救急隊が80分未満を搬送可能な時間と回答している.この一方で,5.2%で「100分以上でも搬送する」と回答しており,こちらも救急隊によって差異がある.
(6)県境をまたいだ搬送は可能か?42.1%は「可能」,38.9%は「一部可能」,と回答し,約8割の救急隊で県境をまたいだ搬送が可能であった.
2)救急医療機関(救急科専門医指定施設)に対するアンケート調査全国の救急科専門医指定施設551箇所に対しアンケートを送付し,102件の回答が得られた.(回収率:18.5%)
(1)止血機能異常症の搬送経験止血機能異常症の搬送経験を図2に示す.ITPの搬送経験のある施設が最も多く59.8%,TTPが50.5%,血友病A/Bが38.6%,AHAが30.7%,VWDが12.9%であった.
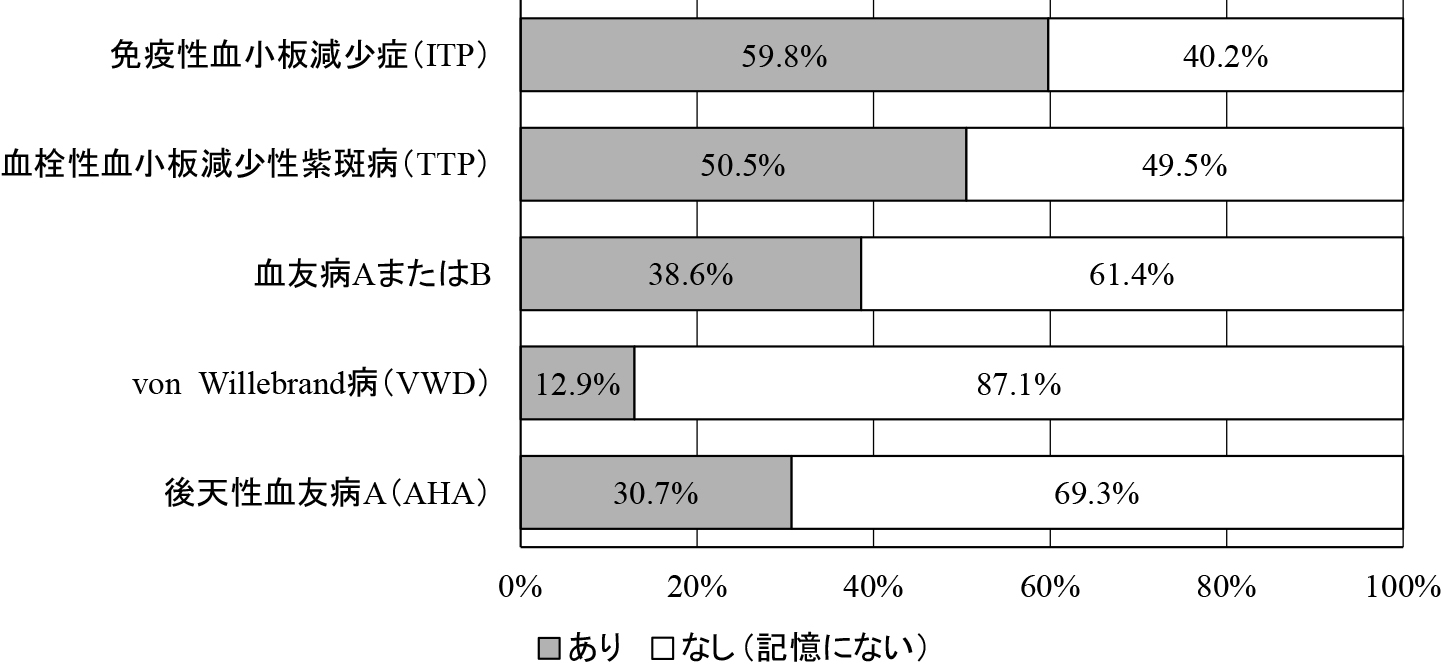
救急医療機関における止血機能異常症の搬送経験
止血治療の経験割合は搬送経験よりも少なく,その差はITPが15.2%,TTPが14.1%,血友病A/Bが7.6%,AHAが3.4%,VWDが2.8%であった.これは,搬送症例の中に,出血以外の症状で搬送された症例と,止血治療のために他院へ転送・転院された症例が含まれるためと考えられる.
(3)止血治療のための転院・転送搬送された止血機能異常症患者を,止血治療のために他院に転院・転送させた経験は,いずれの疾患も10%未満であった.
(4)他部署(部門)での止血機能異常症の診療救急部門以外の他部署(部門)において,「止血機能異常症が診療されている」と回答した割合は,大部分の疾患おいて半数以下で,約1/3は「他部署(部門)で診療されているかどうかわからない」と回答した.
(5)止血機能異常症の止血管理に対応可能な医師の有無「救急対応部署に止血管理が可能な医師がいる」と回答した施設は28.7%で,49.5%の施設は「院内の他部署(部門)に止血管理が可能な医師がいる」と回答している.15.8%の施設は「院内には止血管理が可能な医師がおらず,他院の医師に相談・紹介する」と回答しており,5.9%の施設は「止血機能異常症について相談できる医師がいない・知らない」と回答した.
(6)止血治療製剤の常備状況後天的な凝固因子欠乏の止血治療にも用いられる乾燥濃縮人プロトロンビン複合体製剤,第XIII因子製剤,フィブリノゲン製剤は半数を超える施設で常備されているものの,主に血友病,VWDなどの先天性凝固因子欠乏症に用いられる第VIII因子製剤,第IX因子製剤,von Willebrand因子(VWF)含有製剤を常備している施設は半数以下であった(図3).先天性血友病インヒビターおよびAHAに用いられるバイパス止血製剤は,遺伝子組換え活性型第VII因子製剤が約1/3の施設で常備されているものの,他のバイパス止血製剤の在庫は15%以下と少なかった.
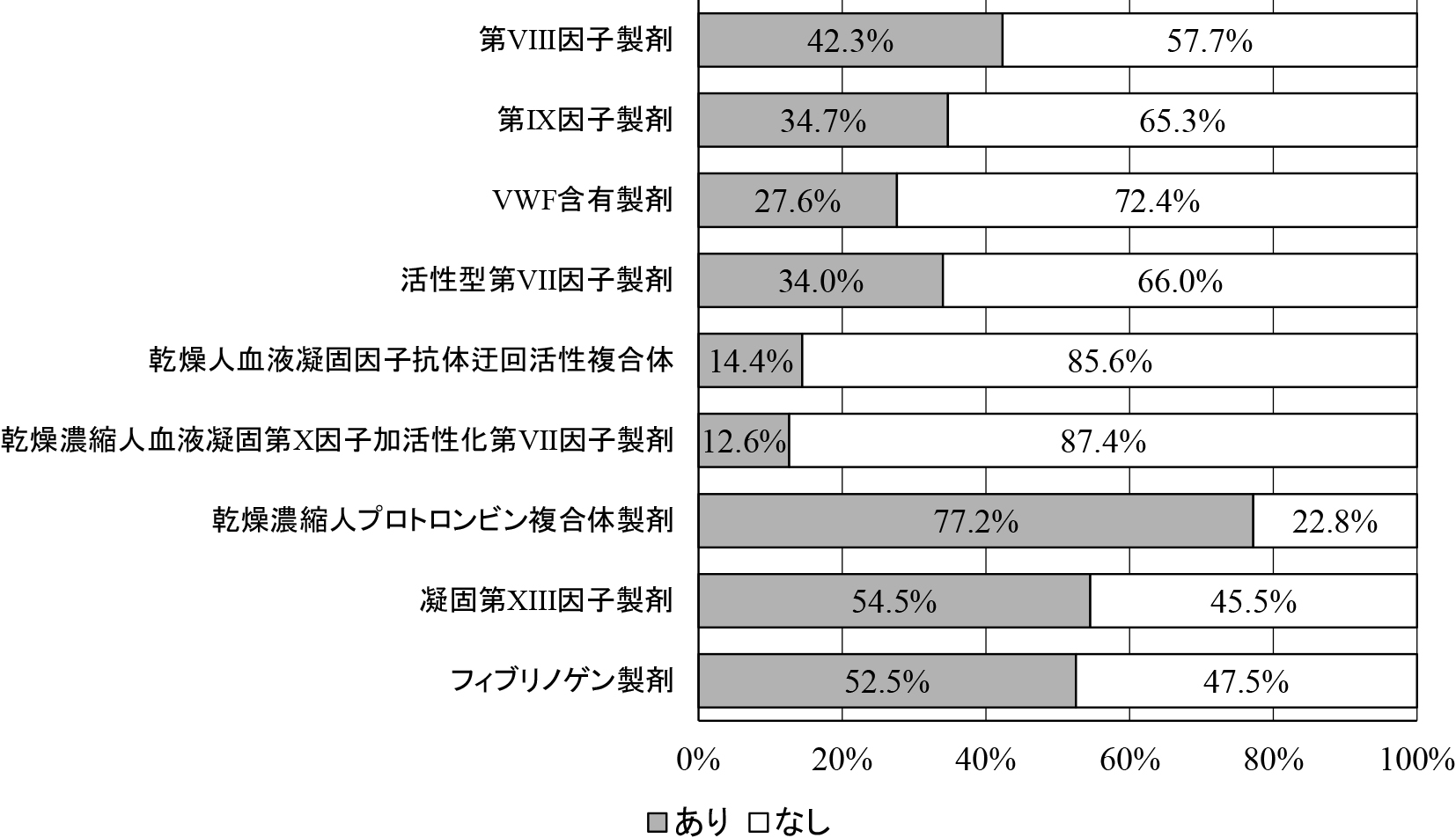
救急医療機関における止血治療製剤の常備状況
在宅自己注射用に処方された製剤を本人・家族が持参した場合,66.7%の施設は「他院で処方された製剤でも,それを使用して止血管理を実施することが可能」と回答した.一方21.2%は「自施設で処方した製剤であれば使用可能」と回答し,12.1%は「持参した製剤を使用した止血管理には問題がある・不可能」と回答している.
3)血友病診療施設に対するアンケート調査血友病診療連携委員会のメーリングリストに登録された施設に対してアンケート調査を実施し,72施設から73件の回答を得た(1施設は2診療科から回答あり).
結果
(1)止血機能異常症患者への対応 ①自施設に受診歴(カルテ)がある患者(図4)
患者の治療方針に関する問い合わせ
患者の病状や治療内容に関する問い合わせに対して,「夜間や休日でも対応可能」が79.5%であった.一方,9.6%は,「業務時間内であれば対応可」もしくは「特定の曜日や時間帯なら対応可」であった.「その他」の具体的なコメントとしては,当直医の判断による,主に受診している科によって異なる,等が挙げられた.
患者の転院・転送依頼についても,「夜間や休日でも対応可能」が69.9%であった.「その他」が23.3%であり,その具体的なコメントとしては,病状の重症度による,当直医の判断,小児科であれば可,HIV陽性患者であれば可,凝固因子製剤の在庫状況による,等が挙げられた.カルテのある場合でも,要請を受けた状況によって,受け入れ困難な場合も少なくないことが示唆された.
②自施設に受診歴(カルテ)がない患者の場合(図4)業務時間内における患者の治療方針に関する相談に対しては,「対応可能」が64.4%,「対応可能な場合もある」が23.3%で,「対応不可」は6.8%であった.「その他」の具体的なコメントとして,小児であれば可,HIV陽性患者であれば可,相談内容による,等が挙げられた.
一方,夜間や休日の場合は,「対応可能」が32.9%であり,「対応可能な場合もある」が52.1%であった.「対応不可」も9.6%あった.「その他」の具体的なコメントとしては,小児であれば可,HIV陽性患者であれば可,等が挙げられた.
患者の転院・転送依頼については,業務時間内の場合は「普段通院中の病院からの紹介状があれば対応可能」が60.3%であった.対応可能な条件としては,病状の重症度による,小児であれば可,HIV陽性患者であれば可,凝固因子製剤が手配できれば可,院内の専門医に連絡がつけば可,等のコメントが挙げられた.
一方,休日や夜間においては,「普段通院中の病院からの紹介状」があっても,「対応可能」は45.2%であった.対応可能な条件としては,病状の重症度,小児であれば可,HIV陽性患者であれば可,凝固因子製剤が手配できれば可,院内の専門医に連絡がつけば可,等のコメントが挙げられた.
(2)止血治療製剤の常備状況(図5)第VIII因子製剤の常備状況は,90.4%の施設で1種類以上の第VIII因子製剤が常備されていた.一方,第IX因子製剤は,1種類以上常備されている施設が69.9%で,第VIII因子製剤よりも少なかった.なお,第VIII因子製剤と第IX因子製剤のどちらも,多くの施設では1~2種類のみ常備されている状況であった.

血友病診療機関における止血治療製剤の常備状況
凝固第XIII因子製剤に関しては,先天性の欠乏症以外にも適応がある製剤があるためか,「在庫あり」は67.2%と,第IX因子製剤と同等であった.
バイパス止血製剤の中では,活性型第VII因子製剤の「在庫あり」が58.9%と最も高かった.
(3)在宅自己注射用に処方された製剤を使った止血治療在宅自己注射用に処方された製剤を本人・家族が持参した場合,86.3%の施設は「他院で処方された製剤でも,それを使用して止血管理を実施することが可能」と回答した.一方で,2.7%は「自施設で処方した製剤のみ」使用可能,1.4%は持参した製剤を使用した止血管理には「問題あり・不可能」と回答した.
救急隊へのアンケート調査では,多くの救急隊で何らかの形で緊急時患者カードのような患者情報のチェックを試みることが分かり,緊急時患者カード等の存在によって搬送先病院が変わる可能性があることが示唆された.しかしながら,一部の救急隊においては,本カードを確認しない場合や,確認してもカードに記載されている施設に連絡しない場合があることが判明した.
もちろん病状によっては,一刻も早く医療機関で救命処置を実施すべき場合も少なくないと考えられる.救急隊に必ず緊急時患者カード等を確認するよう求めると,逆に搬送までの時間が長くなり,救急搬送患者全体の救命率が低下する可能性も考えられる.したがって,緊急時患者カード等を所持することにより,止血機能異常症患者の大部分が,まず最初に専門施設に搬送される体制を作るのは困難と考えられる.
なお,救急隊は身分証明書やお薬手帳を優先して捜索する傾向にあるため,緊急時患者カード等をこれらとともに携帯しておくと,発見される可能性が増えると考えられる.
また,これらのカードを確認しても,一部は治療薬や専門医のいる施設に搬送されるとは限らないことも確認された.これは,救急隊の搬送プロトコルによっては,病態や状況によって,「かかりつけ」より緊急性を優先するようになっていることが影響している可能性が考えられる.(例:脳出血を疑う病態であれば,かかりつけ病院が近くにあっても,それより遠方の救命センターや脳外科対応病院へ搬送する,など)
多くの場合は,このプロトコルによって救命率が向上すると考えられるが,血友病など特殊な製剤が必要な疾患の場合は,重症対応可能な病院でも治療薬がなければ十分対応できない可能性がある.各希少疾患に対する製剤が搬送先に常備されているかについて,各救急隊に周知することは非常に困難と予想されることから,搬送された医療機関での製剤入手方法を改善させる方が効果的かもしれない.
一方,受け入れる側の救急医療機関では,止血機能異常症の診療経験は半数に満たなかった.これらの疾患に対する止血治療の経験はさらに少ない.院内の他部署(部門)が止血機能異常症の診療をしている施設は30~50%あるが,約1/3は他部署(部門)で止血機能異常症が診療されているのかどうかを知らないと回答している.ただし,78.2%の施設は救急部門あるいは他部署(部門)に止血管理が可能な医師がいると回答しており,他部署(部門)と連携すれば方針を決定できるのかもしれない.
止血治療製剤の常備状況については,大量出血,ワルファリンの過剰効果などに用いられる製剤は比較的常備されているが,先天性凝固異常症に使用される製剤の在庫はおおむね1/3以下であり,これらの患者が搬送されても,直ちに十分な止血治療が開始できない状況にある.病院としては,使用頻度が非常に低い製剤を常に常備しておくことは不可能であり,使用期限切れで製剤が無駄になることも避けなければならない.そのためには,各病院ではなく,地域ごとにいつでも製剤が発注・配送・供給できるようなシステムを構築することが必要なのかもしれない.
止血機能異常症の中でも,先天性疾患(血友病,VWD)の患者は,凝固因子製剤を在宅で静脈に自己注射することによって,日常の出血症状の止血管理をしており,各自が自宅に止血治療に必要な製剤を所持している場合が多い.搬送された救急医療機関にこれらの製剤の在庫がない場合,患者・家族がこれらの製剤を救急医療機関に持参すれば,それを使用した止血治療が迅速に開始できるが,救急医療機関においてそれが可能かどうかは現場の医師の判断に左右される.他院での処方薬を使用することに対して法的な問題を懸念する医師や,患者・家族が持参した製剤の保存状況などに信頼が置けるかどうかを懸念する医師もいると考えられる.
本調査においては,救急医療機関の66.7%,血友病診療機関の86.3%が,他院で処方された在宅自己注射用の製剤でも,それを使用した止血管理が可能と回答しており,救急医療機関では,他院で処方された製剤の使用を躊躇する施設が多い.持参した製剤とともに,患者の病名やその製剤の使用方法などが記載されている緊急時患者カードを提示すれば,使用を考慮する施設は増加すると考えられることから,患者に対して,製剤を持参する際は緊急時患者カードも合わせて提示するように指導しておく必要があると考えられる.今後はいずれの施設でも,緊急時には積極的に在宅自己注射用の治療製剤を使用してもらえるよう啓発していく必要があると考えられる.
血友病診療施設における救急対応については,カルテの有無によって,結果が大きく異なる.大部分の施設では,自施設にカルテがあれば,休日・夜間を含めて,患者の救急医療機関からの問い合わせに対応可能であるが,転送や転院については,空き病床や対応可能な医師の在・不在などにより,一部に制限がある.自施設にカルテがない場合,多くの施設では休日・夜間の対応が困難となるが,患者の病状などを記載した緊急時患者カード等があれば,ある程度対応の幅が広がる可能性はあると考えられる.
緊急時の対応はカルテの有無によって大きく異なるため,患者は緊急事態に備え,かかりつけの施設以外の救急対応可能な血友病診療施設に一度は受診し,カルテを作成しておくことが望ましいと考えられる.
止血治療製剤の常備状況に関しては,第VIII製剤は約90%,第IX因子製剤は約70%の施設で,1種類以上の製剤が常備されていた.しかし,血友病診療施設においても,すべての種類の止血治療製剤が常備されているわけではなく,製剤の手配は重要な問題であり,緊急時の配送システムの整備は今後の課題である.
患者頻度,搬送頻度の少ない疾患の診療体制を,大部分の救急医療機関で確立するのはなかなか難しいと考えられる.状況を良くするための対策としては,医療機関に対して①救急隊,救急医療機関に緊急時患者カードや血友病診療拠点病院の存在を周知すること,②救急医療機関における止血機能異常症診療の理解度を上げること,③止血機能異常症についての理解を深めるための教育,必要時に参照できる書籍やWEBサイトなどを充実させること,④救急医療機関と止血機能異常症の診療経験豊富な施設との連携を深め,各疾患の止血治療についての相談を可能とすること,⑤止血機能異常症を診療する医療機関を増やすこと,⑥止血治療に必要な製剤の救急医療機関への緊急配送体制を確立すること,などが考えられる.患者に対しては,⑦患者が病状や治療内容を搬送先が記載された緊急時患者カード等を常に持ち歩き,搬送時にはそれを搬送先の医療従事者に提示すること,⑧搬送先に製剤がない場合は,在宅自己注射用の製剤を利用した止血治療を実施するよう依頼すること,⑨緊急事態に備えて,かかりつけの施設以外の救急対応可能な血友病診療施設に一度は受診してカルテを作成しておくこと,などの指導が必要と考えられる.
そして,これらの対策を長期間継続して実施することによって,多くの救急医療機関での止血機能異常症の診療が充実すると考えられる.
研究費(受託研究,共同研究,寄付金等)(中外製薬)