1. 前糖尿病(pre-diabetes)とは
糖尿病は,インスリン作用不足による慢性の高血糖状態を主な特徴とする代謝性疾患である。糖尿病は原因因子の違いにより,1型と2型に分類される。1型糖尿病は,インスリンを合成・分泌する膵臓のランゲルハンス島β細胞の破壊や消失がインスリン作用不足の主な原因である。2型糖尿病は,インスリン分泌低下やインスリン抵抗性をきたす疾患であり,遺伝因子に過食,運動不足,肥満,ストレスなどの環境因子および加齢が影響し発症する1)。
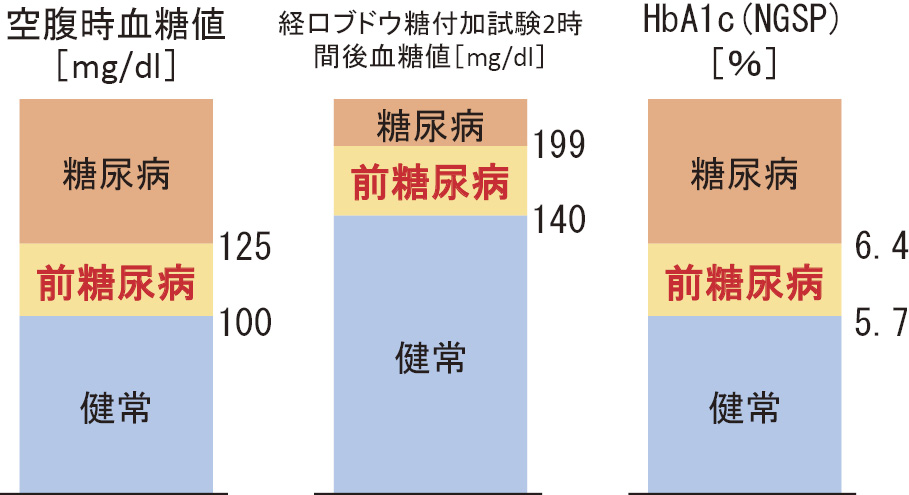
前糖尿病(pre-diabetes)とは,血糖値が正常値よりは高いものの,糖尿病と診断されるほどではない状態を表す。当初,米国糖尿病学会(ADA)のガイドラインでは,空腹時血糖値が100-125 mg/dlまたは経口ブドウ糖付加試験2時間後血糖値が140-199 mg/dlと定義されていた。2010年にADAのガイドラインが改訂され,ヘモグロビンA1c(HbA1c)5.7-6.4%(NGSP)の範囲が,新たに前糖尿病の判定基準に採用された2)(図1)。
2016年「国民健康・栄養調査」によると,我が国で「糖尿病が強く疑われる者」は約1000万人と推計され,1997年以降増加傾向であり,そのうち現在治療を受けている者の割合は76.7%となっている。性・年齢階級別にみると,40歳代男性では治療を受けている割合が他の年代よりも低い。糖尿病治療目的で内科受診する年代層に比較して,歯科を受診する年代層は若年であることは周知の事実である。こうした歯科受診患者の中で,糖尿病発症リスクの高い者を見出し,早期介入を行うことで,国民の健康への貢献はもとより,年間1兆円を超える糖尿病の医療費の削減にも大きな貢献ができると考えられる。前糖尿病に対するアプローチは現在,注目を集めているテーマである。
2. 前糖尿病と歯周病の関連性
これまでの調査研究により,糖尿病と歯周病とが双方向性に関係するエビデンスは明確になってきているが,前糖尿病と歯周病の関連性についても複数の報告がなされてきている。
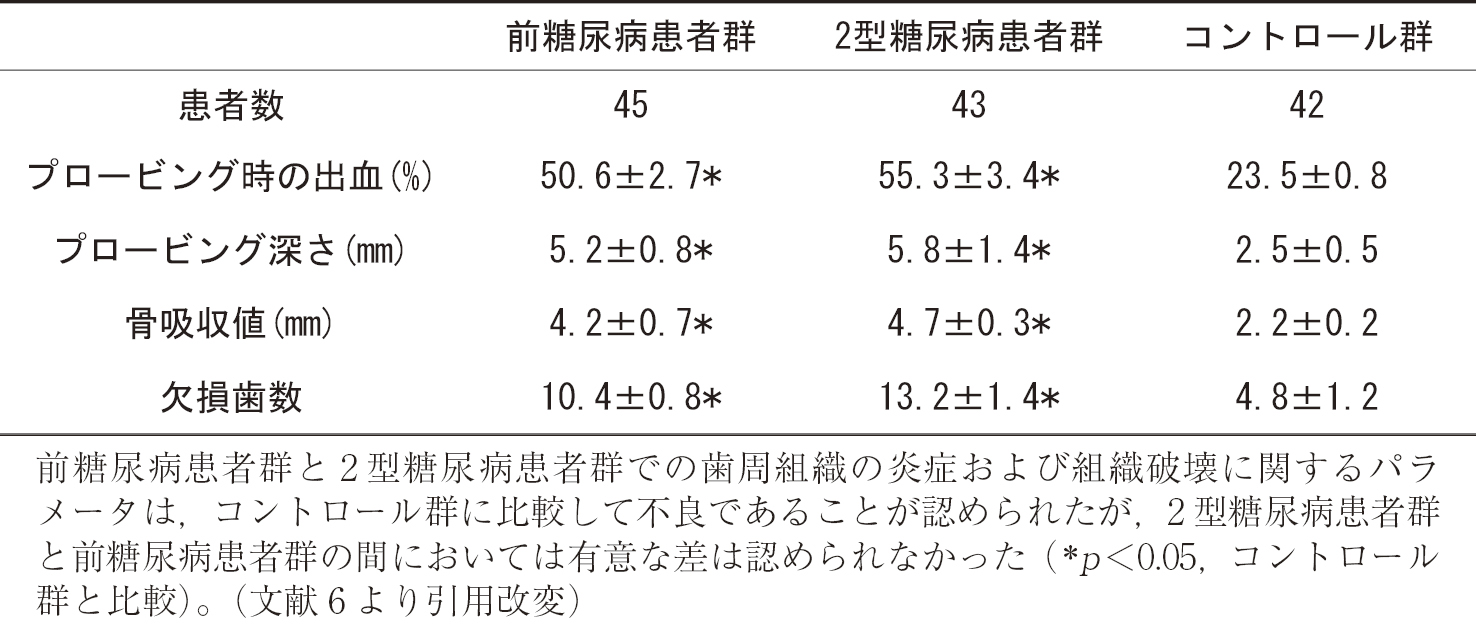
表1に示すように,近年報告された横断研究から前糖尿病患者ではアタッチメントロスやプロービング時の出血等に有意な悪化が認められた3)。この関連は,年齢,性別,教育,喫煙,アルコール摂取,活動性,肥満,HDLコレステロール,プラーク指数を補正した上でも認められている4)。また表2に示すように,前糖尿病患者群では,唾液中の炎症性サイトカインの値もコントロール群に比較して高いことが認められている5)。 2型糖尿病患者群と前糖尿病患者群での歯周組織の炎症および組織破壊に関するパラメータは,コントロール群に比較して不良であるという結果が認められており,2型糖尿病患者群と前糖尿病患者群の間においては有意な差異は認められなかった6)(表3)。またカナダ人を対象とした横断研究からは,血糖値は歯周炎の存在と相関があったものの,脂質異常症や高血圧などと歯周炎との相関性は認められなかった7)。
一方で,歯周病と無歯顎患者において,コントロール不良の2型糖尿病患者との関連性が認められたのに対し,前糖尿病患者や良好にコントロールされた糖尿病では認められなかったという報告もある8)。前糖尿病と歯周病の関連性について,さらに長期の報告が待たれているところである。
3. 歯周病の治療によって前糖尿病の改善は期待できるか?
2型糖尿病患者に対する歯周病治療が血糖コントロールの改善に寄与することは,これまで広く支持されており,歯周病の重症化から高血糖につながり,高血糖が歯周病の重症化を招くという双方向性の関係性が考えられている9)。最近では,歯周治療が前糖尿病患者の血糖コントロールに与える影響に関する報告も増えてきている。
慢性歯周炎を併発している前糖尿病患者60名を,非外科的歯周治療を受けた30名と受けていない30名に分けて効果を比較検討した10)。歯周治療から3か月後の血液検査の結果,歯周治療の有無によりHbA1cと空腹時血糖値の改善に両群間で有意な差が認められた(表4)。このことから,前糖尿病患者においても,慢性歯周炎患者に対する歯周治療が血糖コントロールの改善に有用であることが示唆された。
また,慢性歯周炎を有する前糖尿病患者50名に対し,単独でスケーリング・ルートプレーニング(SRP)を実施した群とSRPに加えて抗菌薬の投与を実施した群とで結果を比較した報告がある11)。両群においてSRP実施6か月後の空腹時血糖値の減少や歯周病指標の改善が認められたが,群間の有意差は認められなかった。このことから,歯周治療は前糖尿病の状態改善に効果的だが,抗菌療法による付加的な有用性は現在のところ明らかではない。
複数の報告をまとめた総説において,歯周治療(SRP)によって糖尿病患者の血糖コントロールが改善できるかについては,高い確証を示す報告は不足しているとされている12)。糖尿病・前糖尿病患者に対する歯周治療により血糖コントロールの改善がどの程度期待できるかについては,適応症,歯周治療の方法を含めて,今後も検討が必要と考えられる。
糖尿病外来に受診している患者で,前糖尿病患者群と,食事制限を行い前糖尿病が治癒した群,および健常者群で口腔の状態を比較した研究がある13)。前糖尿病患者群では健常者群に比較して有意に口腔内の自覚症状や歯周組織での炎症の悪化が認められたのに対し,前糖尿病が治癒した群と健常者群の間に有意差は認められなかった。このことから,適切な血糖コントロールは前糖尿病の状態を改善させるだけではなく,歯周組織の状態を改善させることが示唆される。
今後の研究としては,生活習慣に対する指導も含めた歯周治療などの歯科的介入により,前糖尿病から糖尿病への疾患の進行を抑えられるかについて,長期的に経過を追ったデータなどが必要となってくるであろう。
4. 歯周病と前糖尿病の関連性のメカニズム
歯周病と糖尿病の関連性のメカニズムについては,これまで多くの知見が報告されてきた。日本歯周病学会においても,糖尿病と歯周病の関連性についての総説や診療ガイドラインが公表されている14,15)。そこで,近年に発表された,特に前糖尿病をも考慮した報告について,以下に提示する。
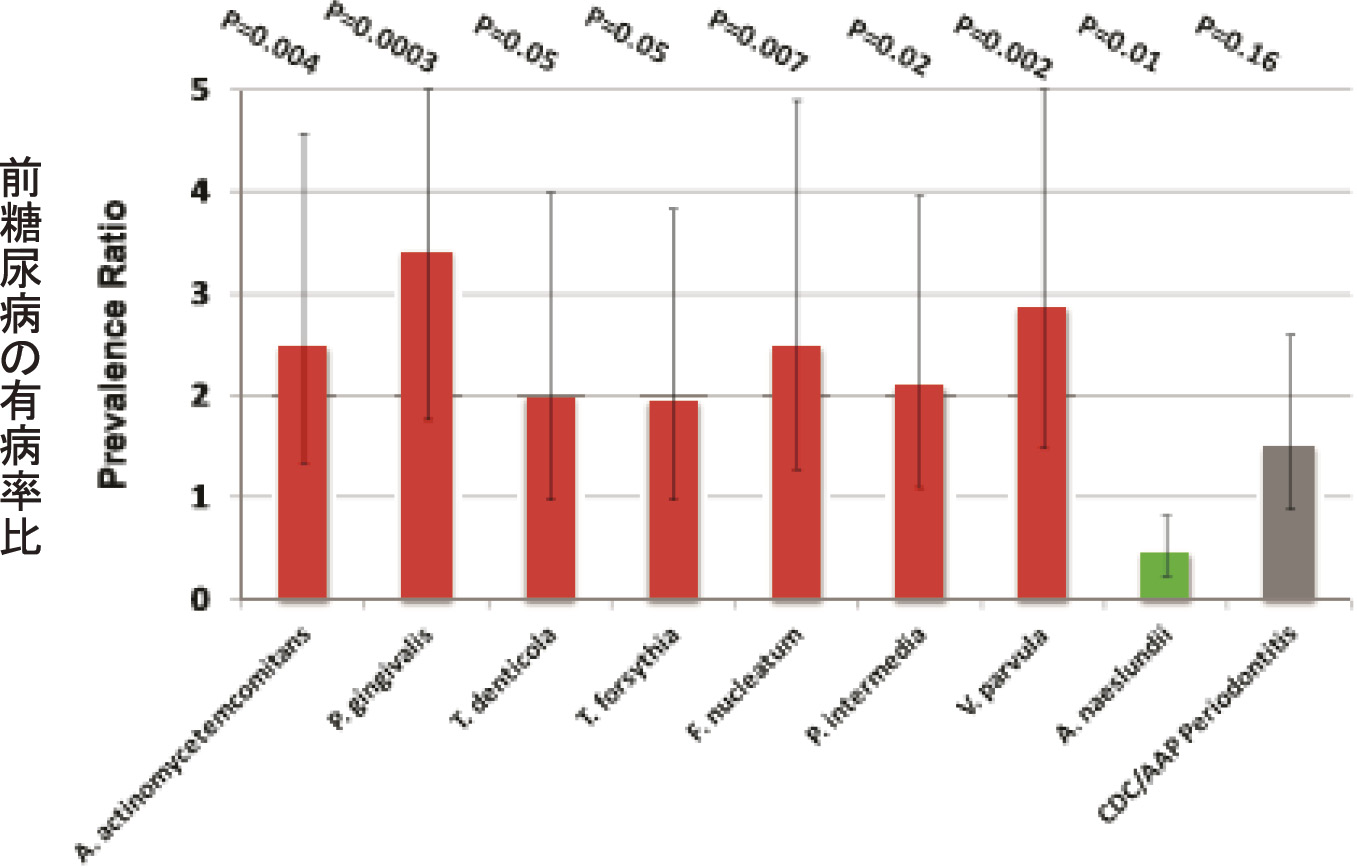
歯周病と糖尿病が相互に悪影響を及ぼし合っていることは広く認められているところであるが,非糖尿病患者を対象とした研究において,歯肉縁下の細菌叢のバランスの変化(非病原性と病原性細菌叢;Synbiosis and Dysbiosis)と,全身炎症やインスリン抵抗性との関連性が示されている3,16)(図2)。また,高血糖状態が歯周病原細菌による炎症反応を促進していることが知られている17)。それらの相互作用には喫煙も関係しており,喫煙と高血糖が歯肉縁下の細菌叢に異なる様式で影響し,これらが合わさるとそれぞれの因子単独よりも大きな影響が及ぼされる18)。
前糖尿病のラットを用いた研究から,Toll様受容体(TLR)2やTLR4の遺伝子およびタンパクレベルとも歯周組織において高く,TLRs/MyD88による経路を介したNF-κBの活性化により歯周病を誘発するようなサイトカインの分泌を促進している可能性がある19)。また,マウスを用いた研究から,口腔内のPorphyromonas gingivalisは肝臓に移動し,肝細胞に侵入するという報告がある20)。通常,インスリン刺激はグリコーゲン合成酵素の活性化に伴うグリコーゲンの合成の増加により血糖値を低値に保っている。P. gingivalisが侵入した肝細胞では,本来の働きが阻害されている可能性が考えられる。さらに,P. gingivalisのリポポリサッカライド(LPS)が膵臓のβ細胞におけるインスリン分泌を刺激していることが示されている21)。すなわち,P. gingivalisのLPSが歯周病を有する前糖尿病患者におけるインスリン抵抗性において重要な役割を果たしている可能性がある。歯周病と糖尿病の関連は,高い血清中のC反応性タンパク質(CRP)とP. gingivalisの抗体価の検出を認めた集団でより強く認められた22)。このことから,慢性炎症が高血糖に対する歯周病の影響を促進していることが示唆される。
このように,歯周病と糖尿病はさまざまな因子を介在して相互に影響し合っていると考えられる。歯周病と前糖尿病の関連については,臨床研究による検討だけでなく,今後もメカニズムの解析が不可欠である。
5. 医科歯科連携に向けて
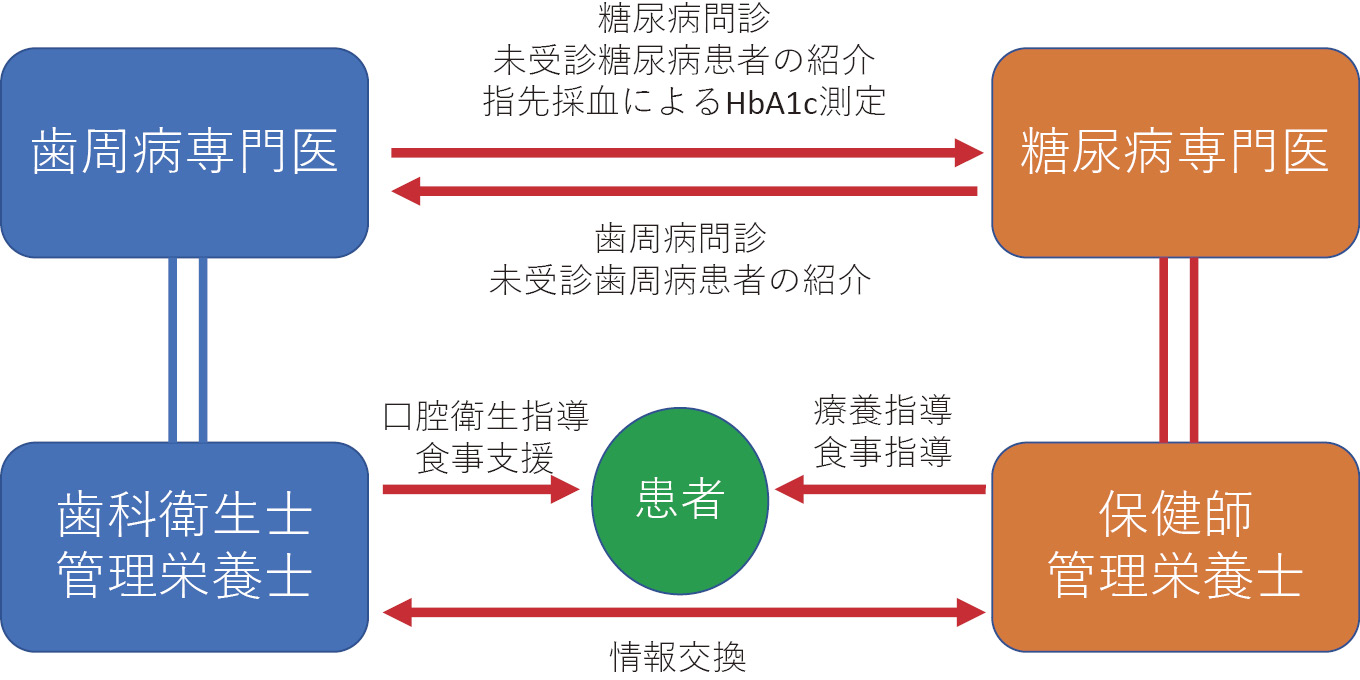
特に生活習慣病について,疾患を予防するという観点に加えて,「未病」という概念を用いて疾患発症の前段階で捉えようとする試みが広がってきている。治療の必要な「糖尿病」の前段階である「前糖尿病」を発見しようとすることは,まさにこのような取り組みの一環である。その中で,歯科の果たすべき役割が期待されている(図3)。
2016年に策定された「糖尿病腎症重症化予防プログラム」では,かかりつけ医と専門医の連携に加えて,医科歯科連携ができる体制づくりが推奨されている23)。糖尿病と歯周病の共通の特徴は「無症状」なことであり,両疾患の未治療または治療中断者では重症化しやすい。医科歯科連携に関し,糖尿病合併症対策として眼科受診だけでなく歯科受診の必要性は知られているものの,内科から眼科への紹介率と比較して歯科への紹介率は非常に低いという現状がある24)。
歯科医療従事者が日常臨床の中で,心血管疾患発症リスクの高い患者を早期発見することが可能かを調査したスウェーデンでの研究がある25)。歯科医師の勧めに従って内科医を受診した患者の多くが要治療と診断されている。同様に,一般歯科診療の場において高血糖患者が相当数いることから,最近の調査では,指尖採血により歯科外来で糖尿病スクリーニングを行うことが早期に高リスク患者を見つけ出すのに有用であるという事例が示されている26,27)。歯周病は前糖尿病の効果的なリスクインジケーターとなりうるため,歯周炎患者の治療を行う歯科診療所は,簡易的な血糖検査やHbA1c検査による糖尿病スクリーニングを行う上で最適な施設であると言える28)。職域大規模集団における,前糖尿病や糖尿病の有病率が報告されており,40歳以上をターゲットにした糖尿病スクリーニングが重要と考えられる29,30)。自覚症状のない糖尿病および前糖尿病患者に対する歯科医師からの糖尿病リスク評価や指導を含む受診推奨は,糖尿病代謝障害に対する早期の介入による糖尿病の重症化予防に貢献する可能性が高い31)。従来の特定保健指導に咀嚼や歯科疾患に関する項目を付加して,適切な歯科治療や歯科診療所での保健指導,さらには栄養指導を行うことにより,メタボリックシンドロームの予防や改善につながる可能性がある32)。
健康増進という大きな目標の前では歯科や医科という区分けは関係なく,それぞれの臨床現場でできる役割を果たしていくことが重要である。未病という概念の広がりに合わせて前糖尿病への理解が進み,歯科においても一般的に糖尿病のスクリーニングが行われることが望まれる。本稿が医科歯科連携を推進する上での一助となれば幸いである。
今回の論文に関連して,開示すべき利益相反状態はありません。
References
- 1) 一般社団法人日本糖尿病学会: 糖尿病治療ガイド2016-2017, 株式会社文光堂, 東京, 2016, 8.
- 2) American Diabetes Association: Standards of medical care in diabetes--2010. Diabetes Care, 33: 11-61, 2010.
- 3) Demmer RT, Jacobs DR Jr, Singh R, Zuk A, Rosenbaum M, Papapanou PN, Desvarieux M: Periodontal bacteria and prediabetes prevalence in ORIGINS: The oral infections, glucose intolerance, and insulin resistance study. J Dent Res, 94: 201-211, 2015.
- 4) Pérez CM, Muñoz F, Andriankaja OM, Ritchie CS, Martínez S, Vergara J, Vivaldi J, López L, Campos M, Joshipura KJ: Cross-sectional associations of impaired glucose metabolism measures with bleeding on probing and periodontitis. J Clin Periodontol, 44: 142-149, 2017.
- 5) Javed F, Al-Kheraif AA, Al Amri MD, Alshehri M, Vohra F, Al-Askar M, Malmstrom H, Romanos GE: Periodontal status and whole salivary cytokine profile among smokers and never-smokers with and without prediabetes. J Periodontol, 86: 890-898, 2015.
- 6) Abduljabbar T, Al-Sahaly F, Al-Kathami M, Afzal S, Vohra F: Comparison of periodontal and peri-implant inflammatory parameters among patients with prediabetes, type 2 diabetes mellitus and non-diabetic controls. Acta Odontol Scand, 75: 319-324, 2017.
- 7) Zuk A, Quiñonez C, Lebenbaum M, Rosella LC: The association between undiagnosed glycaemic abnormalities and cardiometabolic risk factors with periodontitis: results from 2007-2009 Canadian Health Measures Survey. J Clin Periodontol, 44: 132-141, 2017.
- 8) Kowall B, Holtfreter B, Völzke H, Schipf S, Mundt T, Rathmann W, Kocher T: Pre-diabetes and well-controlled diabetes are not associated with periodontal disease: the SHIP Trend Study. J Clin Periodontol, 42: 422-430, 2015.
- 9) Chiu SY, Lai H, Yen AM, Fann JC, Chen LS, Chen HH: Temporal sequence of the bidirectional relationship between hyperglycemia and periodontal disease: a community-based study of 5,885 Taiwanese aged 35-44 years (KCIS No. 32). Acta Diabetol, 52: 123-131, 2015.
- 10) Joseph R, Sasikumar M, Mammen J, Joseraj MG, Radhakrishnan C: Nonsurgical periodontal-therapy improves glycosylated hemoglobin levels in pre-diabetic patients with chronic periodontitis. World J Diabetes, 15: 213-221, 2017.
- 11) Alshehri FA, Javed F: Impact of scaling and root planing on clinical periodontal status and glycemic levels in prediabetic patients. Interv Med Appl Sci, 7: 17-21, 2015.
- 12) Simpson TC, Weldon JC, Worthington HV, Needleman I, Wild SH, Moles DR, Stevenson B, Furness S, Iheozor-Ejiofor Z: Treatment of periodontal disease for glycaemic control in people with diabetes mellitus. Cochrane Database Syst Rev, 6: CD004714, 2015.
- 13) Javed F, Thafeed Alghamdi AS, Mikami T, Mehmood A, Ahmed HB, Samaranayake LP, Tenenbaum HC: Effect of glycemic control on self-perceived oral health, periodontal parameters, and alveolar bone loss among patients with prediabetes. J Periodontol, 85: 234-241, 2014.
- 14) 日本歯周病学会: 歯周病と全身の健康, 医歯薬出版, 東京, 2016, 88-91.
- 15) 日本歯周病学会: 糖尿病患者に対する歯周治療ガイドライン, 改訂第2版, 医歯薬出版, 東京, 2015, 29-54.
- 16) Demmer RT, Breskin A, Rosenbaum M, Zuk A, LeDuc C, Leibel R, Paster B, Desvarieux M, Jacobs DR Jr, Papapanou PN: The subgingival microbiome, systemic inflammation and insulin resistance: The Oral Infections, Glucose Intolerance and Insulin Resistance Study. J Clin Periodontol, 44: 255-265, 2017.
- 17) Hung SL, Lee NG, Chang LY, Chen YT, Lai YL: Stimulatory effects of glucose and Porphyromonas gingivalis lipopolysaccharide on the secretion of inflammatory mediators from human macrophages. J Periodontol, 85: 140-149, 2014.
- 18) Ganesan SM, Joshi V, Fellows M, Dabdoub SM, Nagaraja HN, O'Donnell B, Deshpande NR, Kumar PS: A tale of two risks: smoking, diabetes and the subgingival microbiome. ISME J, 11: 2075-2089, 2017.
- 19) Huang Y, Guo W, Zeng J, Chen G, Sun W, Zhang X, Tian W: Prediabetes enhances periodontal inflammation consistent with activation of Toll-like receptor-mediated nuclear factor-κB pathway in rats. J Periodontol, 87: 64-74, 2016.
- 20) Ishikawa M, Yoshida K, Okamura H, Ochiai K, Takamura H, Fujiwara N, Ozaki K: Oral Porphyromonas gingivalis translocates to the liver and regulates hepatic glycogen synthesis through the Akt/GSK-3β signaling pathway. Biochim Biophys Acta, 1832: 2035-2043, 2013.
- 21) Bhat UG, Ilievski V, Unterman TG, Watanabe K: Porphyromonas gingivalis lipopolysaccharide upregulates insulin secretion from pancreatic β cell line MIN6. J Periodontol, 85: 1629-1636, 2014.
- 22) Choi YH, McKeown RE, Mayer-Davis EJ, Liese AD, Song KB, Merchant AT: Serum C-reactive protein and immunoglobulin G antibodies to periodontal pathogens may be effect modifiers of periodontitis and hyperglycemia. J Periodontol, 85: 1172-1181, 2014.
- 23)
中医協提言, 口腔疾患の重症化予防について. https://www.jda.or.jp/dental_deta/pdf/chapter=01.pdf (参照 2016).
- 24) 糖尿病情報センター, 糖尿病受診中断対策マニュアル. http://dmic.ncgm.go.jp/medical/050/inflrenza_04.html (参照 2014).
- 25) Jontell M, Glick M: Oral health care professionals' identification of cardiovascular disease risk among patients in private dental offices in Sweden. J Am Dent Assoc, 140: 1385-1391, 2009.
- 26) Holm NC, Belstrøm D, Østergaard JA, Schou S, Holmstrup P, Grauballe MB: Identification of individuals with undiagnosed diabetes and pre-diabetes in a Danish cohort attending dental treatment. J Periodontol, 87: 395-402, 2016.
- 27) Herman WH, Taylor GW, Jacobson JJ, Burke R, Brown MB: Screening for prediabetes and type 2 diabetes in dental offices. J Public Health Dent, 75: 175-182, 2015.
- 28) Teeuw WJ, Kosho MX, Poland DC, Gerdes VE, Loos BG: Periodontitis as a possible early sign of diabetes mellitus. BMJ Open Diabetes Res Care, 5: e000326, 2017.
- 29) Ziukaite L, Slot DE, Van der Weijden FA: Prevalence of Diabetes Mellitus in People Clinically Diagnosed with Periodontitis: A Systematic Review and Meta-analysis of Epidemiologic Studies. J Clin Periodontol, 10. doi: 10.1111, 2017.
- 30) Uehara A, Kurotani K, Kochi T, Kuwahara K, Eguchi M, Imai T, Nishihara A, Tomita K, Yamamoto M, Kuroda R, Nagata T, Omoto D, Murakami T, Shimizu C, Shimizu M, Miyamoto T, Nagahama S, Nakagawa T, Honda T, Yamamoto S, Okazaki H, Sasaki N, Nanri A, Pham NM, Kabe I, Mizoue T, Kunugita N, Dohi S; Japan Epidemiology Collaboration of Occupational Health Study Group: Prevalence of diabetes and pre-diabetes among workers: Japan Epidemiology Collaboration on Occupational Health Study. Diabetes Res Clin Pract, 106: 118-127, 2014.
- 31) Lalla E, Cheng B, Kunzel C, Burkett S, Ferraro A, Lamster IB: Six-month outcomes in dental patients identified with hyperglycaemia: a randomized clinical trial. J Clin Periodontol, 42: 228-235, 2015.
- 32) 富永 一道, 濱野 強, 土﨑 しのぶ, 安藤 雄一: メタボリックシンドロームに関連する食事・咀嚼・その他の歯科関連要因に関する検討. 口腔衛生会誌, 66: 389-398, 2016.