2018 年 60 巻 12 号 p. 2499-2504
2018 年 60 巻 12 号 p. 2499-2504
症例は75歳男性.スクリーニングの上部消化管内視鏡検査で,胃角部小彎に2cm大の粘膜下腫瘍を認めた.定期的に内視鏡検査で経過観察していたが,6年目で増大傾向を示し,7年目に粘膜切開生検で充実型低分化腺癌の診断となった.Epstein Barr Virus(EBV)が検出され,gastric carcinoma with lymphoid stroma(GCLS)の術前診断で,胃全摘術を施行した.GCLSの自然史を追えた貴重な症例と考え,報告する.
GCLSは胃癌全体の1~4%とされ 1)~3),病理組織学的に低分化腺癌にリンパ球浸潤を伴ったものである.しかし低分化腺癌よりも予後の良い癌とされている.術前診断に至ることは少なく,診断に難渋することも多い.今回われわれは,診断までに約7年間を要し,術前診断が可能であったGCLSの1切除例を経験したので,報告する.
患者:75歳,男性.
主訴:特になし.
家族歴:特記事項なし.
既往歴:特記事項なし.
現病歴:2009年4月スクリーニングの上部消化管内視鏡検査で,胃角部小彎に2cm大の粘膜下腫瘍を指摘された.頂部に線状の陥凹面を認め,同部位より生検を施行しgroup1の結果であった.GIST等の間葉系腫瘍を疑い,以降,上部消化管内視鏡検査で1年に1回,定期的に経過観察をしていた.その後は大きさ,形態に変化を認めなかったが,2015年4月の上部消化管内視鏡検査で腫瘍は3cm大に増大していた.頂部の陥凹面からの生検はgroup1の結果であった.EUSを含めた精査を強くすすめたが,本人の強い希望で経過観察となった.
2016年4月の上部消化管内視鏡検査で腫瘍は著明に増大しており,精査・加療目的で入院となった.
現症:身長156cm,体重47kg,血圧120/60mmHg,脈拍74回/分,整.酸素飽和度97%(room air).眼瞼結膜貧血なし.眼球結膜黄染なし.腹部は平坦,軟,圧痛なし.表在リンパ節触知せず.
入院時血液検査所見:貧血を認めず.腫瘍マーカーはCEA 6.5ng/mlと軽度上昇していた.sIL-2Rは430U/mlと正常であった.H. pylori除菌歴はなく,H. pylori抗体値は4U/mlと陰性であった.
上部消化管内視鏡検査(2009年4月):胃角部小彎に2cm大の頂部に陥凹を有する粘膜下腫瘍を認めた(Figure 1-a).
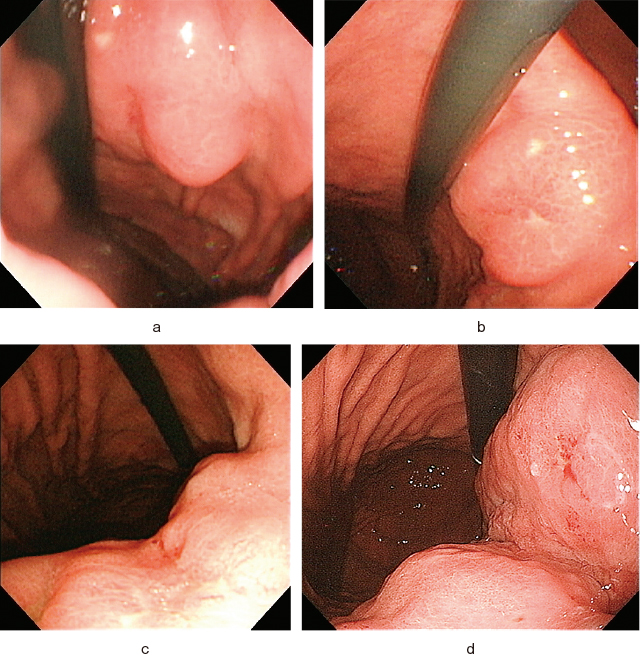
上部消化管内視鏡検査.
a:2009年4月:胃角部小彎に2cm大の頂部に陥凹を有する粘膜下腫瘍を認めた.
b:2011年4月:腫瘍の大きさ,形態に変化は認めなかった.
c:2015年4月:腫瘍は3cm大に増大していた.
d:2016年4月:胃体部から胃角部小彎に巨大な粘膜下腫瘍を認めた.頂部に深い陥凹面を形成していた.
上部消化管内視鏡検査(2011年4月):腫瘍の大きさ,形態に変化は認めなかった(Figure 1-b).
上部消化管内視鏡検査(2015年4月):腫瘍は大きさ約3cmに増大していたが,潰瘍形成はなく,頂部に陥凹面を認めた.陥凹面からの生検結果はgroup1であった(Figure 1-c).
上部消化管内視鏡検査(2016年4月):胃体部から胃角部小彎に巨大な粘膜下腫瘍を認めた.頂部に深い陥凹面を形成しており,陥凹面から生検を施行したが,group1の結果であった(Figure 1-d).尚,rapid urease testは未施行で,背景胃粘膜に萎縮は認めなかった.
超音波内視鏡検査:細径超音波プローブ(Olympus UM-3R;20MHz)を用いて超音波内視鏡検査を施行したところ,境界明瞭で内部均一な低エコー腫瘤を認めた.第4層の肥厚,および外側辺縁の不整(第5層への浸潤)を認め,漿膜下層もしくは漿膜への浸潤が疑われた(Figure 2).

超音波内視鏡検査:境界明瞭で内部均一な低エコー腫瘤を認めた.第4層の肥厚,および外側辺縁の不整(矢印)を認め,漿膜下層もしくは漿膜への浸潤が疑われた.
胃X線検査:胃体部から胃角部小彎に大きさ10cmの隆起性病変を認めた.立ち上がりは滑らかで,表面平滑であった(Figure 3).圧迫像では弱い圧迫,強い圧迫で形態変化を認めなかった.

胃X線検査:胃体部から胃角部小彎に大きさ10cmの,立ち上がりが滑らかで表面平滑な腫瘍を認めた.
以上よりGISTなどの間葉系腫瘍,粘膜下腫瘍様の癌などを疑い,確定診断目的で粘膜切開生検を施行した.病理組織結果は充実型低分化腺癌であった(Figure 4-a).リンパ球浸潤が著明であり,EBV encoded small RNA in situ hybridization(EBER-ISH)を追加したところ陽性で(Figure 4-b),EBV陽性リンパ球浸潤癌の診断となった.胃全摘術を施行した.リンパ節郭清は本来ならD2郭清であったが,病変が小彎側であるため,脾摘による完全郭清ではなくD1+郭清とした.

生検病理組織学的所見.
a:HE×20:充実性の低分化腺癌で,著明なリンパ球浸潤を伴っていた.
b:EBER-ISH×20:腫瘍細胞はEBV陽性であった.
切除標本所見:胃体部から胃角部小彎中心に長径9cmの隆起性病変を認め,一部深い陥凹を伴っていた.隆起部分は正常粘膜で覆われていた(Figure 5).

切除標本所見:胃体部から胃角部小彎に長径9cmの隆起性病変を認めた.隆起部分は正常粘膜で覆われ,一部陥凹を有していた.
病理組織所見:充実性の低分化腺癌が多数のリンパ球とともに増生し,漿膜下組織まで浸潤していた(Figure 6).EBER陽性であり,EBV感染を認めた.リンパ節転移は認めなかった.以上より最終診断はMU,Less Ant Post,Type2,90×50mm,Gastric carcinoma with lymphoid stroma,pT3(SS),sci,INFc,ly1,v0,pN0,pPM0(30mm),pDM0(93mm),pStageⅡAであった.術後経過は良好であり,術後18日目に退院となった.

割面※のルーペ像:充実性の低分化腺癌が多数のリンパ球とともに増生し,漿膜下組織まで浸潤していた.表層はほとんどが慢性炎症性粘膜で覆われていた.
GCLSは「胃癌取扱い規約第14版」より特殊型の1つに分類された 4).in situ hybridization法にてEBVの感染が80~90%に証明されることが特徴的である 5).全胃癌の1~4%を占め 1)~3),好発年齢は52.4~62.4歳で男性に多い 6).リンパ節転移率,肝転移率が低く,予後良好の胃癌とされている 7).肉眼的には粘膜下腫瘍に類似していることが多く,早期癌は0-Ⅱc,Ⅱa+Ⅱcが,進行癌は2,3型が多いとされている 8).本症例も粘膜下腫瘍の形態を呈しており,発見時から5年間は大きさ,形態に変化を認めなかったが,6年後から7年後にかけて2型様へ著明な変化を示した.
GCLSの診断には超音波内視鏡検査が有用との報告が散見される 9),10).第3層内に境界明瞭,内部均一な低エコー腫瘤として描出されることが多い.また第3層内に濾胞構造様の低エコー所見を認めることもある.本症例では濾胞構造様の低エコー所見は認めなかったが,境界明瞭で内部均一な低エコー腫瘤であり,GCLSとして矛盾のない所見であった.
また本症例は粘膜下腫瘍の形態をとることから悪性リンパ腫が鑑別疾患にあげられた.しかしsIL-2Rは正常で,X線検査の圧迫像で形態変化をほとんど認めなかったことから,病変の大きさの割に軟らかいとされている悪性リンパ腫は否定的であった.
粘膜下腫瘍の形態を示す癌は充実型低分化腺癌,GCLS,内分泌細胞癌,粘液癌などがあげられる.GCLSは腫瘍間質にリンパ球や形質細胞がびまん性に浸潤し,粘膜下層で膨張性に発育することで,粘膜下腫瘍に類似した形態をとると推測される.
一般的にGCLSは,粘膜面に癌が露出しており,生検診断は十分に可能とされている 11).本症例でも腫瘍頂部の陥凹面より複数個生検したが,癌は検出されなかった.理由として,病理組織学的所見上,病巣の表層は陥凹面も含め,ほとんどが慢性炎症性粘膜に覆われていたためと考えられる.そのためEUS-FNAも考慮したが,粘膜切開生検で確定診断に至った.粘膜切開生検の手技自体はやや煩雑だが,EUS-FNAよりも大きな検体で確実な採取が可能であり,安全性の高い手技であると報告されている 12)~14).粘膜下腫瘍様の形態をとる本症例においても偶発症なく施行でき,効果的な組織診断法であった.
GCLSの診断において,本症例のように生検の時点でEBER-ISHを追加して,術前診断された症例は非常に報告が少ない.Parkら 15)はSM浸潤早期胃癌において,EBV陽性はリンパ節転移の低リスク因子であると報告している.またEBER-ISHの検査は内視鏡切除標本,特にリンパ管侵襲のない,断端陰性のSM浸潤早期胃癌の症例において考慮されるべきであると述べている.したがって,各画像所見や生検でSM浸潤のGCLSが鑑別にあがる場合は,EBER-ISHも積極的に施行するべきと考えられた.
GCLSはリンパ節転移率が低いことから,ESDや縮小手術などの縮小的な治療を選択できる可能性がある.Tokunagaら 16)は粘膜と粘膜下層に限局したEBV陰性胃癌562例中53例にリンパ節転移を認めたのに対し,EBV陽性胃癌75例ではリンパ節転移を1例も認めなかったと報告している.その上でEBV陽性で非浸潤胃癌ではリンパ節郭清を必要としない可能性について論じている.Parkら 15)もSM浸潤早期胃癌756例について検討し,EBV陰性がリンパ節転移の独立した危険因子の1つであることを述べている.奥田ら 17)や又野ら 18)は,粘膜内に限局したリンパ球浸潤胃癌をESDで切除した症例を報告している.今後の症例の蓄積により,GCLSの個別化治療の可能性も考えられ,術前診断がさらに重要になる疾患と考えられる.
本症例は発見から約5年間増大傾向や形態変化は示さなかった.しかし6年目で大きさが2cmから3cmへ増大し,7年目には9cmにまで増大した.腫瘍倍加時間はSchwartzの算定式 19)で測定すると12.86月であった.井上 20)は検診発見胃癌について,間接フィルム所見から腫瘍倍加時間を検討し,早期胃癌54例で平均7.1±4.3月,進行胃癌90例で平均6.7±5.2月と報告している.この観点から考えても本腫瘍はslow growingであり,悪性度が低いことが示唆された.
発見から約7年間経過を追うことができ,術前診断し得たリンパ球浸潤胃癌を経験した.
本論文内容に関連する著者の利益相反:なし