2020 年 62 巻 12 号 p. 3064-3071
2020 年 62 巻 12 号 p. 3064-3071
症例は10カ月男児,胆道閉鎖症にて葛西手術後経過観察中に下血を認め,緊急内視鏡を施行した.食道静脈瘤からの出血を認めたため内視鏡的静脈瘤結紮術(EVL)を試みたが,食道入口部が狭いためにEVLデバイスが通過せず,内視鏡的静脈瘤硬化療法(EIS)により止血を得た.その後,残存した静脈瘤に対し反復的に血管内外EISを施行した.血管外EIS後に食道潰瘍に伴う浮腫性狭窄が生じ,経口摂取不良を認めた.経腸栄養剤による栄養療法の併用を要したが保存的に軽快し,最終的に静脈瘤の退縮が得られた.乳幼児の食道胃静脈瘤に対する血管内外EISは有効な治療法であるが,術後の狭窄には十分に注意する必要がある.
本邦において成人に対する内視鏡的静脈瘤硬化療法(EIS)は食道胃静脈瘤治療に対する標準的治療となっているが,小児,特に1歳未満の乳児症例に対する治療の報告は少ない.食道胃静脈瘤治療として反復的なEISを行い,一時的に食道狭窄のため体重増加不良となったものの,その後良好に発育し,食道静脈瘤も著明に改善した乳児胆道閉鎖症の1例を経験したので報告する.
患者:10カ月,男児.
主訴:下血.
現病歴:胆道閉鎖症の診断のもと,生後89日目に当院小児外科で肝門部腸吻合術(葛西手術)を施行された.退院後胆管炎のために2度の入院,抗菌薬治療がなされた.
2018年10月X日,他院にてRSウイルス感染症と診断された.その4日後に下血があり,当院小児外科を受診し,同日上部消化管内視鏡検査(EGD)および止血術施行目的で当科紹介となった.RSウイルスに伴う呼吸器症状は改善傾向にあり,臨床的に食道胃静脈瘤からの出血が疑われたため,早急な診断および治療が必要と判断し,全身麻酔下でEGDを施行した.
既往・併存疾患:上記以外にはなし.
内服歴:ウルソデオキシコール酸,ラクトミン(乳酸菌)溶性ピロリン酸第二鉄,フロセミド,グリチルリチン酸一アンモニウム,スピロノラクトン.
入院時身体所見:身長69cm,体重7.3kg,体温37.5℃,血圧127/77mmHg,脈拍121回/分,SpO2 100%(室内気),顔面蒼白,啼泣あり.
血液検査所見は,白血球数15.6×103/μL,好中球数7.0×103/μL,リンパ球数7.1×103/μL,赤血球数300×104/μL,Ht 21.8%,Hb 6.6g/dL,血小板19.8×104/μL,CRP 0.4mg/dl,総タンパク4.9g/dL,アルブミン2.7g/dL,尿素窒素14.8mg/dL,クレアチニン0.09mg/dL,AST 79U/L,ALT 58U/L,ALP 2,184U/L,γ-GTP 267U/L,総ビリルビン1.0mg/dL,プロトロンビン時間71.6%と白血球数の上昇,貧血,低タンパク血症および肝胆道系酵素の上昇を認めた.
胸部レントゲン検査:肺野に浸潤影なし.
腹部造影CT検査:肝表面はやや不整で内部は不均一,辺縁の鈍化あり.左胃静脈から傍食道静脈,食道壁内の静脈の発達を認めた.脾腫も認めた.
第1病日緊急EGD(Figure 1):オリンパス社GIF-XQ260(先端部径9mm,最大外径10.7mm)を用いて緊急EGDを施行した.挿入時は食道には明らかな活動性出血は認めなかった.胃内には新鮮血が多量にあり食道から胃小彎に繋がるLg-c F2 Cw RC0 white plugの胃静脈瘤を認めた.スコープ抜去時に下部食道の食道静脈瘤(Ls F2 Cb RC3(red wale marking:RWM))から噴出性出血を認めたため,一旦スコープを抜去し,内視鏡的静脈瘤結紮術(EVL)用デバイス(住友ベークライト社,ニューモ・アクティベイトEVLデバイス)を装着してスコープ挿入を試みた.しかし食道入口部をデバイスが通過せず,5% monoethanolamine oleate(EO)を用いた血管内注入法(EO法)によるEISを選択した.出血部に対しバルーンによる圧迫を行い,一時止血が得られたところで出血源の食道静脈瘤に対し,25G穿刺針(トップ社,バリクサー)にてEISを行った.5% EOを出血した食道静脈瘤内に注入できたが,供血路に到達する前に血管外漏出した.5% EO使用量は1mlであり,成人における5% EOの最大投与量である0.4ml/kgに準じた場合,本例では2.7mlまで使用可能であるため,追加のEISは可能であった.しかし長時間の治療は患児に負担となり,また出血源の静脈瘤の止血が得られたと判断したため終了した.EOによる薬剤性溶血に対し,予防的にハプトグロビン2,000単位を点滴投与した.
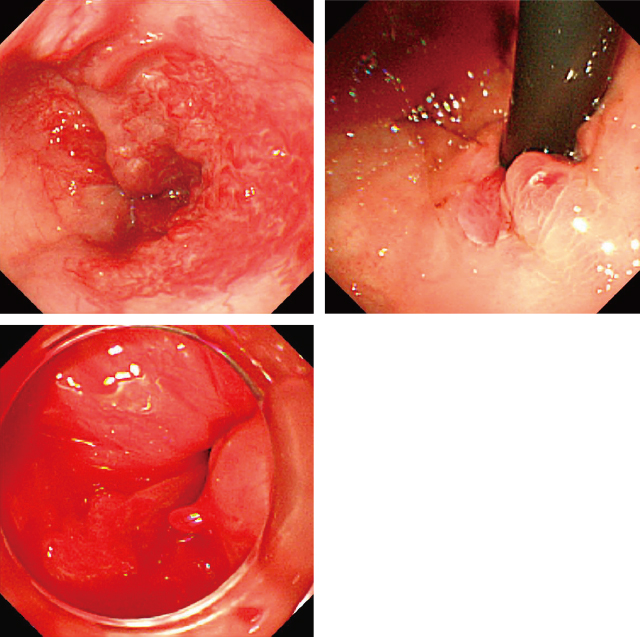
食道静脈瘤:Ls,F2,Cb,RC3(RWM).下部食道より噴出性出血あり.
胃静脈瘤:Lg-c,F2,Cw,RC0白色栓あり.
5% monoethanolamine oleateを下部食道の出血部付近の血管内外に注入した.
臨床経過①:炭酸ガスを用いて内視鏡治療を行ったが,治療中の送気による換気量低下およびRSウイルス感染症の影響により酸素化が不良となり抜管困難となったため,治療後は集中治療室に入室した.溶血を示唆する所見や腎障害は認めなかった.第2,3病日に各々濃厚赤血球輸血を70mlずつ投与し,ヘモグロビン値は5.5g/dLから9.3g/dLに上昇した.第5病日に暗赤色の下血あり,再出血の疑いと診断し,再び全身麻酔下にて緊急EGDを施行した.
第5病日緊急EGD(Figure 2):食道胃静脈瘤は残存していたが(Lm F2 Cb RC3(RWM),Lg-c F1 Cw RC0),活動性出血やplugは認めず,胃内にも血液貯留を認めなかった.胃体部,穹窿部に門脈圧亢進症性胃症を認めたが程度は軽く,他に出血源を認めなかったため,残存した食道静脈瘤からの出血と考え,追加でEISを行った.RWMより肛門側にあるF2静脈瘤に対しEO法によるEISを施行し,X線透視下に供血路である左胃静脈までEOを注入した.内視鏡的にRCサインを中心に食道静脈瘤が約3/4周に渡り暗赤色に変色したことを確認し,終了とした(1箇所穿刺,EO注入量は許容量である2.7ml以下としたが,実投与量に関して診療録に記載なく不詳.門脈へのEOの流出は認めなかった).初回治療時と同様にハプトグロビンを投与した.
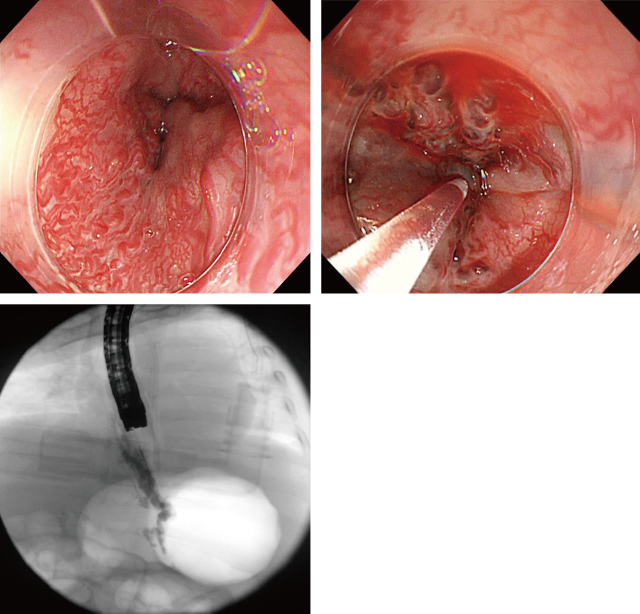
止血が得られており,視野良好のため再度5% monoethanolamine oleateの血管内注入法を行い,結果的に供血路と食道の3/4周に5% monoethanolamine oleateが注入可能であった.
臨床経過②:2回目のEO法によるEIS後,合併症なく経過し,第8病日に呼吸状態が改善したため抜管した.第14病日のEGDではF2の食道静脈瘤は退縮傾向にあったが下部食道から噴門部にかけて依然として著明なRWMの残存を認めた(Figure 3)(Lm F2 Cb RC3 Lg-).静脈瘤径が小さく,EO法は困難と考え,1% polidocanol(AS)による血管外注入法(AS法)によるEISを行った.25G穿刺針を粘膜内に穿刺し,ASの使用量を1箇所当たり1ml以下とし,計6箇所,6mlを血管外に注入した.治療後は問題なく経過した.長期間の入院が患児のストレスになると考え,第16病日に一旦退院とした.第21病日に再入院しEGDを施行したところ,一部にRCが残存していた.食道にびらんや潰瘍などの粘膜障害は認めず,追加治療が可能と考え,再度AS法によるEISを行った(計9箇所,8ml注入).

食道静脈瘤は退縮傾向にあったが,依然著明なred wale marking(RWM)残存を認めた.噴門部にもRWMを認めたが5% monoethanolamine oleateの血管内注入法を行うには静脈瘤径が小さい印象であったため,1% polidocanolの血管外注入法を行った.
第34病日内視鏡(Figure 4):RC signは消失したが,中下部食道に潰瘍の多発および潰瘍周囲の粘膜に浮腫性変化を認め,さらに食道胃接合部の口側にて内腔が狭細化していた.GIF-XQ260が通過不能であり,細径内視鏡(オリンパス社GIF-XP260NS,先端部径5.4mm,最大外径5.8mm)に変更したところ狭窄部は通過可能であり,噴門部胃静脈瘤はF0に退縮していた.
RCは改善を認めるものの,1% polidocanolを注入した中部食道より肛門側に潰瘍が多発し,食道胃接合部の口側にて狭窄を呈していた.
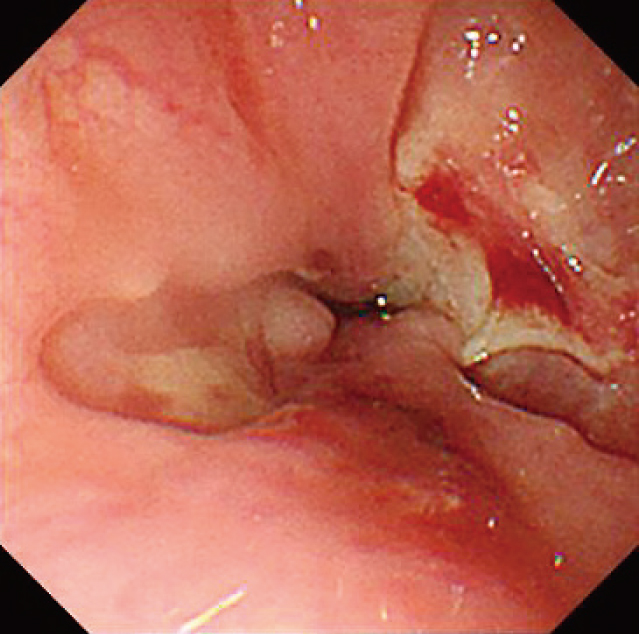
臨床経過③(Figure 5):急性出血後の絶食や食道狭窄による嘔吐,経口摂取不良の影響により体重が減少したため,経鼻経管栄養を開始した.翌日に経管栄養チューブを自己抜去されたが,経腸栄養剤の経口摂取が可能であったため,ミルクと併用投与を行い,体重は増加に転じた.第63病日のEGDにて,食道潰瘍および周囲粘膜の浮腫性変化は治癒し,狭細化も改善していた.わずかに残存した静脈瘤(Li F1 Cw RC1 S+ Lg-)に対する追加治療は可能な状態と考え,AS法によるEISを行った(計4箇所,3.5ml).第76病日にも同様にAS法によるEISを施行した(1箇所1ml).3度目のAS法によるEIS以降は嘔吐や経口摂取量低下は認めず,順調に体重も増加した.初回治療より13カ月後時点のEGDにて,食道胃静脈瘤はLi F1 Cw RC0 S+ Lg-まで退縮し(Figure 6),下部食道に軽度の狭細化が残存したがGIF-XQ260は容易に通過可能であった.
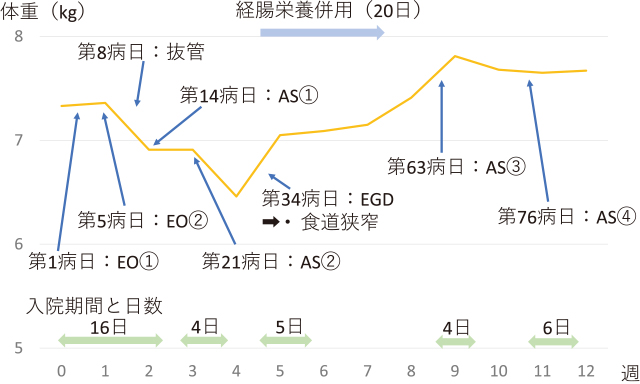
入院後の臨床経過,体重推移を示す.
EGD:上部消化管内視鏡検査.
EO:5% monoethanolamine oleateの血管内注入法.
AS:1% polidocanolの血管外注入法.
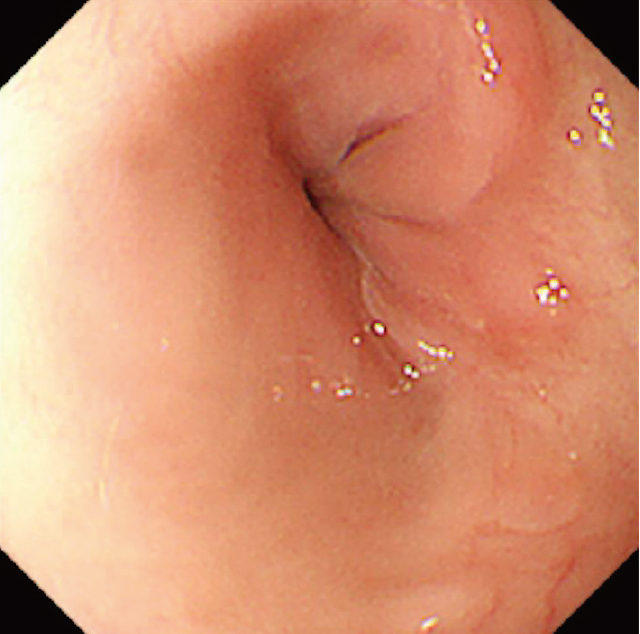
初回治療より13カ月後の上部消化管内視鏡画像.狭窄は残存するも内視鏡の通過性は良好であり,静脈瘤も消退していた.
本例より乳児の食道胃静脈瘤に対し,血管内外EISにより静脈瘤の退縮が得られること,一方で治療に伴う食道の浮腫性狭窄により一過性の体重減少が生じうることが示された.
小児に対する食道胃静脈瘤に対する内視鏡的治療に関しては十分なエビデンスはないが,成人においてEVLはEISと比較し,手技が容易で,かつ安全性が高い 1)ことから,小児例も出血時および再出血予防において,まずEVLが推奨され,EVLが技術的に困難な症例に対してはEISが検討される 2).本例も出血時にEVLを試みたがEVLデバイスが食道入口部を通過できなかったため,EO法およびAS法によるEISを選択した.
小児に対するEISに関して,PubMedにて「child」,「sclerotherapy」,「varices」,医学中央雑誌にて「小児」,「食道静脈瘤」,「硬化療法」をキーワードとして,1995年から2019年の期間で原著論文を検索し,EO法およびAS法の治療効果および合併症に関して検討を行った.EO法によるEISの有効性は急性出血の止血成功率100%,静脈瘤の根治率80-100%,偶発症は潰瘍8-13%,狭窄7%,肺炎3%と報告されている 3)~8).本例では成人に対するEO法と同様の方法を用いて治療を行ったところ,供血路までEOを注入でき,偶発症を来すことなく静脈瘤径の縮小を認めたことから,EO法によるEISは乳児においても有効な治療法と考える.またAS法に関しては,静脈瘤の根治率92-95%,偶発症は潰瘍11-30%,狭窄4-28%,術後出血11-30%と報告されている 8)~13).本例では,小児は成人より食道壁が薄く,穿孔の危険性が高いと考え,1穿刺あたり1ml以下としたところ,穿孔などの重篤な合併症は生じなかった.しかし,2回目のAS法によるEIS後に食道潰瘍による変形および周囲粘膜の浮腫性変化により通過障害が生じ,それによる経口摂取不良のため体重減少を来した.通過障害は潰瘍治癒過程とともに自然軽快したため,瘢痕狭窄ではなく,潰瘍形成による食道壁の変形および周囲粘膜の浮腫性変化による狭窄と考える.AS法によるEISは,潰瘍形成により下部食道の粘膜層および粘膜下層を線維化置換し硬化することで再発を防ぐ地固め療法として行われており,治療後の潰瘍形成はむしろ良好な治療効果をもたらすと考えられている 14).しかし,乳幼児は成人に比べ食道内腔が狭く,本例のように1箇所のAS投与量を1ml以下と成人例(1-3ml)より少なくしても治療後に通過障害が生じやすい可能性があり,治療後はその点を念頭に置き,経口摂取量や体重の変化に十分注意する必要がある.本例に対する反省点であった.
また,地固め療法として,AS法によるEIS以外にアルゴンプラズマ凝固法(APC)があるが,小児食道胃静脈瘤に対するAPCの有効性と安全性に関する報告はなされていない.成人では両者の治療効果に差はなかったがAPC群では治療回数が有意に少なかった(1.1回vs.1.6回) 15)という報告があり,成人よりも内視鏡治療が高侵襲となる小児では治療回数を減らせるという点においてAPCは有用である可能性がある.
小児および乳児に対する消化管内視鏡治療を行うに当たり,本例で経験したような乳児・小児に特徴的な合併症およびそれらに対する対策について十分理解する必要がある.まず,内視鏡の機種選択において,小児では食道径が狭く,また気管壁が軟らかく内視鏡により容易に気道が圧排され,低酸素状態が生じる危険性があるため,特に体重10kg未満の乳児に対しては外径6mm未満の細径内視鏡の使用が推奨されている 16),17).しかし細径内視鏡では,EIS用穿刺針は使用可能だが,EVLデバイスやEIS時に用いる圧迫用バルーンは装着できない.このように細径内視鏡で使用できない処置具が必要な場合は,通常径内視鏡の使用を考慮する.本例では活動性出血が示唆され,止血術を要する可能性が高いと判断し,通常内視鏡を用いてEGDを施行した.その際,麻酔科と連携し,呼吸状態を十分に把握しながら処置を行った.初回治療後はウイルス肺炎の影響もあり抜管困難となったが,以降は低酸素血症や穿孔などの重篤な合併症は認めず安全に施行できた.
またEIS後の瘢痕狭窄はしばしば遭遇する合併症であるが,乳幼児の食道狭窄に対する内視鏡的バルーン拡張術の特徴として,食道長が短いことに注意して処置具を選択する点,通常径内視鏡が通過しない場合は,適応外使用として気管支鏡と気管支用のバルーンダイレータを用いる必要性があるという点を理解しておく必要がある.
乳児・小児に対する内視鏡的静脈瘤治療を行う際は,上記の特徴を十分に理解し,かつ説明と同意を得た上で治療に臨む必要がある.
胆道閉鎖症の乳児患者に生じた食道胃静脈瘤に対し,反復的なEISは有効な治療法であるが,術後の食道潰瘍形成に伴う通過障害に注意する必要がある.
謝 辞
臨床経過につき助言を頂きました,当院小児外科の内田広夫教授に感謝の意を表します.
本論文内容に関連する著者の利益相反:なし